Existe una gran variabilidad en la realización de instrucciones sobre resucitación en UCI, no justificadas sólo por las diferencias entre los pacientes.
Artículo: Artículo: Cook DJ, Guyatt G, Rocker G, Sjokvist P, Weaver B, Dodek P, et al. Cardiopulmonary resuscitation directives on admission to intensive care unit: an international observational study. Lancet 2001;358:1941-5.
Antecedentes: la proliferación de instrucciones sobre resucitación es un signo de respeto a las decisiones del paciente y, por tanto, de su autonomía. Además, supone un reconocimiento de que no todo lo que es técnicamente posible realizar es apropiado para todos los pacientes. Cuando no existen estas instrucciones se asume, en general, que el paciente debe ser, si llega el caso, resucitado.
El estudio SUPPORT ha descrito, entre otros aspectos, los factores asociados a las instrucciones de no resucitación en los hospitales de los EE.UU.
Objetivo: estimar la prevalencia y los factores asociados a la realización de instrucciones sobre resucitación cardiopulmonar en las primeras 24 h del ingreso en UCI.
Diseño: cohorte con inclusión prospectiva y consecutiva de todos pacientes.
Lugar: un total de 15 UCI (2 médicas y 13 médico-quirúrgicas) de hospitales universitarios: 11 de Canadá, dos de los EE.UU., una de Australia y una de Suecia. Los pacientes eran atendidos por médicos especialistas en UCI.
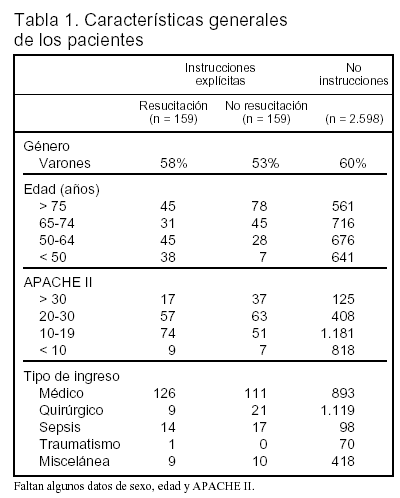
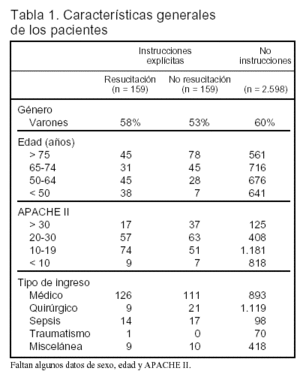
Pacientes (tabla 1)
Criterios de inclusión: pacientes ≥ 18 años que precisasen ventilación mecánica en las primeras 24 h de ingreso en UCI.
Criterios de exclusión: reingreso de los pacientes.
Variables principales:
Tipo de instrucción establecida en las primeras 24 h tras el ingreso en UCI (variables dependientes): a) instrucción de resucitar; b) instrucción de no resucitar, y c) no instrucciones.
Factores potencialmente asociados al tipo de instrucción (variables independientes):a) factores demográficos: edad, APACHE II en las primeras 24 h del ingreso en UCI, ingreso médico o quirúrgico; b) factores relacionados con la toma de decisiones: posibilidad de participar en la toma de decisiones durante las primeras 24 de ingreso en UCI, existencia de representante legal establecido; c) factores temporales: días laborables frente a fines de semana, ingreso durante el día o durante la noche, y d) factores geográficos: centro, ciudad y país.
En el texto se describe detalladamente el método usado para controlar la calidad de los datos recogidos.
Período de estudio: entre 3 y 7 meses, desde mayo 1995 hasta septiembre 1998.
Pérdidas: ninguna.
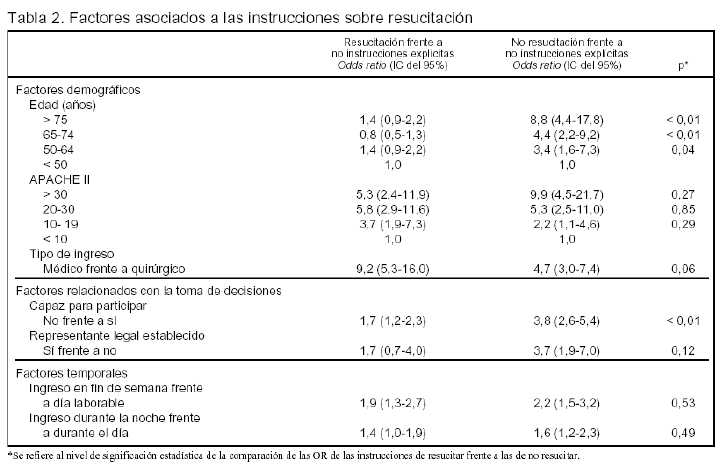
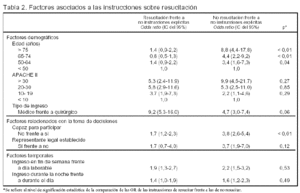
Resultados (tabla 2)
La prevalencia de las diferentes alternativas fue: a) instrucciones de reanimación, 5,45%; b) instrucciones de no reanimación, 5,45%, y c) no instrucciones, 89,1%
El estudio de los factores demográficos demuestra: a) los factores demográficos son los que más afectan a la probabilidad de tener instrucciones sobre resucitación; b) la probabilidad de tener instrucciones de no reanimación es mayor cuando aumenta la edad; c) la probabilidad de tener instrucciones, tanto de reanimación como de no reanimación aumenta cuando se incrementa el valor APACHE II; d) la probabilidad de tener instrucciones, tanto de reanimación, como de no reanimación es mayor en los enfermos médicos que en los quirúrgicos, y e) la probabilidad de que las instrucciones explícitas sean de resucitar en lugar de no resucitar es mayor en los enfermos médicos que en los quirúrgicos.
El estudio de los factores relacionados con las tomas de decisiones demuestra: a) la probabilidad de tener instrucciones, tanto de reanimación como de no reanimación, es ligeramente mayor cuando el enfermo no puede participar en la toma de decisiones; b) la probabilidad de que las instrucciones explícitas sean de no resucitar en lugar de resucitar es mayor cuando el enfermo no puede participar en la toma de decisiones; c) la probabilidad de tener instrucciones, tanto de reanimación como de no reanimación, es ligeramente mayor cuando existe un representante legal establecido.
El estudio de los factores temporales pone de manifiesto que la probabilidad de tener instrucciones, tanto de reanimación como de no reanimación, es ligeramente mayor cuando el ingreso se produce en fin de semana y/o por la noche.
Existe una amplia variabilidad entre ciudades, centros y, posiblemente, países.
Financiación del estudio: entidades públicas y privadas.
Conclusiones de los autores: las instrucciones sobre resucitación a las 24 h del ingreso en UCI son todavía poco comunes. La existencia de estas instrucciones está relacionada con factores clínicos, con el momento del ingreso, pero también existe una amplia variabilidad entre centros.
Conclusiones de los revisores: las conclusiones de los autores están de acuerdo con los resultados obtenidos del estudio. Estas conclusiones reflejan casi exclusivamente la situación de Canadá y, quizá, de países de cultura anglosajona. También conviene tener en cuenta que el estudio se limita a las instrucciones sobre resucitación en las primeras 24 h de ingreso en UCI, prevalencia que puede variar dependiendo de la evolución de los pacientes durante su estancia en la UCI. Hay que recordar que, en los EE.UU., después del caso de Nancy Cruzan se aprobó, hace más de 10 años, la ley que permite la realización de voluntades anticipadas (5 de noviembre de 1990, Patient Self-Determination Act). A pesar de ello, podemos observar en este estudio la gran cantidad de diferencias entre centros, incluso del mismo país y ciudad. En nuestro medio, la cultura de las voluntades anticipadas está muy poco arraigada y tan sólo hace un año que se promulgó una ley en la Comunidad Autónoma de Cataluña. Se espera que se promulgue una ley similar de ámbito estatal, pero de momento no es así. Hasta ahora en la UCI está mas extendida la cultura de la limitación del esfuerzo terapéutico que la de la las voluntades anticipadas.
Otras referencias
Annas GJ. Nancy Cruzan and the right to die. N Engl J Med 1990;323:670-3.
DOGC. Llei 21/2000, de 29 de desembre, sobre els drets d'informació concernent la salut i l'autonomia del pacient, i la documentació clínica.
Prendergast TJ. Advance care planning: pitfalls, progress, promise. Crit Care Med 2001;29:S34-9.
Wenger NS, Oye RK, Bellamy PE, Lynn J, Phillips RS, Deshiens NA, et al, for the SUPPORT investigators. Prior capacity of patients lacking decision making ability early in hospitalization: Implications for advance directive administration. J Gen Intern Med 1994;9:539-43.