La ventilación no invasiva (VNI) junto con el tratamiento convencional mejora la evolución de los pacientes con insuficiencia respiratoria aguda por descompensación hipercápnica de la enfermedad pulmonar obstructiva crónica (EPOC) o por edema agudo de pulmón cardiogénico (EAPC). Esta revisión resume los principales efectos de la VNI en dichas enfermedades. En la EPOC la VNI mejora el intercambio de gases y la clínica, reduce la necesidad de intubación endotraqueal, la mortalidad hospitalaria y la estancia hospitalaria en comparación con la oxigenoterapia convencional. Además, puede evitar la reintubación y disminuir el tiempo de ventilación mecánica invasiva. En el EAPC el tratamiento con VNI acelera la remisión de los síntomas y la normalización gasométrica, reduce la necesidad de intubación endotraqueal y se asocia a una tendencia a menor mortalidad sin aumentar la incidencia de infarto de miocardio. La modalidad ventilatoria utilizada en el EAPC no afecta el pronóstico de los pacientes.
Noninvasive ventilation (NIV) with conventional therapy improves the outcome of patients with acute respiratory failure due to hypercapnic decompensation of chronic obstructive pulmonary disease (COPD) or acute cardiogenic pulmonary edema (ACPE). This review summarizes the main effects of NIV in these pathologies. In COPD, NIV improves gas exchange and symptoms, reducing the need for endotracheal intubation, hospital mortality and hospital stay compared with conventional oxygen therapy. NIV may also avoid reintubation and may decrease the length of invasive mechanical ventilation. In ACPE, NIV accelerates the remission of symptoms and the normalization of blood gas parameters, reduces the need for endotracheal intubation, and is associated with a trend towards lesser mortality, without increasing the incidence of myocardial infarction. The ventilation modality used in ACPE does not affect the patient prognosis.
Desde sus inicios en los años 80 la aplicación de la ventilación no invasiva (VNI) en el paciente con insuficiencia respiratoria aguda (IRA) ha aumentado de forma progresiva como alternativa a la intubación endotraqueal en las unidades de cuidados intensivos (UCI)1–3, llegando incluso a duplicar su tasa de utilización en un periodo de 7 años1,3. El empleo de la VNI tiene lugar en el 11–23% de todos los pacientes ventilados1,3,4, lo que supone una utilización del 8–13% entre todos los pacientes ingresados en la UCI1,3,4.
La VNI se considera un tratamiento de primera elección junto al tratamiento convencional en la IRA hipercápnica en la enfermedad pulmonar obstructiva crónica (EPOC), en la IRA del edema agudo de pulmón cardiogénico (EAPC) o de la inmunodepresión, en ausencia de contraindicaciones. Es importante subrayar que el fracaso de la VNI puede asociarse potencialmente a la ventilación mecánica (VM) invasiva prolongada5 y a un aumento de mortalidad, de forma que se han descrito mortalidades superiores al 45% en poblaciones no seleccionadas de pacientes1. La correcta selección de los pacientes para el uso de la VNI es esencial, ya que la aplicación de la VNI no debe demorar la intubación endotraqueal sino evitarla.
En esta revisión nos centraremos en la aplicación de la VNI en 2 tipos de IRA muy prevalentes en nuestro medio y en los que la VNI ha demostrado claros beneficios, como son los pacientes con EPOC y los pacientes con EAPC.
Para la redacción de esta revisión utilizamos el término VNI para designar cualquier tipo de asistencia respiratoria de forma no invasiva, ya sea inspiratoria, espiratoria o ambas, continuous positive airway pressure (CPAP) para la aplicación de presión positiva al final de la espiración (PEEP) de forma no invasiva (bien sea con mascarilla con sistema propio de CPAP o con conexión a la VM), y VNI con presión positiva (VNPP) para la aplicación de la VNI con soporte inspiratorio (presión de soporte, ventilación proporcional asistida, BiPAP, PS S/T, etc.) con o sin PEEP.
Utilización de la ventilación no invasiva en pacientes con enfermedad pulmonar obstructiva crónicaEpidemiologíaLa EPOC es una enfermedad asociada a una alta morbimortalidad, afectando hasta al 10% de la población española según el estudio EPI-SCAN6. La exacerbación de la EPOC constituye el 20% de los motivos de consulta en los servicios de urgencias y se estima que aproximadamente un 25% presenta acidosis a su llegada. El tratamiento de las exacerbaciones está basado en el tratamiento farmacológico y de soporte respiratorio.La evidencia de los beneficios de la VNI en la IRA hipercápnica en los pacientes con EPOC ha sido ampliamente demostrada por la literatura científica y avalada tanto por el alto grado de recomendación de las guías7 como por el progresivo aumento de su uso en los últimos años por parte de los especialistas. En un registro realizado en hospitales americanos durante el periodo de 1998-2008 sobre el uso de la VM en pacientes con exacerbación de la EPOC, se objetivó un incremento progresivo a lo largo de los años del uso de la VNI de un 462% (del 1 al 4,5% de todos los ingresos), junto con un descenso del 42% en el uso de la VM invasiva (del 6 al 3,5% de todos los ingresos)8. A nivel europeo, durante el año 2008, se realizó un estudio sobre el uso de la VNI, siendo el tratamiento de la IRA hipercápnica la principal indicación de VNI (48%)9.
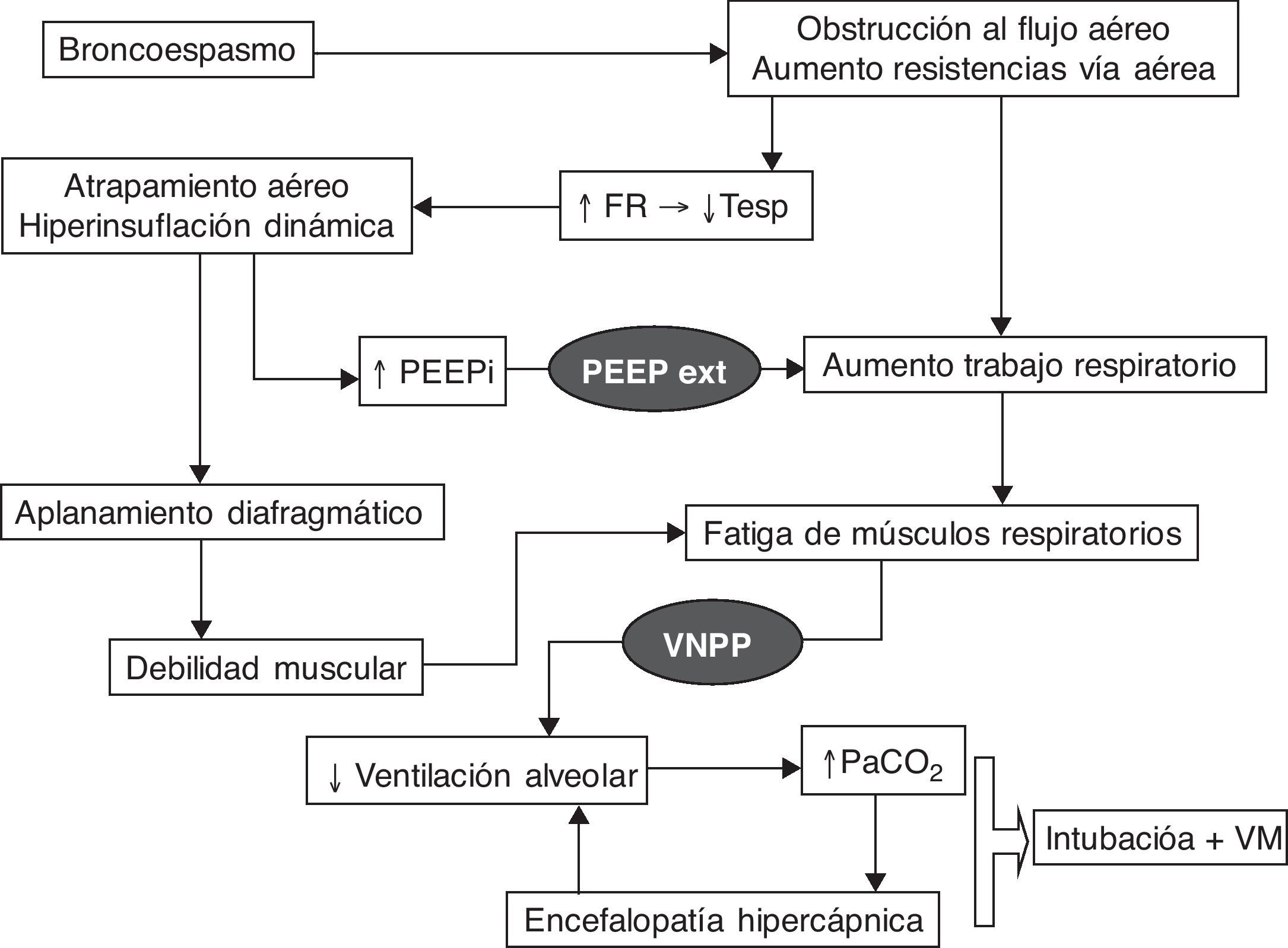
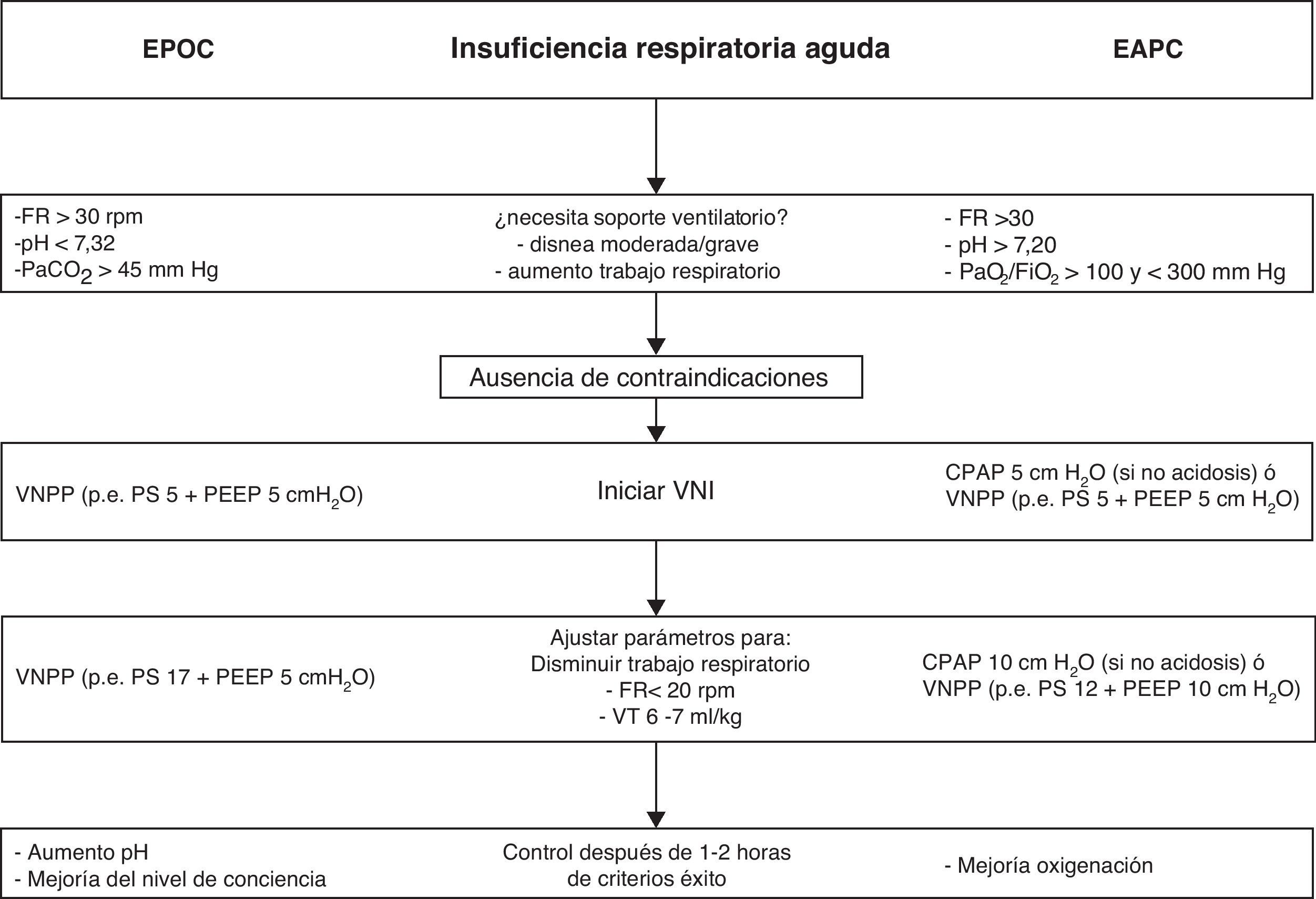
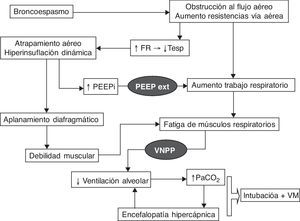
Efectos fisiopatológicosEn la exacerbación de la EPOC se produce un aumento de la carga mecánica debido a las elevadas resistencias al flujo aéreo y a la hiperinsuflación dinámica que conllevará inicialmente un aumento del trabajo respiratorio y de la PEEP intrínseca. La evolución en fases posteriores es hacia la fatiga muscular y el consiguiente deterioro clínico-gasométrico. La hiperinsuflación dinámica se produce por un tiempo espiratorio insuficiente para alcanzar el volumen de reposo del sistema respiratorio, incrementándose respiración tras respiración. En estas circunstancias la VNPP tiene efectos beneficiosos que resumimos a continuación y que se representan en la figura 1. Por una parte, mediante la aplicación de una presión inspiratoria positiva, se disminuye el trabajo respiratorio, se aumenta la ventilación alveolar y se reduce la frecuencia respiratoria, lo que proporciona un alargamiento del tiempo espiratorio y un menor atrapamiento aéreo. A nivel del intercambio gaseoso, debido al aumento del volumen minuto, se consigue un descenso de la PaCO2 y un aumento del pH. Por otra parte, la aplicación de una PEEP externa contrarresta el esfuerzo inspiratorio necesario para superar la PEEP intrínseca debida a la hiperinsuflación dinámica que puede llegar a originar hasta el 60% del incremento de trabajo respiratorio, reduciendo de esta forma el trabajo muscular. En la figura 2 se propone un algoritmo de actuación ante un paciente con EPOC con IRA hipercápnica.
Fisiopatología de la insuficiencia respiratoria aguda hipercápnica en la EPOC y los procesos que quedan bloqueados por la acción de la ventilación mecánica (representada en negro).
FR: frecuencia respiratoria; PEEPext: presión positiva al final de la espiración programada por el respirador; PEEPi: PEEP intrínseca; Tesp: tiempo espiratorio; VM: ventilación mecánica; VNPP: ventilación no invasiva con soporte inspiratorio.
Aplicación de la ventilación no invasiva en la insuficiencia respiratoria aguda en la enfermedad pulmonar obstructiva crónica con descompensación hipercápnica y en el edema agudo de pulmón cardiogénico.
Los parámetros ventilatorios utilizados son orientativos en función de la tolerancia de la técnica y la presencia de fugas.
CPAP: continuous positive airway pressure; EAPC: edema agudo de pulmón cardiogénico; EPOC: enfermedad pulmonar obstructiva crónica; FR: frecuencia respiratoria; PEEP: presión positiva al final de la espiración; VNPP: ventilación no invasiva con soporte inspiratorio (presión de soporte [PS], ventilación proporcional asistida, BiPAP, etc.); VT: volumen circulante.
La IRA hipercápnica en pacientes con EPOC es la principal indicación de la VNPP, apareciendo los primeros estudios hace más de 2 décadas10.
Brochard et al.10 valoraron los beneficios fisiológicos de la VNPP en pacientes con exacerbación de la EPOC y apreciaron una mejoría de la disnea significativa, de la frecuencia respiratoria y del intercambio de gases, con cambios favorables de pH, PaCO2 y PaO2. Tras comparar los resultados con un grupo control de tratamiento con oxigenoterapia el uso de la VNPP se asoció a una menor necesidad de intubación (7 vs. 77%, p<0,001) y a una menor estancia en la UCI (7 vs. 19d, p<0,01).
Posteriormente, el mismo grupo realizó un estudio aleatorizado en 85 pacientes con EPOC exacerbada11 comparando el uso de la VNPP con la oxigenoterapia convencional. El grupo de VNPP presentó una mejoría significativa a nivel gasométrico (pH, PaCO2 y PaO2) y de la frecuencia respiratoria, junto con una reducción significativa de la necesidad de intubación (26 vs. 74%, p=0,001), de la presencia de complicaciones, de la estancia hospitalaria (23 vs. 35d, p=0,02) y de la mortalidad hospitalaria (9 vs. 29%, p=0,02).
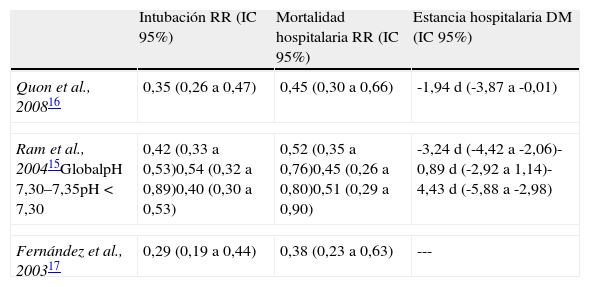
Desde entonces han surgido numerosos estudios que confirman los beneficios de la VNPP en los pacientes con EPOC e IRA hipercápnica en términos de disminución de la necesidad de intubación, de la mortalidad hospitalaria y de la estancia hospitalaria12. Diferentes metaanálisis han analizado estos resultados, observando un descenso significativo de la necesidad de intubación del 18–28% y de la mortalidad hospitalaria del 10–13%13,14, junto con una reducción significativa de la estancia hospitalaria de 2-5d14–17 (tabla 1).
Resultados de metaanálisis sobre los efectos de la aplicación de ventilación no invasiva en la intubación, la mortalidad hospitalaria y la estancia hospitalaria en pacientes con EPOC e insuficiencia respiratoria aguda hipercápnica
| Intubación RR (IC 95%) | Mortalidad hospitalaria RR (IC 95%) | Estancia hospitalaria DM (IC 95%) | |
| Quon et al., 200816 | 0,35 (0,26 a 0,47) | 0,45 (0,30 a 0,66) | -1,94d (-3,87 a -0,01) |
| Ram et al., 200415GlobalpH 7,30–7,35pH<7,30 | 0,42 (0,33 a 0,53)0,54 (0,32 a 0,89)0,40 (0,30 a 0,53) | 0,52 (0,35 a 0,76)0,45 (0,26 a 0,80)0,51 (0,29 a 0,90) | -3,24d (-4,42 a -2,06)-0,89d (-2,92 a 1,14)-4,43d (-5,88 a -2,98) |
| Fernández et al., 200317 | 0,29 (0,19 a 0,44) | 0,38 (0,23 a 0,63) | --- |
DM: diferencia media; IC: intervalo de confianza; RR: riesgo relativo..
La mayoría de los pacientes incluidos en los estudios previamente comentados presentaban acidosis respiratoria. Al considerar los estudios que incluyeron pacientes con exacerbaciones menos graves (pH inicial>7,30) la VNPP no demostró ventajas respecto a la oxigenoterapia convencional18,19, tal y como se confirma en un metaanálisis13 al analizar el subgrupo de pacientes con pH>7,30. Contrariamente, en otro metanálisis en el que no se incluye el estudio de Keenan18 se detecta una reducción significativa del porcentaje de intubaciones y de la mortalidad en este subgrupo de pacientes15 (tabla 1).
En definitiva, la aplicación de la VNPP junto al tratamiento médico habitual en pacientes con EPOC e IRA hipercápnica disminuye la incidencia de intubación orotraqueal, la mortalidad hospitalaria y la estancia hospitalaria.
Ventilación no invasiva postextubaciónLa VM invasiva prolongada durante más de 3d en pacientes con EPOC está asociada a complicaciones como la atrofia muscular y el aumento del riesgo de neumonía nosocomial, por lo que parece prudente buscar estrategias para acortar el tiempo de la VM. A su vez, la neumonía nosocomial está relacionada con un aumento de la mortalidad. La VNPP podría aplicarse como soporte respiratorio después de la VM invasiva en 3 contextos: facilitar la desconexión de la VM invasiva, prevenir la IRA postextubación o tratar la IRA postextubación.
Ventilación no invasiva para facilitar la desconexión de la ventilación mecánica invasivaNava et al.20 valoraron el impacto de la VNPP en pacientes con exacerbación de la EPOC que requirieron VM invasiva durante al menos 36-48h y fracasaron en la prueba de respiración espontánea. Se aleatorizó a dichos pacientes en 2 grupos: en uno de ellos se continuó con el proceso de desconexión habitual y en el otro se extubó a los pacientes y se aplicó inmediatamente la VNPP. El grupo que recibió la VNPP presentó una menor incidencia de neumonía, un menor tiempo de la estancia en la UCI (15 vs. 24d, p=0,02) y un aumento de la supervivencia a los 90d (92 vs. 72%, p<0,01).
Otro estudio con una población más heterogénea de pacientes (58% con EPOC) que presentaron fracaso en las pruebas de desconexión de la VM durante 3d consecutivos comparó la extubación y la aplicación de la VNPP con el proceso de desconexión convencional21. El grupo tratado con VNPP presentó una menor incidencia de neumonía nosocomial y de necesidad de traqueostomía, así como una menor estancia tanto en la UCI como en el hospital, junto con una mayor supervivencia en la UCI y a los 90d.
En el estudio VENISE22, publicado recientemente, se incluyeron 208 pacientes con IRA hipercápnica (69% con EPOC) en los que había fallado un primer intento de desconexión. Los pacientes fueron aleatorizados en 3 grupos de tratamiento que consistían en: un primer grupo seguía el proceso de desconexión convencional (mediante pruebas de desconexiones diarias o reducción progresiva de presión de soporte), un segundo grupo era extubado seguido de oxigenoterapia convencional, y un tercer grupo era extubado y conectado a VNPP. No se encontraron diferencias significativas en el porcentaje de reintubaciones a los 7d (30, 37 y 32%, respectivamente). Cabe destacar que se permitió el uso de la VNPP como técnica de rescate con unas tasas de éxito como terapia de rescate del 45% en el grupo de desconexión convencional y del 58% en el de oxigenoterapia. Sin embargo, sí se apreció un descenso significativo del riesgo de IRA postextubación en el grupo de la VNPP (54, 71 y 33%, respectivamente, p<0,001). El hecho de diseñar un grupo con extubación tras el fracaso en la prueba de desconexión de la VM, seguido de oxigenoterapia sin seguir ningún protocolo de desconexión, ha sido motivo de críticas desde el punto de vista ético.
Ventilación no invasiva en la prevención de la insuficiencia respiratoria aguda postextubaciónLa VNPP aplicada inmediatamente tras la extubación reglada podría disminuir el riesgo de desarrollar IRA postextubación y prevenir la necesidad de reintubación, siendo este último un factor independiente del riesgo de neumonía nosocomial y de mortalidad.
Los distintos estudios realizados para valorar la eficacia de la VNPP en prevenir la IRA postextubación han obtenido resultados dispares23–25, hallándose un posible beneficio en pacientes muy seleccionados con alto riesgo de desarrollar IRA postextubación (tabla 2). Así, Nava et al.24, en pacientes con riesgo de reintubación, de los cuales el 32% tenían EPOC, describieron que el uso de la VNPP inmediatamente postextubación comparado con el manejo convencional se asociaba a un menor porcentaje de reintubaciones junto con una reducción del 10% del riesgo de fallecer en la UCI. En la misma línea, Ferrer et al.25, en pacientes con alto riesgo de desarrollar IRA postextubación, de los cuales un 51% tenían EPOC, observaron una disminución significativa de la IRA postextubación en el grupo tratado con VNPP (16 vs. 33%, p=0,029) junto con una disminución de la mortalidad en la UCI (2 vs. 12%, p=0,015) que no se mantenía a los 90d. En este mismo estudio, en un subanálisis en el que se compararon los pacientes con y sin hipercapnia durante el test de respiración espontánea, observaron que la aplicación de la VNPP disminuía tanto la mortalidad en la UCI como a los 90d en los pacientes con hipercapnia. Por este motivo, el mismo grupo de investigadores, en un estudio más reciente con 106 pacientes intubados con enfermedades respiratorias crónicas (62% con EPOC) e IRA hipercápnica en fase de desconexión de la VM y con prueba de desconexión bien tolerada, comparó el tratamiento con VNPP postextubación con la oxigenoterapia convencional26. De nuevo, el grupo que recibió VNPP presentó menor incidencia de IRA postextubación (15 vs. 48%, p<0,0001) junto con una disminución de la mortalidad a los 90d (p=0,015).
Factores de riesgo de desarrollar insuficiencia respiratoria aguda postextubación
| Nava et al., 200524: |
| Más de un fallo consecutivo en las pruebas de desconexión de la VM |
| Antecedentes de insuficiencia cardiaca |
| PaCO2>45mmHg postextubación |
| Más de una comorbilidad |
| Estridor de vía aérea superior que no precise reintubación inmediata |
| Tos inefectiva o broncorrea |
| Ferrer et al., 200625: |
| Edad mayor de 65 años |
| Insuficiencia cardiaca como causa de la intubación |
| APACHE II>12 puntos el día de la extubación |
Los estudios realizados sobre el uso de la VNPP en el tratamiento de la IRA postextubación arrojan resultados desalentadores27,28, llegando a observarse una mayor mortalidad en relación con el uso de la VNPP27. Cabe destacar, sin embargo, el bajo porcentaje de pacientes con EPOC incluidos en ambos estudios (alrededor del 10%), lo que podría justificar la realización de nuevos estudios en este subgrupo de pacientes.
Modalidades ventilatoriasComúnmente se ha utilizado la modalidad de presión de soporte en la VNI en la IRA hipercápnica de la EPOC. Debido a que se administra un nivel de soporte inspiratorio constante hay una reducción de la variabilidad del patrón respiratorio y esto puede asociarse a asincronías o sobredistensión. Hay modalidades más recientes que utilizan un sistema de administración de ayuda inspiratoria más fisiológica para mejorar la sincronía entre el paciente y el respirador. Una de ellas es la ventilación asistida proporcional (PAV) en la que se aplica una asistencia inspiratoria proporcional al flujo inspiratorio realizado. El grado de asistencia es programado en función de la resistencia de las vías aéreas y de la compliance. Sin embargo, a pesar de que esta modalidad resulta atractiva, no se ha podido demostrar ventajas respecto a la presión de soporte hasta la fecha29. Otra de las modalidades de reciente aparición es la asistencia ventilatoria ajustada neuralmente (NAVA). Esta modalidad se basa en la detección de la contracción diafragmática a través de electrodos esofágicos. La VNI con esta modalidad parece que disminuye las asincronías graves observadas con presión de soporte con similares resultados en el intercambio de gases30.
Predictores de éxito y fracaso de la ventilación no invasivaEl porcentaje de fracaso de la VNPP en pacientes con EPOC e IRA hipercápnica que finalmente necesitan intubación endotraqueal es inferior al 25%11,12,31,32. Los parámetros asociados al éxito y al fracaso de la técnica se resumen en la tabla 3. Un adecuado nivel de conciencia al inicio de la VNPP y la mejoría del pH, PaCO2 y del nivel de conciencia tras 1h de VNPP están relacionados con una buena respuesta a la VNPP en la IRA hipercápnica en pacientes con EPOC32. De un estudio observacional reciente se desprende que, en los pacientes en los que fracasa la VNI, el rango de tiempo de VNI previo a la intubación es muy amplio y que el aumento de la duración de la VNI previa a la intubación se asocia con una disminución de la supervivencia hospitalaria, aunque solo en el grupo sin enfermedad cardiaca o respiratoria previa33. De ahí la importancia de la ventana temporal para evaluar el éxito o fracaso de la técnica de forma que se eviten demoras en la intubación que podrían asociarse a peor pronóstico.
Factores predictivos de éxito y de fracaso del uso de la ventilación no invasiva
| Éxito | Fracaso |
| Menor edadpH inicial 7,25–7,35Adecuado nivel de conciencia inicialRespuesta satisfactoria tras una hora de VNI (mejoría pH, PaCO2 y FR) | Asincronías con el respiradorIntolerancia a la máscarapH inicial<7,20Diagnóstico de neumoníaSecreciones respiratorias abundantesEncefalopatíaAPACHE II>20 puntos |
FR: frecuencia respiratoria.
Por otra parte, la precocidad del inicio de la VNPP es fundamental en el éxito de la técnica. Se debe evitar la extenuación del paciente, asociada a una marcada acidosis respiratoria y eventual encefalopatía, ya que en estas condiciones existe un alto riesgo de fracaso. De la misma forma, la presencia de neumonía o síndrome de distrés respiratorio agudo son factores asociados al fracaso de la técnica34.
La mala tolerancia a la técnica está asociada con el fracaso de la VNPP, siendo la asincronía uno de los factores más relacionados. Se considera asincronía la presencia de trigger (o disparo) inefectivo, doble trigger, autotrigger, ciclado prematuro o ciclado tardío. Dicha asincronía está presente hasta en un 43% de los pacientes, siendo el nivel de la presión de soporte y la magnitud de las fugas los principales responsables de las asincronías graves35.
El tipo de mascarilla también tiene un papel importante en la tolerancia de la técnica por parte de los pacientes. Las principales interfases disponibles actualmente son las máscaras nasales, buconasales, faciales o cascos (helmet), siendo las buconasales las preferidas en presencia de IRA tanto por los pacientes como por los especialistas9. En la tabla 4 se exponen las principales ventajas e inconvenientes de dichas interfases.
Principales ventajas e inconvenientes de distintas interfases para la aplicación de la ventilación no invasiva
| Ventajas | Inconvenientes | |
| Máscara nasal | Permite ingestión, comunicación oral y expectoración | Presencia de fugasNecesidad de permeabilidad nasalÚlceras de decúbito faciales |
| Máscara oronasal | Permite respiración por nariz y boca.Menor necesidad de colaboración del paciente que con máscara nasal | Dificultad para la comunicación oral y la expectoraciónVómitoClaustrofobiaÚlceras de decúbito faciales |
| Máscara facial total | Reducción de fugasMenor necesidad de colaboración del paciente que con máscara oronasalMejor adaptación en pacientes con deformidades faciales | Dificultad para la comunicación oral y la expectoraciónVómitoClaustrofobia |
| Helmet | Reducción de fugasAusencia de úlceras de decúbito faciales | VómitoClaustrofobiaReinhalaciónRuidoAsincroníasÚlceras de decúbito axilares |
Aunque la mayoría de los estudios sobre la VNPP se han realizado en unidades de cuidados intensivos, en los últimos años se ha extendido su uso a servicios de urgencias y plantas de Neumología con resultados igual de satisfactorios15. En un registro europeo realizado en 20089 el uso de la VNPP fue mayor por parte de neumólogos comparado con intensivistas o anestesiólogos. En los pacientes con riesgo de fracaso de la VNI (tabla 3) debería aplicarse la técnica en unidades con personal experto y con capacidad de reacción rápida en caso de fracaso de la técnica31,36. Estos requisitos se cumplen en las unidades de cuidados intensivos o semicríticos. Cuando la VNPP se inicia fuera de este ámbito y no se consigue mejorar el intercambio de gases, la frecuencia respiratoria o la disnea, o empeora el grado de encefalopatía o se suma deterioro hemodinámico, debería valorarse el traslado del paciente a este tipo de unidades.
Utilización de la ventilación no invasiva en pacientes con edema agudo de pulmón cardiogénicoEpidemiologíaLa prevalencia de la insuficiencia cardiaca es del 2-3% de la población y aumenta progresivamente con la edad hasta llegar a un 10-20% entre los pacientes de 70-80 años, siendo la edad media de estos pacientes de 75 años en los países desarrollados. La insuficiencia cardiaca es la causa del 5% de los ingresos hospitalarios urgentes, ocupa el 10% de las camas hospitalarias37 y en el 80% de los episodios de EAPC se aplica la VNI31.
Efectos fisiológicos de la ventilación no invasivaEn el EAPC se produce un aumento de las presiones de llenado del ventrículo izquierdo que generan, de forma retrógrada, un aumento de la presión capilar pulmonar y el paso de líquido hacia el intersticio pulmonar y el espacio alveolar. Todo ello da lugar a un aumento de las resistencias de la vía aérea, una diminución de la capacidad de difusión pulmonar, una disminución de la capacidad residual funcional y un aumento del shunt intrapulmonar. El resultado es la aparición de hipoxemia con aumento del trabajo respiratorio.
La aplicación de presión positiva intratorácica en pacientes con edema pulmonar, especialmente con PEEP, sea con o sin soporte inspiratorio, ocasiona, por una parte, una disminución del retorno venoso y de la precarga del ventrículo derecho y, por otra parte, una reducción de la poscarga del ventrículo izquierdo por disminución de la presión transmural (presión transmural=presión intraventricular–presión intratorácica), con lo que mejora el gasto cardiaco y la contractilidad miocárdica. Además, en estos pacientes la aplicación de presión positiva favorece el reclutamiento alveolar, aumenta la capacidad residual funcional, la compliance pulmonar y la ventilación alveolar, con reducción del shunt intrapulmonar y del trabajo respiratorio y mejoría de la oxigenación (tabla 5).
Efectos fisiológicos de la ventilación con presión positiva en pacientes con edema agudo de pulmón cardiogénico:
| Efectos cardiovasculares |
| Disminución de la precarga del ventrículo derecho |
| Disminución de la poscarga del ventrículo izquierdo |
| Aumento de la contractilidad miocárdica |
| Aumento del gasto cardiaco |
| Efectos pulmonares |
| Reclutamiento alveolar |
| Aumento de la capacidad residual funcional |
| Aumento de la compliance pulmonar |
| Disminución del shunt intrapulmonar |
| Disminución del trabajo respiratorio |
Mención aparte merecen las situaciones de shock cardiogénico o de insuficiencia ventricular derecha en las que la aplicación de la VNI puede llegar a ser deletérea37.
Efectos clínicosSe ha observado una mejoría clínica (reducción de la frecuencia respiratoria y de la sensación disneica) y gasométrica (aumento de la PaO2, reducción de la PaCO2 y de la acidosis) más rápida con la aplicación de la VNI que con la oxigenoterapia convencional38, tanto con CPAP39,40 como con VNPP41,42, siendo las diferencias objetivables desde los 30min de la aplicación de la técnica.
Tanto la VNPP como la CPAP muestran tiempos de respuesta rápidos (a partir de los 30min)43, siendo, por lo general, más precoz la resolución clínica con la aplicación de la VNPP44,45, alcanzando incluso diferencias de casi una hora entre las 2 técnicas44. De forma semejante, estudios con base fisiológica han evidenciado que, aunque el uso de la CPAP se asocia a una reducción del trabajo respiratorio en pacientes con EAPC, este efecto es mayor con el uso de la VNPP46.
Otros estudios apuntan que la VNI en el EAPC puede ser particularmente beneficiosa en pacientes con hipercapnia al reducir el porcentaje de intubaciones respecto a los no hipercápnicos41,47. En el estudio de Nava et al.41, sin embargo, el subgrupo de pacientes hipercápnicos estaba formado en un 72% por pacientes que además tenían una EPOC, mientras que en el subgrupo no hipercápnico estos representan solo el 11%, lo que hace pensar que no es la hipercapnia por sí sola el indicador de éxito sino, probablemente, la enfermedad subyacente. En el estudio de Nouira et al.44 se realiza un subanálisis de los pacientes con hipercapnia. En estos pacientes se compara la CPAP con la VNPP y no se observan diferencias en la evolución de los pacientes entre las 2 técnicas.
Efectos sobre la estancia hospitalariaLa duración media de aplicación de la VNI en el EAPC es de entre 2 y 4h48. La estancia hospitalaria no se ve modificada por el uso de la VNI respecto al tratamiento convencional, siendo esta de 8-14d38,39,41,42,48.
Efectos sobre la necesidad de intubación endotraquealEl porcentaje de intubación endotraqueal en pacientes con EAPC tratados con oxigenoterapia convencional es de 10–28% según las series, mientras que con la aplicación de la VNI desciende a valores de 3–12%, tanto con la CPAP como con la VNPP49.
El mayor estudio publicado hasta la fecha para evaluar los efectos de la VNI en el EAPC se publicó en 2008 por Gray et al38. En este estudio se aleatorizaron 1.069 pacientes en 3 grupos de tratamiento: CPAP, VNPP y un grupo de control con oxigenoterapia convencional. Los autores observaron una mejoría más rápida de la sensación de disnea y del pH con el uso de la CPAP o la VNPP en comparación con la oxigenoterapia convencional sin detectar diferencias significativas en la mortalidad o la necesidad de intubación entre los grupos ni en la estancia hospitalaria ni en la incidencia de infarto de miocardio. Hay que resaltar que en este estudio se excluyeron los pacientes más graves (que potencialmente podrían ser los que mayor beneficio obtuvieran con la técnica) con un porcentaje global de intubaciones inferior al 3% y que, además, un 15% de los pacientes del grupo con oxigenoterapia convencional fue rescatado con la VNI.
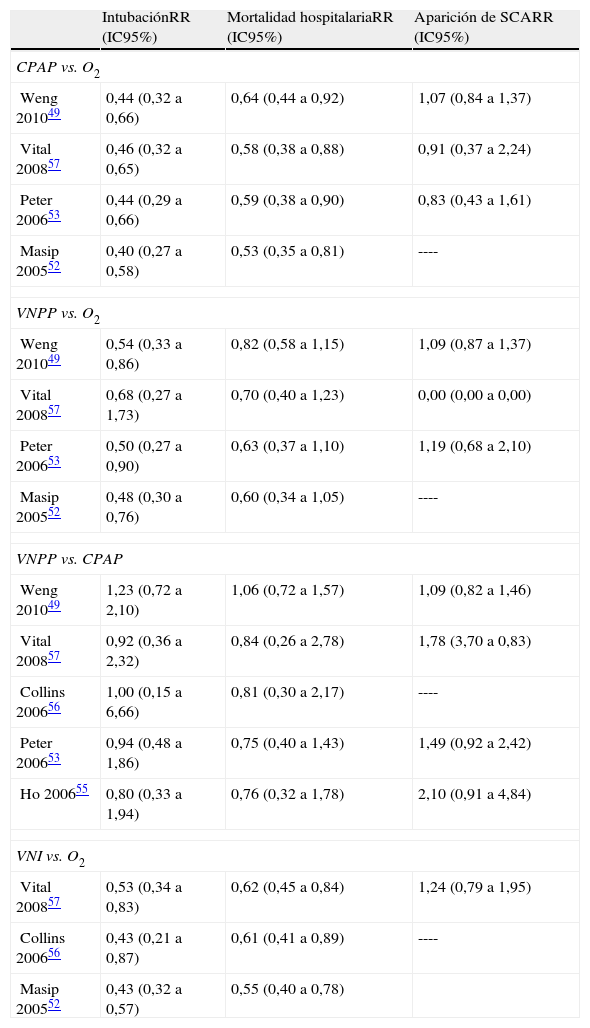
La mayoría de los estudios aleatorizados muestran una clara tendencia a una disminución en la necesidad de intubación con el tratamiento con VNI40,48,50,51. Los diferentes metaanálisis49,52–57 coinciden en observar una reducción significativa del porcentaje de intubaciones con la aplicación de la VNI en comparación con la oxigenoterapia convencional, tal como queda reflejado en la tabla 6, tanto al considerar la CPAP como la VNPP, calculándose una reducción absoluta en la necesidad de intubación del 22 y del 18%, respectivamente54.
Resultados de distintos metaanálisis sobre la aplicación de ventilación no invasiva en los pacientes con edema agudo de pulmón cardiogénico. Efectos sobre la intubación, la mortalidad hospitalaria y la aparición de síndrome coronario agudo
| IntubaciónRR (IC95%) | Mortalidad hospitalariaRR (IC95%) | Aparición de SCARR (IC95%) | |
| CPAP vs. O2 | |||
| Weng 201049 | 0,44 (0,32 a 0,66) | 0,64 (0,44 a 0,92) | 1,07 (0,84 a 1,37) |
| Vital 200857 | 0,46 (0,32 a 0,65) | 0,58 (0,38 a 0,88) | 0,91 (0,37 a 2,24) |
| Peter 200653 | 0,44 (0,29 a 0,66) | 0,59 (0,38 a 0,90) | 0,83 (0,43 a 1,61) |
| Masip 200552 | 0,40 (0,27 a 0,58) | 0,53 (0,35 a 0,81) | ---- |
| VNPP vs. O2 | |||
| Weng 201049 | 0,54 (0,33 a 0,86) | 0,82 (0,58 a 1,15) | 1,09 (0,87 a 1,37) |
| Vital 200857 | 0,68 (0,27 a 1,73) | 0,70 (0,40 a 1,23) | 0,00 (0,00 a 0,00) |
| Peter 200653 | 0,50 (0,27 a 0,90) | 0,63 (0,37 a 1,10) | 1,19 (0,68 a 2,10) |
| Masip 200552 | 0,48 (0,30 a 0,76) | 0,60 (0,34 a 1,05) | ---- |
| VNPP vs. CPAP | |||
| Weng 201049 | 1,23 (0,72 a 2,10) | 1,06 (0,72 a 1,57) | 1,09 (0,82 a 1,46) |
| Vital 200857 | 0,92 (0,36 a 2,32) | 0,84 (0,26 a 2,78) | 1,78 (3,70 a 0,83) |
| Collins 200656 | 1,00 (0,15 a 6,66) | 0,81 (0,30 a 2,17) | ---- |
| Peter 200653 | 0,94 (0,48 a 1,86) | 0,75 (0,40 a 1,43) | 1,49 (0,92 a 2,42) |
| Ho 200655 | 0,80 (0,33 a 1,94) | 0,76 (0,32 a 1,78) | 2,10 (0,91 a 4,84) |
| VNI vs. O2 | |||
| Vital 200857 | 0,53 (0,34 a 0,83) | 0,62 (0,45 a 0,84) | 1,24 (0,79 a 1,95) |
| Collins 200656 | 0,43 (0,21 a 0,87) | 0,61 (0,41 a 0,89) | ---- |
| Masip 200552 | 0,43 (0,32 a 0,57) | 0,55 (0,40 a 0,78) | |
CPAP: presión positiva continua en la vía aérea; IC: intervalo de confianza; O2: tratamiento con oxigenoterapia convencional; RR: riesgo relativo; SCA: síndrome coronario agudo; VNI: ventilación no invasiva; VNPP: ventilación no invasiva con presión positiva con asistencia inspiratoria.
Al analizar por separado el efecto de la aplicación de la VNPP o de la CPAP en comparación con la oxigenoterapia convencional ambas han demostrado su eficacia en reducir el índice de intubaciones, especialmente la aplicación de la CPAP. En el conjunto de los estudios existentes no se ha demostrado la superioridad de una técnica frente a la otra (tabla 6), observándose similares porcentajes de intubación con el uso de la CPAP como con la VNPP en el EAPC.
Efectos sobre la mortalidad hospitalariaHay controversia sobre el impacto de la VNI en la mortalidad hospitalaria de los pacientes con EAPC. La mayoría de los estudios aleatorizados, a pesar de observar una tendencia a una menor mortalidad en los grupos tratados con VNI, no han demostrado reducciones significativas de la misma38,48,51,58, probablemente debido a la poca potencia de los estudios. La mortalidad de los pacientes que reciben oxigenoterapia convencional se sitúa en torno al 16%, mientras que la de los pacientes tratados con VNI es del 10%49.
El efecto de la VNI sobre la mortalidad hospitalaria queda reflejado en distintos metaanálisis en los que se compara esta con la oxigenoterapia convencional49,52–57. En ellos, a pesar de que se basan en estudios con un reducido número de pacientes y con variabilidad en el diseño, coinciden en detectar un descenso significativo de la mortalidad hospitalaria con el uso de la VNI (tabla 6).
Cuando se analizan por separado las 2 modalidades ventilatorias la aplicación de la CPAP mantiene la reducción significativa de la mortalidad en comparación con el tratamiento convencional, con una reducción absoluta del 13%54, mientras que la aplicación de la VNPP solo se asocia a una tendencia a dicha disminución, con una reducción absoluta del 7%54. Sin embargo, al comparar ambas técnicas entre sí no hay diferencias significativas (tabla 6).
Utilización de la ventilación no invasiva en el síndrome coronario agudoLa preocupación por la aparición de infarto agudo de miocardio (IAM) durante la aplicación de la VNI se debe principalmente a un estudio aleatorizado con pacientes con EAPC en el que se comparó el uso de la VNPP con la CPAP y se observó una tendencia a una mayor aparición de IAM en el grupo de pacientes tratado con VNPP. Sin embargo, este estudio solo incluyó 27 pacientes en total y en el grupo tratado con VNPP había una mayor proporción de pacientes con dolor torácico y bloqueo de la rama izquierda al inicio del estudio45. Posteriormente, numerosos estudios aleatorizados no han confirmado estos resultados41,43,44,48,58,59, si bien es cierto que en la mayoría de ellos los pacientes con síndrome coronario agudo (SCA) como causa del EAPC fueron excluidos del estudio43,44,59, especialmente los pacientes tributarios de revascularización inmediata41,48,58.
Los distintos metaanálisis tampoco han detectado una relación entre la aparición de IAM y el uso de la VNI en pacientes con EAPC49,53–55,57 ni comparado con la oxigenoterapia convencional ni comparando las 2 técnicas entre sí, tanto durante el tratamiento con VNI49,53,54,57 como después de su aplicación57 (tabla 6).
Con los resultados que se disponen en la actualidad se recomienda el uso de la VNI en el EAPC en ausencia de shock o SCA tributario de revascularización urgente, sin hacer distinción entre la CPAP o la VNPP7.
Utilización de la ventilación no invasiva en el ámbito prehospitalarioEl tratamiento en el EAPC debe ser administrado de forma precoz y, por lo tanto, también la VNI, siendo este un tratamiento que ha demostrado ser costo-efectivo si es aplicado de forma temprana. En el ámbito prehospitalario, en un estudio aleatorizado con 71 pacientes con IRA (67% de ellos con EAPC), al comparar el uso de la oxigenoterapia convencional con la CPAP de 10cm de H2O se observó una reducción significativa en el porcentaje de intubaciones y en la mortalidad del grupo tratado con CPAP60. En otro estudio en el ámbito prehospitalario con 124 enfermos con EAPC se compararon los efectos de la aplicación inmediata de la CPAP durante los primeros 15min con posterior adición de tratamiento convencional (oxígeno y medicación) con el inicio inmediato del tratamiento convencional y a los 15min la adición de la CPAP50. El grupo con uso precoz de CPAP mostró una mejoría más rápida de las variables fisiológicas (disnea, frecuencia respiratoria, PaCO2 y PaO2), una menor necesidad de uso de inótropos y de intubación y una tendencia a menor mortalidad.
Modalidades ventilatoriasPara la aplicación de la CPAP habitualmente se utilizan máscaras de CPAP sin necesidad de respirador, lo que simplifica la aplicación del tratamiento. Esto es especialmente interesante en el ámbito prehospitalario o en departamentos con poca disponibilidad de medios. Los valores de la PEEP utilizados en el tratamiento del EAPC varían entre 5 y 12,5cm de H2O según los estudios.
Para la aplicación de la VNPP es indispensable disponer de un respirador. Para el tratamiento del EAPC los valores de la PEEP, como en el caso de la CPAP, no deberían ser inferiores a 5cm de H2O y la asistencia inspiratoria puede oscilar entre 6 y 15cm de H2O para conseguir volúmenes corrientes alrededor de 8ml/kg. En la figura 2 se propone un algoritmo de actuación ventilatoria ante el paciente con EAPC.
Para la elección de la modalidad ventilatoria en el EAPC, como acabamos de exponer en esta revisión, no se ha demostrado la superioridad de una técnica sobre la otra en términos de necesidad de intubación, mortalidad hospitalaria, estancia hospitalaria o incidencia de infarto de miocardio. La técnica a elegir dependerá en primer lugar de la disponibilidad de equipos. A igualdad de recursos y a falta de poder demostrar diferencias en la evolución de los pacientes entre las 2 técnicas debería considerarse de forma preferente el uso de la VNPP frente a la CPAP ya que la reducción del tiempo de resolución clínica debería ser por sí solo un objetivo primordial para el manejo de estos enfermos.
ConclusionesLa utilización de la VNI se considera en la actualidad un tratamiento de primera línea en pacientes con IRA hipercápnica en la EPOC o en el EAPC.
En pacientes con EPOC e IRA hipercápnica la utilización de la VNPP ha demostrado acelerar la resolución clínica y gasométrica, reducir el índice de intubaciones, la mortalidad hospitalaria y la estancia hospitalaria, incluyéndose actualmente dentro del tratamiento convencional de la IRA en estos pacientes. Puede valorarse la utilización de la VNPP profiláctica en la desconexión de la VM invasiva en pacientes con EPOC de alto riesgo.
De la misma forma, en el EAPC la VNI acorta el tiempo de resolución clínica, acelera la mejoría en el intercambio de gases, disminuye la necesidad de intubación endotraqueal y se asocia a una tendencia a una menor mortalidad, tanto con el uso de la CPAP como de la VNPP. La modalidad ventilatoria a elegir en el EAPC depende principalmente de la disponibilidad de medios, eligiendo preferentemente la VNPP por el mayor efecto en la reducción del trabajo respiratorio y rapidez de mejoría clínica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.







![Aplicación de la ventilación no invasiva en la insuficiencia respiratoria aguda en la enfermedad pulmonar obstructiva crónica con descompensación hipercápnica y en el edema agudo de pulmón cardiogénico. Los parámetros ventilatorios utilizados son orientativos en función de la tolerancia de la técnica y la presencia de fugas. CPAP: continuous positive airway pressure; EAPC: edema agudo de pulmón cardiogénico; EPOC: enfermedad pulmonar obstructiva crónica; FR: frecuencia respiratoria; PEEP: presión positiva al final de la espiración; VNPP: ventilación no invasiva con soporte inspiratorio (presión de soporte [PS], ventilación proporcional asistida, BiPAP, etc.); VT: volumen circulante. Aplicación de la ventilación no invasiva en la insuficiencia respiratoria aguda en la enfermedad pulmonar obstructiva crónica con descompensación hipercápnica y en el edema agudo de pulmón cardiogénico. Los parámetros ventilatorios utilizados son orientativos en función de la tolerancia de la técnica y la presencia de fugas. CPAP: continuous positive airway pressure; EAPC: edema agudo de pulmón cardiogénico; EPOC: enfermedad pulmonar obstructiva crónica; FR: frecuencia respiratoria; PEEP: presión positiva al final de la espiración; VNPP: ventilación no invasiva con soporte inspiratorio (presión de soporte [PS], ventilación proporcional asistida, BiPAP, etc.); VT: volumen circulante.](https://static.elsevier.es/multimedia/02105691/0000003800000002/v1_201402201019/S0210569112003038/v1_201402201019/es/main.assets/thumbnail/gr2.jpeg?xkr=1dZuESKpnCAWr3yCSGZ24A==)

