Pósters
TraumatismosP001-P020
Reperfusión miocárdica en el SCA y nuevos tratamientos en el fallo cardíaco P021-P042
Infecciones y antibioticoterapia en el paciente crítico P043-P064
Índices de gravedad y planes de mejora asistencial en medicina crítica P065-P089
Sesión temática
11:30 h - Sala Eutyches
Neurointensivismo001-004
11:30 h - Sala Genius
Infección respiratoria: morbi-mortalidad005-008
11:30 h - Sala Medusa (páginas 53-54)
Fisiopatología de la lesión pulmonar aguda032-035
Comunicaciones orales
16:00 h - Sala Medusa
Ventilación mecánica y lesión aguda pulmonar 009-014
16:00 h - Sala Genius
Pacientes VIH, infecciones comunitarias y meningitis en UCI 015-021
16:00 h - Sala Eutyches
Calidad asistencial en medicina crítica022-027
TraumatismosP001
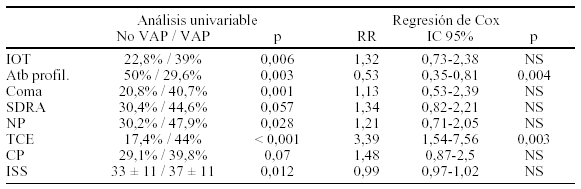
P001 ACTIVACIÓN HEMOSTÁTICA EN EL TRAUMATISMO CRANEOENCEFÁLICO
C. Sánchez Polo*, I. Gutiérrez Cía*, M.A. Suárez Pinilla**, B. Virgós Señor***, I. Lorda de Los Ríos*, J.M. Montón* y J. Luz*
*UCI, H. Obispo Polanco. Teruel, **UCI, H. Clínico Universitario. Zaragoza, ***UCI, H. Universitario Miguel Servet. Zaragoza.
Introducción: Un impacto sobre el tejido neural se asocia a un cambio brusco en la presión intracraneal que activa el sistema hemostático. La relación entre la lesión encefálica y la activación de la coagulación, se explica por el paso al torrente circulatorio de Factor Tisular, liberado de la zona lesionada.
Objetivos: Avanzar en el conocimiento de la activación hemostática en el traumatismo craneoencefálico (TCE), valorando su capacidad pronóstica.
Pacientes y método: Estudio prospectivo, 45 pacientes con TCE aislado, ingresados en Medicina Intensiva. Realizamos dos extracciones de vena periférica para determinación de Fragmentos Trombina 1+2, Complejo Trombina-antitrombina y D-dímeros. Medimos la gravedad de los pacientes mediante la escala de coma de Glasgow al ingreso y la escala de resultados de Glasgow a los seis meses. Realizamos una estadística descriptiva y presentamos los resultados de los test hemostáticos. En la estadística inferencial, se aplica el test de Análisis de la Varianza (ANOVA) multifactorial entre los niveles de marcadores y la gravedad según las escalas.
Resultados: Los niveles de los marcadores hemostáticos están más elevados de forma significativa en los pacientes con mayor gravedad inicial y peor evolución, respecto a los que presentan mejores resultados.
Conclusiones: Los marcadores hemostáticos pueden tener una implicación pronóstica. La activación hemostática se asocia a una mayor gravedad de los TCE.
P002 CONTUSIÓN PULMONAR RADIOLÓGICA, VENTILACIÓN MECÁNICA Y SUPERVIVENCIA EN EL TRAUMATISMO TORÁCICO
B. Virgós Señor, A.C. Nebra Puertas, A. Morón Giménez, I. Martínez Arroyo, F. Clau Terrer, J. Casalduero Viu y P. Garcia Mangas
Medicina Intensiva H. Universitario Miguel Servet. Zaragoza.
Introducción-objetivos: El traumatismo torácico puro (TT) es un cuadro clínico potencialmente grave. El empleo de la compliance pulmonar, el cociente paO2/FiO2, la mala evolución clínica-gasométrica y radiológica, son usados como marcadores pronósticos. Estudiamos si las imágenes radiológicas de contusión pulmonar y la presencia de hemo y/o neumotórax al ingreso, son un indicador pronóstico sencillo y aplicable en estos pacientes.
Material y métodos: Estudio bidireccional y descriptivo con 70 pacientes con TT en los que analizamos en la radiología simple de tórax inicial (Rx), la presencia de contusión pulmonar en función de su localización uni o bilateral, la presencia de hemo y/o neumotórax, así como la necesidad de ventilación mecánica (VM) y su duración, en relación con mortalidad. Usamos t de Student/test de Wilcoxon, Ji cuadrado y análisis de regresión múltiple como herramientas estadísticas (95% intervalo confianza).
Resultados: La edad media de nuestro grupo fue de 42,8 ± 18,7 años, siendo 19 mujeres (27,1%). La mortalidad fue de 25 pacientes (36%), precisando de VM un total de 55 enfermos (78%). Se apreció contusión Rx bilateral en 33 pacientes (47,1%) y contusión unilateral en 19 enfermos (27,1%); en los 18 pacientes restantes (25,8%) no hubo imágenes Rx iniciales sugerentes de contusión. Hubo hemotórax en 12 pacientes (17%), neumotórax en 11 (16%) y hemo/neumotórax en 22 casos (31%). Fallecieron 25 de los 55 enfermos con VM (45%), no falleciendo ningún enfermo sin VM, e implicando la VM más mortalidad (p = 0,003). Dentro de los pacientes con VM, observamos como los fallecidos precisaron VM durante 8,5 ± 10,2 días y los supervivientes 11 ± 7 días, no siendo esta diferencia significativa. La mortalidad no fue más elevada en los pacientes con contusión Rx unilateral, falleciendo 2 de los 19 (10,5%). En los enfermos con contusión bilateral la mortalidad fue de 23 enfermos (70%), siendo la mortalidad en estos pacientes significativamente más elevada (p = 0,001). La existencia de Neumotórax implicó mayor mortalidad (p = 0,047), al igual que la existencia de hemo/neumotórax (p = 0,01), no habiendo mayor mortalidad en los enfermos con hemotórax. Tomando Exitus como variable independiente, y las demás analizadas como dependientes, en el análisis de regresión múltiple solo la contusión bilateral obtiene significación con una O. R. de 0,670 (p = 0,0001).
Conclusiones: La existencia en la Rx inicial de contusión pulmonar bilateral y neumotórax, son un indicador de riesgo de mortalidad. Estas alteraciones, sobre todo la contusión pulmonar bilateral, sugiere afectación parenquimatosa importante precozmente.
P003 CRANIECTOMÍA DESCOMPRESIVA EN EL TRAUMATISMO CRANEOENCEFÁLICO GRAVE (TCE): DESCRIPCIÓN DE UNA SERIE
E. Muñoz Quiñones, B. Gualis Cardona, R. Peña Cortegano y A. Sandiumenge Camps
Medicina Intensiva H. U. Joan XXIII. Tarragona.
Objetivo: Describir las características de los pacientes con TCE grave sometidos a craniectomía descompresiva.
Material y métodos: Estudio retrospectivo en una UCI médico-quirúrgica de 14 camas. Durante un período de dos años se incluyeron todos los pacientes admitidos por TCE grave y sometidos a craniectomía descompresiva. Se analizaron variables epidemiológicas, mecanismo lesional (tráfico, precipitación, agresión u otros), patrón tomográfico (clasificación Marshall), características de la craniectomía (localización, momento de la realización, complicaciones asociadas). Se registraron estancia media, GOS al alta de UCI y a los seis meses y mortalidad. Análisis estadístico: paquete estadístico CIA. Significativo p < 0,05.
Resultados: Se incluyeron 12 pacientes (10% del total de tce graves). El 58,3% fueron varones y la edad media fue de 30,8 ± 12,4 (rango 18-75 años). La mitad presentaban lesiones traumáticas asociadas, con un apache ii, iss y triss medio de 18,59 ± 5,35, 24,7 ± 9,5 y 68,3 ± 23,25 respectivamente. El primer GCS registrado fue de 5,5 ± 2,0. El mecanismo lesional más frecuente fue el accidente de tráfico (58%), seguido de la precipitación (16%). La TAC inicial mostraba una lesión tipo Marshall III en el 41,6%, de tipo IV en el 33,3% de los pacientes y de lesión no evacuada en el 25,1% de los pacientes. Todas las craniectomías fueron unilaterales, predominando la localización temporo-parietal derecha (50%). El tiempo medio transcurrido desde la asistencia inicial hasta la craniectomía fue de 39,1 horas (rango 1,5-90 horas), realizándose antes de las 24 horas en 9 de los 12 pacientes. Un tercio de los pacientes se intervinieron antes de la monitorización de la PIC. En el resto, la craniectomía descompresiva disminuyó la PIC media de 38,4 ± 21,3 a 24,15 ± 19,8 mmHg (p = 0,06). Se registraron cinco complicaciones post-quirúrgicas en cuatro pacientes, siendo la más frecuente la herniación externa (50%). La estancia media y mortalidad en UCI fue de 10,44 ± 9,7 días y 55% respectivamente en los craniectomizados precoces, y de 14,7 ± 8,96 y 66,6% en los tardíos. Todos los supervivientes de craniectomía precoz presentaron a los seis meses un GOS de 4-5 (el 50% mejoró su GOS al alta de uci) mientras que el único superviviente de craniectomía tardía mantuvo un GOS de 2 a los 6 meses.
Conclusiones: La tasa de craniectomía descompresiva en esta serie es mayor que la descrita en la literatura, con predominio de las precoces. El momento de la realización de la craniectomía descompresiva y el tipo de lesión observada en la TAC no influyeron en la mortalidad.
P004 EVOLUCIÓN DE LOS TRAUMATISMOS CRANEOENCEFÁLICOS GRAVES: 2002-2003
O. Farré Lladó*, L. Corral Ansa*, X.L. Pérez Fernández*, J.I. Herrero Messeguer*, JL. Ventura Farré* y E. Boza Hernández**
*Medicina Intensiva, **Anestesiología y Reanimación Hospital Universitario de Bellvitge. Hospitalet de Llobregat.
Objetivo: Realizar un estudio observacional prospectivo de la monitorización y evolución de los traumatismos craneoencefálicos (TCE) graves (Glasgow Coma Scale < 9) recibidos en nuestro centro de tercer nivel durante los años 2002 y 2003.
Material y métodos: n = 91 ingresos consecutivos con TCE grave en las unidades de críticos del Hospital Universitario de Bellvitge (hospital de tercer nivel de 1000 camas) durante los años 2002 y 2003. Variables recogidas: edad, sexo, Apache II, Apache III, SAPS II, mecanismo lesional, transporte prehospitalario, primer Glasgow Coma Scale (GCS) y peor GCS, hipotensión (presión arterial sistólica < 90 mmHg) e hipoxia (cianosis o pulsioximetria < 90%) al ingreso, otros traumatismos, TAC según la clasificación de Marshall, monitorización de presión intracraneal (PIC), saturación venosa de oxígeno del bulbo yugular (SjvO2), doppler transcraneal (DTC), hipertensión intracraneal (HTIC: PIC > 20 mmHg). Tratamiento antiedema utilizado, estancia en UCI y hospitalaria, GCS al alta de UCI y al alta hospitalaria y mortalidad. Se recogieron las complicaciones hemodinámicas, respiratorias (PaO2/FiO2 < 200), fiebre (temperatura axilar > 38,5ºC) y alteraciones electrolíticas (sodio < 130 mmol/L y > 150 mmol/L).
Resultados: n = 91; edad media = 43 (15,22 81,41), 82% hombres y 18% mujeres, apache II media = 19 (6-42), apache III = 70 (29-139), SAPS II = 34 (7-67), mecanismo lesional más frecuente = accidente de tráfico (58%) y la caída (32%), transporte medicalizado = 87%, pupilas alteradas = 35%, politraumáticos = 49%. Se monitorizó la PIC en un 75%, la SjVO2 en un 32% y se realizó DTC en un 21% de los casos. HTIC en un 32%. Se trataron según las guías de práctica clínica (excepto drenaje de líquido cefalorraquídeo y como terapia de segundo nivel solo se utilizó el coma barbitúrico). La mortalidad global fue del 32%. La mortalidad fue mayor en los TCE: con GCS más bajos, con TAC tipo III, IV y masa no evacuable, con alteraciones pupilares, con HTIC y en los TCE con presión de perfusión cerebral baja. Complicaciones no neurológicas: 70% precisaron drogas vasoactivas por hipotensión arterial, 34% presentaron insuficiencia respiratoria grave, 74% presentaron fiebre y un 32% presentaron alteraciones hidroelectrolíticas. Estancia media en UCI = 19 días (0-68) y estancia media hospitalaria = 34 días (0-230).
Conclusiones: Los factores de mal pronóstico coinciden con los descritos en la literatura. La estancia en las unidades de críticos y hospitalaria es prolongada y las complicaciones extraneurológicas frecuentes.
P005 HERIDAS TORÁCICAS EN UNA UCI DE TRAUMA
I. González, A. García, G. Sirgo, MA. Alonso, M. Ochoa, R. García y E. Alted
UCI de Trauma Hospital Universitario 12 de Octubre. Madrid.
Objetivos: Revisar las características clínicas y epidemiológicas de los pacientes con heridas torácicas atendidos en una UCI de Politraumatizados.
Material y métodos: Se revisaron las historias de los pacientes con heridas torácicas, atendidos en la UCI de Trauma y Emergencias del Hospital 12 de Octubre de Madrid desde enero de 2000 a diciembre de 2003. Se analizan edad, sexo, etiología, localización de las lesiones, asociación con lesiones extratorácicas, situación hemodinámica al ingreso, tratamiento, estancia en UCI y mortalidad.
Resultados: Se recogieron 54 pacientes. El 93% eran varones. La edad media fue 34 ± 6,1 años. La agresión fue el motivo más frecuente (96%) El 31% de los casos fueron heridas por arma de fuego y el 69% por arma blanca. La localización más frecuente fue el hemitórax izqdo (65%) El 69% de los pacientes presentaba lesiones en otras regiones anatómicas (29% en cabeza/cuello; 35% en abdomen y 46% ortopédicas) Al ingreso en UCI, el 45% de los pacientes estaban hemodinámicamente inestables.18 pacientes (33%) requirieron traslado urgente a quirófano a causa de sus lesiones torácicas. En el 30% de los casos fue suficiente el tratamiento local de la herida y el 37% restante se trató mediante colocación de tubos de drenaje.13 pacientes (25%) requirieron cirugía urgente a causa de lesiones extratorácicas. Fallecieron 8 pacientes (15%); 5 de ellos en quirófano, 2 en la cama de Emergencia y 1 en el postoperatorio tardío a consecuencia de lesiones extratorácicas. La estancia media en UCI fue de 2,1 ± 2,6 días.
Conclusiones: En nuestro estudio, las heridas torácicas se asocian con un alto porcentaje de inestabilidad hemodinámica al ingreso, necesidad de cirugía urgente y mortalidad, por lo que son lesiones que deben ser atendidas por personal experimentado con la mayor rapidez posible.
P006 HIPOTENSIÓN ARTERIAL INICIAL EN EL PACIENTE CON TRAUMA GRAVE CERRADO COMO MARCADOR PREDICTIVO DE NECESIDAD DE TRATAMIENTO QUIRÚRGICO PRECOZ
M. Ochoa Calero, N. García, R. García, D. Toral, C. García y E. Alted
UCI de Trauma y Emergencias Hospital Universitario 12 de Octubre. Madrid.
En la asistencia inicial del paciente politraumatizado grave inestable debe considerarse la necesidad de tto. quirúrgico precoz.
Objetivo: Valorar si la hipotensión arterial inicial en el paciente con traumatismo grave cerrado es un marcador predictivo de la necesidad de tratamiento quirúrgico precoz.
Material y método: Se realizó un estudio retrospectivo en una UCI de trauma comparando dos grupos con un total de 100 pacientes con trauma grave. En el primer grupo (50 pacientes) se incluyeron pacientes con hipotensión arterial (cifras iniciales de TA sistólica < 90 mmHg o reducción > 40 mmHg sobre sus cifras tensionales basales) y en el segundo grupo (50 pacientes) pacientes con cifras tensionales normales. Se valoraron parámetros hemodinámicos: cifras tensionales, frecuencia cardíaca, hemoglobina, hematocrito, administración de volumen, hemoderivados y drogas vasoactivas, necesidad de tratamiento quirúrgico precoz (primeras 24 hrs. del ingreso hospitalario), hallazgos intraoperatorios y posibles complicaciones durante su estancia en UCI. Se empleó el programa estadístico SPSS 10.0. Los resultados se expresan como media, desviación estándar (DE), y porcentajes. Se emplea el test de la chi-cuadrado (valor estadísticamente significativo p < 0,05).
Resultados:
Conclusiones: La hipotensión arterial inicial en el paciente con trauma grave cerrado es un marcador predictivo de necesidad de tratamiento quirúrgico precoz debiéndose tener en cuenta en la asistencia y traslado a centros de referencia con posibilidades quirúrgicas para estos pacientes.
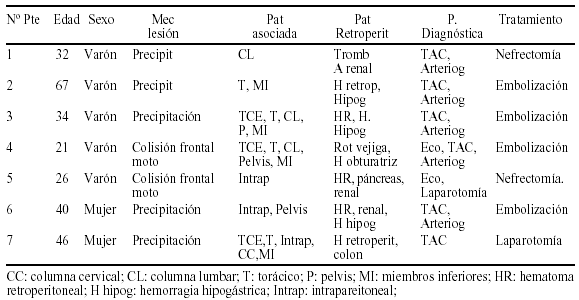
P007 INCIDENCIA DE LESIONES DEL COMPARTIMENTO RETROPERITONEAL EN LOS PACIENTES CON TRAUMATISMO CERRADO INGRESADOS EN LA UCI
J.F. Fernández Ortega, M.J. Chaparro Sánchez, G. Seller Pérez, B. Hernández Sierra y G. Quesada García
UCI Hospital Regional Carlos Haya. Málaga.
Objetivos:1) Describir la incidencia de afectación de estructuras retroperitoneales en los Traumatismos cerrados ingresados en la UCI. 2) Describir su mecanismo lesional. 3) Describir la actitud diagnóstica y terapéutica seguida.
Material y métodos: Todos los pacientes ingresados en la UCI de nuestro Hospital durante un período de 6 meses coincidente con el período de recogida de datos del estudio GITAN, cuyo motivo de ingreso fuera Traumatismo. Hemos seleccionado los pacientes codificados en el Sistema CIE-9 con Traumatismo abdominal cerrado (863 hasta 869) y a su vez de estos hemos seleccionado los traumatismos del compartimento retroperitoneal, correspondientes a los códigos 866 y 867.
Resultados: Ingresaron 121 pacientes traumatizados. De ellos 21 (17,3%) tuvieron traumatismo abdominal cerrado como motivo de ingreso en UCI. De éstos, 7 (5,8% del total de traumatismos) tuvieron afectación de estructuras del compartimento retroperitoneal. El mecanismo lesional, así como las características demográficas, la patología asociada, las estructuras retroperitoneales afectas y la actitud diagnóstica y terapéutica llevada a cabo se describen en el cuadro 1.
Conclusiones: La afectación severa de estructuras retroperitoneales es infrecuente en los pacientes politraumatizados que ingresan en una UCI general. Requieren un mecanismo lesional con grave impacto. En la mayoría de los casos se sospechó con TAC de abdomen y se confirmó con Angiografía que sirvió como herramienta terapéutica para embolizar estructuras vasculares con sangrado incoercible.
P008 POLITRAUMATISMO EN PACIENTES PEDIÁTRICOS EN UNA UMI POLIVALENTE
L. Macaya Redín, I. Susperregui Insausti, I. Jiménez Urra, A. Tellería Martín, O. Lozano Sanz, J. Escuchuri Aisa y A. Rodrigo Uri. Grupo ETNA
UCI Hospital Virgen del Camino. Pamplona.
Objetivo: Estudio de los pacientes politraumatizados pediátricos que ingresan en nuestra UMI.
Metodología: Análisis retrospectivo del politraumatismo infantil ingresado en una unidad polivalente de 12 camas desde Enero del 2001 a Diciembre del 2002. Se estudia edad, sexo, APACHE II, ISS, TRISS, estancia media, tipo de traumatismo, requerimiento quirúrgico, ventilación mecánica, complicaciones y mortalidad.
Resultados: Durante el período analizado ingresan 14 niños con edades comprendidas entre 1 y 14 años, de los cuales la mitad fueron niños y la otra mitad niñas. El APACHE II medio fue de 11 (Rango: 2-22), ISS medio 13,2 (Rango 4-33), TRISS medio 9.83% (Rango: 9,46%-9,96%). La estancia media fue de 4,8 días. Dentro del tipo de traumatismo encontramos: 11 TCE, 5 abdominales, 4 ortopédicos, 2 maxilofaciales y 1 torácico. Cuatro de ellos requirieron cirugía; dos al ingreso, uno en las primeras 48 horas y el otro a partir de las 48 horas del ingreso en UMI. Fue necesaria Ventilación mecánica en 5 pacientes con una duración media de 1,4 días. Presentaron complicaciones dos de los pacientes; en uno de ellos se constató hiponatremia por S. Pierde sal y convulsiones en el otro. Por último la mortalidad fue nula.
Conclusiones: El tipo de traumatismo más frecuente en los pacientes pediátricos ingresados en nuestra UMI fue el TCE. Destacar la evolución favorable de todos ellos, con escasas complicaciones y nula mortalidad.
P009 REALIDAD ASISTENCIAL DEL TRAUMATISMO CRANEOENCEFÁLICO (TCE) LEVE Y MODERADO EN LOS HOSPITALES SIN NEUROCIRUJANO (HSN) DE CANARIAS
M. Sisón Heredia*, J. Rivera Fernández*, A. Marcos Ramos**, J.A. González Romero*** y J. Arroyo Fernández*
*UMI H. Gral. de Lanzarote. Arrecife, **UMI H. de Gran Canaria Dr. Negrín. Las Palmas de Gran Canaria, ***S. de Urgencias H. Gral. de Lanzarote. Arrecife.
Introducción: La asistencia al TCE leve y moderado en los HSN está condicionada por los recursos disponibles y la tradición médica local. Debería ofrecerse una calidad universal basada en las guías de práctica clínica más recientes, adaptadas localmente de forma realista.
Objetivo: Conocer la realidad asistencial actual del TCE leve y moderado en los HSN canarios.
Material y método: Encuesta telefónica en los Servicios de Urgencias y UMI de los 5 HSN públicos insulares canarios: en total, 538 camas (15-190), 15 de UMI (0-7), 4 aparatos de TC (0-1; entre 1/19580 y 1/114715 h) y 305071 h en 2.003 (10162-114715).
Resultados: La asistencia actual es muy heterogénea. En general, hay pocas guías actualizadas (dos centros con guías antiguas, 3 sin guías escritas) y se hacen pocos TC craneales (todos los moderados pero sólo los leves con fractura, salvo un centro que hace TC si GCS 14). Dos disponen de telemedicina (TLM). La relación con Neurocirugía (NCR) es buena (4) o mejorable (1). Los pacientes que precisan ingreso pero no traslado quedan a cargo de Cirugía General (CG) (3) o Traumatología (T) (1). Algunos < 14 años ingresan en Pediatría a cargo de dichas especialidades. El centro sin TC no ingresa ningún TCE. Los intensivistas se encargan de casi todos los traslados a NCR y no suelen ser consultados por casos leves. Un centro sin TLM traslada algunos pacientes leves sin indicación quirúrgica. Sólo algunos pacientes con TCE moderado ingresan en UMI; un centro ingresa los TCE graves que precisan sensor de PIC pero no cirugía inmediata. El seguimiento tras el alta hospitalaria está a cargo de CG (2), T (1) o Atención Primaria (1); si el alta es desde Urgencias, se proporcionan recomendaciones escritas a un familiar responsable. Ningún hospital recoge datos específicos de TCE leve o moderado y no hay radiólogos de presencia. Los intensivistas consultados opinaron que sería deseable una mayor implicación en este grupo de pacientes.
Discusión: Es necesario adecuar localmente las guías recientes y hacer más estudios sobre el TCE no grave. Un aparato de TC y la TLM, donde no disponen de ellos, evitarían traslados innecesarios. Sería conveniente una mayor implicación de las UMIs en el TCE leve y moderado en los HSN, que podría consistir en la elaboración conjunta de recomendaciones de asistencia y traslado, la actuación como "especialistas de referencia" y un aumento del número de camas de UMI que permitiese ingresar TCE leves o moderados sin indicación quirúrgica que requiriesen vigilancia especial. Debería estudiarse el impacto de las UMIs de nueva creación en la asistencia al TCE en los HSN de Canarias y del resto de España.
P010 REGISTRO DEL POLITRAUMATISMO EN NAVARRA. GRUPO ETNA
J. Roldán, J. Guergue, I. Osés, A. Ansotegui, J. Tirapu y J. Barado
UCI Hospital de Navarra. Pamplona.
Objetivo: Los accidentes en Navarra suponen la cuarta causa de mortalidad global y la primera en menores de 40 años. Por otro lado, la supervivencia del paciente politraumatizado es un buen indicador de la calidad de la asistencia. Este registro intenta evaluar la calidad de la atención sanitaria prestada a este tipo de pacientes, proponiendo las modificaciones organizativas oportunas, con el objetivo de disminuir la mortalidad de los pacientes accidentados atendidos por el Sistema Sanitario de Navarra.
Métodos: Estudio observacional, prospectivo de los pacientes politraumatizados graves por cualquier causa atendidos en el Sistema Sanitario de Navarra durante el período 2001-02. Se estima un tamaño muestral de 600 pacientes. Recogida de datos desde que se produce el accidente hasta el tratamiento definitivo, recorriendo todos los escalones de la cadena asistencial. Criterio de ingreso en el estudio: RTS < 12 en el proceso asistencial inicial, presencia de lesión vital, ingreso en UCI y fallecimiento en cualquier momento del proceso.
Resultados: Análisis descriptivo. El total de casos recogidos ha sido de 651, con una media de 27,12 casos/mes. La edad media ha sido de 44,81 años (DE: 21,46). Respecto al sexo, hay un predominio de los hombres (75%), respecto a las mujeres (25%). Distribución según mecanismo lesional: Tráfico: 451 (69,3%) [automóvil: 62%, atropello: 16,4%, motocicleta: 13,96%, bicicleta: 3,76%, otros: 3,1%]. Precipitación: 79 (12,13%). Caída: 59 (9,06%). Lesiones penetrantes: 26 (4%). Mortalidad global: 52,07% (339), con la siguiente distribución: Mortalidad in situ: 72,86% (247). Mortalidad diferida: 27,14% (92). Dentro de esta mortalidad diferida, el 63%, se produce en la UCI.
Conclusiones: Hemos detectado una mortalidad del 50%, de la cual un porcentaje elevado (72%) se produce in situ. Estamos pendientes de realizar un estudio en profundidad de los datos recogidos en cada uno de los eslabones de la cadena asistencial.
P011 RELACIÓN ENTRE SÍNDROME DE DISTRES RESPIRATORIO AGUDO TARDÍO Y NEUMONIA NOSOCOMIAL EN PACIENTES TRAUMATIZADOS GRAVES
S. García Gómez, R. Amaya Villar, M.D. Rincón Ferrari, J. Flores Cordero, M. Pérez Ale, M. Muñoz Sánchez y F. Murillo Cabezas
Servicio de Cuidados Críticos y Urgencias H.U. Virgen del Rocío. Sevilla.
Objetivo: Analizar la relación temporal entre el desarrollo de neumonía nosocomial (NN) y la aparición de síndrome de distréss respiratorio agudo tardío (SDRAt) en pacientes traumatizados graves.
Método: Estudio observacional prospectivo durante un período de 12 meses llevado a cabo en una Unidad de Cuidados Intensivos Neurotraumatológica. Se estudian todos los traumatizados graves (incluyendo grandes quemados) que desarrollan SDRAt. Se consideró SDRAt, a aquel que se instaura a partir del tercer día tras el traumatismo. Se analizaron los siguientes parámetros: edad, sexo, ISS, desarrollo de NN y su relación temporal con la aparición de SDRAt, así como la etiología de la misma. Se consideró que el aparición del SDRAt estaba en relación con el desarrollo de la NN, cuándo ésta era diagnosticada en un período de ± 72 horas tras la aparición del mismo.
Resultados: Se diagnosticaron 25 pacientes de SDRA, de los cuales 4 fueron SDRA precoces (< 72 h), por lo que se excluyeron del estudio. La edad media de los pacientes fue de 49,3 (18) años, siendo en el 50% de los casos varones, con un promedio de ISS de 29,8 (32,6). De los 21 pacientes con SDRAt, en 15 casos (71%) la aparición de SDRAt estuvo en relación con el desarrollo de NN, mientras que, en 6 de los 21 casos (28,5%) de SDRAt no se observó relación temporal entre NN y la aparición de SDRAt. Los aislamientos microbiológicos de los diferentes episodios de NN fueron: Acinetobacter baumanni (60%, 9/15), S. aureus (33,3%, 5/15), Pseudomona aeruginosa y E. coli (20%, 3/15) y S. pneumoniae (6,6%, 1/15). La mortalidad global de los pacientes con SDRAt fue del 73,3%.
Conclusiones: La NN es el factor más relacionado con el desarrollo de SDRA tardío en pacientes traumatizados graves, asociándose a una elevada morbimortalidad.
P012 CAPACIDAD PRONÓSTICA EN PACIENTES DE UCI CON TRAUMATISMO CRANEOENCEFÁLICO Y ACCIDENTE CEREBROVASCULAR AGUDO DE LOS SIGNOS HERNIACIÓN CEREBRAL EVALUADOS POR TAC CRANEAL
M.J. Chavero Magro*, R. Rivera Fernández*, J. Martin*, E. Fernández*, H. Busquier** y R. Lara*
*SCCYU H. U. Virgen de las Nieves. Granada, **Radiodiagnóstico H. U. Virgen de las Nieves. Granada.
Introducción: Los pacientes que ingresan en UCI por TCE (traumatismo craneoencefálico) y ACV (accidente cerebrovascular agudo); son un grupo numeroso que presentan elevada gravedad y mortalidad y la afectación neurológica constituye la alteración principal. En estos pacientes es habitual y rutinario evaluar el grado de lesión cerebral a su ingreso con TAC cerebral. El objetivo de esta comunicación es el análisis de la relación entre signos de herniación cerebral evaluados en el TAC craneal al ingreso de los pacientes y la mortalidad, en un grupo de pacientes de UCI que ingresaron con afectación neurológica por TCE y ACV.
Material, métodos y resultados: Se evaluaron todos los pacientes que ingresaron en la UCI con TCE y ACV desde enero hasta Junio de 2003. La muestra está compuesta por 82 pacientes que ingresaron en UCI por TCE o ACV; la edad fue 46,55 + 20,4 años, la gravedad medida según SAPS II 42,70 + 17,6 puntos y la mortalidad en UCI fue del 25,9% y la mortalidad hospitalaria fue del 29,4%. La afectación neurológica evaluada con la puntuación de Glasgow fue de 7 + 3,81 puntos. En todos se realizó TAC craneal al ingreso. Por ACV ingresaron 33 pacientes de ellos 15 pacientes con Hemorragia subarcnoidea, 12 pacientes con hemorragia intracerebral, y 6 presentaron ACV isquémico. Los pacientes con TCE fueron 49 y de ellos 10 eran Hematoma extracerebral operados. En 23 pacientes existió algún signo de hernicación (desviación de la línea media y/o afectación del tronco de encefalo -hipodensidad, deformidad o compresión de cisternas perimesencefálicas-) en ellos la mortalidad hospitalaria fue del 56,5% y en los 59 pacientes con ausencia de ningún signo de herniación la mortalidad fue del 20,3%, (X2 = 10,22, Gl = 1, p = 0,001). Los pacientes que fallecieron presentaron mayor gravedad medida con APACHE III 76,68 + 27,18 vs 41,52 + 22,05 (p < 0,001) y SAPS II 56,92 + 11 vs 36,47 + 16,35 (p < 0,001). Se realizó también un análisis multivariable con Regresión logística que evaluó conjuntamente la relación entre mortalidad hospitalaria y APACHE II, SAPS II y herniación cerebral, entrando a formar parte del modelo el APACHE III y la presencia o ausencia de herniación cerebral.
Conclusiones: En los pacientes de UCI que ingresan por TCE o ACV, la presencia de herniación cerebral evaluada con el TAC craneal a su ingreso, es un potente predictor de mortalidad y complementa la capacidad predictiva del APACHE III.
Beca FISS PI021571
P013 TRATAMIENTO CONSERVADOR DE LA ROTURA TRAUMÁTICA DE BAZO
J.M. Guergué Irazábal, A. Ansotegui Hernández, A. Díaz Villar, J.M. García Garayoa, J. Roldán Ramírez, I. Osés Munárriz, J.P. Tirapu León y J. Barado Hualde
Medicina Intensiva Hospital de Navarra. Pamplona.
Objetivo: Analizar los resultados del tratamiento conservador en la lesión traumática de bazo de pacientes con traumatismo grave.
Material: Análisis retrospectivo de los pacientes con traumatismo grave y lesión esplénica ingresados en UCI durante un período de 5 años (1998-2002). El total de traumatismos graves durante este período fue de 641 con una edad media de 42,9 (21,8), ISS: 25,7 (12) y APACHE: 15,3 (9,1). Mortalidad: 136 (21,55%). Presentaban lesión de bazo 62 (9,7%). En 22 pacientes se decidió tratamiento conservador en base a la estabilidad hemodinámica y al criterio del Cirujano. Se analiza este grupo de pacientes en sus características evolutivas así como variables cuantitativas (Edad, APACHE II, ISS) y cualitativas (zonas anatómicas lesionadas). Análisis estadístico con test no paramétricos y nivel de significación p < 0,05.
Resultados: En 22 pacientes se optó por tratamiento conservador (35,5%). Edad media: 40,8 (19,1), ISS: 21 (7,4), APACHE II: 9,5 (7,2). De este grupo se intervinieron de bazo 5 por shock diferido y otro falleció de causa atribuible a hemorragia abdominal (27%) (mortalidad: 4,5%). Dos pacientes no ingresaron inicialmente en UCI y la situación de shock aconteció a las 18 horas y 5º día de evolución. Otros 2 pacientes presentaron el cuadro tras ser dados de alta de UCI (9º y 17º día de evolución) y de los 2 pacientes con estancia en UCI, uno se interviene a los 11 días y otro fallece al 2º día por DEM con importante traumatismo torácico y hemoperitoneo. Al comparar los 16 pacientes con tratamiento conservador efectivo y los 6 en que se asocia con shock diferido, no encontramos diferencias significativas en cuanto a edad, APACHE II, ISS ni regiones anatómicas lesionadas. En los 6 pacientes existía fractura de ramas pélvicas contra 6/16 del grupo con tratamiento conservador efectivo.
Conclusiones: En pacientes con lesión traumática de bazo, el tratamiento conservador es una opción terapéutica. La posibilidad de rotura diferida a los días de la lesión supone un riesgo elevado que puede hacer cuestionar la técnica.
P014 TRATAMIENTO ENDOVASCULAR EN EL PACIENTE POLITRAUMATIZADO GRAVE
S. Almanza López*, V. Ortolá Vercher*, J. Canovas Robles*, J. Caturla Such* y J.I. Gallego León**
*Medicina Intensiva, **Radiología Intervensionista, HGU Alicante. Alicante
Introducción: El paciente politraumatizado con sangrado pélvico de difícil acceso quirúrgico, podría beneficiarse del manejo endovascular del mismo.
Objetivo: Valorar la eficacia del tratamiento endovascular en el paciente politraumatizado grave con sangrado pélvico.
Diseño del estudio: Estudio prospectivo, descriptivo, llevado a cabo en un Hospital Universitario con UCI Polivalente de 24 camas.
Material y métodos: Se estudian 6 pacientes que ingresaron entre Enero y Diciembre del año 2003, en situación hemodinámicamente inestable. Se recogieron las siguientes variables: Edad y Sexo; ISS, Hemoglobina, TAS, I. Quick y APTT al ingreso; Volumen administrado antes de la realización de la arteriografía, Tiempo de llegada y de estancia durante el procedimiento, vía de acceso para la realización del mismo y material utilizado para yugular el sangrado; Mortalidad. El análisis de los datos se realiza con el programa estadístico SPSS.
Resultados: Los resultados están expresados con la Media, acompañados de su Desviación Standard, y los expresados con la Mediana, se acompañan de sus Percentiles 25 y 75. Se estudiaron 4 hombres y 2 mujeres con 42,1 ± 18,7 años, con un ISS de 37,5 (P25 23,25; P75 50,25). La hemoglobina inicial fue de 7,8 ± 2,15 mg/dl y la TAS de 75,8 ± 16,5 mmHg. Todos presentaban inestabilidad hemodinámica a su llegada. En cuanto a la coagulación, el I. Quick al ingreso fue de 35,2 ± 10,8% y el APTT de 53,6 ± 25,05 seg. Se transfundieron 9,5 ± 5,1 U de CH y 2200 ± 855,13 cc de fluidos, previos a la intervención. El tiempo de llegada a la sala de angiografía fue de 7 ± 3,3 h y de duración del procedimiento 1,4 ± 1,08 h. La vía más común de acceso fue la arteria femoral derecha y se utilizaron principalmente coils para yugular el sangrado activo que presentaban 5 de los 6 pacientes. No falleció ningún paciente.
Conclusiones: El intervencionismo precoz endovascular, en el paciente politraumatizado con sangrado activo pélvico, y de difícil acceso quirúrgico, se muestra eficaz en la resolución del shock hemorrágico.
P015 TRAUMA GERIÁTRICO EN UNA UCI DE POLITRAUMATIZADOS
E. Hernández, A. García, I. González, B. Estébanez, D. Toral y E. Alted
UCI de Trauma Hospital Universitario 12 de Octubre. Madrid
Objetivos: Revisar las características epidemiológicas de los pacientes politraumatizados con edad ≥ 65 años, que requirieron ingreso en una UCI de Trauma.
Material y métodos: Estudio descriptivo y retrospectivo. Se revisaron las historias clínicas de los pacientes de edad ≥65 años que requirieron ingreso en la UCI de Trauma y Emergencias del Hospital 12 de Octubre de Madrid, en el período de tiempo que abarca desde Enero 2000 a Dic 2003. Se analizan edad, sexo, presencia de algunas de las siguientes patologías previas: hepatopatía, insuficiencia renal crónica, insuficiencia cardiaca, EPOC o inmunodepresión; etiología del traumatismo, áreas lesionadas, estancia en UCI, mortalidad en UCI y necesidad de traqueostomía y cirugía.
Resultados: Se recogen un total de 95 pacientes (8,7% del total de pacientes ingresados en nuestra UCI) El 65% de los casos eran varones. La edad media fue de 72,8 ± 4,6 años. En el 32% de los casos, eran conocidas alguna de las patologías previas referidas anteriormente. Las etiologías más frecuentes de los traumatismos fueron los atropellos (33%) y los accidentes con vehículos de motor (29%). Hubo un alto porcentaje de pacientes que ingresaron por intento autolítico (11,5%) y caídas accidentales desde su propia altura (16%). Las lesiones más frecuentes fueron las ortopédicas (39%), seguidas del TCE grave (35%) y el trauma torácico (32%). El 71,5% de los pacientes presentaba lesiones en varias regiones anatómicas. Se realizó cirugía urgente en un 36% de los casos. La media de estancia en UCI fue de 10 ± 6 días. La mortalidad fue del 41%. El 44% de los casos que fallecieron, lo hicieron durante la valoración inicial. El 42% de los pacientes que sobrevivieron, necesitaron realización de traqueostomía. De los TCE graves que sobrevivieron, el 67% presentaba un GCS < 8 al alta de la UCI.
Conclusiones:1) En nuestro estudio, los pacientes con edad ≥ 65 años ingresados en una UCI de Trauma, presentaron una elevada mortalidad y una larga estancia en UCI. 2) La etiología de los traumatismos en pacientes con edad ≥ 65 años es distinta de la que presentan otros grupos de edad.
P016 TRAUMATISMO PÉLVICO GRAVE: MANEJO INICIAL
R. García Hernández, M. Ochoa, I. García, C. García Fuentes, D. Toral Vázquez y E. Alted
UCI de Trauma y Emergencias Hospital Universitario 12 de Octubre. Madrid.
Introducción: El traumatismo pélvico es una importante causa de morbimortalidad en el paciente politraumatizado. Últimamente se ha replanteado el tratamiento, dando más importancia a la arteriografía. Estudiar el perfil clínico y las maniobras de resucitación inicial en el traumatismo pélvico grave.
Material y métodos: Se realizó una revisión retrospectiva de aquellos pacientes que presentaban traumatismo pélvico con importante disrrupción de la pelvis en pruebas radiográficas o bien que estuvieran asociadas a lesión vascular o hematoma retroperitoneal, ingresados en una unidad de vigilancia intensiva traumatológica durante un período de 11 meses; recogiéndose datos demográficos, evolución clínica y necesidad de recursos terapéuticos en las primeras 24 horas. Se realizaron las comparaciones de las variables cualitativas mediante el estadístico (Chi)2 y de las cualitativas mediante T-Student.
Resultados: Incluimos 24 pacientes, 62,5% varones y 37,5% mujeres con una edad media de 43,6 (± 16,59) años e ISS de 40,87 (± 14,52). Según la clasificación de Tile los tipos de lesiones más frecuentas fueron: C1 (37,5%) y B3 (25%), realizándose en algún momento durante las primeras 24 horas sólo embolización en un 25%, sólo fijación externa en 8,3% y ambas en un 20,8%. Los pacientes con lesión pélvica grado C de Tile presentaron mayor necesidad de DVA (91,7% v 23,3%, p < 0,05) y de sangre (2937 ± 1638cc v 895 ± 1211 cc, p < 0,05). Los resultados obtenidos en función de la realización o no de embolización fueron: SDRA (66,7% v 5,9%, p < 0,05) y necesidad de transfusión en 24 horas (3571 ± 1824 cc v 1235 ± 1219cc, p < 0,05).
Conclusiones: El traumatismo pélvico grave requiere con frecuencia embolización y/o fijación quirúrgica para el control hemodinámico. Una mayor inestabilidad pélvica se relaciona con una mayor necesidad de DVA y concentrado de hematíes.
P017 TRAUMATISMO TORÁCICO EN UCI: COMPLICACIONES Y MORTALIDAD
B. Obón Azuara, B. Villanueva Anadón, I. Gutiérrez Cía, R. Bustamante Rodríguez, J. González Cortijo y R. Ridruejo Sáez
Servicio de Medicina Intensiva Hospital Clínico Universitario. Zaragoza.
Objetivos: Análisis epidemiológico de los pacientes que han sufrido traumatismo torácico (TT) subsidiario de ser ingresado en UCI. Complicaciones más frecuentes. Factores implicados en la mortalidad.
Material y métodos: Estudio descriptivo de pacientes con TT ingresados en una UCI Quirúrgica de 3er nivel de 17 camas durante un año. Variables estudiadas: epidemiológicas (edad, sexo, media de estancia, procedencia, destino), Escala de Glasgow inicial (GSC), mecanismo de producción, tipo de TT, lesiones asociadas, necesidad y duración de ventilación mecánica (VM), desarrollo de complicaciones, procedimientos realizados. Comparación entre los fallecidos y no. Comparación de medias: t Student. Comparación de proporciones: Chi cuadrado. Nivel de significación p < 0,05.
Resultados: Pacientes ingresados en UCI con TT: 58. El 22,4% mujeres (13) y 77,5% hombres (45), con media de edad de 46,13 años (rango 18-98) y 9,67 días de estancia. El 50% procede de urgencias, 43,1% de otros hospitales. El 22,41% es dado de alta al s. de traumatología, mismo porcentaje para los servicios de cirugía, 20,68% es trasladado a neurocirugía. Principales mecanismos de producción: accidente de tráfico 36,20%, atropello 8,62%, precipitación y caída 8,62%, laboral 6,89%. GCS inicial 11,58. Existencia únicamente de fracturas costales en el 25,86%, hemo y/o neumotórax 25,86%, contusión pulmonar 51,71%. Lesiones asociadas en el 91,37%; de éstas, las más frecuentes son el TCE 50,94%, Tx abdomen 18,86%, facial 7,54%, fracturas de otra localización 22,64%. Precisan ventilación mecánica el 62,06% durante una media de 9,30 días. Complicaciones más frecuentes: infección 51,7% (respiratoria 31%), fracaso multiorgánico 10%. Monitorización neurológica 13,71%, intervenidos 22,4%. Mortalidad: 22,41%; diferencias significativas entre los pacientes fallecidos y no (p < 0,05): media de edad 53,61 (frente a 46,26), media de estancia 6,69 días (frente a 9,62) GCS inicial 8,36 (frente a 11,53). Existencia de contusión pulmonar en el 61,53% (frente a 46,66%), hemoneumotórax en 53,84% (frente a 22,22%), Tx abdominal 46,15% (frente a 22,22%), TCE 61,53% (frente a 48,8%); necesidad de VM en el 84,61% (frente a 55,55%), durante 6,9 días (frente a 10,36 días); complicaciones más frecuentes: FMO 15,38%; SDRA 7,69% (no existiendo en los no fallecidos); la infección respiratoria tuvo lugar en el 23,07% frente a 33,33% en los supervivientes.
Conclusiones: El TT en pacientes jóvenes, varones, secundario a accidente de tráfico. No se trata de TT puro (se asocia con frecuencia a otras lesiones). Precisa VM, apareciendo infecciones en la evolución. Mortalidad no desdeñable, relacionada con mayor edad, gravedad de los pacientes, severidad del TT, más lesiones asociadas y desarrollo de graves complicaciones como SDRA y FMO.
P018 TRAUMATISMO TORÁCICO Y VENTILACIÓN MECÁNICA INVASIVA
J.R. Cortés Cañones, M. Mourelo Fariñas, J. Pastor Benavent y V. Camba
UCI Hospital Juan Canalejo. A Coruña.
Objetivos: Analizar los factores que pueden predecir la necesidad de ventilación mecánica invasiva (VMI) en pacientes ingresados en UCI por traumatismo torácico cerrado.
Métodos: Estudio prospectivo de pacientes que ingresaron sucesivamente en una UCI para adultos de un Hospital terciario en un período de 6 meses (01 de Agosto al 31 de Diciembre 2003).
Resultados: Se incluyeron 47 pacientes, 35 varones (75%) y 12 mujeres (25%), edad media: 45,16 años rango: (14,5-76,4),de los cuales 29 tenían trauma torácico como diagnóstico principal y 18 tenían trauma torácico asociado a otras lesiones.31 pacientes necesitaron VMI, con una duración entre 0,3 y 38,5 días. El análisis univariante mediante regresión logística mostró que la presencia de hemotórax (odds ratio = 4.074; IC 95%; 1,138-14,5; p = 0,03), fractura esternal (odds ratio = 2.885; IC 95%; 0,307-27,02) y APACHE II elevado al ingreso (odds ratio = 1.305; IC 97%; 1,097-1,551; p < 0,03) fueron predictores independientes de necesidad de VMI. El sexo, la presencia de traumatismo en otros órganos de la economía (abdomen, pelvis, extremidades) o la relación PaO2/FiO2 al ingreso no estuvieron relacionadas con la necesidad de VMI.
Conclusiones: Para los pacientes con trauma torácico cerrado admitidos en UCI, son factores predictores de VMI un puntaje elevado APACHE, la presencia de hemotórax y fractura esternal. El número de pacientes del estudio podría ser insuficiente para obtener conclusiones más firmes.
P019 TRAUMATISMOS CAROTÍDEOS Y VERTEBRALES: A PROPÓSITO DE 10 CASOS
J.R. Cortes Cañones, F. Mosteiro Pereira, M. Mourelo Fariña y B. González Chana
UCI Hospital Juan Canalejo. A Coruña.
Objetivo: Revisión de los casos de lesión traumática de arterias carótidas y vertebrales, y sus características asociadas (mecanismo de producción, presentación clínica, lesiones asociadas, métodos diagnósticos, localización, tratamiento y evolución).
Material y métodos: Estudio retrospectivo y descriptivo de los casos de lesión traumática cerrada de arterias carótidas y vertebrales ingresados en los últimos 10 años en nuestro Centro.
Resultados: Se presentaron 10 casos de lesión traumática carótida-vertebrales. 8 varones y 2 mujeres. Edad media: 38,5 años (rango: 14-67). Estancia media UCI: 14,5 (rango: 1-32). Hospitalaria: 42 (rango: 2-81). APACHE II: 16,2 (rango: 12-24). No se identificaron factores de riesgo asociados. El mecanismo de producción más frecuente fue el TCE secundario a accidente de tráfico (70%), seguido de TCE por caída accidental (20%). La presentación clínica más frecuente: paresia de pares craneales y hemiparesia-plejia (40% respectivamente), seguido de manifestaciones hemorrágicas (epistaxis, otorragia) (30%). Las lesiones asociadas más frecuentes: TCE severo (escala de coma de Glasgow < 6) (40%); trauma facial (Lefort II-III) (40%) y traumatismo cervical (20%). Métodos diagnósticos más empleados: angiografía (60%), seguido de eco doppler, TAC con contraste y angioRMN (10%). Localización más frecuente de la lesión: porción extracraneal de a. carótida interna (40%) y sobre todo en el lado derecho (30%). Los tratamientos más frecuentemente empleados fueron: anticoagulación (80%), antiagregación (70%) y embolización (30%). Evolución: déficit neurológico permanente (40%), fistula carotida-cavernosa (30%). Encontramos una mortalidad del 40%, como principal causa de la misma la hipertensión endocraneal refractaria.
Conclusiones: Las lesiones traumáticas de carótida y a. vertebrales son poco frecuentes y deben sospecharse en pacientes con fractura de la base de cráneo, TCE severos, traumatismos faciales, pacientes comatosos y en traumatismos torácicos. La presentación es variada, (la mayoría con clínica hemisférica cerebral) y el diagnóstico suele ser tardío. La terapia oclusiva y la antiagregación-anticoagulación son los tratamientos más empleados. Apreciamos alto porcentaje de déficit neurológico residual permanente.
P020 TRAUMATISMOS CRANEOENCEFÁLICOS ATENDIDOS EN UNA UCI POLIVALENTE. DATOS EPIDEMIOLÓGICOS
M. Cubedo*, J. Madero*, R. Reig*, A. Belenguer*, J. Monferrer* y A. Costa**
*Servei de Medicina Intensiva Hosp. Universitario Asociado General de Castelló. Castelló, **Servei de Medicina Intensiva Hosp. Universitario General de Castelló. Castelló.
Introducción: Uno de los puntos candentes de un SMI de actividad polivalente es la atención a los pacientes traumatizados, tanto por la edad de presentación de los traumatismos (menor que la edad media de la población atendida) como por el enorme esfuerzo asistencial que su atención requiere, pese a lo que la mortalidad peritraumática sigue siendo más elevada que la que se registra en el global de los pacientes que ingresan en UCI. Nuestro objetivo es analizar los datos epidemiológicos de los traumatismos craneales atendidos en nuestra UCI.
Pacientes y método: Se ha revisado, retrospectivamente, toda la actividad asistencial de una UCI polivalente durante el período de 2000 a 2002, identificando los pacientes ingresados como consecuencia de TCE y elaborando una base de datos específica en la que se recogían datos de identificación personal, nivel de gravedad por GCS, lesiones asociadas y hechos clínicos concomitantes (hipotensión, coagulopatía, hipertensión endocraneal, o hipertemia) durante las primeras 48 horas de su ingreso. El resultado asistencial fue evaluado mediante la tasa de mortalidad intraUCI de la población analizada.
Resultados: Durante el período considerado, se han atendido 2874 pacientes, de los que 135 (4,7%) ingresaron como consecuencia de TCE aislado o asociado a otras lesiones. La edad media de estos pacientes fue de 40 años (moda de 18) frente a la edad global de los ingresos que fue de 61 años. El GCS de ingreso fue de 9,1 ± 4,1; y la gravedad (SAPS 2) promedio fue de 36,8 ± 19,4 (promedio global de SAPS 2 fue de 19). La causa del traumatismo fue el tráfico en 92 casos, causal en 29 y laboral en 14. Setenta y dos pacientes presentaban lesiones asociadas al TCE, de las que 44 casos enfermos presentaban lesiones torácicas (32,5%); 21 (15,5%) presentaban lesiones abdominales, y 57 (42,2%) casos tenían traumas óseos asociados. Fueron operados dentro de las primeras 48 horas 31 pacientes y la mortalidad global del grupo fue de 32 pacientes (24% frente a una mortalidad intraUCI global del período de 14%). Ni la presencia de hipertensión endocraneal, ni la coagulopatía en las primeras 48 horas, ni el compromiso hemodinámico (hipotensión), ni la hipertermia, se asociaron a tasas de mortalidad significativamente distintas.
Conclusiones: La presencia de TCE como causa de ingreso en UCI, en nuestro medio, es un condicionante mayor de gravedad y mortalidad que se presenta en pacientes significativamente más jóvenes que la población habitualmente atendida en UCI. El resultado asistencial, en nuestra serie, esta mayormente condicionado por la presencia del TCE, con independencia de las lesiones asociadas o las complicaciones detectadas precozmente durante las primeras 48 horas de estancia en UCI.
Reperfusión miocárdica en el SCA y nuevos tratamientos en el fallo cardíaco
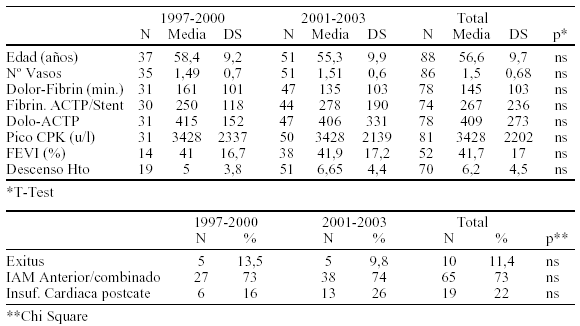
P021 ANGIOPLASTIA DE RESCATE EN EL INFARTO AGUDO DE MIOCARDIO EN DOS PERÍODOS CORRELATIVOS
J. Merino Vega, M.D. Briones López, M.V. de la Torre Prados, A. García Alcántara y F. Hidalgo Gómez
Cuidados Críticos y Urgencias Hospital Universitario Virgen de la Victoria. Málaga.
Introducción: La fibrinólisis facilita de forma precoz la apertura de la arteria causante del Infarto Agudo de Miocardio (IAM), sin embargo es necesario optimizar este tratamiento con angioplastia (ACTP) y Stent si persisten signos de no reperfusión.
Objetivo: Conocer la tendencia y valorar las complicaciones en la práctica clínica de la ACTP y el Stent en el IAM durante los últimos seis años.
Material y método: Desde IX/1997 a X/2003 se estudian prospectivamente a 88 pacientes con IAM y que tras fibrinolisis presentaron signos clínicos y electrocardiográficos de no reperfusión coronaria, indicándose coronariografía urgente y posterior ACTP e implantación electiva de Stent.
Resultados:
Conclusiones: Durante los últimos tres años el número de ACTP de rescate se ha incrementado respecto al período previo; la edad media de los pacientes ha sido inferior, lo que ha podido incidir en una disminución de la mortalidad asociado a una disminución del intervalo inicio dolor-fibrinolisis y dolorACTP. Las complicaciones poscateterismo han sido superiores por aumento del período Fibrinolisis-ACTP.
P022 ANGIOPLASTIA PRIMARIA EN EL INFARTO. ¿ES EL BENEFICIO FUNDAMENTALMENTE PRECOZ?
J. Galcerá*, D. Bixquert*, E. Andreu*, P. Rodríguez*, A. Fernández*, R. Jiménez*, D. Perez*, A. Melgarejo**, M. Royo-Villanova* y M. Alcazar*
*Medicina Intensiva HUVA. El Palmar, Murcia, **Medicina Intensiva Virgen del Rosell. Cartagena.
Objetivo: Determinar el beneficio de la angioplastia primaria (AP) en el infarto a lo largo de la hospitalización.
Método: Estudio observacional de la influencia de la AP respecto de la trombolisis (TL) mediante diferentes análisis de regresión sobre la mortalidad a las 24,48 horas, y estancia hospitalaria. Se consideraron 3 grupos de especial riesgo: localización anterior, mujeres, y diabetes. Los ratios de mortalidad se expresan de forma cruda (mortalidad con TL/mortalidad AP) y tras ajuste para diferentes variables al ingreso, edad, sexo, hospital procedencia, características del ECG inicial, factores de riesgo, y comorbilidad.
Resultados: Mortalidad Tl/AP cruda y tras ajuste
La mortalidad cruda fue menor con AP, la diferencia para la mortalidad global no fue significativa en el caso de los diabéticos y mujeres. Tras el ajuste para diferentes variables, el beneficio precoz (48 h) parece máximo.
Conclusiones: El beneficio de AP sobre TL es precoz y se atenúa a lo largo de la estancia hospitalaria.
P023 ARRITMIAS ASOCIADAS A SÍNDROME DE QT LARGO
R. Ridruejo Sáez, B. Zalba Etayo, J. González Cortijo, B. Obón Azuara y E. Civeira Murillo
UCI Hospital Clínico Universitario Lozano Blesa. Zaragoza.
Objetivo: Describir la incidencia de arritmias en pacientes con Síndrome de QT largo (SQTL) así como el tratamiento empleado, la etiología y su mortalidad.
Material y métodos: Estudio descriptivo, retrospectivo de 81 casos de pacientes con QT largo ingresados en una UCI médica de 17 camas, durante un período de 7 años.
Resultados: Hemos recogido 81 casos (43 mujeres y 38 hombres), con edad media de 55,5 años. De ellos, sólo 1 tenía antecedentes familiares de QT largo, que correspondía a SQTL congénito.38 pacientes (47,5%) desarrollaron arritmias durante el ingreso, permaneciendo el resto asintomático 43(42,5%). Entre las arritmias presentadas, la más frecuente fue la taquicardia ventricular (TV) 24(63,1%), 12(31,5%) hicieron fibrilación ventricular (FV), 11 (28,9%) torsade de pointes (TP), 4(10,5%) extrasistolia ventricular, 4(10,5%) bradicardia y 2(5,2%) sufrieron parada cardiorrespiratoria. Se observó asociación de más de una arritmia en 19 casos (50%), siendo la asociación más frecuente TV más TP (36,8%). Respecto al tratamiento específico empleado, este no fue necesario en 44 casos (55%). Se administró magnesio en 20 casos (25%), calcio en 5 (6,2%) y potasio en 7 (8,7%). Precisaron sobreestimulación con marcapasos 13 pacientes (16,2%), requiriendo marcapasos definitivo en 5 ocasiones (6,2%) y se realizó cardioversión en 13 casos (16,2%). En cuanto a la etiología encontramos asociación con fármacos en 44 ocasiones (54,3%), siendo 24 (54,5%) de ellas, intoxicaciones medicamentosas; Cardiopatía isquémica en 18 casos (22,1%), 9 (50%) de los cuales desarrollaron IAM, siendo la localización más frecuente inferior y en una ocasión SQTL congénito. En el resto de casos no encontramos etiología asociada 18 (22,2%). La mortalidad observada fue del 5%.
Conclusiones:1) La TV es la arritmia más frecuentemente observada, en los pacientes con SQTL, en nuestro medio. 2) Presentaron más de una arritmia la mitad de los casos. 3) El aporte iónico resolvió la mayoría de los SQTL que precisaron tratamiento. 4) En nuestra serie, el IAM inferior se relaciona en más ocasiones con esta entidad.
P024 BALÓN DE CONTRAPULSACIÓN INTRAÓRTICA: ¿UN LUJO O UNA NECESIDAD EN LA UCI DE UN HOSPITAL COMARCAL?
D. Cabestrero Alonso, M. Rodríguez Blanco, S. Sáez Noguero, C. Martín Parra y A. Canabal Berlanga
Medicina Intensiva Hospital Provincial de Toledo. Toledo.
Objetivos: Analizar nuestra experiencia después de dos años de empleo de la contrapulsación intraaórtica en Nuestro Centro.
Métodos: Estudio retrospectivo sobre los enfermos ingresados en una UCI polivalente de 6 camas en un Hospital Comarcal, que recibieron tratamiento con contrapulsación intraaórtica en el período de tiempo entre 1-1-2002 y 1-1-2004. Se analizó la indicación por la que fue implantado el dispositivo de contrapulsación, la fracción de eyección, y la respuesta clínica al tratamiento con la supervivencia a 30 días después del implante. Valorando así la conveniencia de la disponibilidad de este tipo de dispositivos en los hospitales comarcales.
Resultados: Durante este período se estudiaron 17 enfermos que necesitaron la implantación de un balón de contrapusación. Con una edad media de 62 ± 13,8 años, el 70,6% de los enfermos eran varones y el 29,4 mujeres. La fracción de eyección media fue de 32,2 ± 24,4. Los dispositivos estuvieron implantados durante una media de 24,7 ± 33,6 horas. En el 58,8% de los pacientes la contrapusación intraaórtica fue implantada en el contexto de angina inestable refractaria a tratamiento médico y en el resto de los pacientes se hizo en el curso de shock cardiogénico. Un 88,2% de los enfermos estabilizaron su situación de los cuales en 6 enfermos (40%) pudo explantarse y al resto se le realizó cirugía cardíaca urgente tanto de revascularización coronaria como de transplante. La mortalidad a los 30 días del implante fue de un 23,5%.
Conclusión: La contrapulsación intraaórtica puede proporcionar la estabilidad hemodinámica y la mejoría transitoria a muchos pacientes. Consideramos que su uso en un hospital comarcal es de enorme utilidad, pudiendo servir de puente a la espera de tratamientos invasores definitivos.
P025 EFICACIA DE LA CARDIOVERSIÓN ELÉCTRICA (CVE) EN LA FIBRILACIÓN AURICULAR (FA) EN UCI
M.A. Taberna Izquierdo, J.J. Cortina Gómez, M.S. Rey García, N. Albalá Martínez, A. Gabán Díez, J.A. Gallardo Álvarez, P. Ancillo García y J.M. Campos Romero
UCI Hospital General. Segovia.
Objetivo: Valorar la eficacia de la CVE en la FA en nuestro Servicio y los factores que pueden condicionar los resultados.
Material y métodos: Estudio prospectivo de las CVE realizadas durante el 2003. Se ideó un protocolo de actuación que consistía en la aplicación de descargas sincronizadas de 100, 200, 300 y 300 julios (esta última previa administración de 150 mg. de amiodarona iv.). Anteriormente se sedaba al paciente con propofol a razón de 2 mg / kg de peso. Las placas se colocaban en posición anteroposterior. Valoramos el éxito en el procedimiento y la influencia que pueden ejercer diferentes variables como sexo, edad, peso, tamaño de la aurícula izquierda, horas de evolución, antecedentes personales de EPOC y tratamiento previo con fármacos antiarrítmicos.
Resultados: Se realizaron 50 CVE. Al alta del procedimiento permanecían en ritmo sinusal (RS) el 68% de los pacientes (el 75% de las mujeres y el 63% de los hombres). El porcentaje más alto de RS se consiguió en los > 65 años (79%) y en los < 50 años (75%). El 50% de los que pesaban más de 80 kg. pasaron a RS, mientras que por debajo de ese peso lo hicieron en el 81%. Respecto al tamaño de la aurícula izquierda, aquellos con más de 55 mm. no revirtieron en el 60% de los casos mientras que sí lo hicieron en el 71% con tamaño menor. Referente a las horas de evolución, los que llevaban menos de 48 h. pasaron a RS el 91% y sólo el 61% de los que llevaban más de 48h. lo hicieron. Dato anecdótico el de los pacientes EPOC (5 p.) que mantuvieron RS el 80% (4 p.). En los tratados con fármacos antiarrítmicos previo al procedimiento, la CVE fue efectiva en el 76% y no lo fue en el 55% de los no tratados previamente. Escasez de efectos secundarios (8%, 2 p. con hipotensión, 1 p. con quemadura y 1 p. con FA lenta).
Conclusiones:1) La CVE es un procedimiento eficaz y seguro para restaurar el ritmo sinusal en pacientes en FA con menos de 48 horas de evolución. 2) La CVE es más efectiva en mujeres, pacientes sin sobrepeso, con aurículas de tamaño normal, y en los que previamente recibían tratamiento con fármacos antiarrítmicos. 3) Resaltar la mayor efectividad en añosos y brocópatas, en contraposición a lo referido en otros estudios.
P026 ¿ES ÚTIL Y SEGURA LA REALIZACIÓN DE UNA ERGOMETRÍA EN PACIENTES CON DOLOR TORÁCICO QUE ACUDEN A URGENCIAS? VALOR REAL DE LA ERGOMETRÍA
J.A. Fernández Díaz, R. Fuentes Manso, J. Jiménez Mazuecos, M.A. Cavero, R. Arroyo, R. Peraira, V. Moñivas y M. González
Cardiología Clínica Puerta de Hierro. Madrid.
Antecedentes y objetivo: Es muy importante la correcta estratificación del paciente que acude a Urgencias por dolor torácico. Habitualmente se utilizan criterios clínicos (probabilidad previa, características del dolor), electrocardiográficos y enzimáticos para detectar la existencia de un evento coronario. Los pacientes que se consideran de bajo riesgo después de un período de observación adecuado se someten a ergometría para estratificación más precisa del riesgo coronario. En este estudio se pretende conocer el valor real de la ergometría en nuestro medio en estos pacientes.
Métodos: 79 pacientes consecutivos que acudieron a Urgencias por dolor torácico de características isquémicas y que presentaron evolución ECG y enzimática normal después de un período de observación adecuado fueron estratificados mediante ergometría. Los pacientes con resultado negativo fueron dados de alta. Posteriormente se contactó telefónicamente con ellos, y se revisó el historial clínico en caso necesario. Se contabilizaron como eventos los episodios de angina inestable, IAM, hospitalización cardiovascular o muerte cardiovascular.
Resultados: La edad media fue de 56 ± 12 años; el 76% eran varones. El 19% presentaba historia previa de cardiopatía isquémica. El tiempo medio entre el dolor y la ergometría fue de 1 día (rango 0-6). La ergometría fue concluyente en el 84% de los pacientes; el resultado fue clínicamente positivo en 4 (5,1%) y eléctricamente positivo en 7 (8,9%). En 2 pacientes se realizó estudio isotópico con MIBI (ambos negativos). Tras la ergometría, 6 pacientes fueron ingresados en Planta, 2 en U Coronaria y 71 fueron dados de alta. Tras un tiempo de seguimiento de 630 ± 155 días se detectaron en total 3 eventos (3 IAM), ninguno de ellos en el grupo de ergometría negativa. La sensibilidad, especificidad y valor predictivo positivo y negativo de la ergometría fueron respectivamente de 33%, 80%, 14% y 100%.
Conclusiones: En el paciente que acude a Urgencias por dolor torácico de tipo isquémico, una ergometría negativa tras un período de observación adecuado implica un pronóstico excelente en cuanto a eventos coronarios o cardiovasculares. Sin embargo pacientes con ergometria no concluyente o positiva deberían ser ingresados para continuar estudio y tratamiento.
P027 ESTIMACIÓN DE LA PRECARGA EN PACIENTES CRÍTICOS. RELACIÓN ENTRE MEDIDAS DE PRESIÓN Y VOLUMEN
M. Bautista*, F. Bravo**, J. Dueñas*, P. Reyes*, C. Díaz*** y H. Sancho*
*Medicina Intensiva, **Radiología, ***Medicina Preventiva, HU. Reina Sofía. Córdoba.
Objetivos:1) Evaluar la relación entre medidas de presión (Presión Venosa Central, PVC) y volumen (Índice de Volumen Sanguíneo Intratorácico, IVSIT) con el IC en la determinación de la precarga en pacientes críticos bajo ventilación mecánica con necesidad de apoyo hemodinámico. 2) Valorar la relación existente entre el Índice de Oxigenación (IO) y el Índice de Agua Extravascular Pulmonar (IAEP) en estos pacientes.
Metodología: Estudio prospectivo sobre pacientes ingresados en una Unidad de Medicina Intensiva que se encuentren bajo soporte con aminas vasoactivas junto a ventilación con presión positiva. Parámetros hemodinámicos recogidos de forma protocolizada. Se estudia la relación existente entre dichas variables y el IC mediante Regresión lineal multivariable por el método de selección manual metódica.
Resultados: Se estudian 54 pacientes, 78% hombres, de edad media: 51 años (15-78). La patología que presentan es variada. No existe correlación entre la PVC y el IC. Las variables que de forma independiente predicen el IC son el IVSIT y el índice de Función Cardiaca (IFC). El valor del IC puede estimarse mediante el siguiente modelo IC = - 2,94+ 0,004 IVSIT + 0,63 IFC con R2: 0,91. Existe correlación negativa entre el índice de oxigenación y el agua extravascular pulmonar (p = 0,000; R2 = 0,35).
Conclusiones: En nuestra práctica clínica, para los pacientes bajo soporte ventilatorio, el IVSIT se comporta como mejor índice de precarga que la PVC. La variabilidad del IC ha podido ser estimada en un 91% mediante la determinación del IVSIT y del IFC. El AEP elevada es indicador del estado de edema pulmonar, correlacionándose con el descenso del índice de oxigenación.
P028 EXPERIENCIA A CORTO PLAZO EN LA UTILIZACIÓN DE LEVOSIMENDAN EN ENFERMOS DE CUIDADOS INTENSIVOS
M. Rodríguez Blanco, D. Cabestrero Alonso, C. Martín Parra, S. Sáez Noguero y B. García Vila
Medicina Intensiva Hospital Provincial de Toledo. Toledo.
Objetivos: Valorar efectividad y seguridad en el empleo de éste fármaco. Evaluar la evolución clínica, las características y perfil de enfermos en los que se empleó este tratamiento.
Métodos: Estudio retrospectivo sobre los enfermos ingresados en una UCI polivalente de 6 camas en un Hospital Comarcal, que recibieron tratamiento con levosimendan en el período de tiempo entre 1-5-2003 y 1-1-2004. Se analizó edad, sexo, tipo de patología que motivó la insuficiencia cardíaca (ICC), estadio de la NYHA de la disnea, o de Killip, si la ICC fue debida a un Síndrome Coronario Agudo (SCA), empleo de otros fármacos inotrópicos, la fracción de eyección previa y posterior a la infusión, evolución clínica, pronóstico y complicaciones derivadas de la utilización de este fármaco. La dosis de levosimendan empleada en los pacientes fue 12 microgr/Kg en dosis de carga, y 0,1 microgr/Kg en dosis de mantenimiento durante 24 horas. En todos los enfermos se utilizó el resto del tratamiento de la ICC.
Resultados: Se estudiaron 10 enfermos con ICC en los que se utilizó el Levosimendan; el 60% eran varones y el 40% mujeres con una edad media de 66,7 (45-78) años. La etiología de la ICC que motivó su utilización isquémica en el 80%, y dilatada en el 20%. Un 70% de los pacientes presentaban disnea en el estadio III de la NHYA, y un 30% en el IV, de los pacientes con SCA un 75% se encontraban en un estadio III y un 25% en el IV de Killip. En un 70% de los enfermos fue necesario el empleo de dobutamina, como tratamiento adyuvante. La fracción de eyección previa a la infusión de nuestra muestra era de un 26,9 ± 9,9% y posterior a la misma de un 31,7 ± 10,2%. El 80% comenzó con mejoría clínica a las 24 h de la infusión. Un 70% de los pacientes fue dado de alta a planta con una mortalidad del 30% (3 pacientes). Encontramos como complicación de su uso hipontensión leve en un 60%, e importante que obliga a suspender la perfusión en un 10%.
Conclusión: El empleo de levosimendan es seguro y eficaz. Este fármaco puede permitir la estabilización del cuadro en pacientes con ICC, aunque, bien es cierto, que en nuestra serie no evitó el tratamiento con dobutamina.
P029 HIPOTERMIA PROTECTORA EN EL PARO CARDIACO. NUESTRA EXPERIENCIA
A. de Pablo Hermida, J.M. Gómez García, C. Sotillo Díaz, J.A. Peral Gutiérrez de Ceballos, B. Bueno García, E. Domínguez Pardo y E. Palencia Herrejón
Medicina Intensiva H.G.U. Gregorio Marañón. Madrid.
Objetivo: Describir el impacto en la morbimortalidad y en la recuperación neurológica de la hipotermia en el paro cardiaco.
Método: Seguimiento de los pacientes ingresados en nuestra unidad tras paro cardiaco (PCR) a los que se aplicó hipotermia, desde VII/01 hasta XII/03.
Resultados: Ingresaron 152 pacientes tras PCR recuperada. Se aplicó hipotermia protectora a 18, descartándose en el resto por inestabilidad hemodinámica grave o muerte antes de iniciar el protocolo. Se alcanzaron temperaturas de 32-34º durante 12 horas mediante medios físicos y bajo sedorrelajación profunda, con posterior recalentamiento pasivo. La media de edad fue 60,78 ± 19 en pacientes con hipotermia frente al 66 ± 13 general. Estancia media en UCI 6 ± 8 frente a 4 ± 4 y APACHE II 21 ± 5 frente a 28 ± 9. El 61% de los enfermos tratados mediante hipotermia fueron varones (53% en la serie general) y la mortalidad hospitalaria fue del 67% (frente al 74% general). El 50% de los casos con hipotermia sufrieron la PCR en el medio extrahospitalario. La causa más frecuente de PCR fue la hipoxia (50%), seguida de SCA (22%). El primer ritmo monitorizado más frecuente fue asistolia (72% en el grupo de hipotermia frente al 47% general), seguida de fibrilación ventricular (22% frente al 32%) y actividad eléctrica sin pulso (5,6% frente al 9,5%). La recuperación sin secuelas neurológicas al alta hospitalaria se alcanzó en el 22%, mientras que el 11% se recuperó parcialmente alcanzando un estado funcional al alta de dependencia parcial. No hubo ningún caso de estado vegetativo persistente. La frecuencia de complicaciones menores (coagulopatía, hipopotasemia, bradicardia) atribuibles a la hipotermia fue escasa y no hubo complicaciones graves. La asistolia como primer ritmo se asoció de forma significativa tanto a la mortalidad hospitalaria (chi cuadrado, p < 0,006) como a la mala recuperación neurológica (chi cuadrado, p < 0,03) mientras que el 100% de los pacientes que presentaban fibrilación ventricular como primer ritmo presentaron aceptable situación neurológica al alta hospitalaria.
Conclusiones: Los resultados de nuestra serie confirman la eficacia de la hipotermia protectora en el paro cardiaco con fibrilación ventricular como primer ritmo. Los malos resultados que se obtuvieron en la PCR en asistolia podrían deberse al peor pronóstico vital de estos enfermos y hacen necesaria la realización de más estudios para definir las indicaciones de la técnica.
P030 IMPACTO PRONÓSTCO DE LA COMORBILIDAD EN EL INFARTO DE MIOCARDIO ¿CUÁLES SON DE INTERÉS?
C.L. Albacete*, J. Galcerá*, A. Melgarejo**, P. Rodríguez*, E. Andreu*, D. Bixquert*, A. Fernández* y R. Jiménez*
*Medicina Intensiva HUVA. El Palmar, Murcia, **Medicina Intensiva Virgen del Rosell. Cartagena
Objetivo: Determinar la comorbilidad (COM) e impacto pronóstico en los pacientes con infarto agudo de miocardio (IAM).
Métodos: Los 1310 pacientes con IAM fueron comparados de acuerdo a tener o no COM. Las variables relativas a la comorbilidad, sexo, y edad fueron introducidos en un análisis de regresión logística sobre la mortalidad hospitalaria.
Resultados: La COM estuvo presente en el 85% de la población, siendo las más frecuentes: hipertensión arterial, 51,8%; diabetes mellitus, 40,2%; obesidad, 25,5%; antecedentes de insuficiencia cardiaca, 35,4%, IAM, 20,6%, e ictus, 9,8%; EPOC, 8,7%; arteriopatía periférica, 6,1%%; insuficiencia renal crónica(IRC), 4%; neoplasia "resuelta", 2,4%; estenosis aórtica, 1,3%; etilismo, 1,3%; y cirrosis, 0,6%. La COM se asoció a mayor edad, 66 ± 11 vs 59 ± 13(p < 0,001) y proporción de mujeres 27,8 vs 11,5%(p < 0,001), menor afectación del ECG inicial y de la FE 45 ± 11 vs 49 ± 10 (p < 0,01); similar proporción de localización anterior, 42 vs 43%, y tratamiento de reperfusión, 68 vs 72%. La COM se acompañó más frecuentemente de insuficiencia cardíaca en la evolución y mortalidad, 48 horas, 6,5 vs 2% (p < 0,01) y hospitalaria 13 vs 3,4% (p < 0,001). Entre otras, edad, OR 1,07 (IC 1,04-1,11), sexo femenino OR 1,82 (IC 1,05-3,1), antecedentes de ictus OR 3,6 (IC 1,98-6,7), insuficiencia cardíaca OR 2,6 (IC 1,5-4,5), e IRC OR 4,95 (1,8-13,4), tuvieron valor independiente sobre la mortalidad.
Conclusión: La ausencia de COM representa una reducida proporción de pacientes con un excelente pronóstico. Dada su prevalencia y significado debería incluirse la COM en los ajustes pronósticos. En nuestro caso fueron de interés el antecedente de ictus, insuficiencia cardiaca, e IRC.
P031 IMPLICACIONES PRONÓSTICAS DE LA OBESIDAD EN PACIENTES CON INFARTO
J. Galcerá, D. Bixquert, C. Albacete, A. García, D. Pérez, D. Martínez, M. Royo-Villanova y R. Amigo
Medicina Intensiva HUVA. El Palmar, Murcia.
Objetivo: Conocer la prevalencia e implicaciones de la obesidad en los pacientes con infarto agudo de miocardio (IAM).
Métodos: Según los criterios de la OMS, se consideró la presencia (PO) o no de obesidad (NO) siempre que fue posible en los pacientes ingresados de forma consecutiva en un período de 6 años en nuestra Unidad por IAM. Se estableció una comparación múltiple de las variables mediante un análisis de la varianza (ANOVA) completado con una estimación de Tukey intergrupos. Los pacientes con PO se agruparon para compararlos con los pacientes NO. Por último se realizó un análisis de regresión logística sobre la mortalidad hospitalaria en el que, junto a la PO, se introdujeron todas las variables con posible influencia sobre la mortalidad.
Resultados: La tabla recoge la distribución y mortalidad.
No existió diferencia entre grupos en el retraso al ingreso, FE, afectación del ECG inicial, tratamiento, criterios de reperfusión, ni estancia hospitalaria. La PO se asoció a menor edad (62 ± 12 vs 65 ± 12, p < 0,001) y más antecedentes de diabetes (48,3 vs 37%, p < 0,001), HTA (60 vs 49%, p < 0,001), hipercolesterolemia (54 vs 46%, p < 0,01), EPOC (13 vs 7%, p < 0,005), insuficiencia cardiaca (42% vs 30% p < 0,005). La PO y NO mostraron similar mortalidad hospitalaria (12,1 vs 11,8%), aunque la PO se acompañó de menor incidencia de muerte por disociación electromecánica (0,29 vs 2,1%, p < 0,02) y hemorragia severa (2,80 vs 6,47%, p < 0,05). La PO no tuvo valor independiente para la mortalidad y sí, la afectación del ECG inicial; la edad, OR 1,05 (IC 1,02-1,07), sexo femenino, OR 2,3 (IC 1,43-3,63), insuficiencia cardiaca previa, OR 2,1 (IC 1,2-3,2) y al ingreso OR 7,63 (IC 4,74-12,4); e insuficiencia renal OR 3,17 (IC 1,82-6,72).
Conclusiones: La PO se da en más de la cuarta parte de nuestros pacientes con IAM, de menor edad y mayor comorbilidad asociada. Paradójicamente su mortalidad es similar a la de los pacientes NO, aparentemente consecuencia de su menor edad y relativa baja incidencia de algunas complicaciones como la disociación electromecánica y la hemorragia severa.
P032 INTERVENCIONISMO CORONARIO EN SCA CON ELEVACIÓN DE ST EN UCI
E. Aguilar Alonso, A. Reina, M. Colmenero, R. Díaz, L. Herrera, M.J. Chavero y J. Machado. Grupo ARIAM
UCI, H.U. Virgen de las Nieves. Granada.
Objetivo: Describir el uso del intervencionismo coronario en el síndrome coronario agudo con elevación de ST (SCACEST) durante la estancia en UCI de un hospital de referencia, dotado de servicio de hemodinámica. Asimismo se comparan con distintas bases de datos nacionales e internacionales.
Métodos: Estudio descriptivo observacional durante un período de 34 meses (1/1/2001 a 1/9/2003), utilizando la base de datos ARIAM de nuestra unidad. Se recogen como variables género, edad, antecedentes cardiovasculares, prioridad, tipo de la revascularización, uso de coronariografía diagnostica y terapéutica durante la estancia en UCI, Killip a las 24 y 48 horas, mortalidad y días de estancia en UCI. Los resultados se comparan con bases de datos españolas (IBERICA, PRIAMHO), europeas (ENACT) y americanas (NRMI, GRACE). Los datos se expresan en forma de media y/o porcentaje según el tipo de variable.
Resultados: Se incluyen 554 pacientes, siendo el 74,7% hombres y 25,3% mujeres, con media de edad de 64,72 años. Un 34% son diabéticos y 7,4% con antecedentes de ACV. IAM previo en el 19,8% y tuvieron ingreso hospitalario por evento coronario en los 30 días previos el 3,6%. Ya se les había realizado coronariografía al 13,5%, ACTP al 6,13% y cirugía cardiaca al 3,24%. A la llegada al hospital se catalogaron en prioridad I, II y III al 26,5%, 53,7% y 19,7% respectivamente. Reciben tratamiento fibrinolítico el 60,6% y se les realiza ACTP primaria al 5,3%; el 34,1% restante se les trata de forma conservadora, de los cuales el 22% fue por retraso y/o fallo del sistema sanitario. La proporción de casos con clases Killip I, II, III y IV a las 24 horas fue del 79,3%, 9,6%, 3,6% y 7,5% respectivamente. Durante la estancia en UCI a un 21,5% se les realizo coronariografía y a un 17,7% ACTP (siendo catalogadas de éxito el 86,7% de ellas). La media de estancia en la unidad fue de 2,67 días y la mortalidad en UCI del 6,5%. Según el registro nacional PRIAMHO se realiza angiografía al 8,8% y angioplastia a 4,5%, siendo la mortalidad del 10,9%. En registros europeos el porcentaje de realización de coronariografía oscila entre el 20,7 y el 30%, y en EEUU se llega al 37%.
Conclusiones: Nuestros resultados muestran un uso inferior en el SCACEST de intervencionismo coronario en relacion a registros europeos y americanos. Pese a ello no hay diferencias en la morbi-mortalidad.
P033 MODALIDAD DE REPERFUSIÓN EN EL INFARTO. RESULTADOS OBSERVACIONALES EN UN HOSPITAL DE REFERENCIA
J. Galcerá, C. Albacete, D. Bixquert, E. Andreu, D. Martínez, R. Amigo, M.A. Martínez y S. Pérez
Medicina Intensiva HUVA. El Palmar, Murcia.
Objetivo: Conocer las peculiaridades de la fribinólisis (FL) o angioplastia primaria (AP) en los pacientes con infarto agudo de miocardio (IAM) en un hospital de referencia.
Métodos: Comparamos la procedencia, características clínicas, procedimientos y complicaciones de los pacientes ingresados en los últimos 6 años, según el tratamiento con FL o AP. La modalidad de reperfusión se consideró en un análisis de regresión logística para determinar su influencia en la mortalidad.
Resultados: Respecto a los pacientes AP (n = 472) aquellos con FL (n = 455), fueron diabéticos en mayor proporción (41 vs 34,8%, p < 0,05), sin diferencias en edad, proporción de mujeres, antecedentes de HTA, IAM, ACV, EPOC, arteriopatía periférica o comorbilidad, siendo remitido más frecuentemente de otro hospital (46 vs 14%, p < 0,001). La AP se asoció más frecuentemente a contrapulsación (11,5 vs 3,37%, p < 0,001), igual tasa de ventilación mecánica o cateterismo derecho, y menor nº de prueba de esfuerzo y viabilidad (8,26 vs 25%, p < 0,001). La AP presentó mayor frecuencia de fibrilación ventricular (10,1 vs 5%, p < 0,005), menor recurrencia de la isquemia (3,0 vs 12,6%, p < 0,001), similar incidencia de clase Killip > IV o hemorragia grave en la evolución, y en menor estancia hospitalaria (9,7 vs 14,2 días, p < 0,005). La mortalidad fue menor en los pacientes con AP: 24 horas (3,76 vs 7,62%), 48 horas (4,56 vs 9,7%; p < 0,05, ambas), y se aproximó a la significación la global hospitalaria (10,8 vs 14,8%, p = 0,059). La causa de muerte por rotura cardiaca, confirmada o sospechada, fue menor en los pacientes con AP (4,45 vs 1,27%, p < 0,005). Entre otras variables, la AP presentó valor predictivo independiente para la mortalidad (OR 0,44, IC 0,22-0,89).
Conclusiones: La AP parece superior a la FL, especialmente en la reducción de la mortalidad precoz, probablemente en relación con una mejor prevención de la rotura cardiaca.
P034 MONITORIZACIÓN HEMODINÁMICA EN EL POSTOPERATORIO PRECOZ DEL TRASPLANTE DE ÓRGANOS SÓLIDOS
M. Bautista*, F. Bravo**, M. Porras*, N. Parias*, J. Pozo* y A. Mula*
*Medicina Intensiva, **Radiología, HU. Reina Sofía. Córdoba.
Objetivo: Descripción de los parámetros hemodinámicos observados durante el postoperatorio precoz del trasplante cardiaco, pulmonar y hepático.
Metodología: Se recogen variables epidemiológicas, APACHEII, tiempo de isquemia, circulación extracorpórea, de ventilación mecánica, parámetros hemodinámicos (mediante catéter arterial pulmonar y sistema PiCCO) y transporte de oxígeno de forma periódica durante las primeras 72 horas hasta la retirada de la ventilación.
Resultados: Diez pacientes (3 de corazón, 6 de pulmón y 1 hepático) son estudiados (9 hombres y 1 mujer, edad media 55 años (37-67) y APACHE II 14 (7-30). Se obtienen 50 mediciones hemodinámicas. Pacientes trasplantados de corazón: el IC al ingreso fue de 2,86 (DS 0,25) ascendiendo a una media de 3,13 (DS 0,5). La PVC se mantuvo en todo momento elevada (media 17,33; DS2,52) no coincidiendo con el Índice de Volumen Sanguíneo Intratorácico el cual al ingreso se encontraba bajo(IVSIT medio 739 DS 133,7). Pacientes trasplantados de pulmón (4 unipulmonares, 2 bipulmonar): se observó IVSIT bajos (media 629 DS 128) con PVC y PECP dentro de la normalidad. El agua extravascular pulmonar fue en descenso, media 8,8 (DS:2,5) a 6,8 (DS:1,9) momento de la retirada de la asistencia respiratoria. Se estudia la relación entre dichas variables y el IC mediante Regresión lineal multivariable. Las variables que predicen el IC son el IVSIT y el Índice de función cardiaca (p = 0,000). No existe relación entre las medidas de presión y el IC.
Conclusión: La determinación de la precarga mediante presiones tiene limitaciones en pacientes trasplantados. El sistema PiCCO facilita el manejo hemodinámico en estos pacientes, permitiendo una vigilancia constante de la función del injerto.
P035 NUEVOS PARÁMETROS HEMODINÁMICOS Y MORTALIDAD DEL PACIENTE CRÍTICO
M. Bautista*, F. Bravo**, R. León*, M. Porras*, M. Chirosa* y H. Sancho*
*Medicina Intensiva, **Radiología, HU. Reina Sofía. Córdoba.
Objetivos: Buscar entre los parámetros hemodinámicos obtenidos a través del sistema PiCCO, posibles factores predictores de mortalidad en pacientes con inestabilidad hemodinámica bajo soporte ventilatorio.
Material y método: Estudio prospectivo en el que se incluyen pacientes con compromiso hemodinámico definido por la necesidad de inotropos o vasopresores, bajo asistencia respiratoria con presión positiva. Se recogen variables epidemiológicas, diagnóstico clínico, variables hemodinámicas: presión venosa central, presión de enclavamiento capilar pulmonar, índice de volumen sanguíneo intratorácico, índice cardiaco (IC), variación del volumen sistólico (VVS), índice de función cardiaca (IFC), índice de resistencias vasculares sistémicas, agua extravascular pulmonar (AEP) y mortalidad. Para conocer las variables que de forma independiente se asocian a la mortalidad se realiza un análisis multivariable de regresión logística, por el método de selección manual metódica.
Resultados: Se estudian 54 pacientes de los cuales el 78% son hombres. La edad media es de 51 años (15-78). El diagnóstico clínico es variado. Mortalidad del 44%. Las variables hemodinámicas que predicen la mortalidad son IC (OR = 2,89 IC95%= 1,44-5,83); AEP (OR = 1,15 IC95%= 1,01-1,31); VVS (OR = 1,15 IC95%= 1,03-1,30) junto a la edad (OR = 1,06 IC95%= 1,01-1,11)
Conclusión: En nuestra serie de pacientes críticos, inestables hemodinámicamente y bajo ventilación con presión positiva, encontramos un incremento del IC, AEP y VVS asociado a una mayor mortalidad. La valoración del tratamiento de soporte en base a los mismos probablemente contribuya a disminuir la mortalidad.
P036 SIGNIFICADO DE LA METADIABETES EN LOS PACIENTES CON INFARTO DE MIOCARDIO
E. Andreu*, J. Galcerá*, A. Melgarejo**, P. Rodriguez*, D. Pérez*, A. García*, R. Jiménez*, C. Albacete* y D. Bixquert*
*Medicina Intensiva, HUVA. El Palmar, Murcia, **Medicina Intensiva, Virgen del Rosell. Cartagena.
Objetivos: Determinar la incidencia e implicaciones de la metadiabetes (MTD) en pacientes con infarto agudo de miocardio (pIAM).
Métodos: Durante 6 años, todos los pIAM diabéticos ingresados en nuestra Unidad fueron analizados de acuerdo a la presencia o no de MTD y, para determinar su valor pronóstico en la población general, se realizó una regresión logística.
Resultados: De 548 pacientes con DM, el 22% presentó MTD, asociada a mayor edad, 70 ± 11 vs 66 ± 8 (p < 0,001), menor ascenso del ST en el ECG inicial (8 ± 1,5 vs 10 ± 2 mm (p < 0,05), sin diferencias en la proporción de mujeres, localización anterior, ni retraso al ingreso. La MTD se asoció a mayor glucemia al ingreso y hemoglobina glicosilada, 8,58 ± 1,8 vs 7,9 ± 1,8 (p < 0,05). Los pacientes con MTD recibieron menor tasa de reperfusión (ACTP 21,36 vs 30,4%, p < 0,01 y trombolisis 29 vs 37%, p < 0,01). Sin diferencias en los marcadores de daño isquémico, los pacientes con MTD presentaron menor FE, 38 ± 11 vs 45% ± 11 (p < 0,001) y mayor nº de vasos enfermos, 1,94 ± 1,1 vs 2,56 ± 1,0 (p < 0,001). La MTD se acompañó más frecuentemente de insuficiencia cardiaca al ingreso, 57 vs 37% (p < 0,001) y mortalidad: 48 horas, 16 vs 7,9% (p < 0,001), y hospitalaria 33 vs 14,9% (p < 0,001). Entre otras, las variables con valor pronóstico independiente sobre la mortalidad hospitalaria fueron: edad (OR 1,04, IC 1,01-1,08); sexo femenino (OR 2,8, IC 1,57-4,88); y MTD (OR 2,43, IC 1,33-4,45).
Conclusiones: La MTD selecciona un grupo de doble mortalidad precoz y hospitalaria aún en presencia de menor afectación del ECG inicial y similar alteración de los marcadores de necrosis miocárdica.
P037 SÍNDROME DE QT LARGO SECUNDARIO A FÁRMACOS EN UCI
R. Ridruejo Sáez, B. Zalba Etayo, J. Munarriz Hinojosa, N. Montes Castro y E. Civeira Murillo
UCI, Hospital Clínico Universitario Lozano Blesa. Zaragoza.
Objetivo: Describir el tipo de fármaco, arritmias asociadas, tratamiento aplicado y mortalidad en pacientes con Síndrome de QT largo (SQTL) asociado a fármacos.
Material y métodos: Estudio descriptivo, retrospectivo de 44 casos de SQTL secundario a fármacos en pacientes ingresados en una UCI médica de 17 camas entre enero de 1997 y diciembre de 2003.
Resultados: Recogimos un total de 44 casos, de los cuales 29 (65,9%) eran mujeres y 15 (34,1%) varones, con edad media de 47,8 años. En 24 (54,5%) de ellos, el motivo de ingreso fue una intoxicación medicamentosa, siendo el 66,6% mujeres. Los fármacos asociados por orden de frecuencia fueron: Psicotropos 37 (84%), de ellos ADT 15 (34%), otros antidepresivos 6 (13,6%), neurolépticos 10 (22,7%), carbamazepina 4 (9%) y litio 2 (4,54%); Antiarrítmicos 18 (40,9%) con amiodarona 10 (22,7%), digoxina 7 (15,9%) y flecainida 1 (2,2%); y 3 (6,8%) Antimicrobianos (ciprofloxacino, cloroquina y claritromicina). Destacaba polimedicación asociada en 12 casos (27,2). Se observaron arritmias en relacción con la prolongación de QT en 10 ocasiones, de ellas 4 fueron TV/FV, 4 Torsade de Pointes, 1 bradicardia y 1 PCR. En cuanto al tratamiento empleado, 13 casos (29,8%) precisaron lavado gástrico más carbón activado y 3 (6,8%) alcalinización urinaria, normalizándose el intervalo QT. 8 pacientes (18,1%) necesitaron sobreestimulación con marcapasos y en 23 (52,2%) ningún tratamiento fue necesario. La mortalidad fue del 6,8%, asociándose en 2 de los 3 casos a intoxicación digitálica.
Conclusiones:1) Los fármacos psicotropos y de ellos los antidepresivos tricíclicos son los más frecuentemente relaccionados con SQTL en nuestro medio. 2) El sexo femenino presenta con mayor frecuencia SQTL asociado a fármacos. 3) Este síndrome da lugar a arritmias en un bajo porcentaje de nuestros pacientes.
P038 TERAPIA COMBINADA EN EL SCA CON ST ELEVADO. ¿LA MEJOR TERAPIA FARMACOLÓGICA DE REPERFUSIÓN?
E. Curiel Balsera, M. Delgado Amaya, J. Mora Ordoñez, B. Hernández y A. Vera Almazan
UCI, Hospital Carlos Haya. Málaga.
Objetivos: Asumiendo que la ACTP primaria es la mejor opción para el tratamiento del SCA ST elevado persistente (SCASTE), buscamos la terapia de reperfusión farmacológica mas eficaz y con menos complicaciones para centros que no disponen de Hemodinámica las 24 h.
Introducción: Tras la publicación de ensayos TIMI 14, GUSTO V y ASSENT 3 la terapia combinada (TC) (fibrinolisis 1/2 dosis + Abciximab + HNF muy baja dosis) como estrategia de reperfusión ha quedado en entredicho al no mejorar la mortalidad respecto a la fibrinolisis estandar (FE) con derivados del t-PA y su aparente alta tasa de sangrado. Sin embargo dada su mayor eficacia y menor tasa de reoclusión en comparación con la FE (52% y 19% respectivamente en nuestro medio), hemos incorporado esta terapia en el manejo del SCASTE en el caso de infartos extensos.
Material y métodos: En marzo, 2002, como fase piloto, iniciamos el uso de TC en pacientes con SCASTE y sospecha de oclusión proximal de la arteria responsable (amenaza de IAM extenso). En los anteriores, elevación de ST en precordiales y descenso en territorio inferior o elevación de ST en aVR. En los inferiores, elevación en II, III, aVF junto a precordiales derechas (V4R) positivas o elevación en V5-V6. En todos estos casos, en ausencia de contraindicaciones y con edad menor de 75 años, se administró r-tPA (bolo 15 mg + perf. de 35 mg/60 min), Abciximab (bolo 0,25 mg/Kg + perf. 0,125 mcgr/Kg/min) y heparina (bolo 60 u/Kg + perf. 4 u/Kg/h). Criterios de eficacia de terapia: Descenso de ST > 70% en inferiores y > 50% en anteriores, y elevación enzimática precoz. En todos los casos se realizó ACTP facilitada en las primeras 24 horas posteriores a la TC. Se realizó ACTP de rescate en caso de terapia fallida.
Resultados: De 470 pacientes consecutivos con SCASTE, se realizó TC en 36 (7,6%). Se consideró eficaz en 28 (78%), dudosa en 6 (16%) y fallida en 2 (5,6%). Tasa de reoclusión 0%. En 34 casos se inició en el área de Urgencias. Flujo TIMI pre-ICP: 3 en 65,7%, 2 en 20% y 0-1 en 14,3%. Recibieron stent 28 pacientes (77,8%). Como complicaciones de la TC: sangrado menor 1 caso y otro plaquetopenia severa. Fallecieron 3 pacientes (8,3%) (2 multivaso sin opción de ICP).
Conclusiones: En nuestro medio, la terapia combinada en infartos extensos ha sido eficaz y segura. Esta primera fase ha sentado las bases para el desarrollo de un protocolo de Terapia de reperfusión "a la medida del paciente" (según estratificación de riesgo y medios disponibles) consensuado con el Área de Urgencias y los Sistemas de Emergencias Extrahospitalarios.
P039 TEST DE VASORREACTIVIDAD CON EPOPROSTENOL O/Y ÓXIDO NÍTRICO EN LA EVALUACIÓN DE LA (HTP) HIPERTENSIÓN PULMONAR
R. Hinojosa Pérez, T. Aldabó Pallás, A. Herruzo Avilés, P. Camacho Lorite, J. Frias Ochoa y F. Miralles Aguilar
CSU, H.U. Virgen del Rocío. Sevilla.
Introducción: Una vez comprobado la presencia de hipertensión pulmonar, es necesario determinar la reversibilidad de la misma por las implicaciones pronósticas que conlleva en el postoperatorio inmediato del trasplante de órgano sólido (corazón e hígado) y en la cirugía cardiaca convencional.
Objetivo: Valorar nuestra experiencia en el test de vasorreactividad con Epoprostenol o/y óxido nítrico con respecto a su significación clínica y pronóstico final del paciente.
Métodos: Examinamos la respuesta hemodinámica en 19 pacientes con miocardiopatía dilatada, 15 con cardiopatía isquémica, 4 enfermos con patología valvular o cardiopatía congénita y 4 pacientes con cirrosis hepática, al administrar epoprostenol a dosis escalonada o inhalar óxido nítrico de 5 ppm a 40 ppm. Además, consideramos la aparición de fallo ventricular derecho clínico en el postoperatorio inmediato de aquellos pacientes que fueron trasplantados.
Resultados: Al administrar epoprostenol se obtiene una respuesta hiperdinámica con incremento del gasto cardiaco y reducción sustancial de la resistencia vascular pulmonar en la mayor parte de los pacientes.
Conclusiones: Aunque nuestra experiencia con epoprostenol es satisfactoria, el análisis de los resultados (disminución de la resistencia vascular con incremento del flujo) es "difícil de interpretar" en un paciente que se está evaluando para trasplante cardiaco. Por este motivo, en los últimos meses, realizamos los estudios de vasorreactividad primordialmente con oxígeno y óxido nítrico.
P040 TRANSPORTE PARA ANGIOPLASTIA PRIMARIA EN LA PRÁCTICA REAL. RESULTADOS HOSPITALARIOS AL ALTA Y PREDICTORES DE MORTALIDAD
M. Párraga Ramírez, M.J. Millan, P. Jara, A. Carrillo, G. González, F. García, S. Sánchez y B. Gil
UCI-UC, HGU JM Morales Meseguer. Murcia.
La mayor limitación de la angioplastia primaria en hospitales sin laboratorio de hemodinámica es su accesibilidad en un tiempo adecuado. Estudios randomizados han informado de su eficacia pero no aportan resultados de predictores de mortalidad en la población no seleccionada.
Métodos: Estudio prospectivo observacional con análisis por intención de tratar de los resultados y predictores de mortalidad hospitalarios, de pacientes con IAM que son trasladados al Hospital de referencia distante 10 Km para ACTP1.
Resultados: Entre julio-2000 y enero-2002, 138 incluidos (87% de los que tenían indicación). A 135 (98%) coronario y en 114 (83%) ACTP1. La edad media 65 ± 12 años; 29 mujeres (21%); IAM anterior 59(41,3%). La mediana (25-75 percentil) de tiempos de retraso desde inicio de los síntomas a ACTP, diagnostico a inicio de ACTP, trasporte y diagnostico a apertura del vaso fueron: 167(125-259), 65(54-101), 20(15-20) y 70 (55-85) respectivamente. Ingresaron en Killip > III 19 pacientes (14%). Se empleo STENT en el 86% y anti IIB-IIIA en el 63%. La mortalidad hospitalaria fue del 13% (76% con shock al ingreso; 6,5% sin shock). 1 fallecimiento en el traslado (0,7%). En el análisis multivariante se incluye el sexo, edad, diabetes, IAM anterior, resultado, shock al ingreso y retraso al tratamiento, solo el shock al ingreso y el fracaso en la ACTP se muestran como predictores independientes de la mortalidad.
Conclusiones: La ACTP1 como tratamiento de reperfusión de elección del IAM en un hospital distante 10 km del laboratorio de hemodinamica se asocia con mortalidad mas alta (13%) que la comunidad por los estudios randomizados previos. El schok al ingreso y el fracaso de la ACTP1 son los mayores predictores de mortalidad.
P041 UTILIZACIÓN DE SILDENAFILO Y PROSTANOIDES, O DE FORMA AISLADA EN PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR
R. Hinojosa Pérez, A. Herruzo Avilés, A. Ferrete, J.A. Márquez Vácaro, A. Bautista Lorite y S. García Gómez
CSU, H.U. Virgen del Rocío. Sevilla.
Objetivo: Describir nuestra experiencia con el tratamiento combinado con prostanoides y sildenafilo en pacientes con hipertensión arterial pulmonar (HTP), o sildenafilo de forma aislada en un paciente con hipertensión pulmonar de carácter mixto con predominio postcapilar.
Métodos: Valoración de la respuesta clínica y ecocardiográfica de 5 pacientes (4 mujeres y 1 varón) con HTP idiopática con respuesta insuficiente a prostanoides y un enfermo con hipertensión pulmonar en el seno de una miocardiopatía dilatada terminal con distrofia muscular
Resultados: La dosis alcanzada de sildenafilo osciló entre 150 y 300 mg/día. Se asoció inicialmente a epoprostenol en 4 pacientes, a treprostinil en uno de ellos y de forma aislada en el restante. Posteriormente, un paciente pasó de epoprostenol a treprostinil, y otro de treprostinil a epoprostenol. La asociación de sildenafilo a epoprostenol determinó mejoría de la clase funcional (paso de clase III o IV a I o II), aumento en la distancia caminada en 6 minutos (incremento medio del 60%) y reducción de la presión arterial pulmonar (PAP) sistólica (descenso medio del 13,6%). La asociación de sildenafilo a treprostinil mantuvo la eficacia de la asociación a epoprostenol en un paciente, mientras en el otro no impidió la necesidad de cambiar a epoprostenol (clase funcional IV, PAP sistólica 125 mmHg). El único efecto secundario observado fue cefalea leve. En el paciente con miocardiopatía dilatada, el empleo de sildenafilo mejoró la situación clínica del enfermo y disminuyó en un 20% la PAP media y en un 50% la RVP (resistencia vascular pulmonar) a los 3 meses.
Conclusiones: La utilidad del sildenafilo en el tratamiento combinado con prostanoides de la HTP idiopática y en enfermos con HTP con miocardiopatia terminal en lista de espera de trasplante cardiaco es una opción terapéutica atractiva en estos pacientes.
P042 VARIACIÓN A CORTO PLAZO DE LOS PARÁMETROS ECOCARDIOGRÁFICOS DESPUÉS DE LA INFUSIÓN DE LEVOSIMENDAN EN PACIENTES CON INSUFICIENCIA CARDÍACA
C. Martín Parra, D. Cabestrero Alonso, M. Rodríguez Blanco, S. Sáez Noguero y B. García Vila
Medicina Intensiva, Hospital Provincial de Toledo. Toledo.
Objetivos: Valorar mediante parámetros ecocardiográficos los cambios en la función ventricular después de la utilización de levosimendan.
Métodos: Estudio prospectivo sobre los enfermos ingresados en una UCI polivalente de 6 camas en un Hospital Comarcal, que recibieron tratamiento con levosimendan en el período de tiempo entre 1-5-2003 y 1-1-2004. Se analizaron parámetros ecocardiográficos previamente a la infusión de levosimendan comparándolos con los obtenidos a las 48 horas de la finalización de la misma. Los parámetros analizados fueron los siguientes: Diámetro Telediastólico de Ventrículo Izquierdo (DTVI), Diámetro Telesistólico de Ventrículo Izquierdo (DTSVI), Fracción de eyección (FEVI), ondas E y A, pendiente de llenado mitral en modo M color, velocidad máxima, Tiempo de relajación isovolumétrica (TRIV), presión de arteria pulmonar (PSAP). La ecocardiografía fue realizada por la misma persona antes y después de la infusión del fármaco. La dosis de levosimendan empleada en los pacientes fue de 12 microgr/Kg en dosis de carga, y 0,1 microgr/Kg en dosis de mantenimiento durante 24 horas. En todos los enfermos se utilizó el resto del tratamiento de la ICC.
Resultados: Se estudiaron 10 enfermos con ICC en los que se utilizó el Levosimendan; el 60% eran varones y 40% mujeres, con una edad media 66,7 (45-78) años. Se retiraron del estudio dos pacientes al fallecer durante la infusión de levosimendan. Las medias de los parámetros de la muestra fueron las siguientes: DTDVI 25,4 y postinfusión 24,7, DTSVI 19 y postinfusión 18,4, FEVI 26,9 y postinfusión 31,7, onda E 27,8 y postinfusión 24,8, onda A 27,8 y postinfusión 24,8, pendiente de llenado mitral en modo M color 11,3 y postinfusión 15,1, velocidad máxima 43,2 y postinfusión 56,4, TRIV 14,4 y postinfusión 16,4, PSAP 46 y postinfusión 43,5. Se aplicó una prueba T de Student para muestras pareadas para comparar los parámetros antes y después de la infusión. No se obtuvieron diferencias estadísticamente significativas al comparar los parámetros ecocardiográficos antes y después de la infusión.
Conclusión: El empleo de levosimendan no produce variaciones ecocardiográficas estadísticamente significativas en nuestra muestra. La escasez casos en la misma podría haber sesgado los resultados.
Infecciones y antibioticoterapiaen el paciente crítico
P043 ACTITUDES FRENTE A LAS RESISTENCIAS ANTIBIÓTICAS Y EL USO DE LOS ANTIBIÓTICOS: RESULTADOS DE UNA ENCUESTA REALIZADA A MIR DE MEDICINA INTENSIVA
R. Alcaraz*, M. Palomar*, C. León** y A. Socias*
*UCI H.U. Vall d'Hebron. Barcelona, **UCI H.U. Virgen de Valme. Sevilla.
El tratamiento (tto) antibiótico (ATB) no sólo influye en la evolución de los pacientes, sino que repercute en la ecología de las Unidades (U). La mayoría de los ATBs se indican de forma empírica, en período de guardia y muchos son prescritos por los MIR.
Objetivos: Valorar la situación de la patología infecciosa (PI) en las UCIs españolas y la percepción y actitudes frente a las resistencias antibióticas (R. ATB) entre MIR de 4º y 5º año de Medicina Intensiva (M.I.).
Método: Encuesta realizada durante un curso de PI para MIR de 4º y 5 º año de M. I. de toda España. El formulario presentaba 16 ítems para valorar conocimiento/percepción sobre control de utilización de ATB y las influencias en la aparición de R. ATB en sus U. Las respuestas eran tipo: SI/NO, valoración poco importante (0)/muy importante (10). Los datos se expresan en %.
Resultados: De 50 formularios distribuidos, fueron contestados 40 (80%). En un 69,2% existe en las U. un responsable de la PI, a pesar de lo cual en un 46,2% no existe un protocolo de tto ATB. En el 53,8% no existe información del consumo total de ATB de la U. y en el 61,5% no se informa sobre la tasa de R. ATB del Hospital. El 89,5% valora como importantes/muy importantes la presencia de R. ATB en las UCIs de nuestro país y en un 74,6% en sus U. El 20,5-35,9% no conoce la incidencia de los siguientes microorganismos: MRSA, BLEE, Enterococcus resistente a Vancomicina, Pseudomonas y Acinetobacter. El 94,8% valora el no reducir el espectro al recibir el antibiograma como el factor más importante en la influencia de aparición de R. ATB, seguido en un 76,9% de la prescripción de tto empírico de amplio espectro y el prolongar el tto. El foco de infección valorado como más importante en la influencia de aparición de R. ATB fue el pulmonar en el 79,5%, seguido del abdominal en un 69.2%. En la mayoría de casos (53,85-64,1%) consideran que la duración promedio para tratar NAV y sepsis de origen desconocido debería ser entre 8-15 días; para infecciones urinarias el 66,67% considera que la duracion debería ser < 8 días. Al tener en cuenta el agente etiológico, la duración del tto para NAV secundaria a MRSA/Pseudomonas debería ser entre 8-15 días según el 53,85%; en el caso de la sepsis por catéter secundaria a ECN o BGN, también valoran la misma duración de tto ATB en el 53,85% y 66,67%, respectivamente.
Conclusiones: Aunque en los MIR existe la percepción de que las R. ATB son un problema importante y que el tto ATB influye en ellas, las condiciones de uso de ATB y de la patología infecciosa en general pueden optimizarse en nuestras UCIs.
P044 ADMINISTRACIÓN DE MEROPENEM EN PERFUSIÓN INTERMITENTE VERSUS CONTINUA EN EL TRATAMIENTO DE LA NEUMONÍA ASOCIADA A VENTILACIÓN MECÁNICA
L. Lorente Ramos, R. Galván García, M.D.M. Martín Velasco, M.S. Huidobro Amaro y M.L. Mora Quintero
Unidad de Cuidados Intensivos Hospital Universitario de Canarias. La Laguna.
Objetivo: Los betalactámicos tienen una actividad bactericida tiempo-dependiente. Algunos estudios han encontrado que la administración de carbapenémicos en perfusión continua (PC) mantiene más estables las concentraciones plasmáticas por encima de la CIM que en perfusión intermitente (PI); pero existen pocos datos sobre su eficacia clínica. El objetivo de este estudio es evaluar la eficacia clínica de la administración de meropenem en PC y en PI para el tratamiento de la neumonía asociada a la ventilación mecánica (NVM).
Métodos: La NVM se definió con los criterios CDC. Se comparó una cohorte prospectiva que recibió 4 gr/día/iv de meropenem en PC con un control histórico que recibió 1gr/6h/iv de meropenem en PI. La NVM fue tratada durante 14 días con meropenem más otro antibiótico (aminoglicósido o quinolona). Las diferencias entre grupos se analizaron con la t de Student y Chi-cuadrado exacta por permutación, usando el Statxact Software. Se consideró una diferencia significativa con p < 0,05.
Resultados: No hubo diferencias significativas en la edad, sexo, diagnósticos, APACHE-II, agentes etiológicos, disfunción orgánica y antibiótico asociado al meropenem. El grupo PC mostró mayor, no significativa, cura clínica [PC, 9/10 (90%) vs PI, 13/18 (72,12%), p = 0,37] y menor, no significativa, mortalidad atribuible a NVM [PC, 1/10 (10%) vs. PI, 5/18 (27,78%),p = 0,37].
Conclusiones: Nuestros datos sugieren que la administración de meropenem en el tratamiento de la NVM puede tener mayor eficacia clínica en perfusión continua que en intermitente.
P045 AJUSTE DE DOSIS DE MEROPENEM (MRP) EN PACIENTES CRÍTICOS CON INFECCIONES GRAVES
B. Álvarez Sánchez y Grupo Estudio Meropenen en Enfermos Críticos
SMI, H.G. Alicante. Alicante.
Objetivos:1) Evaluar la evolución de pacientes con infecciones graves ingresados en Servicios de Medicina Intensiva(SMI) a los que fue posible ajustar la administración de Meropenem (MRP) a la mitad de la dosis habitual; 2) Valorar la respuesta bacteriológica; 3) Identificar la aparición de flora emergente; 4) Vigilar la aparición de efectos adversos.
Material y métodos: Estudio prospectivo, observacional y multicéntrico en 22 SMI. Los sujetos del estudio fueron pacientes críticos con infecciones graves. El tratamiento inicial fue MRP 1 g IV/ 8 horas, que se redujo a 0,5 g. IV /8 horas entre el 3º-5º día en función de la clínica y antibiograma.
Resultados: Se incluyeron 92 casos, con 18 no fueron evaluables por datos incompletos. Se alcanzó curación completa de 53 casos (71,6%) y mejoría en 13 (17,6%), con 7 fracasos (9,5%). En 53 de los 74 pacientes que llegaron hasta el final del estudio, se pudo evaluar la eficacia microbiológica del tratamiento. En 26 casos (49,1%) se produjo erradicación completa de los patógenos iniciales; en 24 (45,3%) supuesta erradicación y en 3 (5,7%) se mantuvo. Los microorganismos persistentes fueron: Acinetobacter baumannii en dos ocasiones y P. aeruginosa. En 3 casos se detectaron superinfecciones con microorganismos resistentes (2 Acinetobacter baumannii y uno de S. aureus MR). En 19 pacientes (25,7%) se realizó tratamiento antimicrobiano concomitante al MRP por infección sospechada de otros patógenos. No aparecieron efectos adversos atribuibles a la administración de MRP. Fallecieron 15 pacientes (20,3%). El éxitus se relacionó con la patología basal o complicaciones secundarias en 12 (16,2%), mientras que en 3 (4%) fue consecuencia de su cuadro infeccioso.
Conclusiones: La reducción de la dosis de MRP se ha demostrado útil en el tratamiento de infecciones graves en pacientes críticos
Estudio xsponsorizado por Astra Zeneca.
P046 ANÁLISIS DEL USO DE ANTIBIÓTICOS EN UNA UCI EN SU PRIMER AÑO COMPARADO CON EL ENVIN
M. Borges Sá, G. Rialp, P. Ibañez, L. Socias, C. Forteza y S. Trabanco. Grupo GTEI: Estudio ENVIN-UCI
UCI, H. Son Llàtzer. Palma de Mallorca.
Introducción: Hay múltiples problemas al inaugurar una UCI, y la falta de homogeinidad y criterios es muy importante. Si añadimos el facto de tratarse de una UCI totalmente informatizada, estas aumentan. Por ello realizar una correcta política antibiótica es fundamental.
Objetivo: Conocer el manejo del uso de antibióticos (ATB) en nuestra UCI y comparar con los datos obtenidos en el Estudio ENVIN desde mismo año.
Material/métodos: Estudio prospectivo, cohorte observacional investigando uso de ATB, indicación, razón del cambio y principales ATB de cada categoría. Realizado en una UCI General de 10 camas de un nuevo Hospital público comparados con los del ENVIN del 2002.
Resultados: Analizamos nuestra UCI entre abril-diciembre y ENVIN entre mayo-junio del 2002 (85 UCIs). La Tabla I valora el uso de ATB:
Si excluimos los ATB profilácticos el TAE del HSL comparado con del ENVIN es 70,5%/76,1% (NS) y el TAD es 29,5%/23,9% (NS), respectivamente.
La Tabla II analizamos la indicación ATB según adquisición de infección:
El motivo de cambio de ATB en HSL/ENVIN fueron: patógenos no cubiertos (18,2/21,3: NS); reducción espectro (29,2/21,1: NS); resistencia durante trat. (4,1/2,1: NS); mala evolución (37,1/39,1: NS); y otras (11,4/14,4: NS). La indicación absoluta de los 3 ATB del HSL fueron: amoxi-clavulánico 12,4%, imipenem 11,6%, cefotaxima 9,1%; mientras que del ENVIN: amoxi-clavulánico 10,0%, cefazolina 7,0%, imipenem 6,6%. Los ATB más frecuentes en el TAE del HSL: amoxi-clavulánico 15,7%, imipenem 11,4%, cefotaxima 11,1%; mientras el ENVIN: imipenem 9,4%, piperacilina-tazobactam 9% y amoxi-clavulánico 8,5%. Y los más frecuentes del HSL para TAD fueron: imipenem 11,9%, ciprofloxacino 9,4%, fluconazol 7,9%; mientras el ENVIN: vancomicna 9,9%, teicoplanina 7,3%, ciporfloxacino 6,6%.
Conclusiones: ENVIN es orientativo. Nosotros teníamos menos profilaxis y más comunitaria. Cada UCI TIENE que individualizar su política ATB, por las diferencias inter-UCIs.
P047 CONDICIONANTES DE LA EVOLUCIÓN DE PACIENTES CON NEUMONÍA ADQUIRIDA EN LA COMUNIDAD GRAVE
R. Díaz Sesé, R. Sierra Camerino, I. Valiente Alemán, O. Lozano Cintado, H. García Rosado, A. Ramírez Sánchez y S. Pedraza López
UCI, HUPM. Cádiz.
Objetivos: Conocer factores de riesgo que condicionan la evolución clínica de los pacientes con neumonía adquirida de la comunidad grave (NACG).
Métodos:Diseño: estudio de observación, prospectivo y descriptivo. Ámbito: hospital de referencia especializada. Período: 10 meses (años 2002-2003). Variables: epidemiológicas (edad, sexo, hábitos tóxicos, enfermedades crónicas subyacentes...), tiempos (de evolución previa y de estancia hospitalario), tratamiento antibiótico previo/hospitalario y desenlace evolutivo. Pacientes: con diagnóstico de NACG.
Resultados: Se estudiaron 106 pacientes, 65(61%) hombres y 41 (39%) mujeres con edad media de 63,5 años (14-91). Los factores de riesgo más frecuentes fueron tabaquismo (40%), seguidos de enfermedad pulmonar obstructiva crónica (37%), hipertensión arterial (32%), Diabetes Mellitus (32%) y alcoholismo (18%). De estos se asociaron a mayor mortalidad: el alcoholismo (p < 0,001), el tabaquismo (p < 0,001), y los pacientes que precisaron ingreso en UCI (p < 0,0001). Se identificaron gérmenes causales en el 27% de los pacientes. Los microorganismos más frecuentemente aislados fueron S. pneumoniae 6,%, S. aureus meticilín sensible 4%, H. influenzae 3%, L. pneumophila 3%, C. pneumoniae 2% y otros (A. baumanii, P. aeruginosa, C. Burnetti, M. tuberculosis y Adenovirus) 7% y resultó negativo en 75%. El desenlace no fue diferente en los pacientes que habían recibido antibióticos prehospitalarios. Pero se observó como existían diferencias en los resultados microbiológicos esperados. La flora microbiana observada en los pacientes que no habían recibido antes antibióticos fue: Neumococo 3 (4%), S. aureus msensible 3 (4%), L. pneumoniae 1(1%), H. influenzae 1(1%), otros (M tuberculosis, P aeroginosa) 6 (9%) y negativa 62 (81%). Los gérmenes causales de NACG en los pacientes que habían sido ya tratados con antibióticos fue: A. baumanii 2(10%), P. aeroginosa 2(10%), C. pneumoniae 2(10%), Neumococo 1(5%), L. pneumoniae 1(5%) y negativos 12(60%). Los antibióticos utilizados como tratamiento empírico extrahospitalario fueron: claritromicina o azitromicina 41%, levofloxacino o moxifloxacino 36%, amoxicilina-clavulánico 14%, ceftriaxona 9%. Durante su estancia en el hospital 6(5,7%) pacientes precisaron ingreso en UCI, [2 (33%) durante el día 1º], de los cuales 4 (67%) fallecieron. En el resto de pacientes ingresados (100) en el hospital, fueron dados de alta 88(88%) y fallecieron 12 (12%).
Conclusiones: El neumococo es el patógeno más frecuentemente responsable de NACG. El tratamiento antibiótico previo de las NACG no implica un peor desenlace clínico pero puede condicionar un cambio en la flora causal. Ciertas enfermedades crónicas y hábitos tóxicos (tabaquismo y alcoholismo) se asocian a un peor pronóstico.
P048 CONTROL DE LA ENDEMIA DE SAMR CON VANCOMICINA ENTERAL EN UNA UCI DE GRANDES QUEMADOS
A. Abella*, L. López*, M.A. de La Cal*, I. Alía*, E. Cerdá*, P. García-Hierro** y A. Aranguren***
*UCI, **Microbiología, ***Farmacia, H.U. de Getafe. Madrid.
Introducción: La medidas tradicionales para control de la endemia por SAMR frecuentemente han fracasado. El uso de vancomicina enteral ha demostrado su eficacia en el control de SAMR en Unidades de Cuidados Intensivos polivalentes, sin efectos adversos.
Objetivo: Evaluar el impacto de la administración digestiva de vancomicina en el control de la endemia de SAMR en una UCI de grandes quemados (UGQ) libre de enterococo vancomicinresistente.
Material y método: Se compararon dos períodos consecutivos (de 1/1/1997 a 31/1/2000 y de 1/2/2000 a 31/12/2002). Durante el primer período se implementaron los métodos tradicionalmente recomendados: higiene, toma de muestras de vigilancia (nasal, faringe y rectal) y aislamiento de portadores. Durante el segundo período además de las medidas descritas se administró vancomicina nasal y orofaríngea al 4% y 500 mg de vancomicina vía digestiva, cada 6 horas a todos los pacientes ingresados.
Resultados: Durante el primer período se incluyeron 252 pacientes y 273 en el segundo período. Las variables demográficas fueron similares en ambos períodos. Edad 45,9 años, superficie total quemada 26,2%, superficie quemada profunda 12,6%, inhalación presente en 39,6%, ventilación mecánica 44%, mortalidad 13,25% y la mortalidad esperada fue de 19,9%.
No hubo ningún caso de enterococo vancomicin-resistente ni stafilococo con resistencia intermedia a vancomicina
Conclusiones: La administración de vancomicina enteral es eficaz en el control del SAMR sin que por ello se asocien a aparición de resistencia.
P049 DIFERENCIAS EN EL TRATAMIENTO ANTIBIÓTICO DE LAS NEUMONÍAS ASOCIADAS A VM PRECOCES Y TARDÍAS
M. Palomar1, F. Álvarez Lerma2, M. Sa Borges3, M. Burgueño4, V. López Camps5, B. Bermejo6, C. Vaquerizo7 y P. Olaechea8. Grupo de Estudio de la NAV
1Medicina Intensiva H.U. Vall d'Hebron. Barcelona, 2Medicina Intensiva H Mar. Barcelona, 3Medicina Intensiva S Llazar. Palma de Mallorca, 4Medicina Intensiva Mutua Terrassa. Terrassa, 5Medicina Intensiva Sagunt. Sagunt, 6Medicina Preventiva V Camino. Pamplona, 7Medicina Intensiva Manacor. Manacor, 8Medicina Intensiva Galdakao. Galdakao.
En los pacientes con VM prolongada la utilización de antibióticos (ATB) es amplia. Estos, ejercen un papel protector en el desarrollo de NAV, especialmente la temprana, pero también modifican la etiología y sensibilidad de las bacterias causantes de NAV, sobre todo las tardías.
Objetivo: Estudiar las diferencias en los patrones de uso de ATB en NAV precoces y tardías.
Métodos: Estudio de cohortes, multicéntrico (17 UCIs) de 1704 pacientes ventilados > 12 h, de los que 353 desarrollaron neumonía (NAV). Se clasificaron las NAV según el momento de aparición: precoces (en los primeros 4 días) o tardías (> 4 d). Se estudió el tº ATB recibido por ambos grupos. Estudio estadístico: T de Fisher y Chi cuadrado.
Resultados: Los principales datos se muestran en la tabla
Conclusiones: Los pacientes con NAV tardías recibieron un mayor nº de ATB, aunque por razones diferentes al tº de la NAV. En las NAV tardías, aumenta el tº dirigido. El tº empírico fue adecuado en menor proporción que en las NAV precoces. También el momento de administración de los ATB fue más tardío. Los cambios del tº empírico, más frecuentes en las NAV tardías, se debieron fundamentalmente a resistencias iniciales.
P050 EFICACIA DE LAS MEDIDAS DE CONTROL DE UN BROTE DE INFECCIÓN NOSOCOMIAL POR ACINETOBACTER
I. Lorda de Los Ríos*, J. Montón Dito*, I. Gutiérrez Cía*, C. Sánchez Polo*, J.F. Luz Gómez de Travecedo* y P. Prieto Andrés**
*UCI, **Medicina Preventiva, H. Obispo Polanco. Teruel.
Introducción:Acinetobacter spp. se ha convertido en los últimos años en el microorganismo responsable de muchos de los brotes epidémicos de infección nosocomial en las UCIs, llegando a ser uno de los principales gérmenes presentes en el ecosistema de algunos hospitales.
Objetivo: En febrero del año 2002 la UCI del Hospital Obispo Polanco de Teruel sufrió un brote epidémico por Acinetobacter spp, que nos ha obligado a implantar un prototocolo de control, que incluye las siguientes medidas: 1) Cultivos axilares, faringeo y anal al ingreso en UCI y semanales a todos los pacientes. 2) Protocolo de higiene de los enfermos con jabón antiséptico con gluconato de Clorhexidina 0,05%. 3) Protocolo de limpieza de boxes con hipoclorito sódico a dilución media del 1%, diaria y al alta de pacientes afectados. 4) Reforzamiento de las medidas de aislamiento y del lavado de manos. 5) Protocolo de uso de antibióticos en UCI. 6) Explicación del problema y las medidas al personal. 7) Cambio en la grifería de los lavabos por grifos automáticos, instalación de autodispensadores de jabón y rollos de papel en cada box. Comparamos la incidencia de infecciones nosocomiales y colonización por Acinetobacter spp en períodos de 9 meses, antes, después de la implantación de dicho protocolo y en un período de seguimiento posterior; así como las modificaciones en la flora de nuestra unidad y su sensibilidad a los antibióticos.
Resultados: Observamos una disminución en la incidencia acumulada de infección nosocomial debida a Acinetobacter de un 10,8% a un 6%, una modificación de la flora aislada en la UCI, con disminución del porcentaje de aislamientos de Acinetobacter spp. del 35% al 20%, un aumento discreto del porcentaje de aislamientos de Ps. aeuruginosa y S. aureus, y una disminución en el porcentaje de Candida. La sensibilidad de estos gérmenes a los antibióticos ha mejorado.
Conclusiones: Pensamos que las medidas adoptadas han resultado eficaces en el control del brote por Acinetobacter, aunque ha supuesto la reaparición de otros gérmenes, pero con un patrón de menor resistencia a los antibióticos. Para un adecuado control de la infección nosocomial en UCI es necesario mantener este tipo de acciones.
P051 ESTUDIO PRELIMINAR DE NEUMONÍAS INGRESADAS EN UNA UCI
M.D.R. Fernández Suero, I. Jara Zozaya, A. Ferrero Lomas, F. Maimir Jane, J.D. García Labajo y F. Casas Requejo
UCI Hospital Militar Central de la Defensa. Madrid.
Objetivos: Estudiar la incidencia, tipos de Neumonía, diagnóstico etiológico, y mortalidad de todas las Neumonías ingresadas en nuestra UCI en un período de 7 meses.
Material y métodos: Estudio prospectivo y observacional de 79 pacientes ingresados durante más de 24 horas, en una UCI médico-quirúrgica de 16 camas durante un período de 7 meses (mayo a noviembre). Los datos del estudio se recogieron en la base informática del ENVIN-UCI. El diagnóstico etiológico se realizó mediante la obtención de muestras de vías respiratorias bajas utilizando procedimientos no invasivos (broncoaspirado simple-BAS) e invasivos (catéter telescopado-CT y lavado broncoalveolar-BAL por broncofibroscopia-BF) y su posterior análisis por el laboratorio de microbiología de nuestro hospital.
Resultados: Del total de pacientes, 27 presentaron neumonía (N) (34,1%), de las cuales 14 (51,8%) se adquirieron en la UCI: Neumonía asociada a ventilación mecánica (NAVM), 5 N. nosocomiales extra-UCI (18,5%) Y 8 N. comunitarias (29,6%). El diagnóstico etiológico se realizó en el 62,9% de los casos. Mortalidad global del 29,6%. NAVM: la patología de base es predominantemente médica (9), su APACHEII medio al ingreso de 20,08 y la edad media 68 años. Apareció en el 21,67% de pacientes con VM. La toma de muestras se realizó por BAS en 8 ocasiones y por CT por BF en 5. El germen aislado más frecuente es la Pseudomona aeruginosa (59%). La mortalidad fue del 46% (6 pacientes). N. Nosocomial Extra-UCI: Edad media 61,8, APACHE II medio al ingreso 17,6. La toma de muestras por BAS (3) y CT por BF (2).1 Pseudomona aeruginosa y 1 Staphylococcus aureus meticilín-resistente. Mortalidad del 20%. N. Comunitarias: Edad media 70,6 años y APACHE II medio al ingreso de 18,6. Toma de muestras 5 BAS, 2 CT y 1 BAL por BF. Gérmen más aislado el Streptococcus pneumoniae (2), E. colli (1) y Burkholderia cepacea (1)
Conclusiones: La neumonía es una entidad frecuente en nuestra UCI respecto a la incidencia recogida en los estudios ENVIN-UCI de los últimos años. La NAVM causada por Pseudomona aeruginosa es la más frecuente, seguida de la Comunitaria por Streptococcus pneumoniae. El método de obtención de muestras más empleado es el BAS. En los resultados ENVIN-UCI desde el año 1998, el germen causal más frecuente de la NAVM es el Staphylococcus Aureus meticilín sensible, no habiendo presentado ningún caso en nuestro servicio. El resto de variables estudiadas son concordantes con las publicadas.
P052 ESTUDIO PROSPECTIVO DE UNA COHORTE DE PACIENTES CON NEUMONÍA COMUNITARIA GRAVE
R. Pajares, R. Pascual, LC. de San Luis, A. Marzeñuk y L. Tamayo
Medicina Intensiva, Hospital Río Carrión. Palencia.
Objetivos: Conocer la mortalidad de la neumonía comunitaria grave en nuestro medio y cómo influye el tratamiento antibiótico empírico sobre el resultado final, además de analizar la incidencia de factores de riesgo asociados y la evolución a SDMO en este tipo de procesos.
Material y métodos: Se han estudiado un total de 36 pacientes de forma prospectiva con el diagnóstico de neumonía comunitaria grave según los criterios de la American Thoracic Society (ATS). Variables analizadas: edad, sexo, estancia, mortalidad intraUCI y hospitalaria, necesidad y días de ventilación mecánica, factores de riesgo y patologías de base asociadas, métodos diagnósticos y aislamientos microbiológicos, tratamiento antibiótico empírico realizado, evolución a SDMO, índices de gravedad (APACHEII, SAPSII) y de intervención terapéutica (NEMS). Como estadística descriptiva se ha utilizado distribución de frecuencias y la media con intervalo de confianza (IC) del 95%. Se verifico la bondad de ajuste a la normalidad de las variables mediante la prueba de Shapiro Wilks. Para estudios comparativos entre variables se ha utilizado la "t" de Student y χ2.
Resultados: La edad media de nuestros pacientes es de 61,58 (IC 56,08; 67,08). Del total de 36 pacientes 29 fueron varones (80,6%). De acuerdo con los criterios diagnósticos de neumonía comunitaria grave de la ATS, nuestros pacientes presentaron fundamentalmente: PaO2/FiO2 < 250 mmHg (91,6%), presencia de shock (86,1%) y necesidad de ventilación mecánica (83,3%). Los factores de riesgo mas frecuentemente asociados han sido: el consumo de tabaco (52,7%) y hospitalización en el año anterior a la neumonía (44,4%). Entre las enfermedades asociadas la más frecuente es el EPOC (41,6%). Fallecieron un total de 17 pacientes (mortalidad hospitalaria del 47,22%), 15 de ellos en la UCI (mortalidad intraUCI del 41,66%). Los microorganismos que se han aislado con mas frecuencia son: S. pneumoniae y St aureus. La mortalidad de los pacientes que recibieron un tratamiento empírico correcto fue del 38,5% frente al 72,72% de los que no lo recibieron (p = 0,001). La mayor parte de los pacientes han evolucionado a SDMO (94%).
Conclusiones: La neumonía comunitaria grave continua siendo una entidad con una elevada mortalidad intraUCI, situada por encima del 40% en esta serie, a consecuencia fundamentalmente del desarrollo de complicaciones orgánicas. Un tratamiento empírico correcto se acompaña de una disminución muy importante de la mortalidad en nuestro grupo de pacientes.
P053 IMPACTO DE LA BACTERIEMIA PRIMARIA Y RELACIONADA CON CATÉTER EN LA ESTANCIA Y MORTALIDAD DE PACIENTES INGRESADOS EN UCI
P.M. Olaechea Astigarragaa, F. Álvarez Lermab, M. Palomar Martínezc, J. Insausti Ordeñanad y E. Cerdá Cerdáe, Grupo de Estudio Nacional de Vigilancia de Infección Nosocomial en UCI (ENVIN-UCI)
aMedicina Intensiva Hospital de Galdakao. Galdakao, bMedicina Intensiva Hospital del Mar. Barcelona, cMedicina Intensiva H.U. Vall d'Hebron. Barcelona, dMedicina Intensiva Hospital de Navarra. Pamplona, eMedicina Intensiva H. U. de Getafe. Madrid.
Objetivo: Evaluar la influencia en estancia y mortalidad cruda intra-UCI, de la etiología de la bacteriemia primaria y asociada a catéter, en pacientes ingresados en UCI.
Métodos: Análisis retrospectivo de los datos recogidos en el ENVIN 1997 a 2002 en más de 70 UCIs. En cada paciente se registró el estado de gravedad al ingreso (escala APACHE II), las infecciones adquiridas controladas en el estudio ENVIN, los factores de riesgo de adquisición de dichas infecciones, el estado al alta y el tiempo de estancia en UCI. Se diagnosticó de bacteriemia primaria (BP) (aislamiento de un patógeno en hemocultivo) cuando se desconocía el foco de origen y bacteriemia relacionada con catéter (BRC) cuando en hemocultivos se aisló el mismo patógeno que en la punta de un catéter venoso central u arterial, en la piel y/o en la conexión. Los días se expresan como mediana. Se realizó análisis de la varianza y regresión logística.
Resultados: Se controló 28.840 pacientes, de los cuales 2.861 sufrieron alguna infección nosocomial. Se contabilizaron 779 pacientes con al menos un episodio bacteriemia (408 BP, 403 BRC y 32 pacientes ambas). Los patógenos más frecuentemente aislados fueron Staphylococcus coagulasa negativo (46,1%), bacilos gramnegativos (BGN) (14,4%) y S. aureus (12,7%). El tiempo de aparición de la bacteriemia fue para Acinetobacter spp (14 días) y Candida spp (10 días) significativamente más tardíos que el tiempo de aparición de bacteriemias por S. aureus (6 días). El APACHE II al ingreso en UCI fue superior en los pacientes que desarrollaron bacteriemias por BGN incluyendo no fermentadores. La estancia en UCI fue mayor en los pacientes que habían tenido bacteriemia por Candida spp. (29,5 días), P. aeruginosa (28,5 días) y Acinetobacter spp. (28 días), siendo significativamente más corta (p = 0,016) en pacientes con bacteriemia por S. aureus MS (17 días) y por otros cocos grampositivos (21 días). La mortalidad de los pacientes con bacteriemia fue del 47,9% frente a 5,8% de los pacientes no infectados (p < 0,0001). Aunque fallecieron más aquellos pacientes que habían presentado bacteriemia por Candida (81,8%) y otros cocos grampositivos (53,8%) que las causadas por S. coagulasa negativo (27%), la presencia de bacteriemia no fue un factor independiente relacionado con la mortalidad, aunque si lo fue el APACHE II y la presencia de otras infecciones.
Conclusiones: La etiología de la BP/BRC tiene una influencia apreciable en la estancia en UCI. Aunque existe una mayor tasa de fallecimiento en pacientes que han presentado bacteriemias de ciertas etiologías, la presencia de BP/BRC no se relaciona directamente con la mortalidad cruda intra-UCI.
P054 INCIDENCIA Y FACTORES DE RIESGO DE LA NEUMONÍA ASOCIADA A VENTILACIÓN MECÁNICA (VAP) EN PACIENTES TRAUMÁTICOS GRAVES
C. García Fuentes, G. Hernández Martínez, J.M. Rubio, D. Toral Vázquez y E. Alted López
Medicina Intensiva, Hospital Universitario 12 de Octubre. Madrid.
Introducción: La incidencia VAP en pacientes traumáticos graves es elevada y conlleva una gran tasa de morbi-mortalidad. La información disponible sobre su epidemiología en este tipo de pacientes es limitada.
Material y métodos: Realizamos un estudio de cohortes, incluyendo todos los pacientes con traumatismo grave (ISS ≥ 16) y en riesgo de desarrollar VAP (ventilación mecánica -VM- más de dos días), ingresados en una UCI de Trauma entre Enero de 2000 y Diciembre de 2002. Se valora la incidencia y factores de riesgo: edad, género, comorbilidad, intubación prehospitalaria (IOT), coma al ingreso, índices de gravedad, cirugía de urgencia, antibioterapia profiláctica (Atb profil), shock al ingreso, contusión pulmonar (CP), trauma craneoencefálico grave (TCE), hipertensión endocraneal, lesión medular, días de VM, nutrición parenteral (NP) y distress respiratorio agudo (SDRA). El diagnóstico de VAP se realizó mediante criterios clínicos y radiológicos. Las variables continuas se expresan como media ± SD. Realizamos análisis univariable usando la t de Student para comparar variables continúas y test de Chi-cuadrado para variables categóricas; análisis multivariable mediante regresión de riesgos proporcionales de Cox, paquete estadístico SPSS 11.0. Se consideró p significativa si < 0,05.
Resultados: Pacientes 283, hombres 82%, edad 37,7 ± 16 años. Mecanismo lesional más frecuente: coche 48%. ISS 34,8 ± 11. Trauma múltiple 92%. Incidencia de VAP 33,2% (94 episodios). Tasa de riesgo máxima del 8% entre el 5º y 6º día de ventilación mecánica.
Conclusiones: La incidencia de VAP en esta población es muy elevada (27,6 casos/1000 días de VM), con un riesgo máximo entre 5º y 6º día. La profilaxis antibiótica reduce casi a la mitad el riesgo de presentar VAP. La presencia de TCE grave multiplica por 3,4 el riesgo de presentar VAP.
P055 LA CEFTAZIDIMA ADMINISTRADA EN PERFUSIÓN CONTINUA PUEDE MEJORAR EL PRONÓSTICO DE LA NEUMONÍA ASOCIADA A VENTILACIÓN MECÁNICA
L. Lorente Ramos, C. García Martín, M.D.M. Martín Velasco, M.J. Villegas del Ojo y M.L. Mora Quintero
Unidad de Cuidados Intensivos Hospital Universitario de Canarias. La Laguna
Objetivo: La perfusión continua (PC) de ceftazidima puede tener ventajas respecto a la perfusión intermitente (PI), porque su actividad bactericida depende del tiempo en que la concentración plasmática es superior a la CIM. Aunque no hay evidencia de su eficacia clínica para el tratamiento de la neumonía asociada a ventilación mecánica (NVM). El objetivo de este estudio es analizar si la administración de ceftazidima en PC representa una optimización del tratamiento de la NVM.
Métodos: La NVM se definió con los criterios CDC. Se comparó una cohorte prospectiva que recibió 4 gr/día/iv de ceftazidima en PC con un control histórico que recibió 2 gr/8h/iv de ceftazidima en PI. La NVM fue tratada durante 14 días con ceftazidima más otro antibiótico (aminoglicósido o quinolona). Las diferencias entre grupos se analizaron con la t de Student y Chi-cuadrado exacta por permutación, usando el Statxact Software. Se consideró una diferencia significativa con p < 0,05.
Resultados: No hubo diferencias significativas en la edad, sexo, diagnósticos, APACHE-II, agentes etiológicos, disfunción orgánica y antibiótico asociado a la ceftazidima. El grupo PC mostró un significativo menor fallo clínico [PC, 0/13 vs PI, 15/32 (46,87%), P = 0,001] y menor mortalidad atribuible a la NVM [PC, 0/13 vs PI, 8/32 (25%), P = 0,049]. Además el grupo PC recibió un tercio menos de dosis que el grupo PI.
Conclusiones: La ceftazidima administrada en perfusión continua, para el tratamiento de la NVM, puede mejorar la eficacia clínica y reducir la dosis de ceftazidima.
P056 NEUMONÍA COMUNITARIA GRAVE EN UNA UCI POLIVALENTE
R. Taboada Padín, D. López Mendoza, P. González Arenas, P. López Díaz, C. Pérez Calvo, F. Suárez Sipman, M.A. Alcala Llorente y F. Pérez Picouto
UCI, Fundación Jiménez Díaz. Madrid.
Objetivo: Conocer las características clínicas y microbiológicas así como la mortalidad de los pacientes con neumonía comunitaria grave (NCG) que ingresan en UCI.
Método: Estudio retrospectivo observacional, realizado en una UCI médico quirúrgica de 15 camas desde Enero de 2000 hasta Septiembre de 2003. Se analizó la etiología, scores de gravedad, existencia o no de bacteriemia, tiempo ingreso en UCI, complicaciones y mortalidad.
Resultados: Se incluyeron 97 pacientes (75 hombres/ 22 mujeres) La media de edad fue 58 años (21-88). El 45,4% de los pacientes con NCG procedía de urgencias mientras que 55,6% procedía de planta o de otro hospital. Los antecedentes personales que se repitieron con mayor frecuencia fueron el tabaquismo, tensión arterial elevada y alto consumo de alcohol. El diagnóstico etiológico sólo se pudo realizar en el 23% de los ingresos. De los gérmenes aislados el 60% fueron gram positivos, siendo el neumococo el germen más frecuente (48%); el 20% fueron gram negativos. Un 13% de los pacientes tuvo hemocultivos positivos. El tiempo de ingreso en UCI fue 15,25 días (rango de 0,5-81,5 días). La complicación más frecuente fue el fracaso renal agudo (28,8%), shock séptico, y alteración de los parámetros de función hepática. El APACHE medio a las 24 horas de ingreso fue 17 ± 7 con un SOFA de 9 ±4. La mortalidad global fué del 36%, llegando hasta el 46% en el subgrupo de pacientes que tuvieron hemocultivos positivos.
Conclusiones: Las neumonías comunitarias graves, presentan una mortalidad elevada con largos tiempos de ingreso en UCI y múltiples complicaciones. Los pacientes con bacteriemia asociada presentan una mortalidad mayor (46% de mortalidad neumonías bacteriemicas frente al 33% en las no bacteriemicas). El diagnóstico microbiológico fue muy bajo en nuestra serie.
P057 NEUMONÍAS DE LA COMUNIDAD GRAVES EN NUESTRO MEDIO
B. Zalba*, R. Ridruejo*, N. Montes*, E. Duran** y J. Castillo**
*UCI, **Microbiología, HCU. Zaragoza.
Objetivo: Conocer la etiología más frecuente de la neumonía en nuestro medio, medios diagnósticos más eficaces, resistencias antibióticas y pronóstico.
Material y métodos: Estudio descriptivo prospectivo de los enfermos ingresados en una Unidad de 17 camas con el diagnóstico de neumonía de la comunidad en el último trimestre de 2003.
Resultados: Del total de pacientes ingresados, 8 eran mujeres (57%) y 6 hombres (43%), con edad media de 55.3 años (DE 12). 4 pacientes eran bronquíticos crónicos (28,6%). Presentaron disnea el 100%, insuficiencia respiratoria el 93% con saturación de O2 de media 76% (DE 10), fiebre el 78,6%, tos el 71,4% y dolor costal el 28,6%. La localización más frecuente de la neumonía fue bilateral en 6 casos, en lóbulo inferior derecho 3 casos, lóbulos medio-superior derechos en 3 casos, uno en lóbulo superior y otro en inferior izquierdos. Necesitaron ventilación mecánica invasiva 9 (64,3%) y no invasiva 2 (14,3%). Se mantuvo durante 5,9 días de media (9). Se detectó Ag positivo en orina para neumococo en 5 (35,7%) y para legionella en 3 (21,4%). De los cultivos realizados se aisló bacterias en: 7 broncoaspirados, 1 hemocultivo y 1 telescopado. Hallamos 5 neumococos (35,7%), 1 staphilococo aureus (7,1%) y una klebsiella+pseudomona (7,1%). Ninguno de ellos eran resistentes a b-lactámicos, en todos los casos el tratamiento empírico fue eficaz, consistiendo en ceftriaxona+claritromicina en 6 (43%), ceftriaxona+levofloxacino 3 (21,4%), levofloxacino y amoxi-clavulánico en 2 casos cada uno (14,2%) y un caso con tazobactam+amikacina (7,1%). La estancia media ha sido 9 días (DE 12). Fallecieron 4 enfermos (28,6%).
Conclusiones:1) La neumonía de la comunidad grave más frecuente en nuestro medio la origina estreptococo neumonie. 2) El método diagnóstico de más rendimiento ha sido la determinación de antígenos en orina y broncoaspirado. 3) A pesar de la gravedad inicial, el pronóstico es favorable. 4) Se han detectado pocas resistencias bacterianas en comparación con la bibliografía.
P058 NIVELES DE FIBRONECTINA SÉRICA AL INGRESO EN UCI: RELACION CON LA PRESENCIA DE GÉRMENES EN EL ARBOL BRONQUIAL
G. Seller Pérez*, M.E. Herrera Gutiérrez*, M. Lebrón Gallardo*, G. Quesada García*, L. Martín** y I. del Toro**
*UCI, **Microbiología Hospital Carlos Haya. Málaga.
Objetivo: En algunas publicaciones se ha apuntado a una posible relación de los niveles de Fibronectina (FBN) con la presencia de infección en pacientes graves. Pretendemos evaluar la relación de los niveles de Fibronectina (FBN) sérica al ingreso en UCI con el aislamiento de gérmenes en la secreción bronquial de los mismos.
Material: Estudio prospectivo de casos-control comparando pacientes con ventilación mecánica sin signos de infección (casos) con pacientes tras cirugía programada (controles). Determinamos al ingreso la FBN y realizamos cultivo de secreción bronquial al ingreso, el tercer y sexto día de estancia siempre que se mantuviera la ventilación mecánica. Registramos variables demográficas y de gravedad (SOFA y Apache II) al ingreso y la mortalidad de nuestra serie. Analizamos 47 controles y 77 casos (59,5% traumatizados, 15,5% coma, 12% insuficiencia respiratoria aguda y 13% cirugía urgente). Análisis estadístico: t de Student (ANOVA para comparaciones múltiples) y correlación de Pearson para variables contínuas, chi cuadrado para categóricas.
Resultados: Los controles presentaron significativamente mayor frecuencia de antecedentes (mayor edad, carcinoma, diabetes, EPOC y ttº corticoide) pero menor índices de gravedad y mortalidad. Ningún antecedente supuso diferencia en los niveles de FBN. Los casos presentaban niveles más bajos de FBN que los controles (0,25 ± 0,11 gr/L vs 0,41 ± 0,32, p < 0,05), pero ni el diagnóstico de ingreso en UCI, los índices de gravedad o el pronóstico de los pacientes se relacionaron con estos niveles. Los pacientes en los que se aisló al ingreso algún germen en secreción bronquial no presentaron niveles de FBN significativamente mas bajos (0,23 ± 0,1) que en los que no se aislaron (0,25 ± 0,12). Esta falta de relación se mantuvo para los distintos grupos diagnósticos. Tampoco apreciamos relación entre las cifras de FBN al ingreso y la presencia de cultivos positivos al tercer (0,24 ± 0,09 vs 0,23 ± 0,1) y sexto día (0,25 ± 0,08 vs 0,24 ± 0,11) de evolución.
Conclusión:1) Los niveles de FBN están descendidos en pacientes admitidos en UCI por patología aguda, pero no se relacionan con su nivel de gravedad ni su pronóstico. 2) En nuestra serie, los niveles de FBN no se relacionan con la presencia de gérmenes en secreción bronquial al ingreso ni durante la primera semana de estancia en la Unidad.
P059 PACIENTES CON NEUMONÍA SEVERA ADQUIRIDA EN LA COMUNIDAD INGRESADOS EN UCI: PERFIL CLÍNICO Y ETIOLÓGICO
L. Lorente Ramos, C. García Martín, M.D.M. Martín Velasco, M.J. Villegas Del Ojo y M.L. Mora Quintero
Unidad de Cuidados Intensivos Hospital Universitario de Canarias. La Laguna.
Objetivo: Analizar el perfil etiológico y clínico de los pacientes con neumonía severa adquirida en la comunidad ingresados en UCI.
Métodos: Estudio prospectivo durante 2 años de los pacientes ingresados en la UCI médico-quirúrgica de 24 camas, de un hospital universitario de 650 camas, con neumonía severa adquirida en la comunidad. El análisis estadístico fue realizado con SPSS (version 11.0). Las variables cuantitativas se presentan como media ± desviación estándar y las variables cualitativas como porcentajes. La comparación de proporciones se realizó con el test exacto de Fisher y se tomaron valores p < 0,05 para considerar una diferencia significativa.
Resultados: Se incluyeron 28 pacientes, 20 varones (71,42%). Edad media 65,73 ± 17,59 años, APACHE-II medio 20,75 ± 8,73. Fallecieron 7 pacientes (25%). El agente etiológico no se identificó en 18 casos (64,28%) y los 10 microorganismos aislados fueron: 6 neumococos, 2 Staphylococcus aureus, 1 Haemophillus parainfluenzae y 1 Pseudomonas aeruginosa. La necesidad de ventilación mecánica (VM) fue: 4 no precisaron VM, 4 precisaron VM no invasiva, 1 necesitó VM invasiva después de VM no-invasiva y 19 requirieron VM invasiva desde el principio. No hubo diferencias en la mortalidad según el microorganismo responsable.
Conclusiones: En nuestra serie, un cuarto de los pacientes con neumonía severa adquirida en la comunidad fallecieron. La mortalidad no varió según el microorganismo responsable.
P060 PENETRACIÓN EN LCR Y PARÁMETROS FARMACOCINÉTICOS DE CEFEPIME EN SUERO TRAS ADMINISTRACIÓN INTRAVENOSA
D.R. Bellido Sancheza, J. Jimenez Palaciosb, J. Flores Corderoa, M. Pachón Ibañezc, M. Jimenez Mejíasc, B. Meguillo Limonesd, M. Rincón Ferraria y M. Callejón Machónb
aCuidados Críticos y Urgencias, bDepartamento de Química Analítica Facultad de Química, cUnidad de Enfermedades Infecciosas, dFarmacia H.U. Virgen del Rocío. Sevilla.
Objetivos: Evaluar la farmacocinética y farmacodinámica de Cefepima cuando se administra vía intravenosa a pacientes con colocación de drenaje ventricular externo.
Material y métodos: Se trató un grupo de 5 pacientes que tenían función renal normal y portaban un drenaje ventricular externo. Dos de ellos (caso 1 y 2) con meningitis por Pseudomonas aeruginosa (Concentración mínima inhibitoria 1,5 mg/L y 1mg/L respectivamente) recibieron dosis de Cefepima de 2g iv cada 8 horas. Tres pacientes con Infección respiratoria nosocomial y sin infección del SNC fueron tratados con 1g de Cefepima iv cada 8 horas (casos 3 y 4) ó 2 g iv cada 8 horas (caso 5). Se analizaron muestras seriadas de suero y LCR mediante técnica de HPLC en un intervalo interdosis de Cefepima.
Resultados: En los casos 1 y 2 se observó la presencia de niveles de Cefepima con una proporción LCR/suero del 33,1% y 16,6% respectivamente. Los niveles de Cefepima en LCR se encontraron por encima de la concentración mínima inhibitoria durante todo el intervalo. En los casos 3, 4 y 5 no se detectó presencia de Cefepima en LCR.
Conclusiones: En pacientes con Meningitis la administración intravenosa de Cefepima (2 g cada 8 horas) alcanzaba niveles terapéuticos en suero durante todo el intervalo interdosis y penetra hasta LCR. En pacientes sin inflamación meníngea no se evidenciaba penetración en LCR.
P061 PERFUSIÓN CONTINUA VERSUS INTERMITENTE DE IMIPENEM PARA EL TRATAMIENTO DE LA NEUMONÍA ASOCIADA A LA VENTILACIÓN MECÁNICA
L. Lorente Ramos, M.J. Villegas del Ojo, M.D.M. Martín Velasco, C. García Martín y M.L. Mora Quintero
Unidad de Cuidados Intensivos Hospital Universitario de Canarias. La Laguna.
Objetivo: La actividad bactericida de los betalactámicos depende del tiempo en que la concentración plasmática es superior a la CIM. Los resultados de varios estudios sugieren que la administración de carbapenémicos en perfusión continua (PC) mantiene mejor la concentración plasmática que la perfusión intermitente (PI), pero hay pocos datos sobre su eficacia clínica. El objetivo del estudio es evaluar la eficacia de la administración de imipenem en PC y en PI en el tratamiento de la neumonía asociada a ventilación mecánica (NVM).
Métodos: La NVM se definió con los criterios CDC. Se comparó una cohorte prospectiva que recibió 4 gr/día/iv de imipenem en PC con un control histórico que recibió 1gr/6h/iv de imipenem en PI. La NVM fue tratada durante 14 días con imipenem más otro antibiótico (aminoglicósido o quinolona). Las diferencias entre grupos se analizaron con la t de Student y Chi-cuadrado exacta por permutación, usando el Statxact Software. Se consideró una diferencia significativa con p < 0,05.
Resultados: No hubo diferencias significativas en la edad, sexo, diagnósticos, APACHE-II, agentes etiológicos, disfunción orgánica y antibiótico asociado a la imipenem. El grupo PC mostró un significativo menor fallo clínico [PC, 0/10 vs PI, 11/24 (45,84)%, P = 0,011] y menor mortalidad atribuible a la NVM [PC, 0/10 vs. PI, 7/24 (29,16%), P = 0,078].
Conclusiones: Estos datos sugieren que la administración de imipenem en perfusión continua puede tener mayor eficacia clínica en el tratamiento de NVM que en perfusión intermitente.
P062 SIDA Y TERAPIA HAART: 5 AÑOS DE EXPERIENCIA EN UCI
B. Obón Azuara, I. Gutiérrez Cía, B. Villanueva Anadón, R. Bustamante Rodríguez, J. González Cortijo y R. Ridruejo Sáez
Servicio de Medicina Intensiva Hospital Clínico Universitario. Zaragoza.
Objetivos: Incidencia de VIH ingresados en UCI, supervivencia al año tras la era de la terapia antirretroviral (HAART). Características epidemiológicas, estadio de la enfermedad, mortalidad y causas.
Material y métodos: Estudio descriptivo, analizados pacientes VIH ingresados en UCI médico-quirúrgico de tercer nivel con 34 camas durante 5 años (1998-2003). Se analizaron variables epidemiológicas. Otras: motivo del ingreso, diagnóstico al alta, existencia o no de VIH previo, necesidad y días de ventilación mecánica (VM), fallo de órganos, terapia HAART previa. Mortalidad intraUCI y los factores implicados, supervivencia al año tras ingreso. Nº de CD4 indicativo del estado inmunológico. Análisis descriptivo. Comparación de proporciones: Chi cuadrado. Comparación de medias: t Student. Nivel significación: p < 0,05.
Resultados: 25 pacientes ingresados en 5 años, 20% mujeres, 80% hombres. Media de edad 37,16 años, de estancia en UCI 6,52 días, de estancia intrahospitalaria 32,64 días. Procedencias: urgencias 29,16%, s. de infecciosas 24%, otros hospitales 24%, s. cirugía 12%. Destinos al alta: s. infecciosas 40%, éxitus 32%, cirugía 12%. Antecedentes médicos: VIH 68%, VHC/VHB 44%, ex-ADVP/ADVP 44%, TBC 12%. No VIH previo 16%. Mecanismo transmisión ADVP 76%, sexual 24%. Motivo ingreso: insuficiencia respiratoria 32%, patología digestiva 16%, disminución nivel conciencia 12%, dolor torácico 12%. Diagnósticos al alta: neumonía 40%, SNC 24%, intervención quirúrgica abdominal 24%, intoxicación 16%, IAM 12%. Precisan VM 60% durante una media de 7,46 días. Complicaciones en evolución: shock séptico 32%, fallo órganos 44%, SDRA 16%. HAART 64%. Estadio C 92%, III 65%. Supervivencia al año 56%. El 32% pacientes fallecen; diferencias significativas (p < 0,05) con respecto a los no fallecidos: media estancia UCI 10,62 días (frente a 4,58), VHC/VHB 62,5% (frente a 47%), no VIH previo 25% (frente a 11,76%): diagnostico bronconeumonía 62,5% (frente a 17,6%), shock séptico 75% (frente a 11,76%), SDRA 25% (frente a 11,76%); complicaciones: i. renal y CID, ambos con 25% (ningún paciente entre los no fallecidos), estadio C III en el 75% (frente a 47%).
Conclusiones: Población masculina, joven, adquiridiendo la infección tras uso DVP. 16% la sospecha y posterior diagnóstico de VIH se realizó intraUCI. Los fallecidos generan mayores estancias, complicaciones más graves y estadios avanzados de la enfermedad. El ingreso de los VIH en UCI es controvertido con creciente preocupación acerca de la idoneidad de los mismos. Existen pocos estudios acerca de la supervivencia al año posterior al inicio de las terapia HAART. En nuestra serie la mortalidad intraUCI se cifra en el 32%, y más de la mitad de los pacientes sobreviven tras el año de su ingreso, probablemente nuestros resultados sean derivados de la utilización de las mismas (64% de los pacientes bajo dicho tratamiento).
P063 SISTEMA DE ASPIRACIÓN RESPIRATORIA CERRADO VS ABIERTO: INCIDENCIA DE NEUMONÍA ASOCIADA A VENTILACIÓN MECÁNICA
L. Lorente Ramos*, M. Lecuona Fernández**, C. García Martín*, M.L. Mora Quintero* y A. Sierra López**
*Unidad de Cuidados Intensivos, **Servicio de Microbiología Hospital Universitario de Canarias. La Laguna.
Objetivo: Evaluar la eficacia de un sistema de aspiración cerrado (SAC) de secreciones respiratorias para prevenir la neumonía asociada a ventilación mecánica (NVM).
Métodos: Estudio prospectivo de 9 meses, de los pacientes que ingresaron en UCI y requirieron ventilación mecánica durante más de 12 horas. Al ingreso en UCI, se randomizaron en 2 grupos: en uno se utilizó un sistema de aspiración abierto (SAA) y en otro un SAC. La NVM se definió con los siguientes criterios: radiografía torácica con nuevo o progresivo infiltrado; esputo purulento; cultivo significativo de microorganismos patógenos en secreciones respiratorias (aspirado traqueal > 106 ufc/ml, lavado bronquioalveolar > 104 ufc/ml o lavado bronquial protegido > 103 cfu/ml). La estadística se realizó con Chi-cuadrado y t de Student, y se tomó una p < 0,05 para considerar una diferencia estadísticamente significativa.
Resultados: Se incluyeron 230 pacientes. No hubo diferencias significativas entre ambos grupos de pacientes (114 con SAC y 116 con SAA) en el sexo, edad, diagnóstico, APACHE-II y mortalidad. No hubo diferencias significativas en el porcentaje de pacientes que desarrolló NVM (13,79% vs 14,28%), ni en el número de NVM por 1000 días de ventilación mecánica (15,85 vs 16,12). Tampoco presentaron diferencias significativas en los microorganismos responsables, ni en la incidencia de NVM exógena (2,79% vs 2,48%).
Conclusiones: En nuestro estudio el SAC no se mostró eficaz para prevenir la neumonía asociada a ventilación mecánica.
P064 USO DE ANTIMICROBIAMOS EN UCI
M. Luque, G. Alonso Muñoz, M. Cid Cumplido, R. León López, J. Pozo Laderas y H. Sancho
Medicina Intensiva HU. Reina Sofía. Córdoba.
Objetivo: Estimar las aplicaciones de los antimicrobianos en UCI, así como los antibióticos mas usados
Material y métodos: Estudio descriptivo y prospectivo, en el que se incluyen todos los pacientes que ingresan en UCI mas de 24, el período de estudio comprende dos meses consecutivos (mayo y Junio) de los años 2001-02-03. En la recogida de datos se utiliza la base informática del estudio ENVIN UCI.
Resultados:Generales: Muestra 652 pacientes, edad media 58 ± 20 años, sexo 66% varones, enfermedad de base 36% quirúrgicos, Apache II al ingreso 11 ± 7, estancia media 5 ± 5 días mediana 3 días, mortalidad 17%, incidencia de infección nosocomial 16 por cada mil estancias. Específicos: Nº de pacientes con ATB 351, Nº de ATB usados 681, Nº de ATB por paciente con ATB 1,94, relacion paciente con ATB/total de muestra 0,54. Indicación de ATB Infec comunitaria 14%, Infec intrahospitalaria extra UCI 18%, Infec hospitalaria intra UCI 23%, profilaxis ATB 45%, uso desconocido 1%. La manera mas frecuente de indicación de ATB en nuestra unidad es como tratamiento empírico de infecciones en el 82% de los casos confirmándose solo con cultivo y antibiograma el 26%, el uso como tratamiento especifico con ATB grama se reduce al 18%, los cambios de antibioterapia se realiza en base a la mala evolución del enfermo como causa mas frecuente con el 54% de los casos. ATB mas usados cefazolina 24% peso global (pg) 462, vancomicina 8.96% pg 466, amox calvulanico 7,2% ps 241. ATB mas usado como tratamiento empírico vancomicina 13%, ATB mas usado como profilaxis cefazolina 53%.
Conclusiones: En nuestra unidad el uso de antimicrobianos es muy elevado, siendo la cefazolina el ATB mas usado dado su uso como profilaxis en CCV. Se ha detectado que en la mayoría de las prescripciones se realizan como tratamiento empírico, no obteniéndose aislamiento del germen y por tanto ATBgrama especifico siendo el ATB mas usado en estos casos vancomicina, así como se ha constatado que la causa mas frecuente de cambio de antibioterapia en nuestra unidad es la mala evolución clínica del paciente.
Índices de gravedad y planes de mejoraasistencial en medicina crítica
P065 ACREDITACIÓN PARA LA REALIZACIÓN DE TÉCNICAS EN MEDICINA INTENSIVA
L. Arnaiz Aparicio, C. Hermosa Gelbard, R. Corpas Fernández, M. Rodríguez Aguirregabiria, S. Vázquez Rizaldos y F. Ortuño Anderiz
Medicina Intensiva Clínico San Carlos. Madrid.
Objetivos: Evaluar si el entrenamiento en la realización de técnicas de la especialidad a la cabecera del paciente en nuestro centro se ajusta a las recomendaciones de las guías de formación disponibles.
Material y métodos: Se recogieron de forma prospectiva el número de todas estas técnicas realizadas por una promoción de residentes durante todo su período de formación. se seleccionó un grupo de técnicas consideradas como imprescindibles que se comparó con las cifras recomendadas por las guías de formación de la especialidad que garantizan un correcto entrenamiento. a falta de otras fuentes se compararon estas cifras en valores absolutos con las recomendadas por la society of critical care medicine.
Resultados: Se realizaron las siguientes técnicas (media por residente durante 5 años): intubación endotraqueal: 106; cateterización de acceso venoso central: 102; caterización de vía arterial: 107; drenaje torácico: 22; implantación de marcapasos endocavitario endovenoso: 11; pericardiocentesis: 4; paracentesis: 4; punción lumbar: 5; implantación de contrapulsador intraortico: 4; caterización de arteria pulmonar: 31; traqueostomía: 12; cardiversiones: 30.
Conclusiones:1) las técnicas realizadas durante la residencia de la especialidad de medicina intensiva por los residentes de nuestro servicio son todas las recomendadas por el programa de formación en la especialidad del ministerio de educación español. 2) el número de las mismas sobrepasa las cifras recomendadas por la sociedad de medicina intensiva norteamericana. 3) dada la singularidad de nuestro modelo de especialidad en Europa, sería deseable la creación de unas guías para la formación de residentes por parte del sistema público de salud que especificaran el número de técnicas a realizar durante el período de formación.
P066 ANÁLISIS DE LA MORTALIDAD Y CALIDAD DE VIDA DE LOS PACIENTES CON CIRROSIS HEPÁTICA INGRESADOS EN UNA UNIDAD DE MEDICINA INTENSIVA (UMI)
S. Martínez Alutiz, S. Iribarren Diarasarri, Y. Poveda Hernández, C. Vinuesa Lozano, T. Muñoz Martínez y J.L. Dudagoitia Otaolea
Medicina Intensiva Hospital Txagorritxu. Vitoria-Gasteiz.
Objetivo del estudio: Describir la mortalidad durante un año tras el alta de una UMI de los pacientes con cirrosis hepática descompensada y analizar las variaciones en su calidad de vida tras seis meses del alta de la unidad.
Pacientes y métodos: Estudio de cohorte de pacientes con cirrosis hepática descompensada ingresados en una UMI Polivalente desde enero de 1999 a Diciembre de 2000. Se incluyeron pacientes con estancias de al menos 24 horas. y que aceptaran un seguimiento durante seis meses realizándose una Encuesta de Calidad de Vida validada para enfermos críticos (PAEEC) previa al ingreso y a los seis meses del alta de UMI. La encuesta al ingreso se realizaba al paciente directamente si su situación lo permitía o a un familiar en caso contrario. A los seis meses se repetía la encuesta de modo presencial si era posible, en caso contrario telefónicamente. Durante su ingreso en UMI se registraron los siguientes datos: edad, sexo, estadio de Child-Pugh previo a su ingreso, APACHE II, SOFA máximo en su evolución (Sequential Organ Failure Assessment Score), estancia en UMI, mortalidad en UMI, hospital, a 6 meses y al año del alta de UMI y situación laboral.
Resultados: Se analizaron 23 pacientes el 87% eran varones y el 13% mujeres, la edad media fue de 58 (10,8) años, 6 pacientes estaban en estadio Child A, 10 en Child B y 7 en Child C, el Apache II fue de 24,7(7,5), SOFA máximo 11,5 (4,1), la estancia en UMI fue de 9,7 (9,5). Las mortalidades acumulativas fueron las siguientes: en la UMI del 30,4%, intrahospitalaria del 39%, a los 6 meses del 43,3% y al año del 47,6%. El 64% de la mortalidad en el primer año acontece durante su ingreso en la UMI. El Apache II (32 vs 21) y el SOFA (15 vs 10) fueron significativamente superiores en los fallecidos con respecto a los supervivientes. El estadio de Child y la estancia no mostraron diferencias entre supervivientes y fallecidos en la UMI. La encuesta de Calidad de Vida al ingreso se realizó al paciente en el 35% de los casos y en el 65% a un familiar conviviente. La encuesta repitió a los seis meses en los 13 pacientes que sobrevivían de manera directa y presencial. En estos la Escala de Calidad de Vida previa al ingreso en la UMI fue de 4,9 (3,5) puntos y a los seis meses fue de 7,2 (5,2), una diferencia estadísticamente significativa (p < 0,05). Al ingreso trabajaban 5 pacientes, mientras que al cabo de seis meses solamente uno seguía trabajando.
Conclusiones: La mortalidad de los pacientes cirróticos que ingresan en UMI por una descompensación de su enfermedad presenta una elevada mortalidad hospitalaria. No hemos encontrado diferencias de mortalidad en la UMI entre los distintos estadio de Child-Pugh, posiblemente por el pequeño tamaño de la muestra. Los pacientes que sobreviven muestran un deterioro en su calidad de vida a los seis meses del alta con respecto a la situación previa a su ingreso.
P067 ANÁLISIS DEL COSTE VARIABLE POR PACIENTE EN UNA UNIDAD DE CUIDADOS INTENSIVOS
P. Saura Agela, D. Ortizb, A. Artigas Raventósb, D. Machadoc y A. Puigd
aUrgencias, bCentro de Críticos, cDirección Económica, Hospital de Sabadell. Sabadell. dDirección Económica Hospital Dos de Mayo. Barcelona
La preocupación por la calidad asistencial y el coste que genera la atención del enfermo crítico es un tema de creciente importancia tanto para los profesionales como para la sociedad.
Métodos: Análisis descriptivo de una población de 122 enfermos consecutivos ingresados en la UCI del H. Sabadella partir de agosto de 2003. Los grupos diagnósticos se definieron según el sistema APACHE II, la gravedad se calculó mediante el SAPS II, la calidad de vida (CV)mediante la suma de las 6 dimensiones del Euroquol. Se calculó el coste variable por paciente teniendo en cuenta los fármacos, fungible y pruebas complementarias. La gravedad se estratificó según puntuación como mayor (40-70), media (25-39) y menor (7-24). La calidad de vida se estratificó como alta dependencia (6-7), moderada (8-9), baja o nula (10-17).
Resultados:
Los grupos diagnósticos que se relacionaron con un menor coste fueron las enfermedades renales o urinarias, las complicaciones del embarazo y las intoxicaciones agudas. Los grupos que se relacionaron con un mayor coste fueron las enfermedades vasculares, las enfermedades hematológicas y la cirrosis hepática.
Conclusión: El coste total variable por paciente se relacionó mejor con la calidad de vida que con el nivel de SAPS para los grupos propuestos. Las pruebas complementarias tuvieron mayor peso que los fármacos en la determinación del coste.
Financiado mediante beca FIS 02/1524.
P068 ANÁLISIS DESCRIPTIVO DE LOS PACIENTES INGRESADOS EN LA UCI DEL HOSPITAL GENERAL DE SEGOVIA ENTRE 1994 - 2003 Y COMPARACIÓN CON EL RESTO DE UCIS ESPAÑOLAS
N. Albalá Martínez, M.A. Taberna Izquierdo, M.S. Rey García, A. Gabán Díez, J.A. Gallardo Álvarez y M.J. López Cambra
UCI Hospital General. Segovia.
Objetivo: Analizar las características de los pacientes ingresados en nuestra unidad en los últimos diez años y compararlos con el resto de UCIs españolas.
Material y métodos: Se realiza un estudio descriptivo retrospectivo sobre los pacientes ingresados en nuestra unidad y su evolución en los últimos diez años (1994-2003). Se utiliza como base de datos el registro ENVIN-UCI y se comparan los datos obtenidos con el resto de UCIs de dicho registro. Se analizan las siguientes variables: Edad media, enfermedad de base al ingreso (coronaria, médica, traumatológica y quirúrgica), puntuación APACHE, estancia media, mortalidad y tasa de incidencia de infección nosocomial.
Resultados: La edad media de nuestros pacientes ha sufrido un discreto ascenso a lo largo de los años, siendo en 1994 y 95 inferior a los 65 años y desde 1996 superior a los 67 años. En España, la edad media es inferior a la nuestra habiendo presentado también un progresivo ascenso; desde 1996 es superior a 59 años, siendo los dos años anteriores de 57 años. El predominio del sexo masculino en nuestros pacientes se ha mantenido cercano al 65%, situación similar al resto de las UCIs y durante todo el período analizado. El índice de gravedad APACHE, también muestra un leve ascenso siendo en 1994 de 11,4 puntos, 14,38 en el 97, 14,97 en el 2001 y 15.26 en el 2003. La media en el resto, se mantiene a lo largo del tiempo en 13 puntos. Sí se observan diferencias notables en función de la patología de base que motivó el ingreso. La principal causa ha continuado siendo la patología coronaria, pero su porcentaje ha disminuido (61% en 1994 a un 46% en el 2003), aumentando otras causas médicas. Los índices de ingreso por causa quirúrgica o traumatológica se han mantenido similares. La estancia media es ligeramente menor en nuestra UCI, mostrando un discreto aumento (menos de 5 días hasta 1996 y mayor de 6.5 días de estancia media desde 1996). La tasa de incidencias de infecciones nosocomiales se ha mantenido en torno a 16 por 1000 días de estancia, con pequeñas variaciones puntuales; siendo la media nacional de 18 por 1000 días de estancia.
Conclusiones: Las características de nuestros pacientes han variado ligeramente en los 10 últimos años, con mínimo ascenso de la edad media, puntuación APACHE y claro incremento de patología médica no coronaria. También se ha visto un aumento de los días de estancia media, mientras que la evolución de la mortalidad se ha mantenido sobre el 13%. Los pacientes de nuestra UVI son de mayor edad que la media de las UVIs españolas, con puntuación APACHE ligeramente superior, mayor índice de enfermos coronarios y una mortalidad similar.
P069 ANÁLISIS DESCRIPTIVO DE TRES ÍNDICES DE GRAVEDAD (APACHE II, SAPS II, LODS) EN NUESTRA UNIDAD
F.J. Andrade de La Cal, M. Benitez Morillo, J.M. Narvaez Bermejo, M. Portilla Botelho y L. Santos Gómez
Unidad de Medicina Intensiva Hospital General de Mérida. Mérida (Badajoz)
Introducción: Los Índices de Gravedad (I.G) se desarrollaron para proporcionar una valoración objetiva de la gravedad de los procesos en los pacientes de la UCI. Aunque existen limitaciones para valorar la gravedad y predecir la mortalidad, los I. G han sido utilizados de forma habitual para proporcionar cierta medida de la gravedad de los pacientes estudiados.
Material y método: Se analizan los pacientes ingresados desde el 1 de Enero de 1999 hasta el 31 de Diciembre de 2003. Se excluyeron los pacientes ingresados para procedimientos que no generaron ingresos en la Unidad (Implante de marcapaso, Cardioversión reglada, broncoscopias de alto riesgo etc). Se realiza estudio analítico longitudinal retrospectivo de las variables: mortalidad total, Apache II medio, SAPS II medio, LODS medio, valores de IG por procedencia, por patología, por destinos y por sexo. Para el análisis estadístico se utilizo el programa estadístico SPSS para Windows versión 10,0. Se considero SE p < 0,05
Resultados: El numero de pacientes analizados fue de 1.378, hombres 916 (66,5%) y mujeres 462 (33,5%). La mortalidad total fue de 14,4%. Los IG medios fueron: APACHE II: 7,32 (DE:7.63), SAPS II: 29,65 (DE: 15,39), LODS: 2.42(DE:3,39).
Conclusiones:1) Los IG mas altos los presentaron los procedentes de planta p < 0,000. 2) Los IG mas altos los presentaron la patología infecciosa p < 0,000. 3) Los pacientes fallecidos presentaron IG al ingreso mayores p < 0,000. 4) El análisis de los IG por sexo no presento significación estadística.
P070 ¿ES EVITABLE LA MORTALIDAD HOSPITALARIA POST-UCI?
R. Fernández Fernández*, F. Baigorri Gonzalez*, G. Navarro Rubio** y A. Artigas Raventos*
*Centro de Críticos, **Epidemiología Hospital de Sabadell. Sabadell.
La mortalidad en planta de hospitalización una vez el paciente ha sido dado de alta de UCI se considera un parámetro de calidad y, al mismo tiempo, se suele identificar como una mortalidad evitable. Las unidades de Semicriticos pueden mejorarla al evitar altas inapropiadas desde UCI. No obstante, en muchas ocasiones dichas defunciones son incluso anticipables por los propios intensivistas.
Objetivo: Analizar cuanta de la mortalidad oculta podría ser realmente evitable.
Material y método: En nuestra Área de Patología Crítica de 26 camas, que incluye UCI y Semicríticos, recogimos prospectivamente la predicción subjetiva, por parte del intensivista responsable en el momento del alta, de las probablidades de supervivencia del paciente durante la hospitalización. De forma independiente se registró la evolución final en planta de hospitalización, donde no habían sido informados de dicha predicción.
Resultados: En 2003 tuvimos en Área Crítica 1.491 ingresos, con una media de edad de 61 ± 17 años y de riesgo de muerte asociado al APACHE II (solo pacientes de UCI) de 24 ± 23%. La mortalidad global en Área Critica fue de 12% (UCI: 19%, Semicriticos: 3%). La mortalidad hospitalaria post-Criticos fue de 3%, repartiéndose según la predicción de supervivencia al alta en:
Conclusiones: En nuestro sistema organizativo, la mayor proporción de mortalidad post-UCI recae en pacientes con muy mal pronóstico, de forma que no es esperable que pueda ser evitado con mayor vigilancia o reingreso precoz, dado que apenas el 1% de pacientes con buen pronóstico vital fallece tras el alta de UCI.
P071 ESTANCIA PROLONGADA EN UCI: FACTORES DE RIESGO
C. Díaz Mendoza, E. Hernández Medina, P. Eugenio Robaina e Y. Abril Arjona
UCI Hospital Insular. Las Palmas de Gran Canaria.
Objetivo: Determinar los factores de riesgo y consecuencias de la estancia prolongada en UCI (mortalidad).
Métodos: Se estudiaron 63 pacientes, 34 (53,9%) con una estancia de menos de 5 días y 29 (46,1%) con mas de 5 días. Se estudiaron: edad, sexo, antecedentes, estancia hospitalaria previa, diagnóstico de ingreso (médico o quirúrgico), APACHE II, índice Marshall, tipo de nutrición, empleo de drogas vasoactivas, ventilación mecánica a las 24 horas y a los 14 días de ingreso, empleo de antibióticos mas de 10 días, complicaciones, presencia de infección y mortalidad. Se utilizó la prueba de U Mann Withney. Una p < 0,05 fue considerada estadísticamente significativa.
Resultados: Comparando los pacientes con menos de 5 días de estancia en UCI(G1); los pacientes con mas de 5 días de permanencia (G2) tuvieron: mayor APACHE (15 ± 7; 12 ± 9, p = 0,03), hubieron mayor número de pacientes con estancia hospitalaria previa (62%; 46%, p = 0,04),hubieron mas pacientes con ventilación mecánica precoz (90%; 58%, p = 0,001), tenían mas días de ventilación mecánica (1,2 ± 2; 11 ± 12, p = 0,003), un nivel de albúmina al ingreso mas bajo (1,8 ± 0,7; 2,6 ± 0,7, p = 0,01), mas incidencia de sepsis (59%; 12%, p = 0,002) y mayor necesidad de uso de catecolaminas (93%; 47%, p = 0,001). La mortalidad del G2 fue de 64% y del G1 de 41%. No hubo diferencia significativa en las otras variables estudiadas.
Conclusiones: La estancia prolongada en UCI esta asociada a una mayor mortalidad, un APACHE mayor, mas días de ventilación mecánica, mayor incidencia de sepsis, hipoalbuminemia y uso de catecolaminas.
P072 ESTRATEGIA PARA LA MEJORA DE CALIDAD EN LA ASISTENCIA A LA PARADA CARDIORRESPIRATORIA
F.V. Lacueva Moya*, V. López Camps*, I. Fuentes**, M.A. García*, J. Fuertes*, E. Gómez*, R. Julve*** y F. Peydró*, Grupo de mejora RCP
*Medicina Intensiva Hospital de Sagunt. Sagunt, **Documentación clínica y admisión, ***Medicina Interna Hospital de Sagunt. Sagunt.
Objetivos: Para coordinar y optimizar la asistencia a la parada cardiorrespiratoria (PCR) intrahospitalaria, se ha evaluado como paso previo, el grado de conocimientos y experiencia del personal sanitario.
Metodología: Se ha constituido un Grupo de Mejora en resucitación cardiopulmonar (RCP), multidisciplinar, que ha elaborado una encuesta de respuesta anónima con 20 preguntas para evaluar los conocimientos y habilidades prácticas resolutivas de una situación de PCR. Se confecciona la base de datos en Acces y el análisis de datos en programa SPSS 7.
Resultados: De las 605 encuestas entregadas, se analizan 298 encuestas (49.25%), que corresponden por estamentos: 70 médicos (47% del total), 131 ATS-DUE (53%) y 96 auxiliares de enfermería (49.7%). Como resultados globales señalamos: el 84% del personal ha presenciado alguna PCR; el 71% considera insuficiente su formación teórico práctica y por unanimidad se considera prioritario actualizar periódicamente los conocimientos en RCP (la mitad del personal ha asistido a algún curso de RCP). Al analizar por estamentos destaca: inician RCP y piden ayuda inmediata el 91% de médicos y ATS, mientras que los auxiliares piden ayuda inmediata y esperan órdenes en un 72%. La fibrilación ventricular es identificada por la mayoría de médicos y ATS, pero la técnica de desfibrilación la aplican el 39% de médicos y 24% de enfermeros/as. Las maniobras de apertura de vía aérea las realizan correctamente el 69.5% de médicos y el 85% de enfermería. El masaje cardíaco externo reconocen hacerlo adecuadamente el 79% de médicos, 90% de ATS-DUE y 54,6% de auxiliares. El 14,8% de los encuestados no sabe donde se encuentra el carro de paradas en su servicio.
Conclusiones:1) la PCR ha sido presenciada en algún momento por casi todo el personal sanitario, 2) el aprendizaje de la técnica de desfibrilación debe ser objetivo prioritario, 3) se unifican los carros de parada y protocolos de actuación en todas las áreas del hospital, 4) es evidente la necesidad de realizar formación continuada en RCP.
P073 EVALUACIÓN DE LOS ÍNDICES PRONÓSTICOS SAPS II, APACHE II, APACHE III, EN PACIENTES CON AFECTACIÓN NEUROLÓGICA INGRESADO EN UCI
J. Machado*, M.J. Chavero Magro*, R. Rivera Fernández*, F. Pino Sánchez*, A. Estivill**, H. Busquier***, E. Fernández* y F. Guerrero*
*SCCYU H. U. Virgen de las Nieves. Granada, **SCCYU H.U. San Cecilio. Granada, ***Radiodiagnóstico H. U. Virgen de las Nieves. Granada.
Introducción: Un gran número de los pacientes de UCI ingresan por TCE (traumatismo craneoencefalico) y ACV (accidente cerebrovascular agudo); éstos presentan elevada gravedad y mortalidad y la afectación neurológica constituye la alteración principal. La afectación neurológica es evaluada por la escala de comas de Glasgow, que forma parte de los índices pronósticos utilizados en UCI como son los sistemas APACHE y SAPS. La versión previa del APACHE (APACHE II) aún ampliamente utilizado- asume una relación lineal entre mortalidad y puntuación de la escala de comas de Glasgow; y esto se ha modificado en la última versión (APACHE III) y en el SAPS II para mejorar el funcionamiento en los pacientes con afectación neurológica. El objetivo es el análisis del funcionamiento de los índices pronósticos SAPS II, APACHE II y APACHE III en pacientes de UCI que ingresaron con afectación neurológica por TCE y ACV.
Material métodos y resultados: Se evaluaron los pacientes que ingresaron en UCI con TCE y ACV desde el 1 de enero hasta el 30 de Noviembre de 2003. La muestra es de 151 pacientes; la edad fue 47.89 + 19.57 años y la mortalidad en UCI fue del 32% y la mortalidad hospitalaria fue del 36%. La afectación neurológica evaluada con la puntuación de Glasgow fue de 6.99 + 3.94 puntos. Por ACV ingresaron 71 pacientes de ellos 32 pacientes con Hemorragia subarcnoidea, 29 pacientes con hemorragia intracerebral y de ellos 3 fueron intervenidos quirúrgicamente, y 10 presentaron ACV isquémico. Los pacientes con TCE fueron 80 y de ellos 18 eran Hematoma extracerebral operados. Se evaluó la gravedad con los sistemas APACHE II, APACHE III y SAPS II. La puntuación APACHE III fue 55.10 + 29.55 puntos, la puntuación APACHE II 17.09 + 7.63 puntos y el SAPS II 43,72 + 17.31 puntos. La mortalidad hospitalaria esperada según el APACHE III fue del 35%, según el APACHE II fue del 31% y según el SAPS II fue del 37%. Existe gran similitud entre la mortalidad observada y la esperada según APACHE III y SAPS II, con una diferencia en los dos casos del 1%; con la versión previa del APACHE II la diferencia del 5%.
Conclusiones: En nuestra muestra de pacientes afectos de TCE y ACV, las recientes versiones del sistema APACHE y SAPS (APACHE III Y SAPS II) muestran una buena concordancia entre la mortalidad predicha y la observada, a diferencia de la versión anterior del APACHE (APACHE II) que infravalora la gravedad de estos enfermos; posiblemente porque la afectación neurológica en el APACHE II es evaluada de forma inadecuada, a diferencia del APACHE III y SAPS II que mejoran este aspecto.
Beca FISS PI021571
P074 EXPERIENCIA DE UN INTENSIVISTA EN UN HOSPITAL COMARCAL SIN UCI
F. Martínez-Lozano Aranaga
Medicina Intensiva Hospital Comarcal de Hellin. Hellin (Albacete).
Introducción: En el Hospital comarcal de Hellín, hasta el año 2002, los pacientes críticos ingresaban en el área de Reanimación, y se hacía cargo de ellos el médico de guardia del servicio de origen (principalmente internista ó anestesista ± cirujano). Desde Diciembre/02 existe un especialista en cuidados intensivos que se ocupa de esos pacientes en horario de mañanas. El resto del tiempo siguen a su cargo los especialistas antes mencionados según el origen médico o quirúrgico del paciente.
Objetivo: Presentar un resumen de la actividad de un especialista en Medicina Intensiva durante su primer año de actividad en un hospital comarcal sin unidad de cuidados intensivos propiamente dicha.
Método: Revisión de la base de datos propia para extraer los datos relativos al número de ingresos, diagnóstico, estancia media, éxitus y traslados a otros centros.
Resultados: Entre Enero y Diciembre de 2003 (a. i.) ingresaron en Reanimación, a cargo del intensivista 157 pacientes agrupados en 12 categorías diagnósticas, siendo las más frecuentes cardiopatía isquémica, insuficiencia respiratoria, insuficiencia cardiaca y trastornos del ritmo. La estancia media fue de 4'0 días (1-26). Hubo 36 traslados a otros centros (también agrupados por diagnósticos) y 18 exitus.
Conclusión: La presencia de un especialista en Medicina Intensiva en un hospital comarcal sin UCI propiamente dicha pretende dotar de continuidad y de una línea de trabajo homogénea al manejo de los pacientes críticos, aunque dadas las limitaciones actuales del propio centro continúe siendo necesario el traslado de muchos pacientes al centro de referencia.
P075 INFECCIÓN RELACIONADA CON CATÉTER VENOSO CENTRAL EN PACIENTES CRÍTICOS
L. Lorente Ramos, R. Galván García, M.D.M. Martín Velasco, C. García Martín y M.L. Mora Quintero
Unidad de Cuidados Intensivos Hospital Universitario de Canarias. La Laguna.
Objetivo: Analizar la incidencia de infección local (IL) y de bacteriemia (B) relacionadas con catéter venoso central (CVC).
Métodos: Estudio prospectivo de los pacientes ingresados en UCI desde 1-5-2000 hasta 31-10-2001. Se realizó una comparación múltiple de proporciones de la densidad de incidencia de IL-CVC y B-CVC entre los diferentes CVC con el test exacto de Fisher-Freeman-Halton. Se tomaron valores p < 0,05 para considerar una diferencia significativa.
Resultados: Se estudiaron 988 pacientes (60,12% varones), con edad media 55,63 ± 18,49 años, APACHE-II medio 13,65 ± 5,83 y mortalidad 14,37%. El número de pacientes con CVC, el número de CVC y el número de días de CVC fueron: global 890, 1608 y 11378; acceso periférico 257, 331 y 2169; yugular 618, 698 y 4131; subclavia 321, 432 y 3862; femoral 111, 147 y 1216. El número de IL-CVC y B-CVC por 1000 días de CVC fueron: general 4,74 y 1,40; acceso periférico 2,30 y 0,92; yugular 6,29 y 0,97; subclavia 1,81 y 1,29; femoral 13,15 y 4,11. El acceso femoral tuvo la mayor densidad de incidencia de IL-CVC (13,15/1,000 días de CVC, p < 0,01) y B-CVC (4,11/1.000 días de CVC, p < 0,05). El acceso yugular tuvo mayor densidad de incidencia de IL-CVC (6.29/1.000 días de CVC, p < 0,01) que el acceso por subclavia o periférico.
Conclusiones: Las guidelines CDC para la prevención de infección relacionada con CVC recomiendan el acceso por subclavia como preferible al femoral y yugular. Nuestros datos, también sugieren que el acceso periférico es preferible al femoral y yugular, y que el yugular es preferible al femoral.
P076 INFLUENCIA DE LA RECOGIDA DE DATOS EN LA REPRODUCIBILIDAD DEL RIESGO DE MUERTE PREDICHO POR EL APACHE II, APACHE III Y SAPS II EN 9 UCIS EN ESPAÑA
L.A. Domínguez Quintero1, P. Enriquez Giraudo1, J. Blanco Varela1, P.C. Álvarez2, M. de Frutos3, V. Sagredo4, J. López Mesa5, D. Carriedo6, F. Taboada7, A. García Labattut8, F. Gandía9 y M. Valledor10
1Medicina Intensiva Hospital Río Hortega. Valladolid, 2Estadística Universidad de Valladolid. Valladolid, 3Medicina Intensiva Hospital General Yagüe. Burgos, 4Medicina Intensiva H. Clínico Universitario. Salamanca, 5Medicina Intensiva Hospital Río Carrión. Palencia, 6Medicina Intensiva Hospital de León. León, 7Medicina Intensiva H.U. Central de Asturias. Oviedo, 8Medicina Intensiva H. General. Soria, 9Medicina Intensiva H. Clínico Universitario. Valladolid, 10Medicina Intensiva H. de San Agustín. Avilés.
Introducción: La recogida de datos puede influir en la reproducibilidad del riesgo de muerte calculado por los modelos APACHE II, III y SAPS II, afectando esto a la validez y exactitud de dichos modelos.
Métodos: En un estudio general para evaluar dichos modelos pronósticos se incluyeron 1210 pacientes. Se recogieron los datos necesarios para el cálculo de los índices de gravedad, así como el riesgo de muerte predicha por los diferentes modelos de forma prospectiva, partiendo de la historia clínica. Se seleccionaron el 10% de los pacientes de cada hospital por muestreo aleatorio simple. Posteriormente 3 intensivistas independientes recogieron retrospectivamente y también de forma manual los mismos datos de la historia clínica. Finalmente se compararon los datos y los cálculos efectuados por ambos grupos de intensivistas. Se utilizó la Métrica Probabilística de Wasserstein para evaluar la influencia de las diferencias en la asignación de la causa de ingreso en UCI sobre la reproducibilidad del riesgo de muerte predicho por los modelos APACHE II y APACHE III.
Resultados: El t test detectó diferencias significativas en APS APACHE III, APS SAPS II, Índice de Gravedad SAPS II y riesgo de muerte predicho por el SAPS II. El porcentaje de acuerdos en la causa de ingreso en UCI fue del 50% para el APACHE II y III. Sin embargo, la diferencia en el riesgo de muerte predicha calculado por los dos grupos de intensivistas fue como mucho del 10% en el 76.58% de los pacientes para el APACHE II y en el 79.82% de los pacientes para el APACHE III. La máxima diferencia de riesgo observada entre los dos grupos de intensivistas fue del 45% para el APACHE II (que ocurrió en 2 pacientes), y del 35% para el APACHE III (que ocurrió en 2 pacientes).
Conclusión: Las variables utilizadas para el cálculo del APS fueron las que más influyeron en la reproducibilidad tanto del riesgo de muerte predicho por los modelos como de los diferentes Índices de Gravedad. A pesar de que el acuerdo en la causa de ingreso en UCI fue bajo, esto no influyó de forma significativa en la reproducibilidad del riesgo de muerte predicho.
P077 LA DISMINUCIÓN DE RADIOGRAFÍAS DE TÓRAX (RXT) INNECESARIAS EN UCI: UNA NECESIDAD CUBIERTA CON UN CICLO CONJUNTO DE MEJORA DE LA CALIDAD ASISTENCIAL (CCMC)
F. García Córdoba*, J.M. García Santos**, M.J. Millán Carrasco*, A. García Gerónimo**, F. Muñoz Zambudio**, B. Gil Rueda*, G. González Díaz* y F. Peñalver Hernandez*
*UCI, **Radiodiagnóstico, HGU JM Morales Meseguer. Murcia.
Objetivos: El objetivo fundamental consiste en plantear un ciclo conjunto de mejora de la calidad asistencial (CCMC) entre la Unidad de Cuidados Intensivos (UCI) y el Servicio de Radiodiagnóstico (SR), con objeto de evitar la radiología programada innecesaria, evitando así el exceso de radiación, disminuyendo el coste económico y mejorando la relación de coste-oportunidad.
Material y métodos: Tras una primera reunión entre representantes de ambos servicios, se establecieron 5 criterios clínicos que debían cumplirse para la solicitud programada de RxT. Al cabo de 4 semanas y sin conocimiento del personal de UCI, se monitorizó el cumplimiento de lo acordado. Los resultados se expresaron en diagrama de barras y se expusieron en una reunión con todos los médicos prescriptores para valorar el problema. Finalmente se diseñó un nuevo circuito para la solicitud de RxT ("solicitud conjunta"), y se diseñó un calendario de monitorización trimestral con responsables de ambos servicios.
Resultados: La monitorización inicial demostró un grado variable de incumplimineto de los criterios acordados, con especial incidencia en los pacientes ingresados con cardiopatía isquémica clínicamente estables. Tras establecer el nuevo circuito de solicitud, la monitorización demostró una disminución de RxT del 35%, con una reducción significativa de dosis, un ahorro anual de alrededor de 15.000 euros y unos beneficios importantes en la redistribución de la actividad del personal del SR.
Conclusiones: Un CCMC es una herramienta útil para evitar radiología rutinaria innecesaria, disminuir costes y evitar sobrecargas de trabajo.
P078 LIMITACIÓN DEL ESFUERZO TERAPÉUTICO EN UCI ¿SOMOS CONSCIENTES EN EL DÍA A DÍA?
R. Fernández Fernández, F. Baigorri González y A. Artigas Raventos
Centro de Críticos Hospital de Sabadell. Sabadell.
La limitación del esfuerzo terapéutico (LET) es la decisión meditada sobre la no iniciación o retirada de terapéuticas médicas al anticipar que no conllevarán un beneficio significativo al paciente. Aunque se ha sugerido que ocurre muy frecuentemente en las UCIs, faltan estudios en nuestro medio sobre su magnitud en la práctica diaria.
Objetivo: Conocer la frecuencia con que se decide LET en la práctica diaria, sin intervención alguna sobre los facultativos.
Material y método: Prospectivamente incluimos en el informe de alta de cada paciente de Críticos una pregunta de obligada respuesta sobre la decisión de LET (ver tabla). Se registró la mortalidad en Críticos y hospitalaria.
Resultados: La LET se reconoce conscientemente en un porcentaje bajo de pacientes (121/1491 = 8%), pero se asocia a una alta mortalidad hospitalaria (98/121 = 80%). En el 44% de pacientes que fallecen en Críticos hubo algún tipo de LET. Los pacientes con alguna LET tuvieron mayor riesgo de muerte predicho por APACHE II (37 ± 27 vs 22 ± 22), asociado a mayor frecuencia de enfermedades crónicas previas (26% vs 10%), mayor edad (72 ± 12 vs 60 ± 18 años) y mayor estancia en Críticos (10 ± 14 vs 6 ± 8 días).
Conclusiones: En el día a día existe poca percepción sobre limitación del esfuerzo terapéutico.
P079 MORTALIDAD OCULTA EN EL PACIENTE ANCIANO
I. Gutiérrez Cía, C. Sanchez Polo, I. Lorda de Los Ríos, J. Luz y J.M. Montón
UCI H. Obispo Polanco. Teruel.
Objetivo: Profundizar en el análisis de la mortalidad en el paciente anciano en UCI, analizando la mortalidad oculta (MO)
Material y métodos: Estudio descriptivo retrospectivo en una UCI de un hospital de segundo nivel. 350 ingresos anuales, un tercio mayores de 75 años. Se analizan los pacientes que fallecieron en planta tras el alta de UCI durante los dos últimos años. Se relaciona la mortalidad con edad, APACHE, diagnóstico al ingreso y días en VM. Análisis entre proporciones: test de X2. Significación estadística: p > 0,05.
Resultados: Han ingresado 209 pacientes > 75 años.41 fallecieron en UCI. De los 168 restantes 29 fallecieron en planta, la MO fue de 17.2%. Se separó un grupo de > 80 años, que eran 78 (46.4%) de los que fallecieron 15 (MO: 19.2%). No hay diferencia significativa entre la MO de los mayores de 80 años y del grupo de 75 a 80 años (p > 0,05). Según el diagnóstico de ingreso en UCI: IAM 52 pacientes, falleciendo 6 (11,5%), angor inestable 22 p. falleciendo 1 (4,5%), control postoperatorio 22 p., con 6 fallecidos (27.2%), BAV 21 p., 1 fallecido (4,7%), insuficiencia respiratoria 23p y 9 fallecidos (39.1%), patología neurológica 5 p y una muerte (20%) y sepsis 11 p y 1 sólo fallecido (9%); por causas diversas ingresaron otros 12 de los que murieron 4 (33,3%). En relación con el APACHE al ingreso, en el 52% de los pacientes médicos estaba por encima de 15 y en el 50% de los quirúrgicos por encima de 20. De los 29, 9 precisaron VM, 6 durante más de 1 semana.
Conclusiones:1) La MO en nuestro centro es similar a la hallada en otros estudios para el mismo rango de edad. 2) No hay diferencia significativa entre la MO de los pacientes entre 75 y 80 años y los mayores de 80. 3) La insuficiencia respiratoria asocia mayor MO. 4) APACHEs altos se siguen de mayor MO. 5) El porcentaje de pacientes que precisaron VM durante su ingreso no es excesivamente alto, sí suele ser VM prolongada.
P080 OBJETIVOS DE CALIDAD EN UN SERVICIO DE MEDICINA INTENSIVA
E. Molina Dominguez
Medicina Intensiva Hospital Can Misses. Ibiza.
Objetivos: Describir los Objetivos de Calidad: Incidencia en la Limitación del Esfuerzo Terapéutico (LET), Incidencia de Infección Nosocomial y utilización del Consentimiento Informado en procedimientos médicos.
Métodos: Se utilizan los Estudios Multicéntricos: Estudios del Fallo Multiórganico-LET del Grupo de Trabajo de Bioética, Estudio Envin_UCI, y las hojas de registro de la Unidad para el Consentimiento Informado en los distintos procedimientos médicos.
Resultados:LET: se estudian 247 pacientes prospectivamente, de los cuales 32 (13%) presentaron disfunción multiorgánica (DMO), estableciéndose 55,5% la LET. El 89% de la DMO se relacionó con un proceso séptico, siendo la depuración extrarrenal la medida de soporte más limitada (44,4%). Incidencia de Infección Nosocomial: Mediante el estudio Envin_UCI la incidencia de infección nosocomial fue del 5.2%; bacteriemía asociada a catéter 1,3%; Infección urinaria 1,3%; Tasa de Densidad de Neumonia asociada a ventilación mecánica invasiva 2.6%. Consentimiento Informado: Se solicitan 188 CI de 683 procedimientos médicos. Del total, 72 están relacionados con procedimientos de pacientes no ingresados en el SMI (vías venosas centrales 63, cardioversión 2, sedación 7), el 99% restante se solicitó para traslados secundarios.
Conclusiones:1) La utilización de Estudios Multicéntricos en los Objetivos de Calidad en los Servicios de Medicina Intensiva, ayuda al clínico en la toma de decisiones en su práctica médica, ayuda a compararse y evaluarse y le permite la mejora en su labor asistencial. 2) El diseño de otros Estudios por los Grupos de Trabajo debería ayudar a unificar criterios en las actuaciones médicas de mayor variabilidad.
P081 PREDICCION DE MORTALIDAD MEDIANTE ÍNDICES DE GRAVEDAD GENERALES EN NUESTRA UNIDAD (1999-2003)
F.J. Andrade de La Cal, J.M. Narvaez Bermejo, M. Portilla Botelho, L. Santos Gomez y M. Benitez Morillo
Unidad de Medicina Intensiva Hospital General de Mérida. Mérida (Badajoz).
Introducción: El cálculo de la predicción de la mortalidad asociado a un determinado nivel de gravedad, es una herramienta epidemiologica y no debe utilizarse como una herramienta aislada de calculo de mortalidad. El estudio de una determinada población permite correlacionar las previsiones de la mortalidad calculada con la mortalidad real ocurrida.
Material y método. Se analizan los pacientes ingresados desde el 1 de Enero de 1999 hasta el 31 de diciembre del 2003. Se excluyeron los pacientes que ingresaron para la realización de alguna técnica (implante de marcapaso, cardioversion, broncoscopia de alto riesgo etc.). Se realiza estudio analítico longitudinal retrospectivo de as variables: Indices de Gravedad (IG) medios (Apache II, SAPS II, LODS) y previsión de mortalidad asociada (PmApacheII, PmSaps II, PmLods), Pm por nivel de gravedad, Pm por procedencias, Pm por patología, por grupo de estancias y por sexo. Se utilizo para el análisis estadístico el SPSS para Windows.
Resultados. Se analizaron 1378 pacientes, hombres 916 (66,5%) y mujeres 462 (33,5%), fallecieron 199 pacientes (14,4%).
Conclusiones:1) En nuestros pacientes la mejor predicción de mortalidad la realiza el LODS. 2) Por procedencias, el LODS presenta los valores de predicción mas cercanos a la mortalidad real. 3) El SAPS II presento los mejores valores de predicción en los pacientes con patología: coronaria, trauma e infeccioso. 4) El LODS presento la mejor predicción de mortalidad en las patologías: médica y posquirúrgico.
P082 PREDICCIÓN DE MORTALIDAD MEDIANTES ÍNDICES DE GRAVEDAD GENERALES EN PACIENTES CORONARIOS
F.J. Andrade de La Cal, M. Portilla Botelho, L. Santos Gómez, M. Benitez Morillo y J.M. Narvaez Bermejo
Unidad de Medicina Intensiva Hospital General de Mérida. Merida (Badajoz).
Introducción: Los sistemas específicos para valorar la gravedad y predecir la mortalidad, solo cubren una pequeña parte del extenso rango de ingresos en la UCI, no permiten comparaciones entre enfermedades y no son validos en trastornos multisistémicos. Durante la última década ha habido un reconocimiento creciente de que los sistemas de clasificación pronostica generales, y no los específicos, pueden predecir y en muchos casos con mas exactitud los índices pronósticos desarrollados para condiciones especificas.
Material y método: Se analizan los pacientes ingresados desde el 1 de Enero de 1999 hasta el 31 de diciembre del 2003 por patologia coronaria. Se realiza estudio analítico longitudinal retrospectivo de las variables: Indices de Gravedad (IG) medios (Apache II, SAPS II, LODS) y previsión de mortalidad asociada (PmApacheII, PmSaps II, PmLods), Pm por nivel de gravedad, Pm por procedencia, por grupo de estancias y por sexo. Se utilizo para el análisis estadístico el SPSS para Windows.
Resultados: Se analizaron 812 pacientes. Hombres: 559 (68.8%) y mujeres: 253 (31,2%). Fallecieron: 73 (9.0%).
Conclusiones:1) En los pacientes coronarios el SAPS II presento la mejor predicción de mortalidad. 2) La mortalidad de los pacientes procedentes de Planta y de los pacientes con estancia < 48 h fue infravalorada por los tres I. G. 3) La mortalidad de los pacientes con estancias 3- 7 días fueron supravaloradas por los tres I. G. 4) El SAPS II proporciona la mejor predicción de mortalidad en los pacientes con estancias > 7 días.
P083 PREDICCIÓN DE MORTALIDAD Y MORTALIDAD REAL POR NIVELES DE GRAVEDAD EN NUESTRA UNIDAD (1999-2003)
F.J. Andrade de La Cal, L. Santos Gomez, M. Benitez Morillo, J.M. Narvaez Bermejo y M. Portilla Botelho
Unidad de Medicina Intensiva Hospital General de Mérida. Mérida (Badajoz).
Introducción: Para que los sistemas de clasificación pronostica sean útiles y aplicables en cualquier caso, deben utilizar variables objetivas, fáciles de obtener y convertirlas en una estimación de probabilidad numérica. La correlación entre predicción de mortalidad (Pm) y mortalidad real puede depender del tipo de patología (índice específicos, índices generales) e incluso del tipo hospital.
Material y método: Se analizan los pacientes ingresados desde enero de 1999 hasta diciembre de 2003. Se excluyeron los pacientes ingresados para otros procedimientos realizados en UCI. Se realizo estudio analítico longitudinal retrospectivo de las variables: APACHE II, SAPS II, LODS así como la Pm asociado a cada uno de los I. G, Pm por nivel de gravedad, Pm por grupo de estancias. Se utilizo el programa estadístico SPSS para Windows.
Resultados: Se analizaron 1378 pacientes. Fallecieron 199 (14,4%).
Conclusiones:1) En los niveles bajos de gravedad los tres I. G presentan buenas Pm. 2) En los niveles altos de gravedad el SAPS II presenta la mejor Pm. 3) En el grupo de pacientes con estancia < 48 h todos los IG infravaloran su mortalidad. 4) El Apache II predice mejor la mortalidad en los grupos de estancias 3-7 d y > 7 días.
P084 PRONÓSTICO Y CONSUMO DE RECURSOS DE LOS PACIENTES CON UN TRASPLANTE HEPÁTICO
M.D.M. Martín Velasco, I. Molina Díaz, L. Lorente Ramos, A. Trujillo Alonso, A. Chopitea Gutiérrez, R. Montiel González, G. García Poignon y F. Mendez Cordovez
Unidad de Cuidados Intensivos Hospital Nuestra Señora de Candelaria. Santa Cruz de Tenerife.
Objetivo: Analizar el pronóstico y consumo de recursos de los pacientes sometidos a un trasplante hepático.
Métodos: Estudio prospectivo de los pacientes ingresados en UCI (5 años) tras trasplante hepático. La estadística se realizó con SPSS (versión 11.0). Las variables continuas se presentan como media y desviación estándar, y las discontinuas como porcentajes. La comparación de proporciones se realizó con el test exacto de Fisher. Se tomó un valor de p < 0,05 para considerar una diferencia estadísticamente significativa.
Resultados: Se incluyeron 96 pacientes (68,25% varones), de edad media 50,87 ± 9,86 años. El número de pacientes de cada etiología de fallo hepático; el número de pacientes que precisó recirugía por sangrado, recirugía por infección abdominal, aminas, hemodiálisis y traqueostomía en cada etiología; el número de rechazos y de exitus en UCI en cada etiología fueron: cirrosis etílica 43,6,1,14,3,1,4,7; virus hepatitis C 18,3,2,4,1,2,2,0; autoinmmune 17,2,0,3,0,1,1,1; hepatitis B 7,1,0,1,0,1,1,2; enfermedad metabólica 7,3,0,0,0,0,2,0; cáncer 2,0,0,0,0,0,0,0; genética 1,1,0,1,0,0,1,0; enfermedad vascular 1,0,0,0,0,0,0,0. No hubo diferencias significativas en el pronóstico y consumo de recursos según la etiología.
Conclusiones: En nuestra serie, el pronóstico y consumo de recursos no fue diferente en relación con la etiología del fracaso hepático. Las complicaciones más frecuentes fueron la necesidad de aminas y de recirugía por sangrado.
P085 ¿PUEDE SER EL INGRESO EN UCI DE PACIENTES TRASLADADOS DESDE OTROS CENTROS UN MAL INDICADOR DE CALIDAD?
F. Sánchez, M. Cubedo, S. Mas, A. Belenguer, B. Vidal y R. Abizanda
Servei de Medicina Intensiva Hosp. Universitario Asociado General de Castelló. Castelló.
Introducción: El traslado de pacientes, en situación crítica, desde un Hospital a otro es un procedimiento frecuente justificable por varias causas: inapropiado nivel asistencial, traslado a lugar de residencia, etc. Recientemente se ha afirmado que los indicadores de calidad de las UCIs "receptoras" pueden quedar deteriorados a causa de estos traslados *. El objetivo de nuestra presentación es plantear la crítica a este argumento.
Pacientes y método: Todos los pacientes ingresados en nuestro SMI son incorporados a un CMBD diseñado específicamente para registrar la actividad de un SMI y donde se recogen datos epidemiológicos, de causa de ingreso y procedencia (IRS 1.0 de FRICE), de nivel de gravedad y riesgo de muerte (SAPS 2 y MPM 0), de carga asistencial (NEMS) y de resultado final (supervivencia, mortalidad o derivación a otros centros). Se han revisado los ingresos consecutivos en nuestra UCI polivalente procedentes de otros centros (UCIs) por cualquier causa desde 1999 hasta Agosto de 2003. Se han analizado los datos existentes en el CMBD y se ha comparado la mortalidad del global de los ingresos con la de la submuestra de pacientes que fueron remitidos desde otras UCIs / centros.
Resultados: En el período analizado se han ingresado 455 pacientes procedentes de otros centros y se han analizado diferencialmente las procedencias de otros Hospitales sin UCI, de otras UCIs o de otros Hospitales sin camas libres de UCI en ese instante. Con independencia de las diferencias de datos respecto a gravedad y pronóstico, duración de la estancia en UCI y carga asistencial, se ha analizado la relación entre la mortalidad real y la esperada (SMR) y su intervalo de confianza al 95% (95% IC) de todos los pacientes frente a la de los procedentes de otros centros, sin que se encuentren diferencias significativas.
Conclusión: El resultado final de la asistencia, en nuestra UCI, a pacientes derivados desde otros centros no tiene un efecto negativo sobre los indicadores de calidad y en todo caso esta relacionado con la situación de gravedad objetivada en estos casos. No es pues razonable limitar los ingresos desde otros centros justificándola por el posible efecto lesivo sobre los índices de actividad.
*Rosenberg et al, Ann Intern Med 2003;38:882-90.
P086 RETIRADA ACCIDENTAL DE CATÉTERES VASCULARES EN CUIDADOS CRÍTICOS
L. Lorente Ramos, M.J. Villegas del Ojo, M.D.M. Martín Velasco, C. García Martín y M.L. Mora Quintero
Unidad de Cuidados Intensivos Hospital Universitario de Canarias. La Laguna.
Objetivo: Analizar la retirada accidental (RA) de catéter venoso central (CVC) y de catéter arterial (CA) en UCI.
Métodos: Estudio prospectivo (1-5-2000 hasta 31-10-2001) en UCI. Se comparó la densidad de incidencia de RA entre CVC y CA con Chi-cuadrado con la corrección de Yates; y se realizó una comparación múltiple de la densidad de incidencia de RA-CVC y RA-CA con el test exacto de Fisher-Freeman-Halton. Se consideró diferencia significativa con p < 0,05.
Resultados: Se estudiaron 988 pacientes (60,12% varones), con edad media 55,63 ± 18,49 años, APACHE-II medio 13,65 ± 5,83 y mortalidad 14,37%. El número de pacientes con CVC, de CVC y de días de CVC fueron: global 890, 1608 y 11378; acceso periférico 257, 331 y 2169; yugular 618, 698 y 4131; subclavia 321, 432 y 3862; femoral 111, 147 y 1216. El número de RA-CVC por 100 CVC y por 100 días de CVC fueron: general 1,43 y 0,20; acceso periférico 0,90 y 0,13; yugular 1,57 y 0,26; subclavia 1,62 y 0,18; femoral 1,36 y 0,16. El número de pacientes con CA, de CA y de días de CA fueron: global 817, 1231 y 7171; radial 753, 1057 y 5763; femoral 111, 125 y 1091; pedía 27, 30 y 226; humeral 16, 19 y 91. El número de RA-CA por 100 CA y por 100 días de CA fueron: general 6,49 y 1,11; radial 6,33 y 1,16; femoral 8,80 y 1,01; pedía 6,66 y 0,88; humeral 0. La RA fue mayor en CA que en CVC (1,11 vs 2,02 por 100 días catéter; p < 0,001), pero no hubo diferencias significativas entre los diferentes CVC y CA.
Conclusiones: La RA fue mayor en CA que en CVC. No hubo diferencias significativas entre los diferentes CVC y CA.
P087 RETIRADA ACCIDENTAL ENTRE LOS CATÉTERES NO-VASCULARES EN PACIENTES CRÍTICOS
L. Lorente Ramos, C. Henry, M.D.M. Martín Velasco, R. Galván García y M.L. Mora Quintero
Unidad de Cuidados Intensivos Hospital Universitario de Canarias. La Laguna.
Objetivo: Analizar la incidencia de la retirada accidental (RA) de catéteres no-vasculares (CNV).
Métodos: Estudio prospectivo de los pacientes ingresados en una UCI médico-quirúrgica de 24 camas en un hospital universitario de 650 camas, desde 1-5-2000 hasta 31-10-2001, y que precisaron algún CNV.
Resultados: Se estudiaron 988 pacientes (60,12% varones), con edad media 55,63 ± 18,49 años, APACHE-II medio 13,65 ± 5,83 y mortalidad 14,37%. Los diagnósticos de los pacientes fueron: 49,69% cirugía cardíaca, 8,60% cardiológico, 12,14% neurológico, 11,84% traumatológico, 7,29% respiratorio, 6,58% digestivo, 2,93% intoxicación. El número de pacientes con CNV, el número de CVN y los días a riesgo de cada CNV fueron: tubo endotraqueal 803, 883 y 6054; sonda nasogástrica 861, 1402 y 7714; sonda vesical 874, 1182 y 7883; drenaje torácico 70, 98 y 529; drenaje abdominal 65, 112 y 746; drenaje intraventricular cerebral 68, 79 y 606; drenaje de cirugía cardíaca 491, 982 y 2906. El número de RA de CNV por 100 CNV y por 100 días de CNV fueron: tubo endotraqueal 5,43 y 0,79; sonda nasogástrica 24,67 y 4,48; sonda vesical 0,42 y 0,06; drenaje torácico 3,06 y 0,56; drenaje abdominal 4,46 y 0,67; drenaje intraventricular cerebral 5,06 y 0,66; drenaje de cirugía cardíaca 0.
Conclusiones: La mayor RA de CNV se produjo entre las sondas nasogástricas. Es necesario que se realicen estudios similares, analizando la RA por 100 cateteres y por 100 días de catéter, para establecer estándares de calidad asistencial.
P088 UCI MÓVIL INTRAHOSPITALARIA. NUESTRA EXPERIENCIA EN TRANSPORTE SECUNDARIO INTRAHOSPITALARIO
F. Sánchez, M. Cubedo, J. Monferrer, A. Heras, E. Bisbal y R. Abizanda
S. Medicina Intensiva, H. Universitario Asociado General de Castelló. Castelló.
Introducción: La imprescindible asistencia (en cantidad y calidad) prestada por las UCIs debe mantenerse cualesquiera que sean las necesidades de los pacientes y no puede verse condicionada por tiempo, espacio o tecnología. El objetivo de esta revisión es describir la asistencia prestada a los pacientes asistidos en nuestro SMI, en relación a sus necesidades diagnósticas o terapéuticas y que obligan a que estos pacientes abandonen, transitoriamente, el medio protector de la UCI.
Pacientes y método: Todos los pacientes atendidos en nuestro SMI son incorporados a un CMBD específico (diseño propio) donde se recoge información epidemiológica, de las causas de ingreso, de la situación de gravedad y riesgo de muerte asociado, de la carga asistencial prestada y de los procedimientos asistenciales llevados a cabo (técnica Delphi) entre los que se recoge el traslado fuera de la UCI, asistido por personal y equipo del propio SMI. Durante los años 1999 a 2003 (agosto) se han ingresado en nuestra UCI 4458 pacientes de los que 2075 fueron sometidos a traslado asistido (46,54%) que se reducen a 1441 si se excluyen los pacientes ingresados por patología coronaria (32,32% de los ingresos y 69, 54% de los traslados).
Resultados: Los pacientes trasladados tenían una edad media de 61 años, eran varones en un 68% e ingresaron por causa médica en un 82.4%, procediendo de Urgencias en un 53%. El diagnóstico más frecuente fue la patología coronaria seguida de los TCE, y existieron diferencias significativas (entre los pacientes sometidos a traslado extraUCI y el global de los ingresos del período) en lo referente a estancia en UCI, pronóstico de supervivencia (MPM 0 y SAPS 2) e intensidad de esfuerzo asistencial (NEMS). El 49% de los traslados se realizó con ventilación asistida (VMC) y el 56% de los pacientes portaba una vía aérea artificial. El 30% de los casos estaba bajo efectos de sedoanalgesia y el 20% precisaba soporte vasoactivo. El equipo de asistencia estuvo formado por un promedio de 1,2 médicos, 1 enfermera/o y 1,3 celadores y se realizó en un promedio de 43 minutos.
Conclusión: La asistencia al paciente crítico subsidiario de Medicina Intensiva no puede ni debe estar sometida a condicionantes de tiempo, espacio o equipamiento.
P089 VALIDACIÓN DE UN ÍNDICE SIMPLE DE ESTIMACIÓN PRONÓSTICA DE ENFERMOS CRÍTICOS (EPEC)
R. Abizanda*, A. Padrón**, F. Sánchez*, J. Madero*, B. Vidal*, R. Reig*, A. Belenguer* y A. Ferrándiz*
*Servei de Medicina Intensiva, H. Universitario Asociado General de Castelló. Castelló, **Unidad Cuidados Intensivos Hospital Hnos. Amejeiras. Cuba
Introducción: Un índice pronóstico (IP) debe cumplir los requisitos de Sencillez de construcción y de haberse validado en una muestra de pacientes distinta de la que permitió su desarrollo. Nuestro objetivo ha sido validar un nuevo IP (EPEC) y caracterizado por su sencillez.
Pacientes y método: Durante 6 meses de 2003 se ha aplicado EPEC a los ingresos en UCI de un Hospital docente de referencia. Se recogieron datos demográficos, de motivo de ingreso, gravedad y pronostico (MPM 0, SAPS II y EPEC), carga asistencial, y de (estancia y resultado final). Se ha comparado la discriminación de supervivencia de los tres IP utilizados por medio del área bajo la curva ROC, la calibración se ha estudiado mediante el test C de Hosmer Lemeshow y la exactitud de predicción mediante tablas de contingencia 2 x 2 a distintos niveles de probabilidad. Finalmente se han comparado las tasas de mortalidad mediante el análisis de las SMR.
Resultados: Se han incluido en el estudio 484 pacientes consecutivos no seleccionados. De ellos, fallecieron (mortalidad hospitalaria) 60 pacientes (12,4%). Las áreas bajo las curvas ROC han sido: MPM 0: 0,839, SAPS II: 0,827 y EPEC: 0,836 (p 0,000 para cada una de ellas). La calibración de EPEC no permitió el estudio con probabilidades 0,5 por no haberse registrado ningún valor superior a 50. La resolución de las tablas 2 x 2 para probabilidad biunívoca de cada uno de los IP, se muestra en la Tabla.
Conclusión: Pese a su simplicidad de construcción y sencillez de utilización, EPEC no representa ventaja predictiva sobre los índice de uso más consolidado: MPM 0 y SAPS II.
1. Padrón et al. Rev cubana de Med Int y Emerg 2002, 1(1) (ed. Electrónica)