En los pacientes con hemorragia cerebral supratentorial espontánea el tratamiento quirúrgico precoz con evacuación del hematoma no mejora la recuperación neurológica a los seis meses cuando se compara con el tratamiento médico.
In patients with spontaneous supratentorial intracerebral haematomas, early surgery with haematoma evacuation does not improve neurological recovery within 6 monthswhen compared with medical treatment.
Artículo: Mendelow AD, Gregson BA, Fernandes HM, Murray GD, Teasdale GM, Hope DT, et al for the STICH investigators. Early surgery versus initial conservative treatment in patients with spontaneous supratentorial intracerebral haematomas in the International Surgical Trial in Intracerebral Haemorrhage (STICH): a randomised trial. Lancet. 2005;365:387-97.
Antecedentes: la hemorragia cerebral espontánea constituye el 10% al 20% de los accidentes cerebrovasculares agudos y conlleva una mortalidad de más del 40%.
En el caso de hemorragias cerebelosas de más de 3 cm que están produciendo deterioro neurológico o que ocasionan compresión del tronco cerebral e hidrocefalia obstructiva se recomienda el tratamiento quirúrgico precoz1. Cuando el hematoma intracerebral primario es de localización supratentorial el papel de la cirugía es controvertido. Una revisión Cochrane sobre cuatro ensayos aleatorizados y un metaanálisis de los siete ensayos clínicos aleatorizados publicados entre 1966 y 1999 mostraron un aumento no significativo de la mortalidad y la dependencia en los supervivientes en el grupo de pacientes asignados a tratamiento quirúrgico2,3.
Objetivo: evaluar el efecto del tratamiento quirúrgico precoz con evacuación del hematoma sobre la mortalidad y la recuperación neurológica de los pacientes con hemorragia cerebral supratentorial espontánea.
Diseño: ensayo clínico con asignación aleatoria.
Lugar: ochenta y tres centros en 27 países.
Período de estudio: de agosto de 1995 a febrero de 2003.
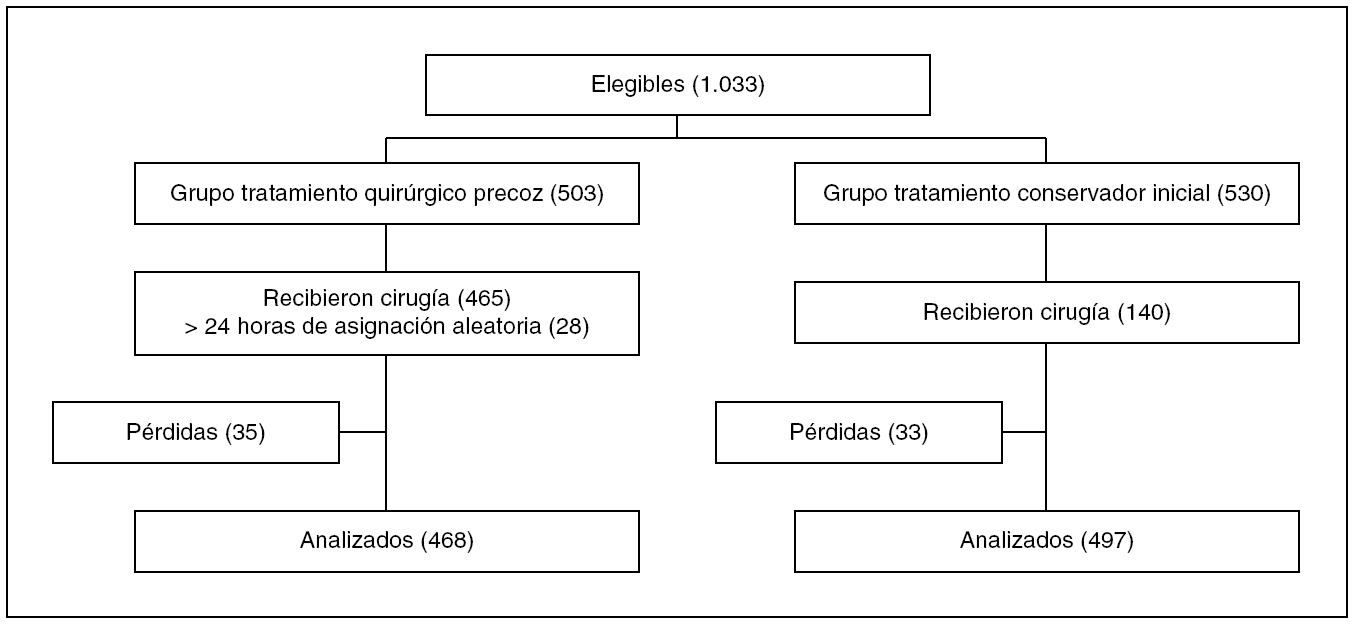
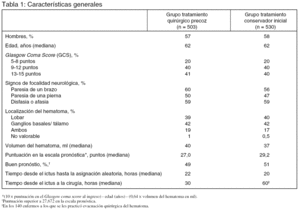
Pacientes (tabla 1 y figura 1):
Figura 1
Criterios de inclusión:1. Pacientes con evidencia de hemorragia cerebral supratentorial en la TAC craneal en las anteriores 72 horas. 2. El neurocirujano responsable del tratamiento está indeciso sobre tratar o no al paciente quirúrgicamente o de forma conservadora.
Además se recomendaba que los pacientes elegibles tuvieran un hematoma cuyo diámetro fuera al menos de 2 cm y una puntuación en la escala de coma de Glasgow ≥ 5.
Criterios de exclusión:1. Hemorragia probablemente debida a un aneurisma o a una malformación arteriovenosa demostrados por arteriografía. 2. Hemorragia secundaria a un tumor o a un traumatismo. 3. Hemorragia cerebelosa o extensión de la hemorragia supratentorial al tronco cerebral. 4. Antecedente de incapacidad grave física o mental o de comorbilidad grave que pudiera interferir la valoración del desenlace del estudio. 5. Imposibilidad de realizar la cirugía en las 24 horas siguientes a la asignación aleatoria.
Intervenciones que se comparan:
Grupo tratamiento quirúrgico precoz: evacuación del hematoma en las siguientes 24 horas tras la asignación aleatoria por el método de elección del neurocirujano responsable junto con el mejor y más apropiado tratamiento médico.
Grupo tratamiento conservador inicial: el mejor tratamiento médico.
Se permitía la evacuación posterior del hematoma en el caso de que se produjera deterioro neurológico.
Los autores no describen en el texto del artículo qué se considera el mejor tratamiento médico.
Asignación aleatoria: sí. Oculta.
Enmascaramiento: el desenlace de los supervivientes a los 6 meses fue enmascarado.
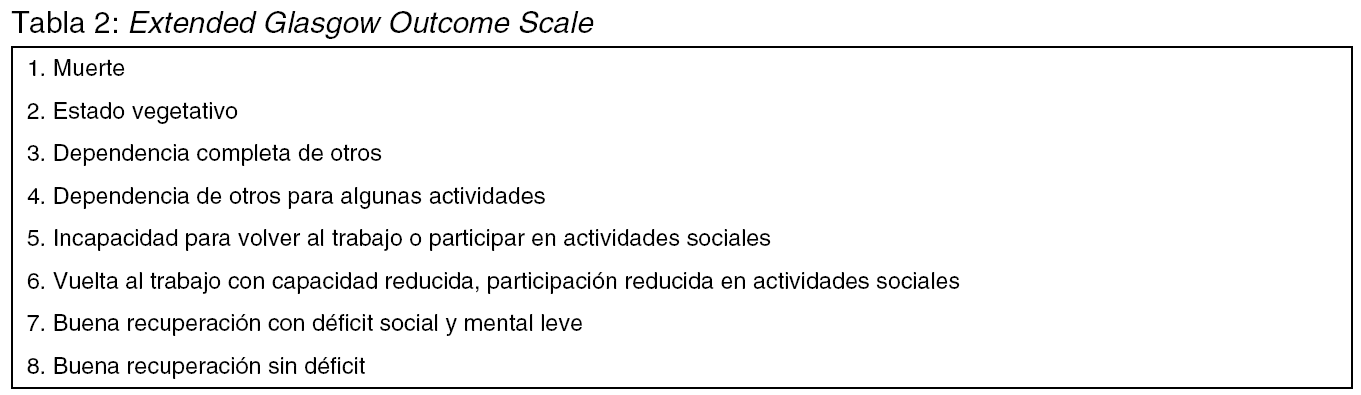
Desenlaces principales: muerte o discapacidad estimada según la extended Glasgow outcome scale4 (tabla 2) a los seis meses valorada a través de un cuestionario enviado por correo que debía ser cumplimentado por los pacientes supervivientes o los cuidadores.
En el momento de la asignación aleatoria los pacientes fueron clasificados de acuerdo con la puntuación obtenida en la siguiente escala pronóstica: (10 x puntuación en el Glasgow coma score al ingreso) - edad (años) - (0,64 x volumen del hematoma en ml).
Los pacientes fueron clasificados en dos grupos, buen pronóstico y mal pronóstico, de acuerdo con el valor de la mediana de esta escala pronóstica. Para los pacientes con mal pronóstico se consideró desenlace favorable las categorías 4 a 8 de la extended Glasgow outcome scale. Para los pacientes con buen pronóstico, se consideró desenlace favorable a las categorías 6 a 8 de la extended Glasgow outcome scale.
Análisis por intención de tratar: sí.
Resultados principales (tabla 2):
ciento cuarenta pacientes (26%) del grupo de tratamiento conservador fueron intervenidos quirúrgicamente, la mayoría de ellos (102) por deterioro neurológico. De hecho, en el momento de la cirugía el porcentaje de pacientes en coma (Glasgow coma score ≤ 8) fue del 73%.
En el grupo de cirugía precoz se realizó craneotomía al 75% de los pacientes. En el grupo de tratamiento médico, el 85% de los 140 pacientes en los que se decidió cirugía se realizó craneotomía.
Información sobre costes: únicamente consta para los 77 pacientes de los hospitales de Reino Unido y no se encontraron diferencias significativas entre el coste medio total por paciente entre los dos grupos estudiados (18.452 £ en el grupo de tratamiento quirúrgico inicial y 20.514 £ en el grupo de tratamiento conservador inicial).
Financiación del estudio y conflicto de intereses: El estudio fue subvencionado por Medical Research Council, Stroke Association, y Northern Brainware Appeal.
El protocolo del ensayo clínico fue aceptado y publicado previamente en The Lancet.
Conclusiones de los autores: los pacientes con hematoma cerebral supratentorial espontáneo no se benefician del tratamiento precoz con cirugía evacuadora cuando se compara frente al tratamiento conservador inicial.
Conclusiones de los revisores: las conclusiones de los autores están acordes con los resultados del estudio. Los autores realizaron numerosos análisis de subgrupos predefinidos para explorar si los resultados mostraban diferencias entre ambos tratamientos de acuerdo con diferentes factores pronósticos. La hipótesis, que posiblemente debe ser más valorada es que los hematomas situados a ≤ 1 cm de la corteza podrían beneficiarse de la evacuación precoz por craneotomía. Sin embargo, esta hipótesis debe ser contrastada en el futuro. En los últimos años, se han propuesto prometedoras técnicas para reducir el traumatismo quirúrgico producido con la evacuación del hematoma cerebral, como son la aspiración estereotáxica del coágulo, la licuefacción previa de éste con fibrinolíticos, o la extracción endoscópica del coágulo guiada por ultrasonidos. Por lo tanto, serán necesarios en el futuro nuevos estudios que comparen el tratamiento médico con un tratamiento quirúrgico diferente de la craneotomía en los hematomas profundos.
Glosario
RR (riesgo relativo): es el cociente entre el riesgo de que ocurra un suceso en el grupo tratado dividido por el riesgo de que ocurra el suceso en el grupo control (habitualmente placebo)
IRR (incremento relativo del riesgo): es el incremento proporcional en el riesgo de que ocurra un suceso (por ejemplo mortalidad) expresada en porcentaje. Se calcula (1-RR) * 100%
IAR (incremento absoluto del riesgo): es la diferencia entre el riesgo de que ocurra un hecho suceso en el grupo control menos el riesgo en el grupo tratado expresada en porcentaje. Se calcula (Rc-Rt) * 100
RRR (reducción relativa del riesgo): es la reducción proporcional en el riesgo de que ocurra un hecho adverso (por ejemplo muerte) expresada en porcentaje. Se calcula (1-RR) * 100%.
RAR (reducción absoluta del riesgo): es la diferencia entre el riesgo de que ocurra un hecho adverso en el grupo control menos el riesgo en el grupo tratado expresada en porcentaje. Se calcula (Rc-Rt) * 100
NNP (número necesario perjudicar): es el número de pacientes que hay que tratar para producir un efecto adverso NNP = 100/RAR] o para que ocurra un efecto beneficioso [Número necesario para beneficiar (NNB) = 100/IAB]
NNT (número necesario para tratar): es el número de pacientes que hay que tratar para producir un efecto [NNT = 100/RAR]