Examinar los datos epidemiológicos de pacientes sépticos mayores de 65 años con ingreso en UCI e identificar predictores de supervivencia a 2 años.
DiseñoEstudio de cohortes prospectivo.
PacientesCriterios de sepsis al ingreso a UCI.
ÁmbitoUCI de 40 camas en un hospital terciario.
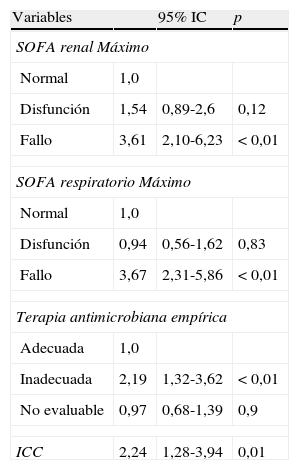
ResultadosEl estudio incluyó a 237 pacientes ancianos (≥65 años de edad) y 281 controles (<65 años), n=518. Al menos una enfermedad subyacente estaba presente en el 70% de los pacientes ancianos en comparación con solo el 56,1% en controles (p<0,01). Entre los mayores de 65 años se registró mayor prevalencia de enfermedades crónicas (diabetes, enfermedad obstructiva pulmonar crónica e insuficiencia cardíaca crónica), presentación más frecuente como shock séptico (52,3 vs. 42%; p<0,05) y abdomen como foco (52 vs. 36%; p<0,01). El 9% de los pacientes dados de alta hospitalaria falleció en el seguimiento posterior de 2 años, aumentando hasta el 20% en los ancianos. Los predictores independientes de mortalidad a 2 años en los pacientes ancianos fueron: insuficiencia cardíaca crónica (hazard ratio ajustada [aHR] 2,24; intervalo de confianza del 95% [IC 95%] 1,28-3,94; p<0,01), insuficiencia renal aguda (aHR 3,64; IC 95% 2,10-6,23; p<0,01), insuficiencia respiratoria aguda (aHR 3,67; IC 95%: 2,31-5,86; p<0,01) y antibioterapia empírica inadecuada (aHR 2,19; IC 95% 1,32-3,62; p<0,01).
ConclusionesLa sepsis en mayores de 65 años presenta diferencias relevantes en sus características demográficas y presentación clínica. Tras ajustar por potenciales factores de confusión, la terapia antimicrobiana empírica inadecuada se asoció con una reducción del doble en la supervivencia a los 2 años.
A study was made of the epidemiological data of sepsis requiring admission to the ICU in patients over 65 years of age, with an evaluation of independent predictors of survival at 2 years.
DesignA prospective cohort study was made.
PatientsPatients meeting criteria for sepsis upon admission to the ICU.
SettingA 40-bed ICU in a tertiary hospital.
ResultsThe study group included 237 elderly patients (≥65 years of age) and 281 controls (<65 years of age) (n=518). At least one chronic comorbid condition was present in 70% of the elderly patients as compared to only 56.1% of patients under age 65 (P<.01). There were several epidemiological differences between the groups: the prevalence of chronic diseases (diabetes, chronic obstructive pulmonary disease, and chronic heart failure), presentation as septic shock (52.3% vs 42%; P<.05), and the abdomen as the source of sepsis (52% vs 36%; P<.01) were all more frequent in elderly patients. Nine percent of the global patients discharged from hospital died in the 2-year follow-up period, but this rate reached 20% among the elderly. Independent predictors of 2-year mortality in the elderly were: chronic heart failure (adjusted hazard ratio [aHR] 2.24, 95% confidence interval [CI 95%] 1.28-3.94; P<.01), acute renal failure (aHR 3.64, 95%CI 2.10-6.23; P<.01), acute respiratory failure (aHR 3.67, 95%CI 2.31-5.86; P<.01), and inappropriate empirical antimicrobial therapy (aHR 2.19, 95%CI 1.32-3.62; P<.01).
ConclusionsSepsis showed different demographic characteristics and clinical presentations in the elderly. In the aging cohort, after adjusting for potential confounders, inadequate empirical antimicrobial therapy was associated to a 2-fold decrease in survival at two years.
En 1991, una conferencia de consenso definió el síndrome de respuesta inflamatoria sistémica, la sepsis y entidades clínicas relacionadas. Cuando el síndrome es el resultado de una infección, se denominó sepsis1. La sepsis es una de las principales causas de ingreso en la unidad de cuidados intensivos (UCI), llegando a suponer uno de cada 4 ingresos2. Un estudio epidemiológico realizado en los Estados Unidos estimó que aproximadamente 750.000 pacientes desarrollan sepsis anualmente, con una incidencia calculada de sepsis grave de 3 casos por 1.000 habitantes3. En España, se estima que 40.000 casos de sepsis grave y 12.000 muertes relacionadas con la sepsis ocurren cada año4.
En las últimas décadas, el número de pacientes ancianos ingresados en las UCI ha aumentado progresivamente. La incidencia de sepsis grave es mucho mayor en los ancianos que en pacientes más jóvenes, y esta diferencia aumenta principalmente en el grupo de edad de 75–79 años. Así, la incidencia de sepsis entre los mayores de 65 años es casi 13 veces mayor que en pacientes más jóvenes (26,2 casos por 1.000 habitantes)5,6. La utilización de recursos también aumenta con la edad, por lo que más de la mitad de todos los días de ingreso en UCI corresponden a pacientes mayores de 65 años7.
A pesar de los avances recientes en la práctica médica, la mortalidad relacionada con la sepsis permanece elevada en la UCI. La edad también ha sido identificada como una variable asociada con la mortalidad en diferentes cohortes de pacientes críticos y la sepsis no es una excepción en este sentido. Diversos estudios epidemiológicos han identificado variables independientemente asociadas con la mortalidad en pacientes con sepsis. Aunque no hay unanimidad, muchos de estos estudios concluyen que la edad es un fuerte predictor de mortalidad2,8. Sin embargo, la información acerca de las variables que predicen la mortalidad en pacientes ancianos con sepsis es escasa. Además, las características epidemiológicas de la sepsis en este grupo especial de enfermos no han sido evaluadas exhaustivamente, siendo necesaria una profunda investigación al respecto9.
Cabe resaltar que un número significativo de pacientes dados de alta desde la UCI fallecen posteriormente durante su estancia en el hospital. La diferencia entre la tasa de mortalidad en UCI y la tasa de mortalidad hospitalaria oscila entre un 4 y un 18%2,10. La mayoría de los ensayos clínicos que evalúan nuevas terapias para la sepsis han utilizado la mortalidad a los 28 días como periodo de seguimiento. Dado que los pacientes con sepsis pueden tener complicaciones a largo plazo, el uso de la mortalidad a los 28 días ha sido cuestionada11,12. Más importante aún, los estudios de pronóstico tardío han demostrado consistentemente que los pacientes con sepsis que sobreviven siguen presentando una mortalidad elevada en los primeros años después del alta hospitalaria13.
En este contexto, es importante conocer la epidemiología, la presentación clínica y los factores que influyen en el pronóstico a largo plazo en un grupo de pacientes sépticos especialmente vulnerables, como es la población anciana, con objeto de orientar las decisiones de tratamiento y evaluar las escalas pronósticas. Por tanto, los objetivos del presente estudio son examinar los datos epidemiológicos de pacientes sépticos mayores de 65 años que requieren ingreso en UCI, y determinar predictores independientes de supervivencia a los 2 años en dichos pacientes.
Material y métodosHospitalEste estudio se realizó en la UCI del Hospital Virgen del Rocío. Esta es una unidad médico-quirúrgica de 40 camas en un hospital universitario de tercer nivel. Desde 1997 a 2004, se incluyeron en una base de datos prospectiva todos los pacientes que cumplieron criterios de sepsis en el momento de ingreso en UCI. El consentimiento informado para el presente estudio no fue requerido por la Comisión de Ética e Investigación sanitaria de nuestro centro, que autorizó el protocolo de investigación.
PacientesFueron incluidos todos los pacientes que cumplieron criterios de sepsis al ingreso en UCI durante el periodo de estudio. Todos los pacientes recibieron tratamiento estándar de soporte, incluyendo el tratamiento quirúrgico del foco si procediese, reanimación con líquidos y fármacos vasoactivos, y terapia antimicrobiana empírica elegida por el médico a cargo, siguiendo las recomendaciones del hospital. Se extrajo al menos una serie de hemocultivos en todos los pacientes al ingreso en UCI. Los cultivos de otros focos de infección se obtuvieron según indicación clínica.
VariablesSe definieron como pacientes ancianos críticos a aquellos que tenían 65 años o más en el momento de ingresar en UCI14. Las variables registradas han sido definidas en detalle en publicaciones precedentes10. Se registraron: género, edad, insuficiencias orgánicas crónicas (hepática, renal, pulmonar, cardiovascular e inmunosupresión) definidas por la escala Acute Physiology and Chronic Health Evaluation (APACHE II) y otras comorbilidades (alcoholismo, hábito tabáquico, diabetes mellitus, neoplasia y cirugía previa) siguiendo las definiciones expuestas por Pittet et al.15. La gravedad de la enfermedad se evaluó por la puntuación en la escala APACHE II, considerando la peor puntuación de las primeras 24h en UCI16.
Otras variables registradas fueron: infección nosocomial o adquirida en la comunidad, el cuadro clínico de sepsis (definiciones del American College of Chest Physicians/Society of Critical Care Medicine), presencia de bacteriemia, infección microbiológicamente documentada, microorganismo aislado y adecuación de los antibióticos empíricos. La terapia antimicrobiana se consideró adecuada cuando fue administrado al menos un fármaco eficaz en el tratamiento antibiótico empírico en las primeras 24h de ingreso en UCI, y la dosis y pauta de administración fueron acordes a la literatura médica. En el caso de sepsis con cultivos negativos, la adecuación de la terapia antimicrobiana fue considerada «no evaluable». Se registró la necesidad de ventilación mecánica durante más de 24h, así como el uso de terapias de reemplazo renal.
La afectación orgánica fue evaluada por la escala Sequential Organ Failure Assessment (SOFA) en el momento de admisión y diariamente durante su estancia en UCI17. Para cada órgano, la disfunción orgánica se definió por una puntuación de SOFA 1 o 2, y el fallo de órgano por una puntuación SOFA 3 o 418. La delta SOFA (peor puntuación durante la permanencia en UCI [SOFA total] menos la puntuación SOFA en las primeras 24h) y la SOFA máxima por cada órgano fueron registradas, así como la puntuación máxima total de SOFA (sumatorio de las peores puntuaciones por órgano)19. El desarrollo de infecciones nosocomiales en la UCI también se documentó en todos los pacientes, siguiendo las definiciones previamente publicadas20. Entre las infecciones nosocomiales se registró la aparición de neumonía nosocomial (incluyendo neumonía asociada a ventilación mecánica [NAVM]), bacteriemia relacionada con catéter y bacteriemia primaria.
Supervivencia a 2 añosLos pacientes incluidos en este estudio fueron sometidos a 3 diferentes cribados con el fin de determinar su estado vital a los 2 años tras su ingreso en UCI. En primer lugar, llevamos a cabo una consulta en el programa de gestión de pacientes hospitalario. En una segunda etapa, los pacientes que no estaban registrados como fallecidos a los 2 años en la primera búsqueda fueron contactados por teléfono. Por último, se consultó al Instituto Andaluz de Estadística Regional para confirmar el estado vital de nuestros pacientes.
Análisis estadísticoLos datos se presentan como mediana y rango intercuartílico (percentiles 25–75) para las variables continuas; valores absolutos y porcentajes, para las variables categóricas. Se realizaron comparaciones entre grupos independientes (ancianos versus controles, vivos o muertos a los 2 años) con el test no paramétrico de Mann-Whitney, a 2 colas, para las variables continuas y la prueba de Chi cuadrado o test de Fisher para las variables categóricas. Un valor de p<0,05 se consideró estadísticamente significativo. Para determinar el efecto independiente de las variables en la supervivencia a largo plazo (2 años), se calculó, mediante el análisis de regresión de riesgo proporcional de Cox, la hazard ratio de muerte no ajustada (HR) y ajustada (aHR) y los intervalos de confianza del 95% asociados. Todas las covariables consideradas clínicamente relevantes con p<0,1 en el modelo no ajustado fueron introducidas en el modelo multivariante.
Los análisis se realizaron con el paquete estadístico para la ciencias sociales versión 16 (SPSS Inc., Chicago, IL, EE. UU.).
ResultadosDesde enero de 1997 a junio de 2004, 518 pacientes ingresaron en UCI con diagnóstico de sepsis. El estado vital a los 2 años fue registrado para todos los pacientes. La edad media al ingreso era 63 años [49-73], y la puntuación media de APACHE II fue 18 [12-24]. Doscientos noventa pacientes eran varones (55,9%). El origen nosocomial de la sepsis se estableció en 186 casos (35,9%). La mortalidad en UCI fue del 40% (209 pacientes) y la mortalidad intrahospitalaria ascendió al 46% (242 pacientes). A los 2 años, habían fallecido 285 pacientes (55%). El 9% de todos los pacientes con sepsis ingresados durante el periodo de estudio y que fueron dados de alta hospitalaria fallecieron en el seguimiento de 2 años.
En nuestra cohorte, 281 pacientes eran menores de 65 años y 237 mayores de dicha edad (≥65 años). La tasa de mortalidad de los pacientes de más de 65 años que tras ser dados de alta hospitalaria fallecieron durante el seguimiento de 2 años fue significativamente mayor que en el mismo grupo de menores de 65 años (27 vs. 7,87%; p<0,001). En pacientes mayores de 65 años, aproximadamente el 53% de las muertes tras el alta hospitalaria se produjo en los primeros 6 meses de seguimiento.
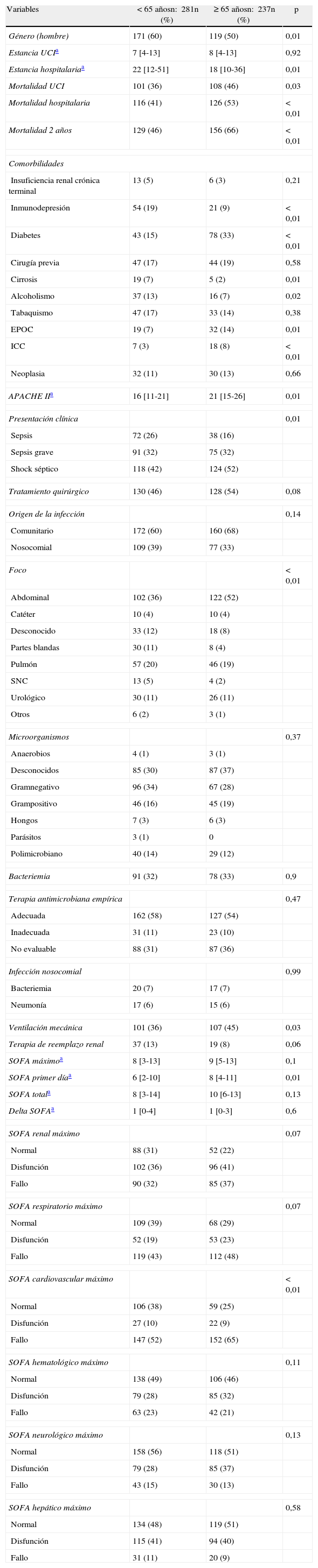
La tabla 1 muestra la comparación entre pacientes mayores y controles (<65 años). Al menos una condición crónica concomitante estuvo presente en el 70% de las personas mayores en comparación con solo el 56,1% en pacientes menores de 65 años (p<0,01). Entre las enfermedades subyacentes registradas, la incidencia de diabetes, EPOC e insuficiencia cardiaca crónica fue significativamente mayor en la población anciana (≥65 años). Por el contrario, las tasas de sujetos con inmunodepresión, cirrosis o abusos de etanol fueron superiores en pacientes menores de 65 años. Destacar que la tasa de sepsis abdominal fue mayor en pacientes de 65 años o más sin diferencias significativas en los otros focos de sepsis. El desarrollo de shock séptico fue significativamente mayor en los pacientes mayores de 65 años (52,3 vs. 42%; p<0,05). Los requerimientos de ventilación mecánica también fueron significativamente mayores entre los pacientes ancianos frente a los controles (45 vs. 36%; p=0,03).
Comparación entre ancianos (≥65 años) y controles (<65 años)
| Variables | <65 añosn: 281n (%) | ≥65 añosn: 237n (%) | p |
| Género (hombre) | 171 (60) | 119 (50) | 0,01 |
| Estancia UCIa | 7 [4-13] | 8 [4-13] | 0,92 |
| Estancia hospitalariaa | 22 [12-51] | 18 [10-36] | 0,01 |
| Mortalidad UCI | 101 (36) | 108 (46) | 0,03 |
| Mortalidad hospitalaria | 116 (41) | 126 (53) | <0,01 |
| Mortalidad 2 años | 129 (46) | 156 (66) | <0,01 |
| Comorbilidades | |||
| Insuficiencia renal crónica terminal | 13 (5) | 6 (3) | 0,21 |
| Inmunodepresión | 54 (19) | 21 (9) | <0,01 |
| Diabetes | 43 (15) | 78 (33) | <0,01 |
| Cirugía previa | 47 (17) | 44 (19) | 0,58 |
| Cirrosis | 19 (7) | 5 (2) | 0,01 |
| Alcoholismo | 37 (13) | 16 (7) | 0,02 |
| Tabaquismo | 47 (17) | 33 (14) | 0,38 |
| EPOC | 19 (7) | 32 (14) | 0,01 |
| ICC | 7 (3) | 18 (8) | <0,01 |
| Neoplasia | 32 (11) | 30 (13) | 0,66 |
| APACHE IIa | 16 [11-21] | 21 [15-26] | 0,01 |
| Presentación clínica | 0,01 | ||
| Sepsis | 72 (26) | 38 (16) | |
| Sepsis grave | 91 (32) | 75 (32) | |
| Shock séptico | 118 (42) | 124 (52) | |
| Tratamiento quirúrgico | 130 (46) | 128 (54) | 0,08 |
| Origen de la infección | 0,14 | ||
| Comunitario | 172 (60) | 160 (68) | |
| Nosocomial | 109 (39) | 77 (33) | |
| Foco | <0,01 | ||
| Abdominal | 102 (36) | 122 (52) | |
| Catéter | 10 (4) | 10 (4) | |
| Desconocido | 33 (12) | 18 (8) | |
| Partes blandas | 30 (11) | 8 (4) | |
| Pulmón | 57 (20) | 46 (19) | |
| SNC | 13 (5) | 4 (2) | |
| Urológico | 30 (11) | 26 (11) | |
| Otros | 6 (2) | 3 (1) | |
| Microorganismos | 0,37 | ||
| Anaerobios | 4 (1) | 3 (1) | |
| Desconocidos | 85 (30) | 87 (37) | |
| Gramnegativo | 96 (34) | 67 (28) | |
| Grampositivo | 46 (16) | 45 (19) | |
| Hongos | 7 (3) | 6 (3) | |
| Parásitos | 3 (1) | 0 | |
| Polimicrobiano | 40 (14) | 29 (12) | |
| Bacteriemia | 91 (32) | 78 (33) | 0,9 |
| Terapia antimicrobiana empírica | 0,47 | ||
| Adecuada | 162 (58) | 127 (54) | |
| Inadecuada | 31 (11) | 23 (10) | |
| No evaluable | 88 (31) | 87 (36) | |
| Infección nosocomial | 0,99 | ||
| Bacteriemia | 20 (7) | 17 (7) | |
| Neumonía | 17 (6) | 15 (6) | |
| Ventilación mecánica | 101 (36) | 107 (45) | 0,03 |
| Terapia de reemplazo renal | 37 (13) | 19 (8) | 0,06 |
| SOFA máximoa | 8 [3-13] | 9 [5-13] | 0,1 |
| SOFA primer díaa | 6 [2-10] | 8 [4-11] | 0,01 |
| SOFA totala | 8 [3-14] | 10 [6-13] | 0,13 |
| Delta SOFAa | 1 [0-4] | 1 [0-3] | 0,6 |
| SOFA renal máximo | 0,07 | ||
| Normal | 88 (31) | 52 (22) | |
| Disfunción | 102 (36) | 96 (41) | |
| Fallo | 90 (32) | 85 (37) | |
| SOFA respiratorio máximo | 0,07 | ||
| Normal | 109 (39) | 68 (29) | |
| Disfunción | 52 (19) | 53 (23) | |
| Fallo | 119 (43) | 112 (48) | |
| SOFA cardiovascular máximo | <0,01 | ||
| Normal | 106 (38) | 59 (25) | |
| Disfunción | 27 (10) | 22 (9) | |
| Fallo | 147 (52) | 152 (65) | |
| SOFA hematológico máximo | 0,11 | ||
| Normal | 138 (49) | 106 (46) | |
| Disfunción | 79 (28) | 85 (32) | |
| Fallo | 63 (23) | 42 (21) | |
| SOFA neurológico máximo | 0,13 | ||
| Normal | 158 (56) | 118 (51) | |
| Disfunción | 79 (28) | 85 (37) | |
| Fallo | 43 (15) | 30 (13) | |
| SOFA hepático máximo | 0,58 | ||
| Normal | 134 (48) | 119 (51) | |
| Disfunción | 115 (41) | 94 (40) | |
| Fallo | 31 (11) | 20 (9) | |
APACHE: Acute Physiology and Chronic Health Evaluation; EPOC: enfermedad pulmonar obstructiva crónica; ICC: insuficiencia cardiaca crónica; SNC: sistema nervioso central; SOFA: Sequential Organ Failure Assessment; UCI: unidad de cuidados intensivos.
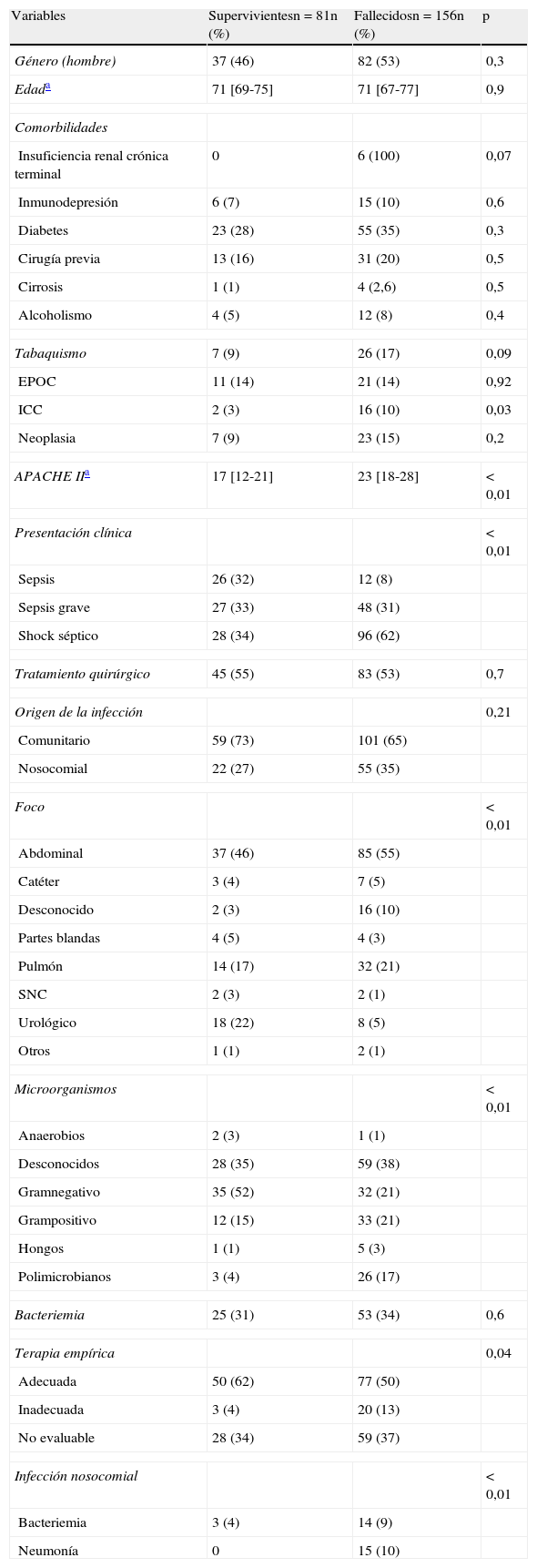
El análisis de datos de los pacientes de 65 años o más (n=237) reveló que la mortalidad hospitalaria fue del 53%, elevándose al 65,87% (156 pacientes) a los 2 años. El análisis bivariable de factores de riesgo de mortalidad a los 2 años se describe en la tabla 2. La edad fue similar en ambos grupos, mientras que la puntuación APACHE II fue significativamente mayor en los pacientes que murieron a los 2 años. Entre las enfermedades subyacentes, solo la tasa de insuficiencia cardiaca crónica fue significativamente mayor en los fallecidos a los 2 años. La tasa de supervivencia no difirió entre los pacientes con sepsis nosocomial frente a aquellos con sepsis adquirida en la comunidad. La presencia de bacteriemia no se asoció con peores resultados.
Análisis bivariable de los factores relacionados con la mortalidad a 2 años en mayores de 65 años
| Variables | Supervivientesn=81n (%) | Fallecidosn=156n (%) | p |
| Género (hombre) | 37 (46) | 82 (53) | 0,3 |
| Edada | 71 [69-75] | 71 [67-77] | 0,9 |
| Comorbilidades | |||
| Insuficiencia renal crónica terminal | 0 | 6 (100) | 0,07 |
| Inmunodepresión | 6 (7) | 15 (10) | 0,6 |
| Diabetes | 23 (28) | 55 (35) | 0,3 |
| Cirugía previa | 13 (16) | 31 (20) | 0,5 |
| Cirrosis | 1 (1) | 4 (2,6) | 0,5 |
| Alcoholismo | 4 (5) | 12 (8) | 0,4 |
| Tabaquismo | 7 (9) | 26 (17) | 0,09 |
| EPOC | 11 (14) | 21 (14) | 0,92 |
| ICC | 2 (3) | 16 (10) | 0,03 |
| Neoplasia | 7 (9) | 23 (15) | 0,2 |
| APACHE IIa | 17 [12-21] | 23 [18-28] | <0,01 |
| Presentación clínica | <0,01 | ||
| Sepsis | 26 (32) | 12 (8) | |
| Sepsis grave | 27 (33) | 48 (31) | |
| Shock séptico | 28 (34) | 96 (62) | |
| Tratamiento quirúrgico | 45 (55) | 83 (53) | 0,7 |
| Origen de la infección | 0,21 | ||
| Comunitario | 59 (73) | 101 (65) | |
| Nosocomial | 22 (27) | 55 (35) | |
| Foco | <0,01 | ||
| Abdominal | 37 (46) | 85 (55) | |
| Catéter | 3 (4) | 7 (5) | |
| Desconocido | 2 (3) | 16 (10) | |
| Partes blandas | 4 (5) | 4 (3) | |
| Pulmón | 14 (17) | 32 (21) | |
| SNC | 2 (3) | 2 (1) | |
| Urológico | 18 (22) | 8 (5) | |
| Otros | 1 (1) | 2 (1) | |
| Microorganismos | <0,01 | ||
| Anaerobios | 2 (3) | 1 (1) | |
| Desconocidos | 28 (35) | 59 (38) | |
| Gramnegativo | 35 (52) | 32 (21) | |
| Grampositivo | 12 (15) | 33 (21) | |
| Hongos | 1 (1) | 5 (3) | |
| Polimicrobianos | 3 (4) | 26 (17) | |
| Bacteriemia | 25 (31) | 53 (34) | 0,6 |
| Terapia empírica | 0,04 | ||
| Adecuada | 50 (62) | 77 (50) | |
| Inadecuada | 3 (4) | 20 (13) | |
| No evaluable | 28 (34) | 59 (37) | |
| Infección nosocomial | <0,01 | ||
| Bacteriemia | 3 (4) | 14 (9) | |
| Neumonía | 0 | 15 (10) | |
APACHE: Acute Physiology and Chronic Health Evaluation; EPOC: enfermedad pulmonar obstructiva crónica; ICC: insuficiencia cardiaca crónica; SNC: sistema nervioso central; SOFA: Sequential Organ Failure Assessment.
Veintitrés pacientes recibieron terapia antimicrobiana inadecuada en las primeras 24h de estancia en UCI. De ellos, 20 (91,3%) murieron en el seguimiento de 2 años. En contraste, la mortalidad acumulada de 2 años de pacientes que recibieron terapia antimicrobiana adecuada fue del 60,6%. Veinticuatro microorganismos no estaban cubiertos por la terapia antimicrobiana empírica en estos 23 pacientes: Candida spp. (5), Pseudomonas aeruginosa (5), Acinetobacter baumannii (4), Escherichia coli (3), Staphylococcus aureus (2), Proteus spp. (1), Brucella melitensis (1), Streptococcus pneumoniae (1), Enterococcus faecium (1) y Stenotrophomonas maltophilia (1).
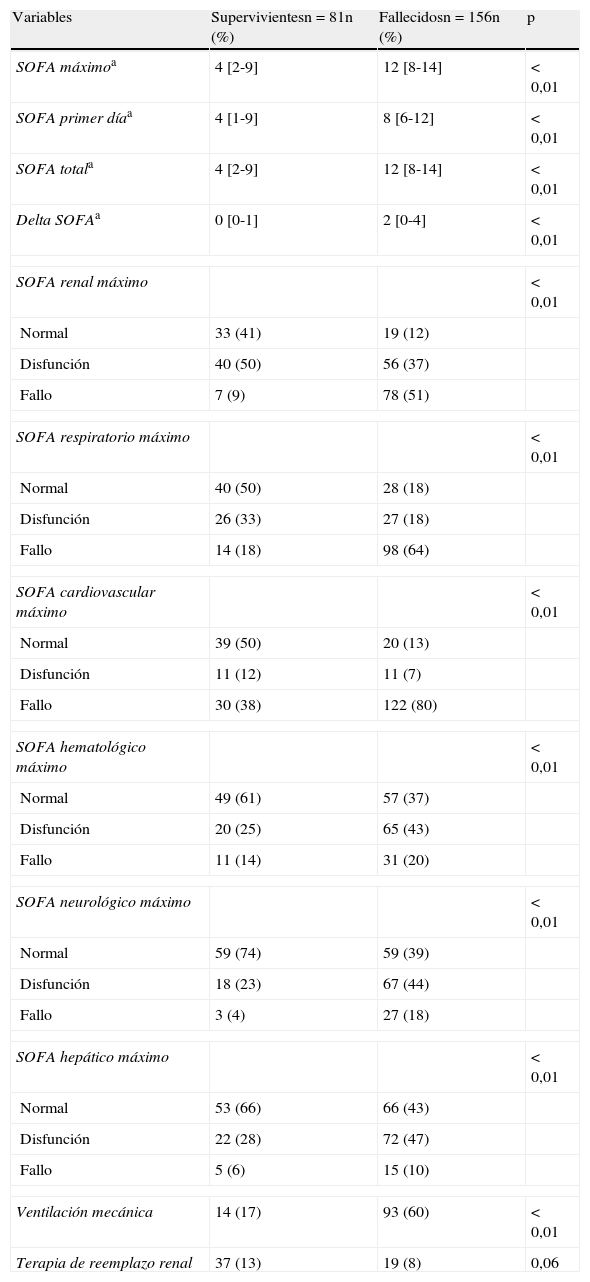
En cuanto a la afectación orgánica, la puntuación SOFA en las primeras 24h y delta SOFA fueron significativamente superiores entre los no supervivientes en el seguimiento de 2 años. La afectación de cada uno de los 6 órganos incluidos en la escala SOFA se asoció con mortalidad a los 2 años (tabla 3). La ventilación mecánica durante más de 24h fue utilizada en el 60% de los pacientes que murieron en el seguimiento de 2 años, pero solo en el 17% de aquellos que permanecieron vivos al concluir el seguimiento (p<0,01).
Análisis bivariable de los factores relacionados con la mortalidad a 2 años en mayores de 65 años: variables relacionadas con la afectación orgánica
| Variables | Supervivientesn=81n (%) | Fallecidosn=156n (%) | p |
| SOFA máximoa | 4 [2-9] | 12 [8-14] | <0,01 |
| SOFA primer díaa | 4 [1-9] | 8 [6-12] | <0,01 |
| SOFA totala | 4 [2-9] | 12 [8-14] | <0,01 |
| Delta SOFAa | 0 [0-1] | 2 [0-4] | <0,01 |
| SOFA renal máximo | <0,01 | ||
| Normal | 33 (41) | 19 (12) | |
| Disfunción | 40 (50) | 56 (37) | |
| Fallo | 7 (9) | 78 (51) | |
| SOFA respiratorio máximo | <0,01 | ||
| Normal | 40 (50) | 28 (18) | |
| Disfunción | 26 (33) | 27 (18) | |
| Fallo | 14 (18) | 98 (64) | |
| SOFA cardiovascular máximo | <0,01 | ||
| Normal | 39 (50) | 20 (13) | |
| Disfunción | 11 (12) | 11 (7) | |
| Fallo | 30 (38) | 122 (80) | |
| SOFA hematológico máximo | <0,01 | ||
| Normal | 49 (61) | 57 (37) | |
| Disfunción | 20 (25) | 65 (43) | |
| Fallo | 11 (14) | 31 (20) | |
| SOFA neurológico máximo | <0,01 | ||
| Normal | 59 (74) | 59 (39) | |
| Disfunción | 18 (23) | 67 (44) | |
| Fallo | 3 (4) | 27 (18) | |
| SOFA hepático máximo | <0,01 | ||
| Normal | 53 (66) | 66 (43) | |
| Disfunción | 22 (28) | 72 (47) | |
| Fallo | 5 (6) | 15 (10) | |
| Ventilación mecánica | 14 (17) | 93 (60) | <0,01 |
| Terapia de reemplazo renal | 37 (13) | 19 (8) | 0,06 |
SOFA: Sequential OrganFailure Assessment.
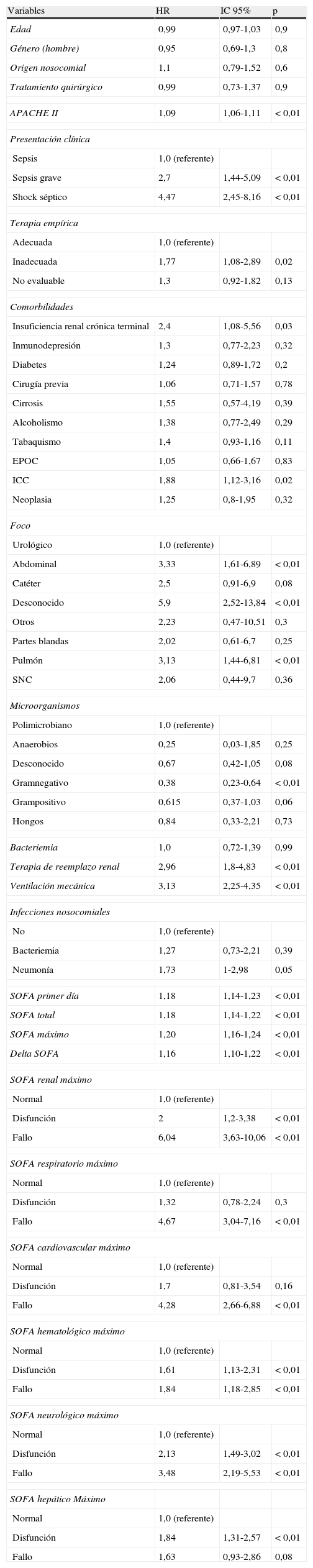
El análisis de Cox no ajustado determinó las variables significativamente asociadas con mortalidad a los 2 años (tabla 4). Sin embargo, el análisis multivariable de regresión de Cox solo identificó la insuficiencia cardiaca crónica, el fallo renal y respiratorio en la UCI, así como una terapia antimicrobiana empírica inadecuada, como factores independientemente asociados con la mortalidad a los 2 años (tabla 5). La edad, como componente de la puntuación APACHE II, no fue incluida en el modelo para evitar la colinealidad.
Regresión de Cox para la supervivencia a 2 años en mayores de 65 años
| Variables | HR | IC 95% | p |
| Edad | 0,99 | 0,97-1,03 | 0,9 |
| Género (hombre) | 0,95 | 0,69-1,3 | 0,8 |
| Origen nosocomial | 1,1 | 0,79-1,52 | 0,6 |
| Tratamiento quirúrgico | 0,99 | 0,73-1,37 | 0,9 |
| APACHE II | 1,09 | 1,06-1,11 | <0,01 |
| Presentación clínica | |||
| Sepsis | 1,0 (referente) | ||
| Sepsis grave | 2,7 | 1,44-5,09 | <0,01 |
| Shock séptico | 4,47 | 2,45-8,16 | <0,01 |
| Terapia empírica | |||
| Adecuada | 1,0 (referente) | ||
| Inadecuada | 1,77 | 1,08-2,89 | 0,02 |
| No evaluable | 1,3 | 0,92-1,82 | 0,13 |
| Comorbilidades | |||
| Insuficiencia renal crónica terminal | 2,4 | 1,08-5,56 | 0,03 |
| Inmunodepresión | 1,3 | 0,77-2,23 | 0,32 |
| Diabetes | 1,24 | 0,89-1,72 | 0,2 |
| Cirugía previa | 1,06 | 0,71-1,57 | 0,78 |
| Cirrosis | 1,55 | 0,57-4,19 | 0,39 |
| Alcoholismo | 1,38 | 0,77-2,49 | 0,29 |
| Tabaquismo | 1,4 | 0,93-1,16 | 0,11 |
| EPOC | 1,05 | 0,66-1,67 | 0,83 |
| ICC | 1,88 | 1,12-3,16 | 0,02 |
| Neoplasia | 1,25 | 0,8-1,95 | 0,32 |
| Foco | |||
| Urológico | 1,0 (referente) | ||
| Abdominal | 3,33 | 1,61-6,89 | <0,01 |
| Catéter | 2,5 | 0,91-6,9 | 0,08 |
| Desconocido | 5,9 | 2,52-13,84 | <0,01 |
| Otros | 2,23 | 0,47-10,51 | 0,3 |
| Partes blandas | 2,02 | 0,61-6,7 | 0,25 |
| Pulmón | 3,13 | 1,44-6,81 | <0,01 |
| SNC | 2,06 | 0,44-9,7 | 0,36 |
| Microorganismos | |||
| Polimicrobiano | 1,0 (referente) | ||
| Anaerobios | 0,25 | 0,03-1,85 | 0,25 |
| Desconocido | 0,67 | 0,42-1,05 | 0,08 |
| Gramnegativo | 0,38 | 0,23-0,64 | <0,01 |
| Grampositivo | 0,615 | 0,37-1,03 | 0,06 |
| Hongos | 0,84 | 0,33-2,21 | 0,73 |
| Bacteriemia | 1,0 | 0,72-1,39 | 0,99 |
| Terapia de reemplazo renal | 2,96 | 1,8-4,83 | <0,01 |
| Ventilación mecánica | 3,13 | 2,25-4,35 | <0,01 |
| Infecciones nosocomiales | |||
| No | 1,0 (referente) | ||
| Bacteriemia | 1,27 | 0,73-2,21 | 0,39 |
| Neumonía | 1,73 | 1-2,98 | 0,05 |
| SOFA primer día | 1,18 | 1,14-1,23 | <0,01 |
| SOFA total | 1,18 | 1,14-1,22 | <0,01 |
| SOFA máximo | 1,20 | 1,16-1,24 | <0,01 |
| Delta SOFA | 1,16 | 1,10-1,22 | <0,01 |
| SOFA renal máximo | |||
| Normal | 1,0 (referente) | ||
| Disfunción | 2 | 1,2-3,38 | <0,01 |
| Fallo | 6,04 | 3,63-10,06 | <0,01 |
| SOFA respiratorio máximo | |||
| Normal | 1,0 (referente) | ||
| Disfunción | 1,32 | 0,78-2,24 | 0,3 |
| Fallo | 4,67 | 3,04-7,16 | <0,01 |
| SOFA cardiovascular máximo | |||
| Normal | 1,0 (referente) | ||
| Disfunción | 1,7 | 0,81-3,54 | 0,16 |
| Fallo | 4,28 | 2,66-6,88 | <0,01 |
| SOFA hematológico máximo | |||
| Normal | 1,0 (referente) | ||
| Disfunción | 1,61 | 1,13-2,31 | <0,01 |
| Fallo | 1,84 | 1,18-2,85 | <0,01 |
| SOFA neurológico máximo | |||
| Normal | 1,0 (referente) | ||
| Disfunción | 2,13 | 1,49-3,02 | <0,01 |
| Fallo | 3,48 | 2,19-5,53 | <0,01 |
| SOFA hepático Máximo | |||
| Normal | 1,0 (referente) | ||
| Disfunción | 1,84 | 1,31-2,57 | <0,01 |
| Fallo | 1,63 | 0,93-2,86 | 0,08 |
APACHE: Acute Physiology and Chronic Health Evaluation; EPOC: enfermedad pulmonar obstructiva crónica; HR: hazard ratio; IC 95%: intervalo de confianza del 95%; ICC: insuficiencia cardiaca crónica; SNC: sistema nervioso central; SOFA: Sequential Organ Failure Assessment.
Variables independientemente asociadas con la mortalidad según regresión de Cox en mayores de 65 años
| Variables | 95% IC | p | |
| SOFA renal Máximo | |||
| Normal | 1,0 | ||
| Disfunción | 1,54 | 0,89-2,6 | 0,12 |
| Fallo | 3,61 | 2,10-6,23 | < 0,01 |
| SOFA respiratorio Máximo | |||
| Normal | 1,0 | ||
| Disfunción | 0,94 | 0,56-1,62 | 0,83 |
| Fallo | 3,67 | 2,31-5,86 | < 0,01 |
| Terapia antimicrobiana empírica | |||
| Adecuada | 1,0 | ||
| Inadecuada | 2,19 | 1,32-3,62 | < 0,01 |
| No evaluable | 0,97 | 0,68-1,39 | 0,9 |
| ICC | 2,24 | 1,28-3,94 | 0,01 |
a HR: adjusted hazard ratio; ICC: Insuficiencia cardiaca crónica; SOFA: sequential organ failure assessment.
El presente estudio revela que las características epidemiológicas de la sepsis en el anciano difieren de las encontradas en adultos jóvenes. La mortalidad en el seguimiento de 2 años fue significativamente mayor en pacientes ancianos. Cuatro variables se asociaron independientemente con la mortalidad a los 2 años: una enfermedad subyacente (insuficiencia cardíaca crónica), 2 fallos orgánicos (respiratorio y renal en el período agudo) y la administración de una terapia antimicrobiana inadecuada en las primeras 24h de estancia en UCI.
La longevidad aproximadamente se ha duplicado en los últimos 150 años. En consecuencia, el número de pacientes ancianos con sepsis que ingresan en UCI está creciendo considerablemente21,22. Hay evidencia clara de que pacientes de edad avanzada experimentan un marcado deterioro de los componentes del sistema inmunitario innato y del sistema de la coagulación23. Estas alteraciones contribuyen al aumento de mortalidad de la sepsis en pacientes ancianos. Hasta la fecha, el mayor estudio de resultados tardíos en pacientes críticos ancianos ha definido a los mismos como aquellos con 65 años o más, definición que hemos tomado para establecer los grupos de nuestro estudio14.
En otros estudios que evaluaron la mortalidad a largo plazo en pacientes sépticos, el incremento de las tasas de mortalidad a un año de seguimiento después del alta hospitalaria osciló entre el 3 y el 43%11. Un hallazgo constante en los estudios que abordan este tema es que la mortalidad tras el alta hospitalaria es significativamente mayor en pacientes ancianos que en los menores de 65 años24,25. Estos resultados concuerdan con los arrojados por nuestro estudio, dado que la mortalidad durante el seguimiento de los pacientes que sobrevivieron a la estancia hospitalaria pasó del 7,9% en los menores de 65 años al 27% en los ancianos.
Nuestro estudio revela que las características demográficas y la incidencia de comorbilidades presentan algunas particularidades interesantes que pueden contribuir al mal pronóstico. En comparación con los sujetos más jóvenes, los pacientes ≥65 años de edad resultan más propensos a tener al menos una enfermedad subyacente crónica23. Además, la insuficiencia cardiaca crónica, la EPOC y la diabetes son más prevalentes en los ancianos que en pacientes menores de 65 años, hallazgos que concuerdan con un estudio nacional realizado en los Estados Unidos utilizando los códigos ICD-9-CM para determinar las características demográficas y factores de riesgo para sepsis en adultos mayores26. En nuestra serie, la sepsis resultó más frecuentemente originada en un foco abdominal en pacientes ancianos en comparación con los pacientes más jóvenes. En contraste, la neumonía fue la causa más común de la sepsis en el estudio multicéntrico estadounidense26. Esto puede deberse a diferencias en el diseño del estudio, pero también a ciertas particularidades de la sepsis en los ancianos.
Al igual que en otros estudios, se obtuvo documentación microbiológica en aproximadamente 2 tercios de los pacientes con sepsis, una cifra comparable al 60-70% descrito previamente2,10. Sin embargo, nuestros cultivos mostraron una frecuencia igual de organismos gram-positivos y gramnegativos entre ancianos y jóvenes, frente a publicaciones previas que registraron una incidencia mayor de infecciones por gramnegativos en pacientes sépticos ancianos en comparación con los pacientes más jóvenes26. Un reciente estudio que evalúa 1.228 episodios de bacteriemia nosocomial no encontró diferencias significativas en los patrones de la etiología o susceptibilidad entre pacientes ancianos y pacientes menores de 64 años22.
La tasa de pacientes que recibieron terapia antimicrobiana adecuada al ingreso en la UCI, una variable que influyó claramente en el resultado, fue similar en ambos grupos. Sin embargo, la incidencia de shock séptico al ingreso fue significativamente mayor en el grupo de mayor edad. Además, no hubo diferencias significativas en la incidencia de insuficiencia de órganos durante la permanencia en la UCI excepto una mayor incidencia de fracaso hemodinámico y una tendencia hacia una mayor incidencia de insuficiencia renal. El shock séptico es una afección grave que afecta con mayor frecuencia a pacientes ancianos27.
Nuestro estudio también revela datos interesantes sobre variables clínicas que influyen en el resultado a largo plazo de sujetos ancianos con sepsis a su ingreso en UCI. La insuficiencia cardiaca crónica, una condición médica concomitante significativamente más frecuente en pacientes ancianos, es una variable independiente asociada a mortalidad a los 2 años. El pronóstico de los pacientes con insuficiencia cardíaca crónica es generalmente negativo, describiéndose en varias series un 50% de mortalidad a los 12 meses en los pacientes con síntomas graves. De hecho, estudios previos han identificado insuficiencia cardíaca crónica como un predictor independiente de mortalidad hospitalaria en pacientes con sepsis grave28,29 o con NAVM30. La cirrosis es también una condición médica crónica que se ha asociado con un aumento de la mortalidad en pacientes sépticos2,29. Nuestros resultados revelan que la cirrosis no es un predictor independiente de mortalidad en pacientes ancianos. Este hallazgo puede explicarse por la baja incidencia de esta comorbilidad en nuestra serie.
Solo 2 fallos orgánicos (renal y respiratorio) están independientemente asociados con la mortalidad a 2 años. Destaca que el fallo, pero no la disfunción, de estos órganos se relacionó con la mortalidad a largo plazo. La disfunción orgánica es un proceso dinámico que puede variar de una afectación leve a un fracaso manifiesto que requiere soporte externo. Se ha documentado que la mortalidad en UCI está relacionada significativamente con el fallo de órganos pero no con la disfunción orgánica31. Hasta donde conocemos, ningún estudio publicado ha evaluado el impacto de los diferentes grados de disfunción orgánica sobre la mortalidad a largo plazo en la sepsis. Un estudio retrospectivo ha documentado que la insuficiencia renal aguda tiene un impacto negativo a 2 años sobre la mortalidad de los pacientes con sepsis32. Recientemente, mayores tasas de mortalidad asociadas a sepsis grave entre pacientes de raza negra son explicadas tanto por mayores tasas de hospitalización relacionadas con infección, como por una mayor incidencia de disfunción orgánica aguda. En este contexto, los fallos respiratorios y renales fueron más prevalentes en los pacientes de raza negra, mientras que el fracaso cardiovascular fue más frecuente en pacientes de raza blanca, grupo que registró menor mortalidad33. El hecho de que la disfunción orgánica no tenga un efecto perdurable sobre la mortalidad de los pacientes sépticos sugiere un carácter funcional, y por ende recuperable, frente al probable daño estructural que se establece en los fallos orgánicos y cuya influencia, al igual que se ha comentado en otros paciente críticos, condiciona la supervivencia tardía de estos pacientes.
Nuestros resultados destacan la importancia de la pronta administración de terapia antimicrobiana adecuada, que se asocia con una reducción de 2 veces la mortalidad a los 2 años. La ausencia de demora y la adecuación de la terapia antimicrobiana en los pacientes con sepsis grave han demostrado ser factores determinantes de los resultados a corto plazo (mortalidad de 28 días, UCI u hospitalaria)10,34–37. Existe muy poca información acerca del impacto de la terapia antimicrobiana empírica adecuada sobre la mortalidad a largo plazo. Cabe destacar, en pacientes no críticos con bacteriemia o fungemia, que la inadecuada terapia antimicrobiana fue identificada como un predictor independiente de mortalidad a largo plazo después de un seguimiento promedio de 16 meses38. La relación entre la antibioterapia inapropiada y el desarrollo de fallos orgánicos está documentada en un estudio previo, si bien el seguimiento se restringió al periodo de hospitalización39. En nuestro estudio, la influencia prolongada de la antibioterapia empírica podría justificarse en la prevención de fallos orgánicos, que, de desarrollarse, influirían claramente en la supervivencia a largo plazo, tal y como sugieren los resultados.
Además, la información sobre el impacto de las diferentes intervenciones terapéuticas sobre la sepsis en el pronóstico a largo plazo es escasa. Recientemente, en un estudio con un diseño «antes-después», la aplicación de la terapia precoz dirigida para el tratamiento de pacientes con sepsis grave y shock séptico ha demostrado estar asociada a una mortalidad significativamente menor a un año40.
Los autores admitimos varias limitaciones de nuestro estudio. En primer lugar, el uso apropiado de otras intervenciones terapéuticas que influyen en el resultado de la sepsis no ha sido registrado, y el periodo de estudio no permite registrar las aportaciones del más reciente enfoque integral y precoz de la sepsis impulsado por la Surviving Sepsis Campaign. En segundo lugar, en pacientes con shock séptico, un retraso de 24h en el comienzo del tratamiento adecuado es inaceptable, dado que el pronóstico de estos pacientes está claramente influi por la terapia precoz36. En tercer lugar, la calidad de vida y años de vida ajustados por calidad, que han demostrado ser importantes medidas para evaluar la eficacia de la atención, no están disponibles en nuestros pacientes ancianos. El hecho de ser un estudio unicéntrico, a pesar del considerable tamaño muestral, puede afectar a la validez de los resultados. Por último, la inclusión de pacientes ancianos que ingresan en UCI puede facilitar un sesgo de selección, dado que quedan excluidos otros pacientes ancianos con sepsis que por diversos motivos no llegan a ingresar en UCI.
En conclusión, en la población ≥65 años que ingresa en UCI por sepsis, la presencia de enfermedades crónicas, la presentación clínica como shock séptico y el origen abdominal son más frecuentes que en sujetos más jóvenes. El análisis de mortalidad revela que los pacientes ancianos sépticos con insuficiencia cardíaca crónica presentan un mal pronóstico a largo plazo. Sobre la afectación orgánica, solo los fallos respiratorios y renales son independientemente asociados con mortalidad a 2 años. Teniendo en cuenta estos factores, son recomendables tanto las intervenciones dirigidas a prevenir el fracaso de estos 2 sistemas, como un seguimiento más estrecho tras el alta hospitalaria de estos pacientes de alto riesgo. Asimismo, deberían adoptarse medidas encaminadas a redoblar los esfuerzos para incrementar la prescripción adecuada de antimicrobianos, dado que una terapia incorrecta duplica la probabilidad de muerte a los 2 años en pacientes ancianos.
Conflicto de interesesTodos los autores declaran la ausencia de conflicto de intereses.
Mostramos nuestro agradecimiento al Dr. E. Vigil por su colaboración en la preparación de este manuscrito.