INTRODUCCION
Durante las tres últimas décadas, la importante mejora de la técnica de la endoscopia flexible ha dado lugar al uso de la colangiopancreatografía retrógrada endoscópica (CPRE) como método primario para diagnosticar y tratar muchas enfermedades pancreáticas y biliares.
La CPRE proporciona la visualización de la ampolla de Vater (punto de entrada de la bilis y los conductos pancreáticos) y, si está combinada con la radiografía, proporciona la visualización de los conductos biliares y pancreáticos. La CPRE permite también la toma de muestra de tejido fino o de células que se adquirirán para el diagnóstico, la retirada de bilis y piedras en los conductos pancreáticos, el tratamiento de las estructuras biliares, y la terapia paliativa en casos de malignidad. La CPRE es un procedimiento endoscópico gastrointestinal que requiere sedación, y debe ser realizada por médicos especialistas entrenados en la técnica, dado que conlleva el riesgo de agravar el cuadro pancreático, reactivando la pancreatitis, la hemorragia o la perforación intestinal.
Desde hace 30 años, en que se inició el uso de esta técnica, el avance en su desarrollo ha ido paralelo al de otras técnicas de imagen, como el ultrasonido transabdominal y endoscópico, la tomografía abdominal simple y helicoidal, la resonancia magnética y la colangiopancreatografía con resonancia magnética.
Al inicio del año 2002, el Instituto Nacional de Salud de los EE.UU., con la colaboración de la Sociedad Americana de Endoscopia Gastrointestinal, celebró una conferencia dedicada a la CPRE para el diagnóstico y tratamiento de enfermedades hepatobiliares y pancreáticas, con el objeto de hacer un uso óptimo y apropiado de la técnica acorde con las nuevas tecnologías, valorar el estado de conocimiento de esta técnica en la práctica clínica e identificar las líneas futuras de investigación1-3.
Una de las preguntas a debate fue la función de la CPRE en la pancreatitis aguda (PA).
La litiasis biliar es la principal causa de PA en países de nuestro entorno, incluyendo España4-6. A pesar de los avances en la terapia intensiva, aproximadamente el 10% de los pacientes fallecen durante la hospitalización5.
Si bien la patogenia de la PA biliar (PAB) continúa en estudio, en el tratamiento de soporte, común a todos los tipos de PA, la terapia endoscópica precoz se ha ido integrando en el tratamiento de la PAB grave en los últimos años4,6, ya que permite la retirada de la litiasis y el drenaje de la bilis. El éxito de los métodos endoscópicos excede del 90% en centros de expertos4,6-8, y estudios observacionales9,10, junto con ensayos clínicos aleatorizados, han permitido la extensión de la endoscopia para el tratamiento de la PAB.
La CPRE, junto a la esfinterostomía endoscópica (EE), ha sido y es muy utilizada en el manejo de la PA, tanto por su elevada rentabilidad diagnóstica en las enfermedades de las vías biliar y pancreática y de la papila como por su potencial terapéutico. Su indicación y el momento de realizarla dependen de la etiología de la PA y del curso clínico de la enfermedad, la forma de presentación, la duración y el desarrollo de complicaciones.
INDICACIONES DE LA CPRE/EE EN LA LITIASIS BILIAR
Fue en 1973 cuando la EE11,12 se inició, casi simultáneamente en Alemania y Japón, como alternativa terapéutica en pacientes ancianos, después de la colecistectomía con litiasis residual o recurrente en el conducto biliar común (CBC) y con riesgo elevado de complicaciones en la exploración quirúrgica de la vía biliar.
Debido a la expansión de las unidades de endoscopia terapéutica, los buenos resultados clínicos obtenidos, las bajas complicaciones y las preferencias de los pacientes, la técnica se fue aplicando a pacientes más jóvenes y después de la colecistectomía y, posteriormente, a pacientes con vesícula biliar in situ pero en quienes el principal problema clínico era la litiasis en el CBC. Concomitantemente a la ampliación de las indicaciones clínicas, han ido evolucionando las técnicas de endoscopia para reducir el tamaño de las litiasis y facilitar su extracción. Ejemplos son la litotricia, la litotricia por láser o electrohidráulica13 y la dilatación de papila con balón14, junto con un drenaje biliar mantenido tras la endoscopia terapéutica con sondas nasobiliares15 o endoprótesis16.
Ante la sospecha o confirmación de litiasis del CBC, la endoscopia terapéutica estaría indicada en los grupos de pacientes especificados en la tabla 117.
Como técnica, la CPRE se encuentra en el marco de un procedimiento donde todo es un continuo que abarca tanto las secuencias previas (consentimiento informado del paciente, comorbilidad, patología de base, objetivos y opciones de la técnica, lugar de la realización y profilaxis de las complicaciones) como los eventos posprocedimiento, que incluyen las complicaciones (tabla 2)18.
FACTORES DE RIESGO DE LAS COMPLICACIONES DE LA CPRE/EE EN LA LITIASIS BILIAR
Conocemos que la complicación inmediata más grave de la CPRE y de la EE es precisamente la PA, habitualmente leve o moderada, pero en ocasiones grave. La incidencia de esta complicación asociada a la técnica se encuentra entre el 2 y el 5%19,20. Una de las preocupaciones de mayor dimensión para los endoscopistas que practican estas técnicas ha sido identificar los factores que incrementarían el riesgo de una PA post-CPRE o post-EE y encontrar la forma de prevenirla.
Se han señalado diversos factores de riesgo relacionados con la técnica de la CPRE, como la dificultad y la canulación repetida de la papila, factor dependiente de la pericia o habilidad del endoscopista21, la sobreinyección del contraste con aumento de presión22, la cantidad del volumen inyectado23, las características del contraste (la baja osmolaridad y el no iónico se prefieren en la práctica clínica)24, la dilatación con balón del esfínter de Oddi (EO) como alternativa a la EE para la extracción de cálculos25-30 y la práctica de una manometría del EO31; con la técnica de la EE, los factores de riesgo serían la aplicación de excesiva corriente, el tipo de energía utilizada32 y la práctica del precut30,31, aunque la incidencia de la PA parece estar más relacionada con la experiencia del operador33. En este sentido, se han dictado recomendaciones en la realización de la CPRE y EE y se han hecho modificaciones en los catéteres de manometría que permiten aspirar simultáneamente el líquido perfundido, lo que disminuye la tasa de PA34. Otros factores de riesgo son los relacionados con el paciente, como la edad joven, la disfunción del EO y la presencia de una vía biliar no dilatada35-38 (tabla 3).
Un análisis multivariado reciente identificó que la sospecha de disfunción del EO, la dificultad de canulación y la técnica del precut son las variables que condicionan un mayor riesgo31, recomendando valorar prudentemente la indicación de EE en pacientes con disfunción del EO y su realización por endoscopistas con experiencia39. Por último, se ha señalado que la presencia de un esfínter pancreático hipertensivo en pacientes con disfunción del EO aumenta significativamente el riesgo de pancreatitis post-CPRE, tanto diagnóstica como terapéutica40. La colocación de pequeñas prótesis en el interior del conducto pancreático estaría indicado si el paciente presenta un riesgo alto o las condiciones del procedimiento puede desencadenar la PA post-ERCP o EE38.
PREVENCION DE LAS COMPLICACIONES DE LA CPRE/EE EN LA LITIASIS BILIAR
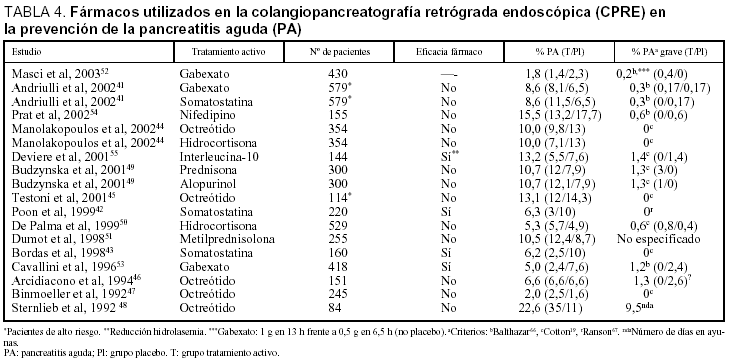
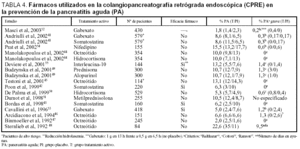
Durante los últimos años se han ensayado, en estudios clínicos controlados y aleatorizados, diferentes fármacos para prevenir la PA post-CPRE (tabla 4). Los fármacos antisecretores, como la somatostatina41-43 y el octreótido44-48, fueron los que se evaluaron con mayor frecuencia (en 8 de 15 estudios), seguidos por los corticoides, como la hidrocortisona, la prednisona o la metilprednisolona44,49-51 (4 ensayos clínicos) y las antiproteasas, como el gabexate 41,52,53 (3 estudios). Otros fármacos evaluados han sido el nifedipino54, con efectos relajantes en el EO, la interleucina-1055,56, una citocina antiinflamatoria que puede limitar el efecto de la respuesta inflamatoria, o el alopurinol49, un inhibidor de los radicales libres de oxígeno.
Otros fármacos evaluados por su influencia sobre la disminución de PA tras la CPRE son la heparina57, los antibióticos profilácticos58 y el glicerol de trinitrato transdérmico59. Un metaanálisis60 de 28 ensayos mostró que las profilaxis tanto con gabexate como con somatostatina fueron efectivas en la reducción de la frecuencia de la PA post-CPRE, de forma que se necesita tratar a 17 pacientes con gabexate y 13 pacientes con somatostatina para prevenir un caso de PA.
Estos resultados han mostrado que la profilaxis sólo sería efectiva utilizada selectivamente en pacientes de alto riesgo frente a su uso de forma universal, siendo necesarios estudios prospectivos controlados más amplios acompañados de apropiados análisis farmacoeconómicos61,62, que tengan en cuenta el coste-beneficio en los resultados.
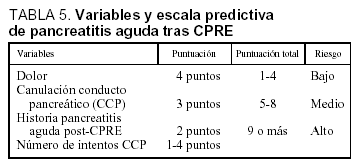
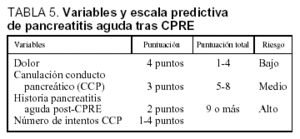
Recientemente se ha publicado63 un estudio donde, tras realizar 1.835 CPRE, se desarrolló una escala predictiva de desarrollo de PA entre los pacientes que habían recibido la técnica. Las variables fueron el dolor durante el procedimiento (4 puntos), el sondaje del conducto pancreático (3 puntos), la historia de PA post-CPRE (2 puntos) y el número, en cifras absolutas, de intentos de sondaje. El riesgo es bajo si la puntuación obtenida se encuentra entre 1 y 4 puntos, medio si es de 5-8 puntos y alto si es >= 9 puntos (tabla 5).
De ahí la importancia que tiene sentar las indicaciones y seleccionar adecuadamente a los pacientes que pueden beneficiarse de la CPRE y la EE, así como el momento de realizarlas. Por la probabilidad de provocar una PA, se consideran contraindicadas en la fase aguda de una pancreatitis, exceptuando situaciones especiales, aunque se desconoce si realmente pueden agravarla y, en última instancia, se debería valorar la profilaxis de esta complicación añadida.
Por otra parte, el gran desarrollo de la alta tecnología en los últimos años permite obtener una colangiopancreatografía por resonancia magnética (CPRM) similar a la que proporciona la CPRE, en condiciones fisiológicas, sin invasividad ni morbilidad, y con pocas limitaciones y contraindicaciones. Esto hace prever que, en un futuro muy próximo, la CPRM sustituirá a la CPRE diagnóstica, salvo en casos muy seleccionados, y que las indicaciones de la CPRE quedarán prácticamente restringidas a su vertiente terapéutica64,65.
INDICACIONES DE LA CPRE/EE
Actualmente, la CPRE y la EE se consideran indicadas en el tratamiento de la colangitis, de la PA de etiología biliar, en el tratamiento de alguna de sus complicaciones y en el diagnóstico y eventual tratamiento de ciertas PA idiopáticas.
Indicaciones urgentes de la CPRE/EE
Colangitis aguda
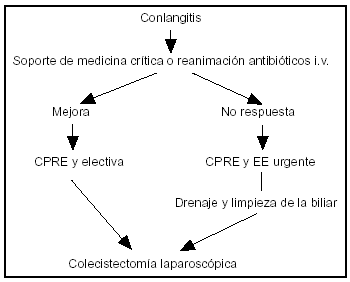
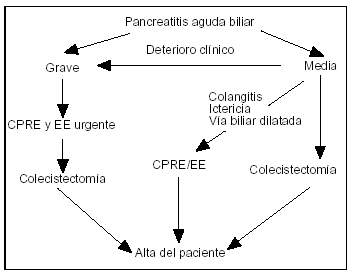
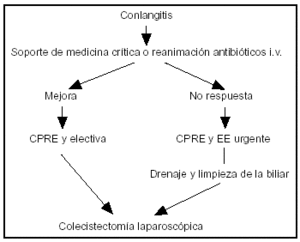
La clásica tríada de fiebre, dolor en el cuadrante superior abdominal e ictericia definen la colangitis, sin olvidar la hipotensión arterial y alteración del sensorio, sobre todo en las formas más graves, donde la actuación urgente es una de las medidas prioritarias en el tratamiento de estos pacientes66,67. En ocasiones, la colangitis forma parte del cuadro de la PAB. Estudios retrospectivos controlados y no aleatorizados han demostrado una disminución de la mortalidad con la terapéutica endoscópica frente a la quirúrgica68-70. En la figura 1 se observa que, en pacientes con colangitis grave sin respuesta a las medidas de soporte conservadoras, la CPRE y la EE son medidas "puente" hasta la colecistectomía laparascópica (CL).
Figura 1. Terapéutica endoscópica y colangitis.
Pancreatitis aguda biliar
La litiasis biliar es, con el alcoholismo, la causa más frecuente de PA. El 80% de las PA están provocadas por uno de estos dos factores. Menos frecuentes son las de origen metabólico (hipertrigliceridemia e hipercalcemia), las inducidas por fármacos, las secundarias a enfermedades sistémicas o a infecciones, las causadas por traumatismos y las hereditarias. Queda, por último, un 10-30% de PA idiopáticas, de causa no identificada, al menos con los métodos diagnósticos convencionales34.
El diagnóstico de PA biliar se establece ante un cuadro clínico de dolor abdominal asociado a un aumento de amilasa y lipasa y, con frecuencia, de las enzimas hepáticas, el hallazgo ecográfico de litiasis biliar y en ausencia de otras causas conocidas, en especial de consumo de alcohol. Ocurre con mayor frecuencia en mujeres que en varones y la edad de los pacientes suele ser superior a la de los pacientes con PA por alcohol.
Se supone que la PA está provocada por el impacto de un cálculo en la papila y, con mayor frecuencia, por la obstrucción transitoria de ésta causada por el edema producido por el paso de pequeños cálculos a su través, aunque se desconocen los mecanismos que inician y mantienen el proceso inflamatorio del páncreas71-73. Se ha supuesto que ciertos factores, como el tamaño, el tipo y la consistencia de los cálculos, la inserción baja (cerca de la papila) de un cístico largo y tortuoso, así como el calibre del mismo, predisponen a algunos pacientes con litiasis a padecer una PA74,75. El 75-80% de las PA son leves o moderadas, y evolucionan favorablemente con tratamiento conservador en pocos días. Sin embargo, un 20-25% de los casos son graves, con una tasa de mortalidad de un 10-50% y una elevada incidencia de complicaciones infecciosas (bacteriemia, colangitis, absceso pancreático y necrosis infectada)76. En unas u otras pueden estar indicadas la CPRE y EE de forma urgente o electiva.
El uso más racional de la CPRE y la EE se sitúa en el grupo de las formas de PAB más graves ya que, en las más moderadas, la litiasis pasa de forma espontánea al duodeno en el 80% de los casos71, como se aprecia en la colangiografía realizada posteriormente, donde no se observa litiasis residual. En estos casos está indicada la CL y la colangiografia intraoperatoria.
En los casos más graves se ha apreciado una litiasis en el conducto biliar cuando se realiza una colangiografía precoz, apreciándose colangitis concomitante en un 15-50% de los casos, según el área geográfica estudiada. En estos casos, la EE ha demostrado disminuir la morbilidad y la mortalidad en estudios no controlados17.
En ensayos clínicos controlados y aleatorizados, la EE ha demostrado tener un papel relevante en las PAB graves.
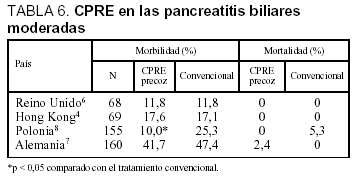
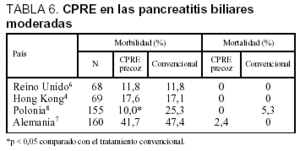
La tabla 6 muestra de forma resumida los resultados de 4 ensayos clínicos en PAB moderadas. La comparación de la CPRE y la EE con un tratamiento convencional no muestra clara ventaja de la primera opción terapéutica en la morbilidad y mortalidad, excepto en el estudio de Polonia, donde los resultados sí son favorables.
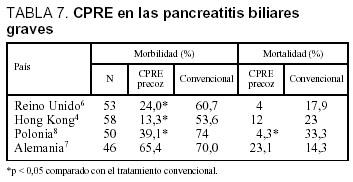
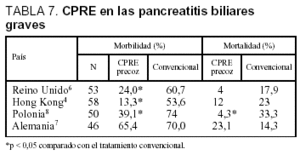
En la tabla 7 se resumen los casos con PAB graves, apreciándose cómo en el grupo tratado con EE precoz la morbilidad tiene una disminución significativa y la mortalidad muestra una tendencia al descenso en los estudios del Reino Unido6, Hong Kong4 y Polonia8, a diferencia de los resultados obtenidos en el estudio de Alemania7. En un metaanálisis77, esta tendencia en la mortalidad tiende a ser también significativa.
Los resultados dispares del estudio alemán podrían explicarse por el tipo de diseño realizado, al incluir a pacientes con PAB sin evidencia de obstrucción en la vía biliar, y por tratarse de un estudio multicéntrico, con la participación de 22 hospitales con un número reducido de pacientes incluidos (en 20 centros, menos de 2 pacientes por año), lo que podría explicar las disparidad de resultados, dada la importancia del nivel de entrenamiento del operador en los resultados obtenidos con esta técnica. Este factor fue controlado en el estudio de Reino Unido y Hong Kong, al ser realizado por un solo centro hospitalario durante un período largo.
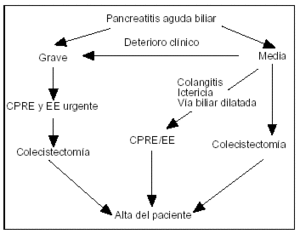
Los resultados de estos estudios permiten aconsejar la práctica urgente, en la primeras 24 y 72 h, de CPRE y EE en los pacientes con PA con sospecha o confirmación de etiología biliar, con coexistencia de colangitis, conductos biliares dilatados, ictericia obstructiva o fallo sistémico como expresión de gravedad76 (fig. 2). La indicación de CPRE en otras situaciones, como la ausencia de mejoría clínica pero sin empeoramiento del paciente en las primeras 24-36 h, o en pancreatitis moderadas, sigue siendo controvertida76. La práctica de la EE protege de otra crisis por PA, por lo que se recomienda su práctica en las PAB graves con complicaciones locales y/o graves, en un conducto biliar sin litiasis demostradas, y en la colelitiasis, si la colecistectomía no es posible, no se contempla78 o supone riesgo, como en caso de embarazo79.
Figura 2. Algoritmo para la terapéutica endoscópica en la pancreatitis aguda biliar.
En la tabla 8 se exponen las indicaciones de la CPRE en las PA en relación con la práctica de una colecistectomía.
Indicación electiva de la CPRE/EE en la PAB
Se ha demostrado que, en cerca del 80% de pacientes con colelitiasis y PA que evolucionan favorablemente con tratamiento médico, los cálculos han pasado espontáneamente71-73. Esto hace suponer que muchas CPRE y EE que se indican pueden ser innecesarias80. Los riesgos asociados a su práctica, así como su coste, han promovido la realización de estudios dirigidos a identificar qué factores pueden predecir la presencia de una coledocolitiasis, y a seleccionar a los pacientes en grupos de alto, medio y bajo riesgo de tener una coledocolitiasis para establecer así la estrategia terapéutica81,82.
Así, Barkun et al81 comunican que la presencia de las siguientes 4 variables: la edad superior a 55 años, la bilirrubina en el momento del ingreso ≥ 1,75 mg/dl, la dilatación de la vía biliar (> 6 mm) en la ecografía y la sospecha ecográfica de coledocolitiasis predicen la presencia de una coledocolitiasis en un 94% de los casos. La ausencia de estas 4 variables se asocia a una probabilidad de coledocolitiasis del 18%. El único estudio82 que incluye sólo a pacientes con PA señala que, de las variables analizadas en un análisis multivariable, el mejor predictor de coledocolitiasis fue un valor de la bilirrubina superior a 1,35 mg/dl al segundo día del ingreso, con una sensibilidad del 90,5% y una especificidad del 63%. Los autores concluyeron que, en pacientes con PA moderada, el descenso de la bilirrubina total por debajo de 1,35 mg/dl al segundo día del ingreso predice con alta probabilidad el paso espontáneo del cálculo; en caso contrario, se debería indicar una CPRE electiva y una EE previa a la CL83,84.
Sin embargo, la experiencia que los cirujanos van adquiriendo en la cirugía laparoscópica ha modificado en pocos años la estrategia de tratamiento. Los cirujanos experimentados pueden ofrecer, hoy día, un tratamiento integral de la litiasis por laparoscopia, no sólo la colecistectomía, sino también la extracción de los cálculos de la vía biliar con la misma eficacia que la EE80, previniendo así las complicaciones a largo plazo de la EE en pacientes jóvenes, como la estenosis papilar y la recurrencia de litiasis85,86.
Actualmente se propone la cirugía laparoscópica como primera opción de tratamiento, siempre que se disponga de un cirujano experto y un endoscopista experimentado, por la eventualidad de que la cirugía fracase. En su defecto, se prefiere realizar CPRE y EE, si procede, previamente a la CL.
La CPRE en las complicaciones de la pancreatitis aguda grave
Una de las complicaciones que acontecen en la evolución tardía de las PA es la disrupción del ducto pancreático, que no sólo se manifiesta clínicamente con seudoquistes, sino también con derrame pleural con una elevada concentración de amilasa, con ascitis pancreática y con fístulas pancreático-cutáneas como resultado del drenaje percutáneo de las colecciones peripancreáticas87,88. Estas disrupciones se encuentran con frecuencia en las pancreatitis agudas necróticas con destrucción del parénquima que, de forma secundaria, lesiona el ducto principal y provoca la salida del jugo pancreático, o bien la necrosis del tejido peripancreático progresa a licuefacción, con la consiguiente organización y eventual evolución a un seudoquiste, que puede estar comunicado con el ducto principal. La formación de un seudoquiste puede ocurrir después de una pancreatitis aguda en más del 10% de los casos. La mayoría de las veces se resuelven espontáneamente en 4-6 semanas, tiempo mínimo para que se forme la pared que los delimita34.
En estos escenarios, no sólo la CPRE permite definir la etiología diagnóstica (litiasis biliar, variante anatómica, pancreatitis crónica), sino también las consecuencias anatómicas (estenosis o fuga) que conllevan la cronificación del proceso. La CPRE permite colocar prótesis pancreáticas transpapilares en pacientes con daño del ducto pancreático, favoreciendo la resolución de los seudoquistes, la ascitis pancreática y las fístulas pancreático-entéricas y pancreático-cutáneas87,88. Recientemente89, en pacientes con PA extremadamente graves, con un índice de gravedad por escáner90 superior a 6 y con disrupción del ducto pancreático, se realiza un abordaje multidisciplinario donde, junto al drenaje endoscópico o percutáneo de las colecciones, y cirugía si existe un síndrome de glándula desconectada por el daño pancreático, se colocan prótesis pancreáticas para controlar la disfuncionalidad del ducto pancreático, apreciándose una disminución de la mortalidad históricamente reseñada del 30 al 11%91-97.
CONCLUSION
La CPRE, asociada o no a la EE, debe estar indicada para casos clínicos de patología biliar con objetivos terapéuticos, si bien la vertiente diagnóstica será cubierta de forma progresiva con la CPRM, al ser no invasiva y conllevar una menor morbilidad como técnica.
La CPRE conlleva riesgos y efectos secundarios, lo que nos debe inducir a seleccionar a los pacientes que más se beneficien, en función de su gravedad y por la persistencia de la causa que desencadenó el cuadro clínico desde el punto de vista fisiopatológico: la obstrucción de la vía biliar.
La disponibilidad de un equipo de especialistas en esta técnica en nuestros hospitales, con recursos técnicos adecuados que permitan ofrecer seguridad y calidad, es algo necesario en el tratamiento de las PAB graves que ingresan en nuestras unidades de cuidados intensivos.