El enfriamiento total o parcial de los seres humanos se ha venido empleando de forma esporádica en una variedad de enfermedades del sistema nervioso central desde hace siglos. Intuitivamente se cree que la hipotermia puede preservar la viabilidad neuronal y aumentar las probabilidades de supervivencia y recuperación funcional.
Sin embargo, no ha sido hasta la última década que se ha generalizado su uso en una situación particular, la parada cardiaca recuperada (PCR), después de la publicación en 2002 de los estudios de Holzer (grupo HACA) y Bernard et al.1,2, que encontraron que la inducción de hipotermia ligera (32-34°C) disminuía la mortalidad y aumentaba la probabilidad de recuperación neurológica tras una PCR extrahospitalaria de causa presumiblemente cardiaca y producida por un ritmo desfibrilable. La recomendación de utilizar hipotermia no se hizo esperar, y se extendió a 2 grupos no evaluados en los ensayos clínicos: los ritmos no desfibrilables y la parada cardiaca ocurrida en el hospital. Como ha ocurrido en otras ocasiones, el deseo por encontrar terapias efectivas en una situación con una mortalidad tan elevada como la PCR se acompaña de una adhesión entusiasta y una valoración poco crítica de los resultados aparentemente favorables, y así es habitual leer referencias a dichos estudios como «de gran tamaño» y «de alta calidad», cuando en realidad se trata de estudios pequeños y con importantes limitaciones metodológicas (tabla 1).
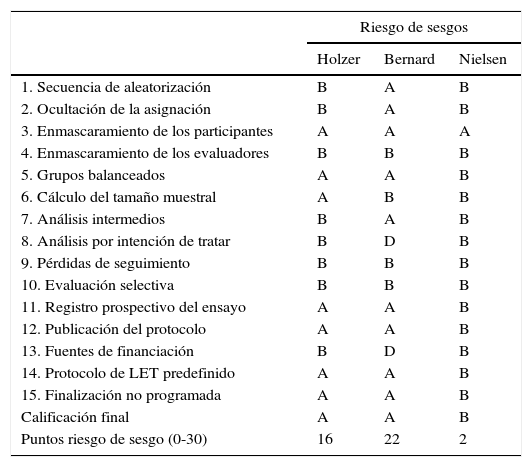
Riesgo de sesgos de los estudios de Holzer (HACA), Bernard y Nielsen sobre hipotermia terapéutica tras la parada cardiaca recuperada
| Riesgo de sesgos | |||
|---|---|---|---|
| Holzer | Bernard | Nielsen | |
| 1. Secuencia de aleatorización | B | A | B |
| 2. Ocultación de la asignación | B | A | B |
| 3. Enmascaramiento de los participantes | A | A | A |
| 4. Enmascaramiento de los evaluadores | B | B | B |
| 5. Grupos balanceados | A | A | B |
| 6. Cálculo del tamaño muestral | A | B | B |
| 7. Análisis intermedios | B | A | B |
| 8. Análisis por intención de tratar | B | D | B |
| 9. Pérdidas de seguimiento | B | B | B |
| 10. Evaluación selectiva | B | B | B |
| 11. Registro prospectivo del ensayo | A | A | B |
| 12. Publicación del protocolo | A | A | B |
| 13. Fuentes de financiación | B | D | B |
| 14. Protocolo de LET predefinido | A | A | B |
| 15. Finalización no programada | A | A | B |
| Calificación final | A | A | B |
| Puntos riesgo de sesgo (0-30) | 16 | 22 | 2 |
| Otros aspectos | |||
|---|---|---|---|
| Número de pacientes incluidos | 275 | 77 | 939 |
| Peso relativo por el tamaño muestral | Bajo | Bajo | Alto |
| Manejo óptimo del grupo control | No | No | Sí |
| Contemporaneidad del estudio | Media | Media | Alta |
Después del apoyo de las sociedades científicas a la hipotermia terapéutica (aunque con un seguimiento menor de lo esperado en la práctica clínica) y la sanción favorable de la colaboración Cochrane, en una práctica cuestionable que consiste en que sean los propios investigadores de los ensayos clínicos los que los evalúan en revisiones sistemáticas y metaanálisis, algunas voces independientes señalaron la escasa calidad de la evidencia en que se basaba la recomendación de la hipotermia y subrayaron la necesidad de llevar a cabo un ensayo clínico más riguroso. El ensayo clínico de Nielsen et al.3, publicado en 2013, triplica en tamaño muestral al de todos los anteriores juntos, da a conocer de forma transparente el protocolo de estudio de forma prospectiva, aplica un tratamiento estricto al grupo control y especifica claramente qué criterios se van a seguir para la limitación del esfuerzo terapéutico, cosa que no se hizo en los anteriores a pesar de ser una práctica frecuente tras la PCR, que podría sesgar claramente los resultados a favor del grupo que los investigadores deseen. Sus resultados muestran que la hipotermia ligera (32-34°C) no mejora la mortalidad ni la recuperación neurológica comparado con el control de la temperatura en rango de normotermia (36°C), o quizá mejor debería llamarse «hipotermia mínima». La tabla 2 detalla las principales características de los 3 principales ensayos clínicos de hipotermia en la PCR1–3, centrándose en su calidad metodológica, y muestra por qué hay que dar más valor al estudio de Nielsen que a los 2 estudios en que se sustentan las recomendaciones de las sociedades científicas.
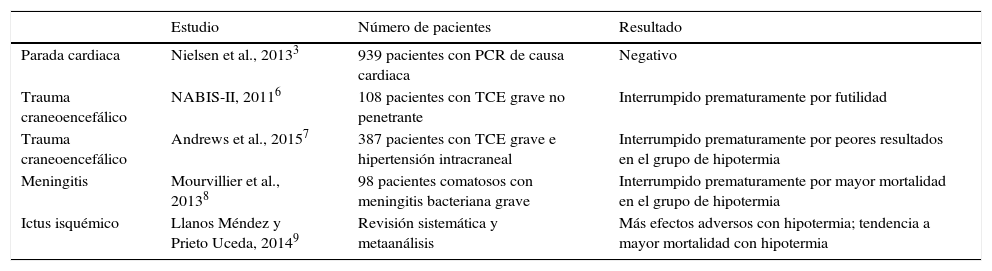
Los grandes ensayos clínicos recientes sobre hipotermia inducida en el enfermo neurocrítico
| Estudio | Número de pacientes | Resultado | |
|---|---|---|---|
| Parada cardiaca | Nielsen et al., 20133 | 939 pacientes con PCR de causa cardiaca | Negativo |
| Trauma craneoencefálico | NABIS-II, 20116 | 108 pacientes con TCE grave no penetrante | Interrumpido prematuramente por futilidad |
| Trauma craneoencefálico | Andrews et al., 20157 | 387 pacientes con TCE grave e hipertensión intracraneal | Interrumpido prematuramente por peores resultados en el grupo de hipotermia |
| Meningitis | Mourvillier et al., 20138 | 98 pacientes comatosos con meningitis bacteriana grave | Interrumpido prematuramente por mayor mortalidad en el grupo de hipotermia |
| Ictus isquémico | Llanos Méndez y Prieto Uceda, 20149 | Revisión sistemática y metaanálisis | Más efectos adversos con hipotermia; tendencia a mayor mortalidad con hipotermia |
PCR: parada cardiorrespiratoria recuperada; TCE: traumatismo craneoencefálico.
Pese a la publicación del ensayo clínico de Nielsen y de estudios observacionales con resultados claramente negativos sobre hipotermia en la parada cardiaca intrahospitalaria4, las sociedades científicas han minusvalorado la evidencia contra la efectividad de la hipotermia, cuando la evidencia a su favor es cuantitativa y cualitativamente inferior. Después de considerar los estudios más recientes, la ILCOR, en una decisión difícil de comprender, ha «templado» su recomendación, dejando a los clínicos elegir y mantener durante un mínimo de 24h una temperatura diana entre el amplio rango de 32 y 36°C5, pero sin iniciar el enfriamiento antes de llegar al hospital, pues el tratamiento que beneficiaría unos minutos después puede perjudicar si se administra antes10.
Los mecanismos teóricos por los que la hipotermia podría tener un efecto neuroprotector en la clínica humana son muy variados. Ello permite suponer que podría ser efectiva en distintas enfermedades del sistema nervioso central, y así la hipotermia se ha ensayado en multitud de enfermedades neurológicas graves, siendo las principales por su frecuencia e impacto sanitario el traumatismo craneoencefálico grave6,7, la meningitis bacteriana aguda8 y el ictus isquémico agudo9. En todas ellas sin excepción, la hipotermia ha arrojado resultados negativos o perjudiciales en los ensayos clínicos más recientes y de mayor relevancia (tabla 2). La ausencia de efectividad de la hipotermia en tal variedad de circunstancias clínicas cuestiona muy seriamente la plausibilidad biológica de este tratamiento en el paciente neurocrítico, y el exceso de efectos adversos y mortalidad en algunos de ellos7-9 obliga a plantearse una moratoria en su uso.
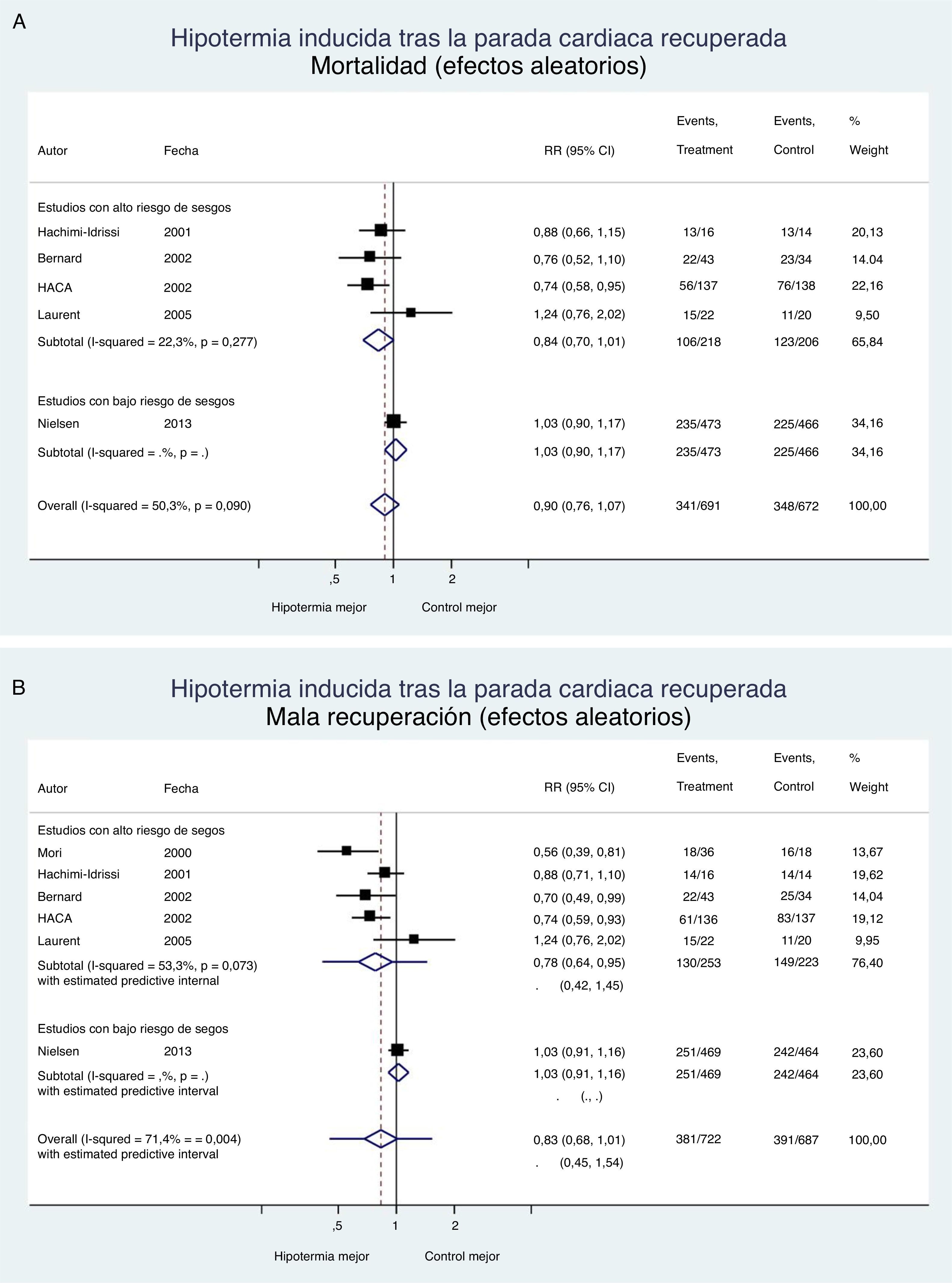
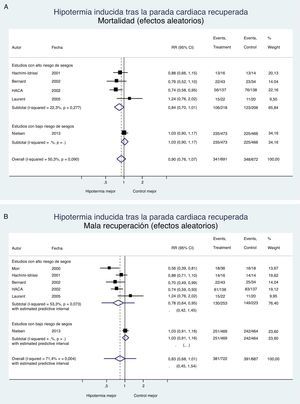
Siempre es una mala noticia que un tratamiento resulte inefectivo o perjudicial; al menos, las lecciones aprendidas de los ensayos clínicos deben servir para evitar persistir en el error e incurrir en un aumento de costes y yatrogenia. La figura 1 resume la evidencia de los ensayos clínicos realizados para evaluar el efecto de la hipotermia inducida sobre la mortalidad y la recuperación neurológica en la parada cardiaca recuperada; el efecto se evalúa mediante un metaanálisis de efectos aleatorios realizado por los autores con el paquete STATA v 13.1. Podemos concluir que la hipotermia no ha demostrado efectividad en la parada cardiaca, como tampoco en otras enfermedades del sistema nervioso central (tabla 2); actualmente existen datos suficientes para retirar la recomendación de su uso, y si las sociedades científicas implicadas consideran que persiste la suficiente incertidumbre («equipoise»), pueden promover un nuevo ensayo clínico, donde se despejen definitivamente las dudas sobre qué temperatura se debe aplicar a los pacientes con PCR. Mientras tanto, la evidencia existente lo que dicta es la evitación de la hipertermia y el control activo de la temperatura en el rango de la normotermia o una hipotermia mínima (36°C), pero no más abajo.
Hipotermia inducida en la parada cardiaca recuperada. Mortalidad y recuperación neurológica (metaanálisis con modelo de efectos aleatoriosa). A) Efecto de la hipotermia sobre la mortalidad. B) Efecto de la hipotermia sobre la recuperación neurológica. Además de los intervalos de confianza se incluyen los intervalos predictivos estimados.
a El modelo de efectos aleatorios penaliza los estudios de gran tamaño muestral y bajo riesgo de sesgos, como el de Nielsen, frente a los estudios pequeños y de alto riesgo de sesgos.
Los autores declaran no tener ningún conflicto de intereses.