Estimar la incidencia de los errores de medicación en los servicios de Medicina Intensiva españoles.
DiseñoAnálisis post hoc del estudio SYREC. Estudio observacional longitudinal con seguimiento de 24h de una cohorte de pacientes ingresados en los servicios de Medicina Intensiva participantes.
ÁmbitoServicios de Medicina Intensiva españoles.
PacientesPacientes ingresados en los servicios de Medicina Intensiva participantes en el estudio SYREC durante el periodo de inclusión.
Variables principales de interésRiesgo, riesgo individual y tasa de errores de medicación.
ResultadosParticiparon 79 servicios de Medicina Intensiva, incluyéndose 1.017 pacientes, registrándose 591 (58%) con al menos un incidente. De estos, 253 (43%) presentaron al menos un incidente relacionado con la medicación. El número total de incidentes notificados fue de 1.424, de los cuales 350 (25%) fueron errores de medicación. El riesgo que tiene un paciente de sufrir un error de medicación por ingresar en un servicio de Medicina Intensiva es del 22% (RIQ: 8%, 50%), mientras que el riesgo individual es del 21% (RIQ: 8%, 42%). La tasa de errores de medicación fue de 1,13 errores de medicación por 100 pacientes/día de estancia. La mayoría ocurrieron en la fase de prescripción (34%) y administración (28%); el 16% produjeron daño al paciente y un 82% se consideraron «sin duda evitables».
ConclusionesLos errores de medicación constituyen una de las clases de incidentes más frecuentes en el paciente crítico, siendo más habituales en las fases de prescripción y administración. Aunque la mayoría no tienen consecuencias clínicas, un porcentaje significativo causan un daño al paciente, siendo en una elevada proporción evitables.
To estimate the incidence of medication errors in Spanish intensive care units.
DesignPost hoc study of the SYREC trial. A longitudinal observational study carried out during 24hours in patients admitted to the ICU.
SettingSpanish intensive care units.
PatientsPatients admitted to the intensive care unit participating in the SYREC during the period of study.
Main variables of interestRisk, individual risk, and rate of medication errors.
ResultsThe final study sample consisted of 1017 patients from 79 intensive care units; 591 (58%) were affected by one or more incidents. Of these, 253 (43%) had at least one medication-related incident. The total number of incidents reported was 1424, of which 350 (25%) were medication errors. The risk of suffering at least one incident was 22% (IQR: 8-50%) while the individual risk was 21% (IQR: 8-42%). The medication error rate was 1.13 medication errors per 100 patient-days of stay. Most incidents occurred in the prescription (34%) and administration (28%) phases, 16% resulted in patient harm, and 82% were considered “totally avoidable”.
ConclusionsMedication errors are among the most frequent types of incidents in critically ill patients, and are more common in the prescription and administration stages. Although most such incidents have no clinical consequences, a significant percentage prove harmful for the patient, and a large proportion are avoidable.
Hoy en día se reconoce que la provisión de asistencia sanitaria entraña unos riesgos excesivos en comparación con otras actividades o incluso con otras situaciones consideradas de riesgo. A las consecuencias personales en la salud de los pacientes por estos daños hay que añadir el elevado impacto económico y social de los mismos. Por ello, la identificación y la prevención de estos riesgos constituyen una estrategia prioritaria en las políticas de calidad de los sistemas sanitarios, implicándose las autoridades y organizaciones sanitarias de numerosos países desarrollados, entre ellos España1, y también organismos internacionales, como la Unión Europea, el Consejo de Europa y la Organización Mundial de la Salud2.
Al respecto se han realizado estudios multicéntricos de referencia en diferentes países para analizar de forma global los eventos adversos (EA) ligados a la asistencia sanitaria en los hospitales, estimándose una tasa que oscila entre un 4 y un 17%, identificando los EA relacionados con el uso de medicamentos como uno de los tipos más habituales3.
En España, el Estudio Nacional de Efectos Adversos (ENEAS 2005) confirmó estos resultados. Aproximadamente el 10% de los pacientes que acuden a un hospital presentan un EA, siendo también los medicamentos la causa más frecuente (37,4%), de los que una proporción elevada (34,8%) resultaron ser prevenibles4.
Respecto al uso de los medicamentos se debe tener en cuenta que, además del riesgo intrínseco de producir reacciones adversas cuando se usan en condiciones apropiadas, provocan también numerosos EA por fallos o errores durante su utilización clínica, es decir, los denominados «errores de medicación» (EM).
En este contexto se habla de «uso seguro de los medicamentos» y se señala que, para garantizar la seguridad de los pacientes, se deben diseñar sistemas de utilización de medicamentos a prueba de errores provistos de las medidas necesarias para reducirlos al máximo o garantizar que, si estos ocurren, no causen daño a los pacientes.
El problema cobra especial relevancia en el ámbito del enfermo crítico donde los medicamentos constituyen uno de los principales recursos terapéuticos. El hecho de que muchos de ellos se consideren de alto riesgo y se utilicen por vía endovenosa, unido a la gravedad y complejidad de los pacientes, así como la necesidad de una comunicación estrecha entre los diferentes profesionales son factores que aumentan el riesgo de que se produzcan EM5–8.
En España hay poca información disponible acerca de los EA en el ámbito del enfermo crítico y aún es menor cuando nos referimos a los relacionados con la medicación. Por este motivo, a través de un convenio de colaboración entre el Ministerio de Sanidad y Política Social y la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC), se desarrolló el estudio multicéntrico «Seguridad y Riesgo en el Enfermo Crítico» (SYREC) cuyo objetivo fue estimar la incidencia de EA e incidentes sin daño (ISD), clasificarlos y evaluar su impacto y evitabilidad. Los resultados de dicho estudio han sido publicados recientemente9.
Los objetivos del estudio fueron estimar la incidencia de los ISD y los EA relacionados con la medicación en los servicios de Medicina Intensiva (SMI) españoles y analizar sus características, gravedad y evitabilidad a partir de los resultados del estudio SYREC.
Pacientes y métodosDiseñoEstudio observacional longitudinal con seguimiento de 24h de una cohorte de pacientes ingresados en los SMI participantes en el estudio post hoc del estudio SYREC.
Criterios de inclusiónEntraron en el estudio todos los pacientes ingresados en los SMI participantes durante el periodo de observación, incluyendo los que ingresaron, fueron dados de alta o fallecieron durante las 24h de seguimiento. Se incluyeron los ISD y los EA ocurridos, detectados y notificados durante el periodo de observación en la unidad, así como aquellos ocurridos fuera de la unidad pero que constituyeron el motivo de ingreso en la misma.
Variables y medicionesPrincipalIncidencia de los EM (riesgo, riesgo individual y tasa).
SecundariasRelacionadas con el hospital y el SMI: número de camas del hospital, número de camas de la unidad, tipo de unidad (médica, quirúrgica, coronaria, traumatológica, polivalente, pediátrica, otras), grado de ocupación y carga de trabajo cuantificada por la escala «Nine Equivalents of nursing Manpower use Score» (NEMS)10.
Relacionadas con el paciente: edad y sexo.
Características del EM: proceso de la cadena terapéutica donde se originó y tipo de error según la «Clasificación del EM del grupo Ruíz Jarabo»11.
Gravedad del EM: para su evaluación se utilizó una adaptación de la «Clasificación del EM del grupo Ruiz Jarabo»11. Los cambios introducidos afectaron a las categorías A y B que se unificaron. Debido a la dificultad, en ocasiones, de valorar las consecuencias del incidente se añadió una nueva categoría: la D (tabla 1).
Categorías de gravedad de los EM (adaptación de Ruiz Jarabo)11
| Categoría | Definición |
| A | Circunstancias o situaciones con capacidad para producir un incidente pero que no llegan a producirlo por descubrirse y solucionarse antes de llegar al paciente |
| B | El incidente alcanzó al paciente y no le causó daño. No requirió monitorización ni intervención |
| C | El incidente alcanzó al paciente y no le causó daño, pero precisó monitorización y/o intervención para comprobar que no le había causado daño |
| D | El incidente causó un daño imposible de determinar |
| E | El incidente contribuyó o causó daño temporal al paciente y precisó intervención |
| F | El incidente contribuyó o causó daño temporal al paciente y precisó o prolongó la hospitalización |
| G | El incidente contribuyó o causó daño permanente al paciente |
| H | El incidente comprometió la vida del paciente y se precisó intervención para mantener su vida |
| I | El incidente contribuyó o causó la muerte del paciente |
Fuente: Otero López MJ et al11.
Evitabilidad del EM: de acuerdo con la valoración del observador, los ISD y los EA se clasificaron en sin duda evitables, posiblemente evitables, posiblemente inevitables e inevitables.
ProcedimientoSe invitó a participar a todos los SMI de España (220 unidades) a través de la página web de la SEMICYUC, por correo electrónico y por correo ordinario. Cien unidades aceptaron, 21 de las cuales finalmente no completaron el estudio siendo excluidas. En cada unidad se designaron 2 coordinadores, médico y Diplomado Universitario en Enfermería (DUE) a los que se les envió, con el objetivo de estandarizar los criterios de recogida, un documento con el diseño e instrucciones del estudio, así como material de apoyo y formativo para difundir entre todos los profesionales de las unidades antes del inicio del periodo de observación.
Para la recogida de datos se elaboró un cuestionario que se distribuyó en formato papel. El día del estudio todos los médicos, DUE y auxiliares cumplimentaron de forma voluntaria y anónima los cuestionarios correspondientes. Los coordinadores de cada centro comprobaron la correcta cumplimentación de los mismos introduciéndolos en un formato electrónico y enviándolos por correo electrónico a los investigadores principales del estudio.
Control de calidad de la recogida de datosTodos los incidentes comunicados fueron revisados de forma individual por los investigadores principales. Posteriormente, se celebró una reunión de consenso para revisar los discrepantes y decidir su inclusión o exclusión, así como para reclasificar aquellos que no se consideraron correctamente clasificados.
Análisis estadísticoEn el análisis univariante se incluyeron las medidas de frecuencia absolutas para cada centro, es decir, número de pacientes, número total de EM, de ISD, de EA y el resto de las variables del estudio. Como medidas de frecuencia relativas se calcularon el riesgo (incidencia acumulada) y la tasa (densidad de incidencia) para cada uno de los EM, ISD y EA. En la tabla 2 se refieren las definiciones utilizadas.
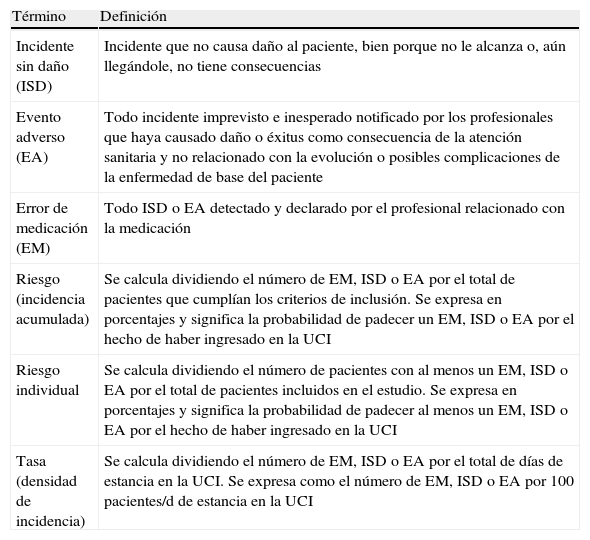
Definiciones
| Término | Definición |
| Incidente sin daño (ISD) | Incidente que no causa daño al paciente, bien porque no le alcanza o, aún llegándole, no tiene consecuencias |
| Evento adverso (EA) | Todo incidente imprevisto e inesperado notificado por los profesionales que haya causado daño o éxitus como consecuencia de la atención sanitaria y no relacionado con la evolución o posibles complicaciones de la enfermedad de base del paciente |
| Error de medicación (EM) | Todo ISD o EA detectado y declarado por el profesional relacionado con la medicación |
| Riesgo (incidencia acumulada) | Se calcula dividiendo el número de EM, ISD o EA por el total de pacientes que cumplían los criterios de inclusión. Se expresa en porcentajes y significa la probabilidad de padecer un EM, ISD o EA por el hecho de haber ingresado en la UCI |
| Riesgo individual | Se calcula dividiendo el número de pacientes con al menos un EM, ISD o EA por el total de pacientes incluidos en el estudio. Se expresa en porcentajes y significa la probabilidad de padecer al menos un EM, ISD o EA por el hecho de haber ingresado en la UCI |
| Tasa (densidad de incidencia) | Se calcula dividiendo el número de EM, ISD o EA por el total de días de estancia en la UCI. Se expresa como el número de EM, ISD o EA por 100 pacientes/d de estancia en la UCI |
Las variables cualitativas se presentan mediante distribución de frecuencias. Como medidas de tendencia central para las variables cuantitativas se utiliza la media y la desviación estándar (DE) como medida de dispersión o la mediana y el rango intercuartil (RIQ) en caso de distribuciones asimétricas.
En el análisis bivariante, para explorar la posible asociación entre las variables cualitativas, se utilizó el test de ji-cuadrado. Se contrastó la diferencia de medias con el test de la t de Student para muestras independientes o el análisis de la varianza para más de dos medias cuando las variables se distribuyeron normalmente y previo estudio de la homogeneidad de varianzas. En los casos de distribución asimétrica se utilizó el test de la mediana como test de contraste de hipótesis. Se consideró un nivel de significación estadística de p<0,05.
Para el procesamiento de los datos recopilados en los formularios se utilizó una base de datos Access para su posterior explotación estadística con el programa SPSS versión 15.0.
Confidencialidad y aspectos éticosEn todo momento se garantizó la confidencialidad y anonimato de la información obtenida en relación con los pacientes, profesionales y SMI participantes en el estudio. Los resultados de este trabajo no son vinculantes para los profesionales ni para los pacientes de forma directa y se han publicado tanto los resultados positivos como los de carácter negativo. Debido a que el estudio fue observacional y no se realizó ninguna intervención se consideró innecesario solicitar un consentimiento informado. Cada SMI fue responsable de obtener los permisos necesarios a nivel local.
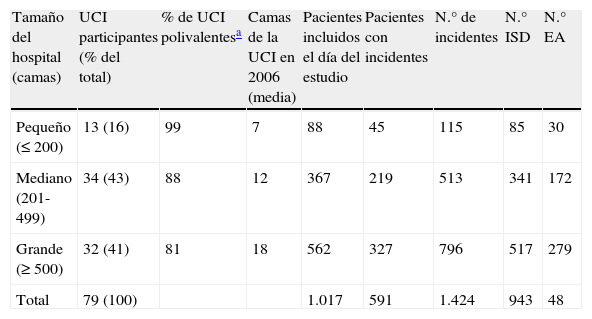
ResultadosParticiparon en el estudio 79 SMI pertenecientes a 76 hospitales. Atendiendo al tamaño del hospital, el 84% de los SMI participantes pertenecían a hospitales medianos y grandes. En relación con el tipo de unidad, la mayor parte fueron SMI polivalentes, especialmente en los hospitales de tamaño pequeño y mediano (tabla 3). La ocupación media de los SMI el día de seguimiento fue del 80% (IQR 64%-99%). No existieron diferencias estadísticamente significativas entre dicha variable y el tamaño del hospital.
Número de unidades participantes por tamaño de hospital, tipo y tamaño de UCI y número de casos aportados
| Tamaño del hospital (camas) | UCI participantes (% del total) | % de UCI polivalentesa | Camas de la UCI en 2006 (media) | Pacientes incluidos el día del estudio | Pacientes con incidentes | N.° de incidentes | N.° ISD | N.° EA |
| Pequeño (≤200) | 13 (16) | 99 | 7 | 88 | 45 | 115 | 85 | 30 |
| Mediano (201-499) | 34 (43) | 88 | 12 | 367 | 219 | 513 | 341 | 172 |
| Grande (≥500) | 32 (41) | 81 | 18 | 562 | 327 | 796 | 517 | 279 |
| Total | 79 (100) | 1.017 | 591 | 1.424 | 943 | 48 |
EA: eventos adversos; ISD: incidentes sin daño; UCI: unidades de cuidados intensivos.
La carga de trabajo para enfermería valorada con la escala NEMS fue analizada en los 65 hospitales de los que se disponían los datos, encontrándose diferencias estadísticamente significativas entre su media y el tamaño del hospital, siendo mayor en los hospitales grandes que en los pequeños.
Un total de 1.017 pacientes fueron incluidos en el estudio, registrándose 591 (58%) con al menos un incidente, 381 (64,5%) hombres y 210 (35,5%) mujeres. De estos 591 pacientes, 253 (43%) sufrieron al menos un EM. La edad media para los hombres fue de 61,52 años (DE: 16,38) y para las mujeres de 61,84 años (DE: 17,35), resultando una edad media global de 61,63 años (DE: 16,72). No se encontraron diferencias estadísticamente significativas en cuanto a la incidencia entre ambos sexos. Asimismo, el porcentaje de pacientes que presentaron EM fue similar, independientemente del tamaño del hospital (p=0,34).
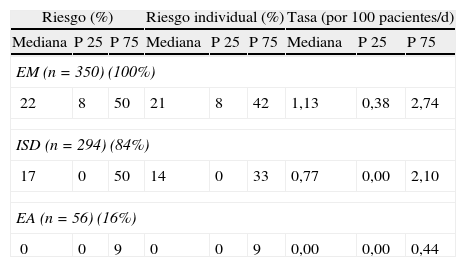
El número total de incidentes notificados fue de 1.424, de los cuales 350 (25%) estuvieron relacionados con la medicación, constituyendo la clase de incidentes notificados con mayor frecuencia. En la tabla 4 se muestran los resultados correspondientes a riesgo, riesgo individual y tasa para los EM, los ISD y los EA notificados.
Riesgo, riesgo individual y tasa de EM, ISD y EA
| Riesgo (%) | Riesgo individual (%) | Tasa (por 100 pacientes/d) | ||||||
| Mediana | P 25 | P 75 | Mediana | P 25 | P 75 | Mediana | P 25 | P 75 |
| EM (n=350) (100%) | ||||||||
| 22 | 8 | 50 | 21 | 8 | 42 | 1,13 | 0,38 | 2,74 |
| ISD (n=294) (84%) | ||||||||
| 17 | 0 | 50 | 14 | 0 | 33 | 0,77 | 0,00 | 2,10 |
| EA (n=56) (16%) | ||||||||
| 0 | 0 | 9 | 0 | 0 | 9 | 0,00 | 0,00 | 0,44 |
EA: eventos adversos; EM: error de medicación; ISD: incidente sin daño.
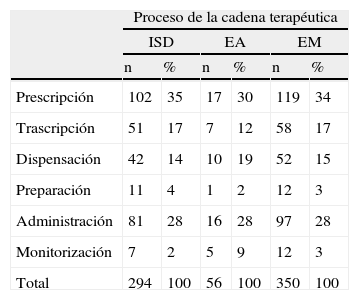
En cuanto a las características de los EM, según el proceso de la cadena terapéutica donde ocurrieron, se notificaron con mayor frecuencia los acontecidos en la fase de prescripción, con un 34% de los casos, seguidos de los EM relacionados con la administración, que representaron un 28% del total de los EM notificados (tabla 5).
Proceso de la cadena terapéutica donde se detecta el error
| Proceso de la cadena terapéutica | ||||||
| ISD | EA | EM | ||||
| n | % | n | % | n | % | |
| Prescripción | 102 | 35 | 17 | 30 | 119 | 34 |
| Trascripción | 51 | 17 | 7 | 12 | 58 | 17 |
| Dispensación | 42 | 14 | 10 | 19 | 52 | 15 |
| Preparación | 11 | 4 | 1 | 2 | 12 | 3 |
| Administración | 81 | 28 | 16 | 28 | 97 | 28 |
| Monitorización | 7 | 2 | 5 | 9 | 12 | 3 |
| Total | 294 | 100 | 56 | 100 | 350 | 100 |
EA: evento adverso; EM: Error de medicación; ISD: incidente sin daño.
Atendiendo a las posibles consecuencias de los EM mediante la clasificación en categorías según gravedad, un 83% se notificaron como ISD principalmente de las categorías A y B (tabla 6). Los EM relacionados con los procesos de prescripción, trascripción, dispensación y administración fueron más frecuentes del tipo ISD. Los de preparación y monitorización no mostraron diferencias significativas en su frecuencia entre ISD y EA.
Gravedad y evitabilidad de los EM
| Categoría de gravedad de los EM (n=350) (100%) | ||||||||
| ISD (n=294) (84%) | EA (n=56) (16%) | |||||||
| A | B | C | D | E | F | G | H | I |
| n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) |
| 102 (29,1) | 154 (44,0) | 38 (10,9) | 36 (10,3) | 14 (4,0) | 1 (0,3) | 0 (0,0) | 4 (1,1) | 1 (0,3) |
| Evitabilidad de los EM | |||||||
| ISD (n=294) | EA (n=56) | ||||||
| Sin duda evitable | Posiblemente evitable | Posiblemente inevitable | Sin duda inevitable | Sin duda evitable | Posiblemente evitable | Posiblemente inevitable | Sin duda inevitable |
| n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) |
| 255 (86,7) | 34 (11,6) | 4 (1,4) | 1 (0,3) | 33 (58,9) | 19 (33,9) | 1 (1,8) | 3 (5,4) |
EA: eventos adversos; EM: Errores de medicación; ISD: incidente sin daño.
Finalmente, los EM notificados fueron considerados mayoritariamente como «sin duda evitables» (82%) frente al resto de las categorías de evitabilidad. Se consideraron «sin duda evitables» o «probablemente evitables» el 98% de los ISD y el 93% de los EA (tabla 6).
DiscusiónLa tasa de participación (33%) de los SMI en nuestro trabajo es similar o incluso superior a la de otros estudios multicéntricos de ámbito nacional realizados hasta la fecha12,13. Este resultado puede ser indicativo de que en los últimos años se ha producido un interés creciente por el conocimiento de la situación real de los SMI españoles en cuanto a la seguridad del paciente14.
En la aparición de los EM en los SMI están presentes, entre otros factores contribuyentes, la gravedad del paciente y la carga de trabajo soportada por el personal de enfermería que habitualmente se relacionan con el número de camas15. Sin embargo, en nuestro estudio, aunque no hubo diferencias estadísticamente significativas ni en el índice de ocupación ni en el número de pacientes atendido por cada enfermero, sí las hubo en la escala NEMS que fue superior en los hospitales de mayor tamaño. A pesar de ello, no se han encontrado diferencias estadísticamente significativas en la tasa de incidencia de EM.
Quizá el tamaño del hospital no sea una característica apropiada para agrupar los SMI. Por tanto, pudiera ser más interesante buscar una combinación entre la complejidad del paciente y las cargas de trabajo de los profesionales para clasificar los diferentes tipos de unidades a la hora de plantearnos futuros estudios de errores ligados a la asistencia del paciente crítico.
De acuerdo con los resultados de nuestro trabajo, los EM suponen el tipo de incidentes notificados con mayor frecuencia, representando el 25% del total. Estos resultados están en la línea de los encontrados en el estudio ENEAS realizado en España, donde el mayor número de EA detectados en el ámbito hospitalario se relacionó también con la medicación4.
En un entorno más específico como es un SMI, Valentin et al., mediante un estudio multicéntrico internacional metodológicamente similar al nuestro, confirmaron que los EM están entre los incidentes más habitualmente descritos16. Cabe destacar que dicho trabajo difiere del nuestro en relación con los tipos de EM notificados ya que únicamente se tuvieron en cuenta los más habituales, es decir, los que suceden en las fases de prescripción y administración. Por el contrario, en nuestro estudio se incluyeron todos aquellos EM detectados en cualquier fase del proceso de la cadena terapéutica.
El «Adverse Drug Event Prevention Study»7, estudio de referencia sobre los EM en pacientes hospitalizados que combina la revisión de historias clínicas con la declaración voluntaria de EA, explica la alta incidencia de los EM en los SMI como consecuencia de que los enfermos críticos reciben el doble de fármacos que el resto de los pacientes, hallazgos que se confirman en el trabajo de Cullen et al8.
Otras razones que justificarían estos resultados son el continuo cambio en la situación clínica de los pacientes que requiere modificaciones y ajustes de dosis, la gran cantidad de tratamientos recibidos (muchos de ellos considerados de alto riesgo), la vía intravenosa como vía de administración más común y el hecho de que en muchas ocasiones los pacientes se encuentran bajo efectos de sedación que anulan la posibilidad de detectar por sí mismos errores del personal sanitario7,8.
Sin embargo, los resultados aportados en este tipo de estudios son muy variables y dicha variación puede estar influida por la definición de los EM utilizada en la investigación, el método de detección empleado para determinar este tipo de incidentes, los grupos farmacoterapéuticos implicados, la etapa del proceso que se evalúa y la inclusión o exclusión de las diversas vías de administración empleadas, lo que hace difícil la comparación entre ellos16,17. De esta manera, puede oscilar entre 1,2 EM por 1.000 pacientes/d cuando se utiliza la declaración voluntaria, 106 EM por 1.000 pacientes/d cuando se valoran los relacionados con las perfusiones continuas o 947 por 1.000 pacientes/d cuando se evalúan los errores en la fase de prescripción18,19.
Es bien conocido que los EM pueden suceder en cualquiera de las etapas del proceso terapéutico17, siendo más frecuentes los que se producen durante la prescripción y administración. Nuestro estudio, con un 34 y 28% de los errores, respectivamente, confirman los resultados hallados en otros trabajos20–24.
No fue el objetivo de nuestro estudio analizar las causas de los EM debido a que el documento de recogida de datos no fue diseñado específicamente para tal fin. Sin embargo, cabe destacar que, al igual que en el trabajo de Ridley et al., la mayoría de errores de prescripción registrados fueron debidos a órdenes ambiguas, nomenclatura incorrecta y letra ilegible20, mientras que las situaciones que más se repitieron en relación con los errores de administración fueron las omisiones y los retrasos en la hora de la administración, resultados similares a los obtenidos por Valentin et al25.
Con respecto a la definición de gravedad, la ausencia de escalas para referirse a ella hace aún más difícil la posibilidad de concretar de manera uniforme este concepto y, por tanto, la comparación con otros estudios. Sin embargo, la mayoría de trabajos detectan una tasa elevada de ISD26,27. En nuestro caso la tasa es aún mayor, 18 ISD por 100 pacientes/d, representando el 84% de los EM (tabla 6).
Como cabe esperar en cualquier estudio de declaración voluntaria, los profesionales pueden sentirse intimidados a comunicar casos con un daño grave en los que ellos mismos se encuentren implicados. Sin embargo, es necesario poner de manifiesto que en nuestro estudio se notificaron 51 EM (14%) que produjeron un daño temporal al paciente y 5 EM (4%) que ocasionaron un daño permanente, uno de ellos con resultado de muerte.
En cuanto a su evitabilidad, los EM fueron considerados mayoritariamente «sin duda evitables» frente al resto de categorías posibles de evitabilidad. Al igual que en otros estudios26–28, el hecho demostrado de que los EM son por naturaleza evitables en la mayoría de los casos (el 93 y 98% de los EA e ISD, respectivamente, lo son en nuestro estudio) debe hacernos reflexionar sobre el diseño de estrategias orientadas precisamente a impedir que sucedan. Todo lo anterior pone de manifiesto la necesidad de profundizar en el conocimiento y epidemiología de los EM en el enfermo crítico. Solo el análisis detallado del problema permitirá establecer estrategias que ayuden a conseguir un uso más seguro.
Entre las principales limitaciones de nuestro trabajo cabe destacar que se trata de un estudio descriptivo y que, por tanto, no se puede confirmar ninguna hipótesis de asociaciones entre variables. Las asociaciones que pudieran aparecer deberían ser confirmadas en posteriores trabajos con un diseño analítico.
En lo que respecta a la infranotificación, es una limitación propia de los estudios con sistema de notificación voluntario y anónimo como herramienta de recogida de datos, bien por falta de conocimiento de qué es lo que hay que notificar, bien por falta de concienciación de que se ha producido un error o bien por miedo a represalias. Este aspecto puede haber influenciado nuestro estudio, aunque pensamos que también se han sumado otros factores que han favorecido claramente la notificación como que los resultados del estudio podrían haber sido influidos por el sesgo de selección inherente a todos aquellos estudios en los que la participación es voluntaria, siendo posible que al proyecto se hayan adherido los hospitales más concienciados y motivados con la seguridad del paciente y, por tanto, más proclives a la notificación. Tener un coordinador médico y de enfermería en cada hospital participante y haber promovido la formación de los profesionales ha podido contribuir a una mayor notificación. Por otro lado, el corto periodo de tiempo de recogida de datos, 24h, puede haber favorecido también el entusiasmo entre los profesionales motivándoles a notificar. Por todo lo anterior, consideramos que, globalmente, nuestro trabajo ha favorecido la notificación.
Hay que destacar también que el estudio SYREC no fue diseñado específicamente para la detección y notificación de EM9 y que, por tanto, la incidencia obtenida puede ser menor de la que cabría esperar en un estudio diseñado para tal fin. Además, en la mayor parte de EM notificados, no se especificó el fármaco implicado puesto que el documento de recogida solo obligaba a cumplimentar la fase del proceso terapéutico donde se había detectado. Por este motivo resulta imposible realizar un análisis más riguroso de los grupos farmacoterapéuticos implicados con mayor frecuencia a diferencia de otros trabajos publicados22,23.
Otro sesgo a tener en cuenta en este tipo de estudios, y que puede haber influido en el número de EM notificados, es el conocido como efecto Hawthorne, consistente en nuestro caso, en la aplicación de prácticas más seguras el día de estudio por el hecho de sentirse vigilado.
La clasificación de los incidentes y sus consecuencias contiene elementos de subjetividad que en nuestro estudio podrían estar magnificados al incluir a todos los profesionales como notificadores de incidentes potenciando la variabilidad interobservador. La formación básica previa no permite asegurar la experiencia suficiente para categorizar los incidentes de forma correcta ni se han realizado análisis de concordancia. La utilización de definiciones preestablecidas y el control de calidad posterior con la revisión de todos los incidentes por los investigadores principales del estudio han intentado minimizar esta limitación.
Finalmente, el corto periodo de seguimiento, que limita la información sobre las consecuencias a medio plazo de los EA detectados e impide la detección de EA cuyas consecuencias se hacen patentes días después, puede haber ocasionado que algún EA haya pasado desapercibido, infravalorando la gravedad y, por tanto, influyendo en el resultado.
Con las limitaciones mencionadas anteriormente, la principal aportación de nuestro estudio es proporcionar información sobre los EM que se producen en los pacientes ingresados en los SMI españoles. Aunque se dispone de publicaciones de referencia en diferentes países, es necesario disponer de estudios epidemiológicos propios que objetiven que nuestros SMI tienen los mismos problemas de seguridad, ayudando así a concienciar sobre la importancia de un problema poco estudiado en nuestro medio y, posiblemente por ello, infravalorado.
Como conclusión podríamos decir que los EM constituyen una de las clases de incidentes más frecuentes en el paciente crítico, siendo más habituales en las fases de prescripción y administración. Aunque la mayoría no tienen consecuencias clínicas, un porcentaje significativo causan un daño al paciente, siendo en una elevada proporción evitables. Por este motivo debemos intentar desarrollar estrategias específicas dirigidas a conseguir un uso seguro de los fármacos en el ámbito del paciente crítico.
FinanciaciónEstudio realizado a través de un convenio de colaboración entre el Ministerio de Sanidad, Servicios Sociales e Igualdad y la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores del estudio agradecen a los coordinadores de los SMI participantes el apoyo prestado para la realización del trabajo.
Cánovas Robles J, Perales Pastor R, Hospital General Universitario de Alicante (Alicante); Sánchez Ortega D, Serrano Calvache JA, Hospital de Torrecárdenas (Almería); De Rojas Román JP, Ramos Carbonero Y, Hospital Comarcal de Antequera (Antequera); Gutiérrez Fernández MJ, Fernández Álvarez V, Hospital San Agustín (Avilés); Umaran Sarachu MI, Monguillo Martiregui MJ, Hospital de Cruces (Baracaldo); Fernández Dorado F, Figueras Coloma E, Centro Médico Delfos (Barcelona); Morillas Pérez J, Portillo Jaurena E, SCIAS-Hospital de Barcelona (Barcelona); Sánchez Segura JM, Sola Sole N, Hospital Santa Creu i Sant Pau (Barcelona); Zavala Zegarra E, Cirerea A, Hospital Clínic - UCI Quirúrgica (Barcelona); Vázquez Sánchez A, Abad Peruga V, Hospital del Mar (Barcelona); Robles González A, Borja García MI, Hospital Vall D’Hebron-Traumatología (Barcelona); Bellot Iglesias JL, Martínez Molina M, Hospital de Baza (Baza); Romero Pellerrejo J, Campillo Temiño C, Complejo Hospitalario de Burgos (Burgos); Martínez Hernández J, Alarcón Simarro N, Hospital Santa María del Rosell (Cartagena); Álvaro Sánchez R, Bernat Adell A, Hospital Universitario Asociado General de Castelló, (Castelló); Molina Domínguez E, Ortega Carnicer J, Hospital General de Ciudad Real (Ciudad Real); Alcalá López A, Pastor M, Hospital General Universitario de Elche (Elche); Palomeque Rico A, Nicolás Zambudio G, Hospital Sant Joan de Deu (Espluges); Alonso Ovies A, Balugo Huertas S, Hospital de Fuenlabrada (Fuenlabrada); Audicana Uriarte J, Sánchez Villamar AM, Hospital de Galdakao (Galdakao); Álvarez Villuendas A, Garfingou Llenas D, Hospital Dr. Josep Trueta (Girona); Roca Guiseris J, García R, Hospital Virgen de las Nieves (Granada); Fernández del Campo R, Buendía F, Hospital de Hellín (Hellín); Bartual Lobato E, García Verdejo JA, Hospital Can Misses (Ibiza); Verduras Ruiz MA, Rodrigo Frontelo R, Hospital Severo Ochoa (Leganés); Pavía Pesquera MC, Pardos Peirós E, Hospital San Pedro (Logroño); Blanco Pérez J, Murado Bouso AM, Hospital Xeral-Calde Lugo (Lugo); Gómez Tello V, del Pozo Y, Clínica Moncloa (Madrid); Reyes García A, Toledano Peña J, Hospital Universitario de la Princesa (Madrid); Ramos Polo J, Suay Ojalvo C, Hospital Clínico San Carlos (Madrid); Menéndez de Suso JJ, Segovia Gaitán M, Hospital San Rafael (Madrid); Sáenz Casco L, Andrés Sarriá M, Hospital Central de la Defensa Gómez Ulla (Madrid); Jiménez Lendínez M, Romero C, Hospital Universitario La Paz (Madrid); Arias Verdú MD, García Santana JL, Hospital Parque San Antonio (Málaga); Arboleda Sánchez JA, Velasco Bueno JM, Hospital Costa del Sol (Marbella); Solsona Perlasia M, Vilalta Llibre M, Consorci Sanitari del Maresme (CSdM) (Mataró); García Fernández AM, Morales Adeva L, Hospital de Mérida (Mérida); Galdos Anuncibay P, Arias Castro I, Hospital General de Móstoles (Móstoles); Gómez Ramos MJ, Cevidanes M, Hospital General Universitario Reina Sofía (Murcia); Martínez Fresneda M, Banacloche Cano C, Hospital Virgen de la Arrixaca (Murcia); Carrillo Alcaraz A, Peñalver F, Hospital Morales Meseguer (Murcia); Iglesias Fraile L, Álvarez Méndez B, Hospital General de Asturias (Oviedo); Rialp Cervera G, Bestard Socías C, Hospital Son Llàtzer (Palma de Mallorca); Rodríguez Albarrán F, Ballester Belcos R, Clínica San Miguel (Pamplona); Ramos Castro J, Herranz Ayesa MV, Hospital Virgen del Camino (Pamplona); Martínez Urionabarrenetxea K, Elizondo Soto A, Hospital de Navarra (Pamplona); Gil Cebrián J, Delgado Poullet N, Hospital Universitario Puerto Real (Puerto Real); Prieto Valderrey F, Nieto Galeano J, Hospital Santa Bárbara (Puertollano); Rovira Angles C, Cerrillo E, Hospital Universitario Sant Joan de Reus (Reus); Domínguez López S, Malnero López M, Hospital Valle del Nalón (Riaño); Baigorri González F, Jam Gatell R, Hospital de Sabadell-Corporació Parc Taulí (Sabadell); Lacueva Moya V, Hernández Santamaría F, Hospital de Sagunt (Sagunto); González Robledo J, Coca Hernández MA, Hospital Universitario de Salamanca (Salamanca); Azkárate Ayerdi B, Marcos A, Hospital Donosita (San Sebastián); Rull Rodríguez VE, Morras Pineda B, Complejo Hospitalario de Soria – Hospital de Santa Bárbara (Soria); Gilavert Cuevas MC, Aragonés M, Hospital Joan XXIII (Tarragona); Jurado Castro MT, Bell Ribatallada M, Hospital de Terrasa (Terrasa); Pérez-Pedrero Sánchez-Belmonte MJ, Pinilla López A, Hospital Virgen de la Salud (Toledo); Vázquez Casas JR, Herrero Gómez E, Hospital Verge de la Cinta (Tortosa); Soto Ibáñez JM, Romero Morán MA, Hospital Universitario Dr. Peset (Valencia); García Galiana E, Fernández Martínez A, Fundación Instituto Valenciano de Oncología (Valencia); Domínguez Quintero LA, Acebes Sancho BE, Domínguez Quintero LA, Palencia García MA, Hospital Río Hortega – Polivalente (Valladolid); Tizón Varela AI, de Castro Rodríguez P, Complexo Hospitalario Universitario de Vigo – Hospital Xeral Cíes (Vigo); Manzano Ramírez A, Ruiz de Ofenda E, Hospital Santiago Apóstol (Vitoria); Marcos Gutiérrez A, Larruscain León MV, Hospital Virgen de la Concha (Zamora); Temiño Palomera S, Lasheras Palomero L, Mutua de Accidentes de Zaragoza (Zaragoza); Gutiérrez Cía I, Moreno MA, Hospital Clínico Universitario Lozano Blesa - UCI Quirúrgica (Zaragoza); Tirado Angles G, González Caballero M, Hospital Royo Villanova (Zaragoza); Valero García R, Casa Venta J, Hospital Universitario Miguel Servet – Coronaria (Zaragoza); García Mangas P, Mahave Carrasco R, Hospital Universitario Miguel Servet – Polivalente (Zaragoza); Olmos Pérez F, Villabona Resano J, Hospital Universitario Miguel Servet - Cirugía Cardiaca (Zaragoza); Williams L, Patiño Y, Centro de Especialidades Anzoátegui, Lechería (Venezuela); Margarit Ribas A, Flamarique Zaratiegui MT, Hospital Nostra Senyora de Meritxell, Escaldes-Engordany (Andorra); Ortega RA, Sánchez Reinoso J, San Juan Bautista, Catamarca (Argentina); Diosdado Iraola Ferrer M, Mora Pérez Y, Hospital Universitario Dr. Gustavo Aldereguía Lima, Cienfuegos (Cuba); Carrazana Ososrio V, Prieto Fuentemayor JR, Hospital Clínico-Quirúrgico Lucía Íñiguez Landín, Holguín (Cuba); Díaz Águila H, Companioni Sola Y, Hospital «Mártires de 9 de Abril», Sagua la Grande (Cuba); Morales Valderas A, Solís Sotero M, Hospital Universitario Arnaldo Milian Castro, Santa Clara (Cuba).