La pandemia por SARS-CoV-2 ha generado nuevos escenarios que requieren modificaciones de los protocolos habituales de reanimación cardiopulmonar. Las guías clínicas vigentes sobre el manejo de la parada cardiorrespiratoria no incluyen recomendaciones para situaciones aplicables a este contexto. Por ello, el Plan Nacional de Reanimación Cardiopulmonar de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias, en colaboración con el Grupo Español de RCP Pediátrica y Neonatal y con el programa de Enseñanza de Soporte Vital en Atención Primaria de la Sociedad Española de Medicina Familiar y Comunitaria, ha redactado las siguientes recomendaciones, que están divididas en 5 partes que tratan los principales aspectos para cada entorno asistencial. En este artículo se presenta un resumen ejecutivo de las mismas.
The SARS-CoV-2 pandemic has created new scenarios that require modifications to the usual cardiopulmonary resuscitation protocols. The current clinical guidelines on the management of cardiorespiratory arrest do not include recommendations for situations that apply to this context. Therefore, the National Cardiopulmonary Resuscitation Plan of the Spanish Society of Intensive and Critical Care Medicine and Coronary Units (SEMICYUC), in collaboration with the Spanish Group of Pediatric and Neonatal CPR and with the Teaching Life Support in Primary Care program of the Spanish Society of Family and Community Medicine (SEMFyC), have written these recommendations, which are divided into 5 parts that address the main aspects for each healthcare setting. This article consists of an executive summary of them.
La situación creada por la pandemia por SARS-CoV-2 ha generado nuevos escenarios que requieren modificaciones de los protocolos habituales de reanimación cardiopulmonar (RCP), manteniendo el objetivo de que aquellos pacientes que sufran una parada cardiorrespiratoria (PCR) reciban la mejor atención sin que esto comprometa la seguridad de los reanimadores.
Las guías clínicas vigentes sobre el manejo de la PCR del European Resuscitation Council (ERC), de la American Heart Association (AHA) o del International Liaison Committee on Resuscitation (ILCOR) no recogen recomendaciones para situaciones aplicables a este contexto. Con el objetivo de cubrir este nuevo escenario, el Plan Nacional de Reanimación Cardiopulmonar (PNRCP) de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC), en colaboración con el Grupo Español de RCP Pediátrica y Neonatal y con el programa de Enseñanza de Soporte Vital en Atención Primaria (ESVAP) de la Sociedad Española de Medicina Familiar y Comunitaria (SEMFyC), ha redactado las siguientes recomendaciones sobre el abordaje de la PCR en un paciente con infección sospechada o confirmada por SARS-CoV-2, en cualquier localización y aplicables a todo el personal sanitario, basadas en la revisión de la evidencia científica disponible y como consenso de opinión de expertos, sin dejar de ser conscientes de que no es sino un punto de partida que precisa ser adaptado a los medios locales y actualizado en función de la nueva evidencia que surja en el futuro, dado lo dinámico de la pandemia.
Parte 1. Aspectos de seguridad durante la reanimación cardiopulmonar en pacientes con sospecha o infección por SARS-CoV-2Tipos de transmisión y precaucionesLa transmisión de infecciones respiratorias se puede vehiculizar a través de gotas respiratorias (con diámetro entre 5 y 10μm) o núcleos goticulares (con diámetro inferior a 5μm)1. La transmisión por gotas se produce por los siguientes mecanismos: contacto directo/cercano (inferior a 1-2m) con una persona sintomática, debido al riesgo de exposición a gotas respiratorias de las mucosas conjuntival y de las vías respiratorias; contacto indirecto, con fómites contaminados por gotas respiratorias en el entorno del paciente.
La transmisión aérea por núcleos goticulares es diferente y está relacionada con la permanencia en el aire de estos durante periodos prolongados de tiempo.
Según los datos disponibles publicados por la OMS, el SARS-CoV-2 puede transmitirse principalmente entre personas a través de gotas respiratorias y del contacto. En este contexto, las medidas de protección a tomar deben incluir, además de precauciones estándar, medidas específicas de protección frente a transmisión por contacto y transmisión por gotas respiratorias. En el caso del SARS-CoV-2, esta transmisión puede ocurrir en unas condiciones específicas que impliquen actividades generadoras de aerosoles, por procedimientos que puedan inducir mecánicamente su generación y dispersión (ventilación manual con mascarilla y balón autoinflable, nebulización, aspiración de secreciones o ventilación mecánica no invasiva) o aquellos que generen aerosoles de manera directa sobre el tracto respiratorio (intubación orotraqueal, compresiones torácicas durante las maniobras de RCP)1–3.
Recomendaciones sobre estrategias de protecciónLas medidas específicas de protección durante la evaluación de la situación periparada y durante la PCR de un paciente con sospecha o infección confirmada por SARS-CoV-2 deben incluir, además de las medidas estándar, medidas frente a transmisión por contacto y por gotas respiratorias y en relación con actividades generadoras de aerosoles4,5.
En cuanto a los equipos de protección individual (EPI), deben contemplar los mecanismos de transmisión descritos anteriormente e incluir:
Ropa de protección y guantesEl objetivo de estos elementos es la protección del trabajador frente a salpicaduras de fluidos biológicos o secreciones durante las maniobras de reanimación. Además, en situaciones de alto riesgo de transmisión vírica, intensificar las medidas de protección parece razonable y prudente6,7.
- •
Recomendamos la utilización de equipos de protección integral como monos integrales o batas impermeables de manga larga que pueden asociarse a capuchas integradas o caperuzas removibles, para la protección de la cabeza, y calzas para cubrir el calzado. En caso de no disponer de monos integrales o batas de manga larga impermeables, se debe valorar la utilización de delantales de plástico u otro material impermeable6.
- •
Recomendamos la utilización de doble guante durante el abordaje de la vía aérea, desechando posteriormente el par externo8.
- •
Durante la valoración del paciente con COVID-19 que sufre deterioro clínico, independientemente de su ubicación, recomendamos la utilización de mascarillas quirúrgicas o, idealmente, mascarillas FPP29.
- •
Dado que la RCP incluye en su desarrollo técnicas con capacidad de generar aerosoles con alto riesgo de transmisión vírica, recomendamos, independientemente de la ubicación del paciente, la utilización de mascarillas FPP2 o, idealmente, FPP37,8.
- •
Recomendamos retirar los equipos de protección respiratoria en último lugar, tras la retirada del resto de componentes del EPI y, si es posible, fuera del box del paciente6,7.
Recomendamos siempre la utilización de dispositivos desechables de protección ocular, como gafas integrales (idealmente), pantallas o caperuzas, tanto durante la valoración del paciente con infección por SARS-CoV-2 sospechada o confirmada que sufre deterioro clínico como durante las maniobras de RCP, que pueden implicar la generación de aerosoles. Recomendamos la utilización de dispositivos de protección ocular, dado el riesgo de contaminación ocular a través de salpicaduras o gotas7,9.
Idealmente recomendamos la utilización de equipos desechables. De no ser posible, los equipos de protección deberán depositarse en bolsas o contenedores adecuados y descontaminarse según las instrucciones del fabricante6–9.
Consideraciones generales- •
Recomendamos comunicar claramente el estatus de infección del paciente en PCR en el momento de la activación de los equipos de reanimación, siempre que se incorporen nuevos integrantes al equipo de reanimación y en el momento de la transferencia del paciente a la unidad de destino10–12.
- •
Sugerimos limitar el número de personas que integran el equipo de reanimación al mínimo imprescindible para minimizar los tiempos de exposición7,8,10,12.
- •
Todos los integrantes del equipo de reanimación realizarán la asistencia con los EPI recomendados, siguiendo las normas y protocolos de colocación y retirada establecidos y siempre bajo supervisión6–8,10,12. Es crucial que TODO el personal sanitario implicado en la atención de una PCR haya recibido formación y entrenamiento, idealmente basado en metodología de simulación clínica, para el uso de los EPI7.
- •
Idealmente se recomienda la utilización de EPI desechables/de un solo uso. En caso de no ser posible, se considerará la desinfección de los equipos siguiendo de manera estricta las normas del fabricante6–8.
- •
Recomendamos disponer de kits de reanimación que contengan todo el material básico para poder realizar una reanimación avanzada completa junto con los EPI adecuados para cada integrante del equipo que va a atender la parada10. Para evitar la contaminación cruzada, recomendamos evitar el traslado entre diferentes áreas del hospital de carros de paradas, desfibriladores, etc.
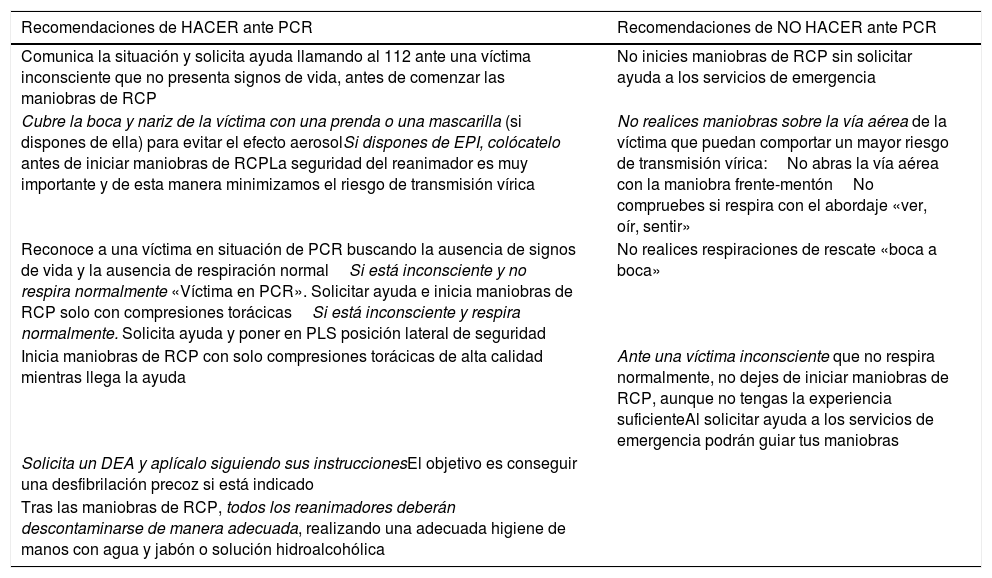
En el contexto de la pandemia por infección por SARS-CoV-2, se considera caso posible aquel que presente signos de infección respiratoria aguda leve al que no se le ha realizado prueba de diagnóstico microbiológico6. En el ámbito de la comunidad, las recomendaciones y la prudencia nos dictan a considerar a cualquier víctima en situación de PCR como si fuera una víctima con posible infección por SARS-CoV-2. Teniendo en cuenta que el 70% de las PCR extrahospitalarias suceden en el domicilio, es posible que el primer interviniente haya estado expuesto al SARS-CoV-2. A partir de estas premisas las recomendaciones10,12 que proponemos son las que aparecen en la tabla 1 y la figura 1 (material suplementario).
Recomendaciones de «hacer»/«no hacer» en caso de parada cardiaca en la comunidad
| Recomendaciones de HACER ante PCR | Recomendaciones de NO HACER ante PCR |
|---|---|
| Comunica la situación y solicita ayuda llamando al 112 ante una víctima inconsciente que no presenta signos de vida, antes de comenzar las maniobras de RCP | No inicies maniobras de RCP sin solicitar ayuda a los servicios de emergencia |
| Cubre la boca y nariz de la víctima con una prenda o una mascarilla (si dispones de ella) para evitar el efecto aerosolSi dispones de EPI, colócatelo antes de iniciar maniobras de RCPLa seguridad del reanimador es muy importante y de esta manera minimizamos el riesgo de transmisión vírica | No realices maniobras sobre la vía aérea de la víctima que puedan comportar un mayor riesgo de transmisión vírica:No abras la vía aérea con la maniobra frente-mentónNo compruebes si respira con el abordaje «ver, oír, sentir» |
| Reconoce a una víctima en situación de PCR buscando la ausencia de signos de vida y la ausencia de respiración normalSi está inconsciente y no respira normalmente «Víctima en PCR». Solicitar ayuda e inicia maniobras de RCP solo con compresiones torácicasSi está inconsciente y respira normalmente. Solicita ayuda y poner en PLS posición lateral de seguridad | No realices respiraciones de rescate «boca a boca» |
| Inicia maniobras de RCP con solo compresiones torácicas de alta calidad mientras llega la ayuda | Ante una víctima inconsciente que no respira normalmente, no dejes de iniciar maniobras de RCP, aunque no tengas la experiencia suficienteAl solicitar ayuda a los servicios de emergencia podrán guiar tus maniobras |
| Solicita un DEA y aplícalo siguiendo sus instruccionesEl objetivo es conseguir una desfibrilación precoz si está indicado | |
| Tras las maniobras de RCP, todos los reanimadores deberán descontaminarse de manera adecuada, realizando una adecuada higiene de manos con agua y jabón o solución hidroalcohólica |
DEA: desfibrilador externo automático; EPI: equipo de protección individual; PCR: parada cardiorrespiratoria; PLS: posición lateral de seguridad; RCP: reanimación cardiopulmonar.
Ante cualquier paciente bajo ingreso hospitalario debería contemplarse, desde su llegada al centro, la planificación de una estrategia de cuidados individualizada para cada enfermo en función de sus condiciones clínicas, las recomendaciones generales adaptadas al ámbito local, los deseos del paciente y el criterio de los especialistas de todos los niveles asistenciales implicados en su cuidado y que incluya la valoración de órdenes de no reanimación13–17.
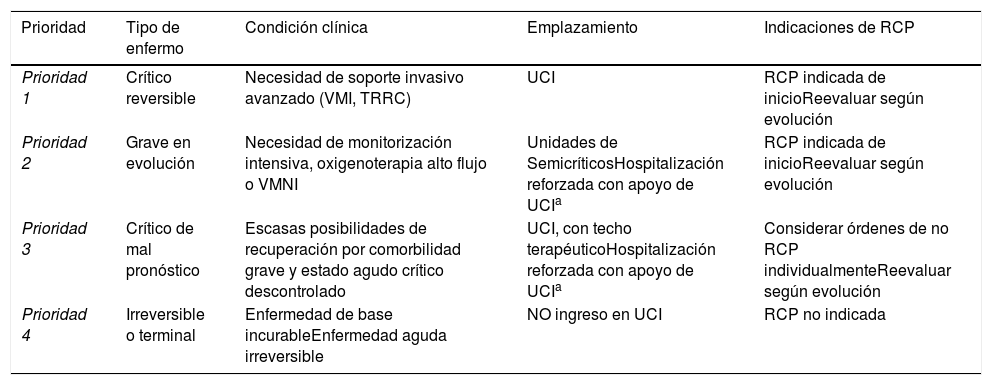
La SEMICYUC y otras sociedades científicas han propuesto un modelo de prioridad de asistencia en función de la capacidad de supervivencia de la persona según la situación clínica, comorbilidad y disponibilidad de recursos, buscando conseguir el mayor beneficio posible en el mayor número de individuos según los principios de proporcionalidad y justicia distributiva15. En la tabla 2 se resume este modelo, añadiendo las consideraciones específicas acerca de las órdenes de no reanimación para cada prioridad.
Indicaciones de reanimación cardiopulmonar en función del perfil de prioridad asistencial
| Prioridad | Tipo de enfermo | Condición clínica | Emplazamiento | Indicaciones de RCP |
|---|---|---|---|---|
| Prioridad 1 | Crítico reversible | Necesidad de soporte invasivo avanzado (VMI, TRRC) | UCI | RCP indicada de inicioReevaluar según evolución |
| Prioridad 2 | Grave en evolución | Necesidad de monitorización intensiva, oxigenoterapia alto flujo o VMNI | Unidades de SemicríticosHospitalización reforzada con apoyo de UCIa | RCP indicada de inicioReevaluar según evolución |
| Prioridad 3 | Crítico de mal pronóstico | Escasas posibilidades de recuperación por comorbilidad grave y estado agudo crítico descontrolado | UCI, con techo terapéuticoHospitalización reforzada con apoyo de UCIa | Considerar órdenes de no RCP individualmenteReevaluar según evolución |
| Prioridad 4 | Irreversible o terminal | Enfermedad de base incurableEnfermedad aguda irreversible | NO ingreso en UCI | RCP no indicada |
RCP: reanimación cardiopulmonar; TRRC: técnicas de reemplazo renal continuo; UCI: unidad de cuidados intensivos; VMI: ventilación mecánica invasiva; VMNI: ventilación mecánica no invasiva.
Dada la complejidad de la infección por SARS-CoV-2 y la sobrecarga de las unidades de cuidados intensivos (UCI), no es infrecuente encontrar fuera de las zonas de críticos enfermos más graves que en la práctica habitual, que deben ser estrechamente vigilados para detectar un deterioro clínico, proporcionar en tiempo los tratamientos oportunos y no diferir su traslado a la UCI como parte de las medidas de prevención de la PCR en un paciente de alto riesgo13.
Frente a la práctica clásica de aviso al equipo de guardia cuando existen valores extremos de los parámetros de monitorización, la vigilancia basada en escalas de alerta precoz, en especial la escala NEWS2, puede contribuir a la detección precoz del paciente con riesgo de mala evolución y necesidad de cuidados críticos18,19.
Asistencia al paciente con deterioro clínico durante la pandemia COVID-19El primer paso al proceder a la valoración de un paciente es la puesta en marcha de las medidas generales y específicas de protección pertinentes, ya comentadas en apartados previos, que permitan una aproximación segura al paciente en deterioro, limitando la intervención al mínimo personal necesario para reducir los contactos16,20,21.
En el momento en el que se detecte el deterioro, se solicitará ayuda al compañero más próximo y se realizará una evaluación de los signos de vida16,22.
En caso de que no estén presentes, se avisará de inmediato al equipo de apoyo informando del estatus COVID del paciente en situación de PCR y se iniciará la RCP según el protocolo intrahospitalario.
En caso de que existan signos de vida, se completará la exploración mediante la aproximación D-ABCDE (figs. 2 y 3 del material suplementario), que propone la evaluación y manejo estructurado de los problemas clínicos por orden prioritario de sistemas vitales, para poder detectar y tratar cuanto antes aquellos que pueden causar la muerte a corto plazo, frenando el deterioro y la entrada en PCR y ganando tiempo para que un equipo especialmente entrenado inicie el tratamiento definitivo5,8,23,24.
Parte 4. Adaptación de algoritmo y técnicas en el ámbito del soporte vital avanzado (SVA) en pacientes con sospecha o infección confirmada por SARS-CoV-2Un esquema de esta adaptación se encuentra en la figura 4 del material suplementario.
Reconocimiento de la parada cardiorrespiratoria- -
Antes de iniciar cualquier maniobra de reanimación el equipo debe colocarse el EPI con el nivel de protección adecuado frente a técnicas con alta generación de aerosoles.
- -
Una vez protegidos, se procederá a confirmar la presencia de PCR valorando la respuesta a estímulos y la presencia de ventilación espontánea y pulso. No se recomienda la realización de la maniobra «ver, oír, sentir» para analizar si existe respiración espontánea16,22. Dicha maniobra implica proximidad entre la vía aérea del rescatador y del enfermo. Este riesgo puede evitarse con exploraciones fiables realizables a mayor distancia, como la palpación o inspección de la excursión torácica.
- •
Garantizar un entorno seguro.
- •
Los integrantes del equipo de reanimación serán el personal esencial para atender al paciente. Si se precisa de la intervención de otro personal no sanitario deberán protegerse con el EPI si van a entrar en contacto con la víctima.
- •
Tras la confirmación de la PCR, recomendamos activar de manera precoz el equipo de soporte vital avanzado (SVA) y priorizar la oxigenación y el aislamiento de la vía aérea con un tubo endotraqueal con neumotaponamiento.
- •
Aproximación D-ABCDE.
- •
Activar de manera precoz el equipo de SVA: priorizar la oxigenación y un manejo avanzado de la vía aérea, idealmente, con un tubo endotraqueal con neumotaponamiento.
- •
Es recomendable tener un kit/bolsa de RCP con el material necesario para realizar SVA dedicado exclusivamente para esa área de atención COVID.
- •
Los integrantes del equipo de reanimación serán el personal esencial para atender al paciente.
- •
Si el paciente está monitorizado de manera invasiva, se considerará parada cardiaca si todas las curvas del monitor son planas (arteria, PVC, pulsioximetría, capnografía)25,26.
- •
Las compresiones torácicas de calidad deben iniciarse en cuanto sea posible pero no se iniciarán hasta que el reanimador se coloque el EPI adecuado.
- •
Mantener compresiones ininterrumpidas hasta la obtención de un manejo avanzado de la vía aérea, idealmente mediante intubación endotraqueal.
- •
En los centros con experiencia y disponibilidad, recomendamos considerar el uso de un sistema mecánico de compresiones torácicas. Esto reduce el número de reanimadores necesarios durante las maniobras de RCP12.
El desfibrilador (manual o automatizado) debe ser colocado a la mayor brevedad posible. En la PCR presenciadas y monitorizadas por ritmo desfibrilable y en aquellas en las que es posible colocar un desfibrilador de forma inmediata para la desfibrilación y el reanimador aún no ha conseguido ponerse el EPI correspondiente para iniciar la RCP, es razonable mantener la recomendación de proporcionar 3 descargas consecutivas sin compresiones torácicas previas ni entre ellas. No se ha demostrado que durante la desfibrilación puedan generarse aerosoles infecciosos por lo que puede ser aplicada por personal con EPI que no incluya medidas frente a actividades generadoras de aerosoles, mientras el equipo de reanimación se dota del EPI correspondiente para iniciar la atención de la PCR a continuación.
- •
Usar parches adhesivos para evitar el contacto directo con el paciente.
- •
Ante una parada presenciada por un ritmo desfibrilable, se priorizará la colocación del EPI del reanimador y luego se procederá a la colocación de los parches adhesivos y conexión al desfibrilador.
- •
Se recomienda la colocación de parches en pacientes con alteraciones de la conducción y/o antecedentes de riesgo. El riesgo tanto de taquiarritmias como de bradicardia puede ser más elevado en relación con los fármacos usados en el tratamiento de la infección por SARS-CoV-2 (QT alargado) y la inestabilidad clínica de estos pacientes con SDRA severo (hipoxemia, necesidad de sedación profunda y parálisis, compromiso hemodinámico).
En el contexto del manejo avanzado de la vía aérea durante la RCP, recomendamos:
- •
Priorizar la oxigenación y las estrategias de ventilación de bajo riesgo de generar aerosoles:
- -
Evitar el uso de mascarilla-balón autohinchable antes de la intubación.
- -
Utilización de filtros HEPA (high efficiency particulate air) tanto en el balón autohinchable como en los respiradores antes de ventilar al paciente.
- -
Después de analizar el ritmo y desfibrilar cualquier arritmia ventricular, los pacientes en parada cardiaca deben ser intubados con un tubo endotraqueal (TOT) con neumotaponamiento, tan pronto como sea posible.
- •
Minimizar los intentos fallidos de intubación orotraqueal.
- -
Decidir la persona y la estrategia para intubar con éxito al primer intento.
- -
Parar las compresiones torácicas durante la intubación.
- •
Considerar el uso de videolaringoscopio como primera opción, si está disponible, ya que puede reducir el número de intentos de laringoscopia, así como la cercanía con la vía aérea, y por tanto se reducirá la exposición a aerosoles12,27.
- •
Si se retrasa la intubación, considerar la ventilación con balón-autohinchable y/o la inserción de un dispositivo supraglótico, ambos con filtro HEPA.
- •
En los pacientes ya intubados, ajustar los parámetros del respirador a la situación de RCP. Aunque no existe evidencia para recomendar parámetros concretos, fuera del aumento de la FiO2 al 1 y la FR de 10rpm de las recomendaciones generales, se ha sugerido el uso de modalidades controladas por presión con unos niveles de PEEP y presión inspiratoria que permitan el retorno venoso y un volumen corriente de unos 6ml/kg durante las compresiones torácicas12, apagar el trigger para evitar el autotrigger con las compresiones, la hiperventilación y el atrapamiento.
- •
En el caso de intubación orotraqueal por deterioro respiratorio grave, además de las consideraciones previas:
- -
Secuencia rápida de intubación (SRI), nos dará condiciones de intubación en menos de 1min con lo que podemos evitar ventilar con balón autohinchable.
- -
En caso de intubación fallida o vía aérea difícil seguiremos las guías DAS de vía aérea difícil no anticipada, siempre manteniendo la seguridad del equipo médico28.
- •
Recomendamos el uso de capnografía siempre que sea posible13.
La idea de la reanimación cardiopulmonar en prono (P-RCP) fue propuesta por primera vez por McNeil en 198929. Desde entonces se han publicado diversos estudios y experiencias30–34.
Compresiones torácicas- •
Pacientes intubados en prono:
- –
Para evitar la generación de aerosoles y minimizar la transmisión vírica durante la RCP, recomendamos iniciar compresiones torácicas con la técnica de compresión sobre la columna torácica sin apoyo esternal, sobre los segmentos vertebrales T7-T1012,35.
- –
Tras obtener signos de recuperación de circulación espontánea (RCE), recomendamos volver al paciente a posición en decúbito supino.
- •
Pacientes no intubados en prono:
- –
Recomendamos poner al paciente en decúbito supino y continuar la RCP12.
- •
Pacientes en prono en el quirófano:
- –
Si estuviesen contraindicadas las compresiones en la columna torácica (incisión quirúrgica, lesión previa conocida), recomendamos la técnica a dos manos colocadas en el espacio entre la escápula y la columna dorsal33.
Seguiremos las recomendaciones referidas en las consideraciones generales respecto a la desfibrilación del paciente con infección por SARS-CoV-2 sospechada o confirmada. En este caso, la disposición de los parches autoadhesivos variará y deberemos aplicarlos en la línea media axilar izquierda y en la escápula derecha o en ambas regiones axilares35.
Reanimación cardiopulmonar en ECMONo hay suficientes datos del uso de ECMO para el rescate de pacientes con infección por SARS-CoV-212. Dependerá de la experiencia del centro y de la situación del centro con respecto al número de camas disponibles en UCI, ya que en esta situación de pandemia hay una gran presión asistencial y escasa disponibilidad de recursos.
FármacosNo hay evidencia que sugiera un cambio en las indicaciones, momentos de administración o dosis de los fármacos con respecto al algoritmo general.
Es importante recordar que es frecuente que los pacientes con infección por SARS-CoV-2 estén siendo tratados con medicaciones que prolonguen la duración del intervalo QT (hidroxicloroquina, antirretrovirales, azitromicina, levofloxacino, metoclopramida…) o que predisponen a la aparición de bloqueos avanzados (darunavir/cobicistat) por sí solos o en combinación con la amiodarona.
Aunque la contraindicación para amiodarona con estos fármacos se asienta en tratamientos crónicos, debemos considerar el uso alternativo de lidocaína24,36. Si existe la sospecha de que la PCR es secundaria a FV/TVSP por prolongación de QT o torsade de pointes, la amiodarona estaría contraindicada y se sugiere el uso de sulfato de magnesio.
Causas reversiblesA la hora de considerar y corregir la causa de la PCR, la hipoxia, la trombosis y la toxicidad por fármacos, sobre todo por efecto directo de los antivíricos e interacciones con los mismos, adquieren una especial relevancia. La sospecha clínica y la ecografía son la base del diagnóstico, en especial en el tromboembolismo pulmonar. Su manejo no difiere del aplicado en otros enfermos, más allá de las apreciaciones indicadas en el apartado de fármacos en relación con la toxicidad del tratamiento de la infección13. La tabla 3 resume las causas reversibles más prevalentes en los pacientes con infección por SARS-CoV-2.
Potenciales causas reversibles en parada cardiaca en el paciente con COVID-19
| Causas reversibles | Situaciones clínicas más prevalentes | |
|---|---|---|
| 4H | Hipoxemia | Neumonía, SDRA |
| Hipovolemia | Sepsis, diarrea | |
| Hipo/hiperpotasemia | Diarrea, insuficiencia renal | |
| Hipotermia | Mayor frecuencia en niños y ancianos | |
| 4T | Neumotórax | SDRA, barotrauma, patologías previas |
| Trombosis | TEP | |
| Tóxicos | Fármacos que alargan en QT (retrovirales, cloroquina, macrólidos) | |
| Taponamiento | Miocarditis, coagulopatía |
SDRA: síndrome de distrés respiratorio agudo; TEP: tromboembolismo pulmonar.
La finalización de la RCP se guía por las mismas normas que las PCR de otras causas. La decisión se debe tomar en el momento en el que está claro que continuar la RCP no tendrá éxito17.
Parte 5. Asistencia a la parada cardiorrespiratoria de la víctima en edad pediátrica durante la pandemia por SARS-CoV-2Estas recomendaciones (figura 5 del material suplementario) son complementarias a las establecidas en la hoja de ruta y el documento genérico de la SEMICYUC. Para todo lo que no se incluya en esta parte, ante la duda, se seguirán las recomendaciones establecidas para los adultos, salvo en lo relativo a los recién nacidos.
Antes de la parada cardiorrespiratoriaRespecto a las consideraciones iniciales a tener en cuenta antes de la PCR, nuestras recomendaciones son las siguientes12,16,37:
- •
El inicio de la RCP puede retrasarse por la dificultad para la vigilancia presencial continua y la necesidad de colocación del EPI.
- •
El personal debe saber que, en caso de PCR el número de reanimadores será limitado a un máximo de 4 personas. Solo deberá iniciarse la RCP cuando los reanimadores se hayan puesto el EPI, que debe ser eficaz para proteger contra los aerosoles.
- •
Recomendamos disponer de material de RCP y de intubación difícil cerca de todo niño críticamente enfermo con infección por coronavirus. Cada unidad establecerá el lugar adecuado y se asegurará de que todo el personal conozca su localización y contenido.
- •
Sugerimos realizar sesiones de simulación de PCR y RCP en niños con infección por SARS-CoV-2, de forma ideal en el entorno de trabajo y con los equipos humanos y materiales habituales.
- •
En el caso de que haya acuerdo de adecuación-limitación de la terapia que incluya no iniciar la RCP, dicha decisión debe figurar en la historia clínica y ser conocida por el personal asistencial.
De cara a adecuar los cuidados del niño en PCR, establecemos diferentes escenarios, que describimos a continuación12,16,37:
En la comunidad: atención por ciudadanos. Soporte vital básico- •
Se considerará por defecto que el niño puede estar infectado por SARS-CoV-2, por lo que supone un riesgo de contagio para los reanimadores.
- •
Recomendamos seguir la secuencia general de la RCP básica, con algunas modificaciones, recordando la prioridad de la ventilación en la RCP pediátrica38.
- •
Si los reanimadores son convivientes con el niño, es probable que también estén infectados, por lo pueden aplicar la secuencia general de RCP básica.
- •
Se simplificará la maniobra «ver, oír, sentir» por solo «VER» para así reducir el riesgo de contagio.
- •
Se pueden realizar las insuflaciones boca a boca o boca a boca-nariz a través de una mascarilla quirúrgica o, en su defecto, de una mascarilla de tela o una pieza de ropa.
- •
Si el reanimador no está dispuesto a hacer ventilaciones, se recomienda que al menos haga compresiones torácicas continuas.
- •
La persona que esté atendiendo al niño alertará a sus compañeros e iniciará de inmediato la RCP. Recomendamos limitar el número de reanimadores al mínimo imprescindible. En general, se recomienda limitar el equipo a 4 personas, quienes deben colocarse un EPI a prueba de aerosoles antes de iniciar la RCP y se irán incorporando según vayan estando preparados.
Ejemplo de distribución de roles con 4 reanimadores:
- –
Paciente no intubado. Líder: coordinación y supervisión de EPI; Líder+Reanimador 2: vía aérea y ventilación; Reanimador 3: compresiones torácicas; Reanimador 4: monitorización y administración de fármacos y líquidos39.
- –
Paciente intubado. Líder: coordinación y contacto con exterior; Reanimador 2: conexión ajuste del respirador, monitorización-desfibrilación y relevo de compresiones torácicas; Reanimador 3: compresiones torácicas; Reanimador 4: administración de fármacos y líquidos y registro de eventos39.
La asistencia general en el paritorio al recién nacido hijo de madre con infección sospechada o confirmada por SARS-CoV-2 seguirá los algoritmos vigentes de estabilización, soporte a la transición, reanimación y oxigenoterapia40, teniendo en cuenta las siguientes particularidades:
- •
Es recomendable reforzar las medidas de aislamiento y protección del recién nacido y el personal sanitario durante el nacimiento y el posible traslado41. El traslado y la estancia en la unidad de cuidados intensivos neonatales (UCIN) debería ser en incubadora cerrada.
- •
Sugerimos minimizar la realización de procedimientos generadores de aerosoles, como la aspiración de secreciones.
- •
El dispositivo de ventilación seguirá siendo el respirador de pieza en T, siendo necesario intercalar un filtro con la mascarilla. Como alternativa se utilizaría la bolsa autoinflable, también con filtro.
- •
No se indica la intubación temprana en estos casos, ni la videolaringoscopia, pero sí la protección del reanimador con pantalla facial. Se utilizarán tubos sin balón (y si lo tiene, no se inflará).
- •
Si fuera preciso, el surfactante se administrará mediante un sistema cerrado.
- •
Tras verificar el acuerdo, se informará a los familiares (en general los padres), a uno de los cuales (o si es posible, a los 2) se permitirá estar al lado del niño para despedirse, para lo cual deberá colocarse un EPI.
- •
Niño sin ventilación invasiva:
- –
Recomendamos seguir el protocolo habitual de RCP pediátrica, ventilando con bolsa y mascarilla42. Si es posible, se hará ventilación a 4 manos: una persona fijará bien la mascarilla a la cara con 2 manos y la otra manejará la bolsa autoinflable, que dispondrá de un filtro antibacteriano y antivírico en la conexión con la mascarilla facial. Se valorará la utilización de una cánula orofaríngea.
- –
Tras 5 insuflaciones de rescate se procederá a realizar compresiones torácicas si no tiene signos vitales o la frecuencia del pulso es menor de 60/min con signos de mala perfusión.
- –
Recomendamos intubación traqueal en cuanto sea posible, por parte de la persona más experta, mediante videolaringoscopio, extremando la protección del operador con una pantalla facial o una pantalla en la cabecera del paciente. Tras la intubación, se conectará al niño de inmediato al respirador, que debería estar preparado para su uso.
- •
Niño con ventilación invasiva:
- –
Recomendamos ajustar los parámetros del respirador. Como referencia: modalidad de presión, FiO2 1, limitar la presión para conseguir un volumen tidal que expanda el tórax (alrededor de 6ml/kg de peso ideal), apagar el trigger, ajustar la frecuencia respiratoria a 10-12/min, ajustar PEEP y alarmas.
- –
Recomendamos iniciar compresiones torácicas de forma continua sin desconectar el respirador siempre limitando al mínimo imprescindible el número de reanimadores.
- •
Si el niño es pequeño y se puede colocar en posición supina, de forma rápida y sin riesgos, se hará la RCP en supino.
- •
En los demás casos, aunque la eficacia de la RCP en prono es poco conocida, se colocarán los parches de desfibrilación en posición anterior-posterior y se iniciarán las compresiones torácicas en prono, colocando las manos a la altura de los cuerpos vertebrales T7-10.
- •
En caso de imposibilidad para la intubación precoz, se podrá considerar la utilización de dispositivos supraglóticos, asegurando un buen sellado.
- •
En adolescentes, si el equipo está entrenado en su uso, se puede considerar la utilización de un sistema mecánico de compresiones torácicas.
- •
No se ha establecido una recomendación para la RCP mediante soporte cardiopulmonar extracorpórea en esta situación, cuya indicación será individualizada.
Este manuscrito no ha sido financiado.
Conflicto de interesesLos autores no declaran conflicto de intereses.
Este artículo es un resumen ejecutivo del documento completo que se publicará conjuntamente en la página web del PNRCP: https://semicyuc.org/el-plan-nacional-de-rcp.