INTRODUCCIÓN
El tratamiento antirretroviral actual ha prolon gado la supervivencia y la calidad de vida de los pacientes afectados por el virus de la inmunodeficiencia humana (VIH), merced al control de la replicación viral y a la reconstitución inmunitaria subsiguiente.
La acidosis láctica es uno de los síntomas de la llamada toxicidad mitocondrial, que se ha descrito recientemente como uno de los efectos secundarios de algunos antirretrovirales1-3.
Los inhibidores de la transcriptasa inversa análogos nucleósidos, didanosina (ddI), lamivudina (3TC), zaltitabina (ddC), zidovudina (Azt) y estavudina (d4T), pueden bloquear la síntesis de mitocondrias y reducir así su número e interferir en sus funciones normales, lo que genera secundariamente miopatía, neuropatía, anemia, trombopenia y pancreatitis3.
CASO CLÍNICO
Mujer de 58 años, alérgica al cotrimoxazol, diagnosticada 2 años antes como portadora de VIH. Desde un año antes de su ingreso comenzó tratamiento con 2 inhibidores de la transcriptasa inversa (ddI y d4T) y un inhibidor de proteasa (nelfinavir). En el último control, 4 meses antes de su ingreso, permanecía con carga viral elevada por lo que se le aumentó la dosis de los antirretrovirales.
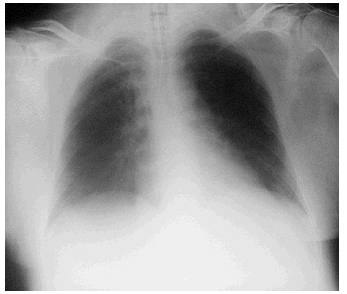
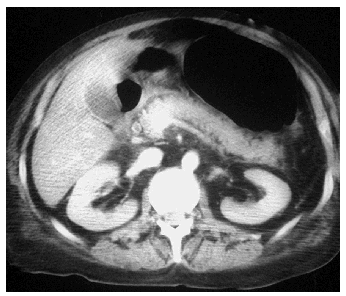
La paciente acudió al Servicio de Urgencias por vómitos y malestar general, que se atribuyeron a la medicación anti-VIH por lo que se decidió suspenderla. La analítica realizada no mostró alteración alguna, por lo que fue dada de alta al domicilio. En esa oportunidad no se le realizó gasometría. Cuarenta y ocho horas más tarde ingresó en la unidad de cuidados intensivos (UCI) por bajo nivel de conciencia (escala de coma de Glasgow [GCS], 7 puntos), hipotensión (90/60 mmHg) e importante aumento del trabajo respiratorio por lo que se la intuba y conecta a la ventilación mecánica (FiO2 40% y presión positiva a final de la espiración [PEEP] 0). En la exploración destacaban una hepatomegalia y edemas. En la analítica de sangre se encontraron los siguientes hallazgos: pH, 6,77; PaCO2, 21 mmHg; PaO2, 62 mmHg; HCO3, 4 mEq/l; exceso de bases, 31,6 mEq/l; hemoglobina, 13 g/dl; leucocitos, 25.400/ml (83% neutrófilos); plaquetas, 169.000/ml; urea, 50 mg/dl; creatinina, 2,7 mg/dl; Na+, 155 mEq/l; K+, 2,2 mEq/l; glucosa, 33 mg/dl; bilirrubina, 0,8 mg/dl; GOT, 68 U/l; GPT, 30 U/l; tasa de protrombina, 44%; fibrinógeno, 144 mg/dl; CK, 397 U/l; CK-MB, 123 U/l; troponina I, 0,15 ng/ml; etanol, 5 mg/dl; amilasa, 1.493 U/l; ácido láctico, 145,6 mmol/l (rango normal 4,5-19,8); CD4+, 95; carga viral, 199 copias/ml. La radiografía de tórax mostraba atelectasias segmentarias bibasales (fig. 1). En la tomografía computarizada de abdomen se apreciaba hepatomegalia hipodensa, esteatosis y mínima cantidad de líquido libre en ambas gotieras y en la pelvis; el páncreas, los riñones, el bazo y las suprarrenales eran normales (fig. 2).
Figura 1. Radiografía de tórax tras la intubación y la conexión a ventilación mecánica. Se observan áreas de atelectasia bibasales. El corazón es de tamaño normal.
Figura 2. Tomografía computarizada abdominal. Hepatomegalia hipointensa con esteatosis. Importante distensión gástrica. Mínima cantidad de líquido libre en ambas gotieras y en la pelvis. El páncreas, los riñones, el bazo y las glándulas suprarrenales no muestran alteraciones.
A su ingreso se monitorizó la presión venosa central, 15 mmHg, y se comenzó la reanimación con fluidoterapia, con coloides y cristaloides, aminas vasoactivas y bicarbonato; la enferma permaneció en shock y en anuria. Los cultivos de sangre, orina, aspirado traqueal y líquido cefalorraquídeo fueron negativos. La acidosis láctica que presentaba la paciente permaneció con los mismos valores. La enferma falleció en situación de shock refractario y fracaso multiorgánico (respiratorio, hemodinámico, renal, hematológico) a las 20 horas del ingreso en la UCI.
DISCUSIÓN
La acidosis láctica relacionada con la administración de antirretrovirales es una entidad recientemente descrita en la literatura que se asocia funda mentalmente al tratamiento inhibidores de la transcriptasa inversa análogos de los nucleósidos. Los fármacos más frecuentemente asociados a este síndrome son, de mayor a menor frecuencia, ddC, ddI, d4T, 3TC, Azt y abacavir1.
La prevalencia de hiperlactacidemia entre los pacientes que reciben terapia antirretroviral varía entre 9 y 16%4 y la incidencia, entre 8 y 21% (1,7-25,2 casos/1.000 habitantes/año de tratamiento antirretroviral)1. Sólo el 1% de los pacientes con aumento de lactato plasmático tiene hiperlactacidemia grave4.
Los síntomas más frecuentes que presentan estos enfermos son fatiga (41%), astenia, pérdida de peso, náuseas, vómitos y dolor abdominal (50%)2,4. Este síndrome se asocia frecuentemente a hepatopatía (65%), elevación de las transaminasas de 1,5-2,5 veces el límite superior de la normalidad y esteatosis hepática confirmada por biopsia (92%). Además, se puede observar neuropatía, miopatía, lipodistrofia, osteopenia, pancreatitis, anemia, trombopenia, neutropenia2,4. El tiempo medio de aparición de los síntomas desde el inicio del tratamiento varía entre 1 y 36 meses4. Aproximadamente el 40% ingresa en la UCI; la mortalidad es del 33 al 57%1.
Las razones por las que sólo una minoría de los enfermos tratados con inhibidores de la transcriptasa inversa análogos nucleósidos desarrolla esta enfermedad son todavía desconocidas. Entre los factores de riesgo se han señalado la insuficiencia renal (aclaramiento de creatinina < 70 ml/min) y el recuento de linfocitos T CD4+ bajo (< 200 cel/mm3) antes de iniciar la terapia anti-VIH5. También se ha señalado que las mujeres con edades comprendidas entre los 40 y 50 años tienen mayor susceptibilidad para desarrollar este síndrome4.
El valor de lactato sérico es el factor más fuertemente asociado a la mortalidad. El valor medio de ácido láctico reportado en la literatura es 10,5 mmol/l (rango 2,4-168)4. Los CD4+ y la carga viral son también factores independientemente asociados a la mortalidad1.
La acidosis láctica que aparece en estos enfermos se ha atribuido a la deleción de la mayor parte del ADN mitocondrial hepático (49% del genoma mitocondrial) que incluye la deleción en los genes de la nicotinamida adenina dinucleótido deshidrogenasa, la citocromo-oxidasa y el trifosfato de adenosina deshidrogenasa. Esta mutación en la mitocondria por bloqueo del enzima ADN polimerasa gamma causa toxicidad mitocondrial y, por tanto, déficit de síntesis de trifosfato de adenosina en el corazón, los músculos, el páncreas, los nervios, el riñón, el hígado, etc.6.
Cuando se diagnostica este síndrome, se debe suspender la terapia antirretroviral. Las combinaciones de inhibidores de proteasa pueden ser una alternativa para los que precisen continuar el tratamiento. Se ha recomendado el uso de tiamina, riboflavina, L-carnitina, vitamina C y otros antioxidantes, aunque no se ha comprobado su beneficio1,7.
En las UCI el tratamiento es de soporte. La hemodiafiltración con bicarbonato se ha utilizado en pacientes con fallo renal. El aclaramiento del lactato es menor del 3%, por lo que esta técnica es insuficiente para depurar la elevada producción de lactato. El NaHCO3 y Carbicarb® también se han utilizado como tampones en experimentos con animales8. El dicloroacetato facilita la oxidación del lactato, con lo que disminuye la morbilidad en formas congé nitas y adquiridas de acidosis láctica9. Ninguna de estas alternativas se ha mostrado consistentemente eficaz. En la actualidad, el control de rutina de los valores plasmáticos de ácido láctico en el seguimiento de los pacientes que siguen terapia con antirretrovirales es la única medida eficaz para detec tar y prevenir las formas más graves de esta enfermedad.