Estudiar si la ampliación, a festivos y fines de semana, del protocolo de detección proactiva precoz de gravedad en el hospital y actuación de intensivistas en planta convencional y urgencias (actividad «UCI sin paredes») se asocia a una reducción en la mortalidad de los pacientes ingresados en UCI en esos días.
DiseñoEstudio cuasiexperimental before-after.
ÁmbitoHospital de nivel 2 con 210 camas en funcionamiento y UCI polivalente con 8 camas.
Pacientes o participantesEn el grupo control, donde no se realiza la actividad «UCI sin paredes» los fines de semana ni festivos, se incluyeron los pacientes ingresados en la UCI esos días del 1 de enero de 2010 al 30 de abril de 2013. En el grupo intervención se amplió la actividad «UCI sin paredes» a los fines de semana y festivos y se incluyeron los pacientes ingresados esos días del 1 de mayo de 2013 al 31 de octubre de 2014. Se excluyeron los pacientes procedentes de quirófano tras una cirugía programada.
Variables de interésSe analizaron las variables demográficas (edad, sexo), la procedencia (urgencias, planta de hospitalización, quirófano), el tipo de paciente (médico, quirúrgico), el motivo de ingreso, las comorbilidades y el SAPS 3 como puntuación de gravedad al ingreso, estancia en UCI y hospitalaria, además de la mortalidad en la UCI y en el hospital.
ResultadosSe incluyeron en el grupo control 389 pacientes, y 161 en el grupo intervención. No se encontraron diferencias entre ambos grupos, salvo en la comorbilidad cardiovascular (un 49% en el grupo control frente a un 33% en el grupo intervención; p<0,001), en la gravedad al ingreso medida mediante el SAPS 3 (mediana de 52 [percentiles 25-75: 42-63] en el grupo control frente a 48 [percentiles 25-75: 40-56] en el grupo intervención; p=0,008) y en la mortalidad en UCI, que fue de un 11% en el grupo control (IC 95% 8 a 14) frente al 3% (IC 95% 1 a 7) en el grupo intervención (p=0,003). En el análisis multivariable, los 2 únicos factores asociados con la mortalidad en UCI fueron: SAPS 3 (OR 1,08; IC 95% 1,06-1,11) y el pertenecer al grupo intervención (OR 0,33; IC 95% 0,12-0,89).
ConclusionesLa ampliación de la actividad «UCI sin paredes» a los fines de semana y festivos conlleva un descenso en la mortalidad en la UCI.
To determine whether extension to holidays and weekends of the protocol for the early proactive detection of severity in hospital (“ICU without walls” project) results in decreased mortality among patients admitted to the ICU during those days.
DesignA quasi-experimental before-after study was carried out.
SettingA level 2 hospital with 210 beds and a polyvalent ICU with 8 beds.
Patients or participantsThe control group involved no “ICU without walls” activity on holidays or weekends and included those patients admitted to the ICU on those days between 1 January 2010 and 30 April 2013. The intervention group in turn extended the “ICU without walls” activity to holidays and weekends, and included those patients admitted on those days between 1 May 2013 and 31 October 2014. Patients arriving from the operating room after scheduled surgery were excluded.
Variables of interestAn analysis was made of the demographic variables (age, gender), origin (emergency room, hospital ward, operating room), type of patient (medical, surgical), reason for admission, comorbidities and SAPS 3 score as a measure of severity upon admission, stay in the ICU and in hospital, and mortality in the ICU and in hospital.
ResultsA total of 389 and 161 patients were included in the control group and intervention group, respectively. There were no differences between the 2 groups except as regards cardiovascular comorbidity (49% in the control group versus 33% in the intervention group; P<.001), severity upon admission (median SAPS 3 score 52 [percentiles 25-75: 42-63) in the control group versus 48 [percentiles 25-75: 40-56] in the intervention group; P=.008) and mortality in the ICU (11% in the control group [95% CI 8-14] versus 3% [95% CI 1-7] in the intervention group; P=.003). In the multivariate analysis, the only 2 factors associated to mortality in the ICU were the SAPS 3 score (OR 1.08; 95% CI 1.06-1.11) and inclusion in the intervention group (OR 0.33; 95% CI 0.12-0.89).
ConclusionsExtension of the “ICU without walls” activity to holidays and weekends results in a decrease in mortality in the ICU.
El pronóstico de los pacientes, y especialmente el de aquellos que se encuentran en situación crítica, podría estar condicionado por el cambio en los modelos asistenciales que se producen en los períodos on-hours y off-hours1–4.
En nuestro medio, aunque la supervivencia en todos los períodos era superior a la predicha por los indicadores de gravedad, ingresar en la Unidad de Cuidados Intensivos (UCI) en el período off-hours (pacientes ingresados en el turno de noche de los días de diario, fines de semana y días festivos [FS-F]) se asociaba de forma independiente con la mortalidad cuando se comparaba con el grupo on-hours (pacientes ingresados en turno de mañana y de tarde de los días de diario)5. Estos resultados son comparables a otros publicados previamente1,2. Una característica especial es el desarrollo en nuestro caso del proyecto «UCI sin paredes», que se basa en la detección precoz del paciente en riesgo en el hospital, fuera de la UCI, y que nos permite intervenir de forma precoz en pacientes en riesgo en plantas convencionales. En un estudio before-after publicado por nuestro grupo se demostró que esta actividad conlleva un beneficio en cuanto a la evolución clínica de los pacientes6. Sin embargo, esta actividad solo se realizaba los días de diario y no en FS-F. En el análisis multivariable, las variables asociadas de forma independiente con la mortalidad hospitalaria fueron el SAPS 3 y pertenecer al subgrupo de FS-F.
Estos resultados apoyarían la teoría de que la detección precoz de los pacientes potencialmente graves y la consecuente mayor supervivencia de estos6–10 podría influir, entre otros factores, en la menor mortalidad encontrada en el grupo on-hours, donde sí se realiza la actividad «UCI sin paredes»5.
La hipótesis de este trabajo consiste en que ampliar la actuación del proyecto «UCI sin paredes» a FS-F tiene efecto sobre la mortalidad de los pacientes ingresados en esa franja horaria. El objetivo principal es estudiar si la ampliación, a FS-F, del protocolo de detección proactiva precoz de gravedad en el hospital y actuación de intensivistas en planta convencional y urgencias (actividad « UCI sin paredes») se asocia a una reducción en la mortalidad de los pacientes ingresados en UCI en esos días.
Pacientes y métodosEstudio cuasiexperimental before-after en una UCI polivalente médico-quirúrgica de adultos, con 8 camas en funcionamiento en un hospital de nivel 2 con 210 camas. Se pactó con la dirección del centro hospitalario la ampliación del sistema de detección precoz de gravedad a los FS-F. Esto no supuso realmente ningún cambio en la dotación de plantilla presente en FS-F en nuestro centro, de modo que se mantuvo un intensivista de guardia y un segundo intensivista durante 8h en turno de mañana que en el período intervención añade la actividad «UCI sin paredes». La descripción del modo de trabajo se describe en el estudio de Abella et al.5.
- -
En el grupo control (grupo analizado en el estudio previo)5 no se realiza la actividad «UCI sin paredes» los FS-F y se incluyeron los pacientes ingresados en la UCI en FS-F del día 1 de enero de 2010 al 30 de abril de 2013.
- -
En el grupo intervención se amplió la actividad «UCI sin paredes» a los FS-F y se incluyeron los pacientes ingresados en FS-F del 1 de mayo de 2013 al 31 de octubre de 2014.
- -
Se excluyeron los pacientes ingresados por cirugía programada.
Se analizaron las variables demográficas (edad, sexo), la procedencia (urgencias, planta de hospitalización, quirófano), el tipo de paciente (médico, quirúrgico), el motivo de ingreso, las comorbilidades (se definen cuando dicha comorbilidad consta en la historia clínica y sigue tratamiento o lo ha recibido para esa enfermedad crónica), el SAPS 3 como puntuación de gravedad al ingreso, la aparición de fracaso de órganos durante la estancia en UCI mediante el SOFA score, la estancia en UCI y hospitalaria, además de la mortalidad en UCI y en el hospital.
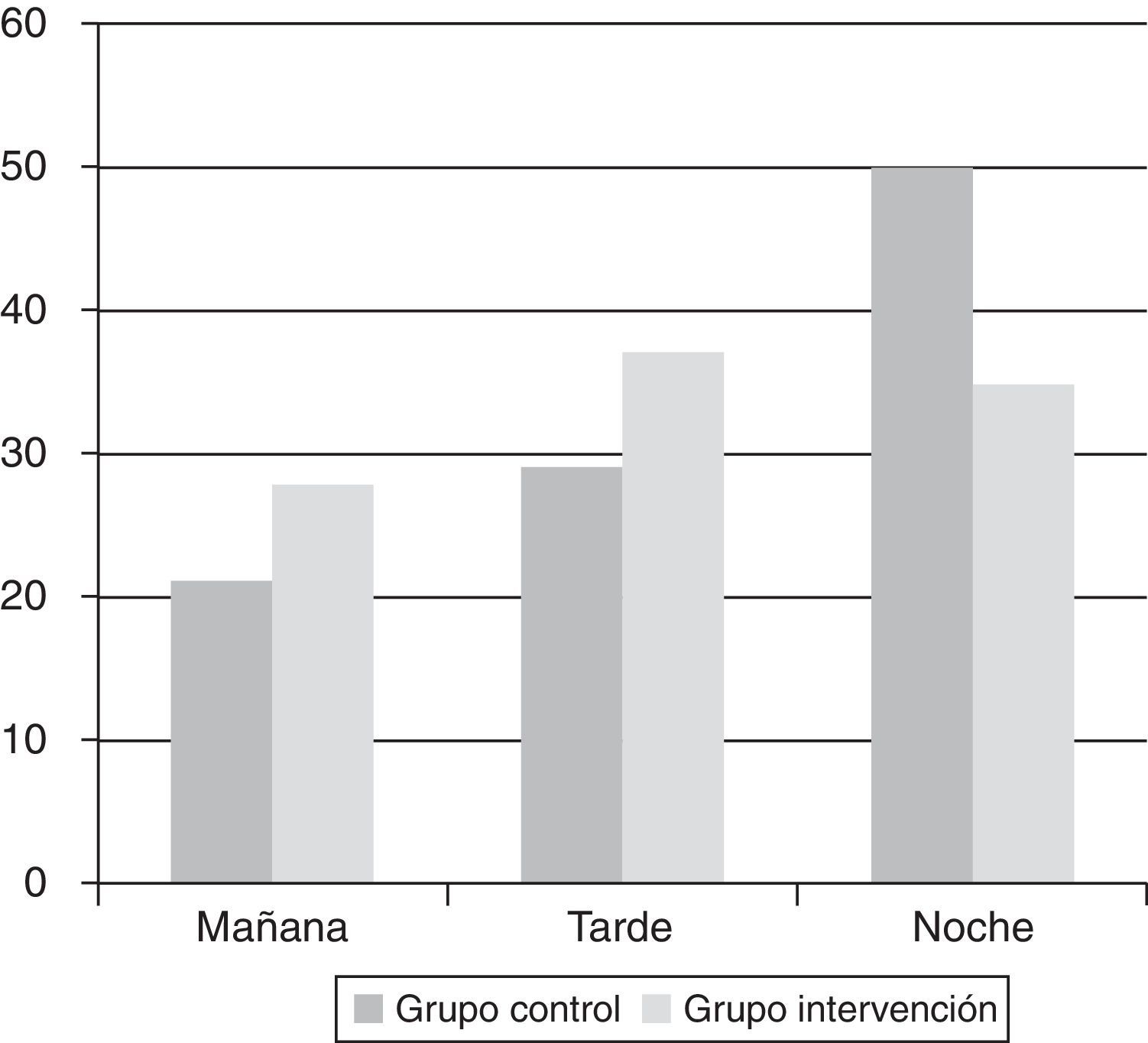
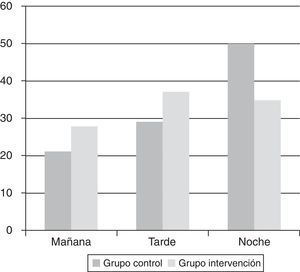
Se analizaron también los cambios en el porcentaje de ingresos en los turnos de mañana, tarde y noche con el fin de valorar el efecto de la ampliación a los FS-F de la actividad «UCI sin paredes» sobre el momento del ingreso.
El estudio fue aprobado por el Comité de Ética Asistencial del centro sanitario; se realizó un análisis retrospectivo de los resultados tras implementar el cambio en el modelo de gestión.
Método estadísticoSe presentan las variables continuas como mediana (percentiles) comparándolas con el test no paramétrico U de Mann-Whitney o t de Student, y las variables categóricas, mediante el test de Chi-cuadrado.
Se explora la normalidad o no de la distribución de las variables continuas mediante el test Kolmogorov-Smirnov; dada la distribución no normal de todas las variables continuas, sus datos se presentan como media (percentiles).
Las variables continuas de distribución no normal se compararon con el test no paramétrico U de Mann-Whitney, mientras que las que presentaban una distribución normal se analizaron con t de Student. Las variables categóricas se estudiaron mediante el test Chi-cuadrado.
Para analizar la asociación con la mortalidad en UCI y comprobar el posible efecto del grupo intervención sobre el desenlace se realizó un análisis multivariable mediante regresión logística hacia atrás empleando todas las variables estudiadas que clínicamente pudieran tener relación con la supervivencia (sexo, edad, tipo paciente, procedencia, comorbilidades, SAPS 3). En todos los casos se considera positivo un valor de p<0,05.
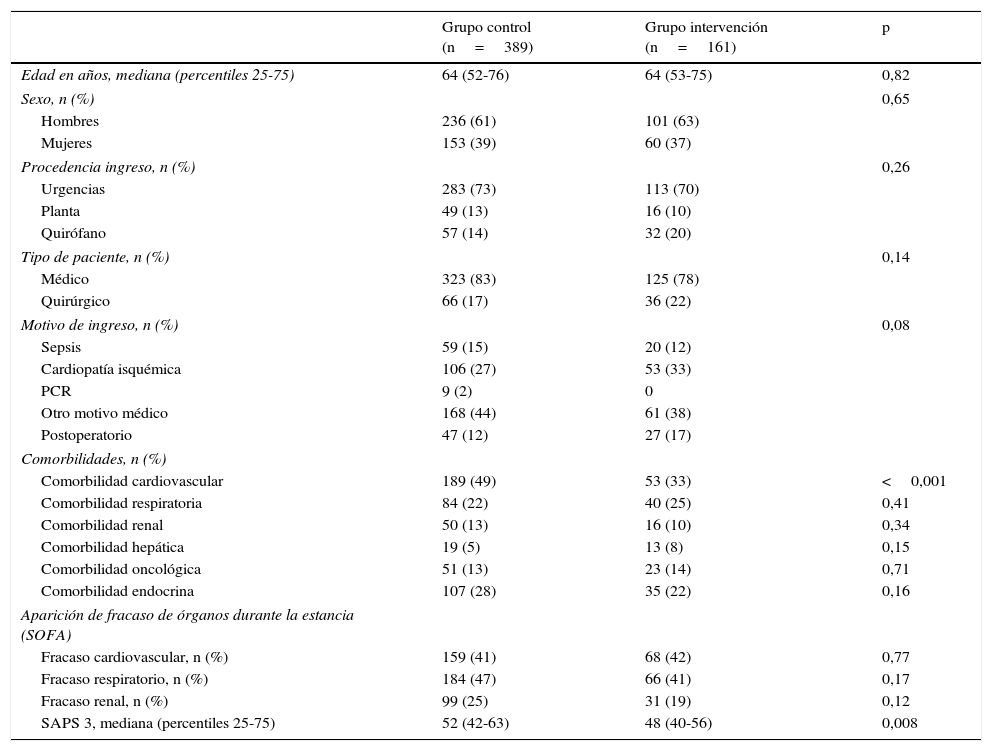
ResultadosSe incluyeron en el grupo control 389 pacientes, y 161 en el grupo intervención. No se encontraron diferencias entre ambos grupos en cuanto a edad, sexo, procedencia, tipo de paciente, motivo de ingreso ni en la aparición de fracaso de órganos durante la estancia en UCI (tabla 1).
Variables demográficas en ambos grupos
| Grupo control (n=389) | Grupo intervención (n=161) | p | |
|---|---|---|---|
| Edad en años, mediana (percentiles 25-75) | 64 (52-76) | 64 (53-75) | 0,82 |
| Sexo, n (%) | 0,65 | ||
| Hombres | 236 (61) | 101 (63) | |
| Mujeres | 153 (39) | 60 (37) | |
| Procedencia ingreso, n (%) | 0,26 | ||
| Urgencias | 283 (73) | 113 (70) | |
| Planta | 49 (13) | 16 (10) | |
| Quirófano | 57 (14) | 32 (20) | |
| Tipo de paciente, n (%) | 0,14 | ||
| Médico | 323 (83) | 125 (78) | |
| Quirúrgico | 66 (17) | 36 (22) | |
| Motivo de ingreso, n (%) | 0,08 | ||
| Sepsis | 59 (15) | 20 (12) | |
| Cardiopatía isquémica | 106 (27) | 53 (33) | |
| PCR | 9 (2) | 0 | |
| Otro motivo médico | 168 (44) | 61 (38) | |
| Postoperatorio | 47 (12) | 27 (17) | |
| Comorbilidades, n (%) | |||
| Comorbilidad cardiovascular | 189 (49) | 53 (33) | <0,001 |
| Comorbilidad respiratoria | 84 (22) | 40 (25) | 0,41 |
| Comorbilidad renal | 50 (13) | 16 (10) | 0,34 |
| Comorbilidad hepática | 19 (5) | 13 (8) | 0,15 |
| Comorbilidad oncológica | 51 (13) | 23 (14) | 0,71 |
| Comorbilidad endocrina | 107 (28) | 35 (22) | 0,16 |
| Aparición de fracaso de órganos durante la estancia (SOFA) | |||
| Fracaso cardiovascular, n (%) | 159 (41) | 68 (42) | 0,77 |
| Fracaso respiratorio, n (%) | 184 (47) | 66 (41) | 0,17 |
| Fracaso renal, n (%) | 99 (25) | 31 (19) | 0,12 |
| SAPS 3, mediana (percentiles 25-75) | 52 (42-63) | 48 (40-56) | 0,008 |
PCR: parada cardiorrespiratoria; SAPS 3: Simplified Acute Physiology Score; SOFA: Sequential Organ Failure Assessment.
Aunque la mayoría de las comorbilidades son comparables, existe una diferencia estadísticamente significativa en cuanto a la comorbilidad cardiovascular, que estaba presente en el 49% de los casos en el grupo control frente a un 33% en el grupo intervención (p<0,001). También se observaron diferencias significativas en la gravedad al ingreso medido mediante el SAPS 3, con una mediana de 52 (percentiles 25-75: 42-63) en el grupo control frente a 48 (percentiles 25-75: 40-56) en el grupo intervención (p=0,008) (tabla 1). La mortalidad hospitalaria predicha en ambos grupos fue un 24 y un 19%, respectivamente.
La estancia media en UCI y en el hospital tras el alta de UCI no mostró diferencias entre ambos grupos, siendo de 3 días de mediana (percentiles 25-75: 2-4) en la UCI en el grupo control (p=0,15) frente a 3 (percentiles 25-75: 2-4) en el grupo intervención, y de 4 días de mediana (percentiles 25-75: 1-9) tras el alta de la UCI en el grupo control frente a 5 días de mediana (percentiles 25-75: 1-9) en el grupo intervención (p=0,67).
La mortalidad en UCI fue del 11% en el grupo control (IC 95% 8 a 14) frente al 3% en el grupo intervención (IC 95% 1 a 7) (p=0,003), con una reducción absoluta del riesgo del 8% (IC 95% 3 a 12), siendo también estadísticamente significativa la diferencia en la mortalidad en el hospital, con un 14% (IC 95% 11 a 18) en el grupo control frente a un 6% (IC 95% 3 a 11) en el grupo intervención (p=0,013), con una reducción absoluta del riesgo del 8% (IC 95% 2 a 12).
Se aprecian cambios en el porcentaje de ingresos en los turnos de mañana, tarde y noche entre ambos grupos, observando un aumento en el porcentaje de ingresos en el turno de mañana y tarde con un descenso en el turno de noche en el grupo de intervención (fig. 1).
En el análisis multivariable, los 2 únicos factores asociados con la mortalidad en UCI fueron: SAPS 3 (OR 1,08; IC 95% 1,06-1,11) y el pertenecer al grupo intervención (OR 0,33; IC 95% 0,12-0,89).
DiscusiónEn el presente estudio, aunque la supervivencia de los pacientes es mayor que la predicha por los indicadores de gravedad empleados, los pacientes que ingresan en UCI los FS-F en el grupo de intervención, tras la ampliación de la actividad «UCI sin paredes» a dichos días, tienen un mejor pronóstico que los que lo hacen en el grupo control sin actividad «UCI sin paredes» en los días estudiados.
La actividad «UCI sin paredes» se centra en la detección precoz del paciente en riesgo en el hospital, fuera de la UCI, y nos permite intervenir sobre él antes de que aparezcan los fracasos orgánicos. Esta anticipación ha sido valorada y estudiada en diferentes estudios7–13, que se basan, fundamentalmente, en que las situaciones de riesgo vital suelen estar precedidas de alteraciones fisiopatológicas detectables y prevenibles, siendo este hecho más llamativo en las enfermedades dependientes del tiempo, como la sepsis, el síndrome coronario agudo y la parada cardiorrespiratoria14–17. Se están desarrollando sistemas específicos de alarma que combinan datos clínico-analíticos, y que proporcionan un árbol de decisión sobre las actuaciones iniciales y la necesidad de aviso a la UCI18–21. Tras la iniciativa mundial de la Campaña Sobrevivir a la Sepsis, se consiguió una mayor adherencia a las guías de práctica clínica y un beneficio en este grupo de pacientes, con un descenso en la estancia hospitalaria e, incluso, en la mortalidad22–24.
Este concepto de precocidad ha ido tomando tal importancia que las recomendaciones del European Resuscitation Council para el manejo de la parada cardiorrespiratoria incluyen, como primer eslabón de la «cadena de supervivencia», la instauración de medidas encaminadas a la prevención de la parada cardiaca mediante la detección de alteraciones fisiopatológicas que ocurren previamente25.
En la reciente revisión sistemática de Winters et al.26 se muestra cómo muchos hospitales han desarrollado equipos de respuesta rápida con el objetivo de reconocer de forma precoz y responder de forma rápida a situaciones de deterioro clínico de los pacientes en plantas convencionales, y se han publicado diferentes estudios que demuestran una reducción de las paradas cardiorrespiratorias y también de la mortalidad asociada a la implementación de estos equipos.
Es el caso del estudio de Schmidt et al.13, que muestra una relación temporal entre la implantación de un sistema tecnológico de vigilancia de constantes fisiológicas y un descenso de la mortalidad en uno de los hospitales (de un 7,75 a un 6,42%; p<0,0001), estimando unas 397 muertes menos; y en el otro centro, la reducción fue del 7,57 al 6,15% (p<0,0001), estimando unas 372 muertes menos, basándose en una mayor fiabilidad en el registro de constantes y rapidez en la toma de decisiones.
En el estudio before-after, publicado por nuestro grupo, la actividad «UCI sin paredes» demostró un beneficio en cuanto a la evolución clínica de los pacientes intervenidos, una mejor gestión de los recursos sanitarios disponibles y un descenso de la mortalidad en UCI de los pacientes ingresados en el período de implantación del proyecto (OR 0,42; IC 95% 0,18-0,98; p=0,04)6.
Por otra parte, en diversos trabajos publicados se analizaron las diferencias en el pronóstico de los pacientes según el momento del ingreso en UCI, incluso en otras áreas del hospital, encontrando una menor supervivencia en los fines de semana1,4,27–31, aunque otros estudios encontraron resultados contradictorios32–35. Por este motivo quisimos analizar en nuestro medio si existía diferencia en la mortalidad cuando se tenía en cuenta la franja horaria del día de ingreso en UCI, diferenciando el grupo on-hours (pacientes ingresados en el turno de mañana y de tarde de los días de diario) y el grupo off-hours (pacientes ingresados en el turno de noche, FS-F), demostrando que ingresar en el grupo off-hours se asociaba de forma independiente con la mortalidad5. En ese mismo momento planteamos la hipótesis de que la actividad «UCI sin paredes» podría tener un efecto causal sobre la mayor supervivencia en los días de diario, y por ello se realizó un análisis de subgrupo poniendo, por una parte, los días de diario, y por otra, los FS-F, en los que no se realizaba dicha actividad, encontrando que el ingreso en FS-F se asociaba de forma independiente con la mortalidad. Sin embargo, por el carácter no intervencionista del estudio no se pudo demostrar esta hipótesis, solo apoyar la posibilidad de relación entre la actividad «UCI sin paredes» y la diferencia de mortalidad.
En este trabajo se compara el pronóstico de los pacientes ingresados en UCI en un grupo donde no se realiza la actividad «UCI sin paredes» los FS-F frente a otro donde sí se hace. Los grupos son comparables salvo por la comorbilidad cardiovascular y la gravedad en el momento del ingreso, que son mayores en el grupo control. Esto último se podría explicar por la propia actividad «UCI sin paredes», que tiene como fin una detección precoz y posibilitar un tratamiento más temprano, por lo tanto, una actuación en pacientes menos graves. Además de la diferencia en la mortalidad en el análisis univariante, se observa en el modelo de regresión logística que los 2 únicos factores asociados con la mortalidad en UCI fueron el SAPS 3 (OR 1,08; IC 95% 1,06-1,11) y el pertenecer al grupo intervención (OR 0,33; IC 95% 0,12-0,89). Por otra parte, se observa un cambio en la distribución de ingresos según el turno de trabajo, con un aumento en el porcentaje de ingresos en el turno de mañana y tarde, lo que permite una mejor gestión de los recursos disponibles.
Como limitaciones debemos destacar que se trata de un estudio realizado en un único centro y el uso del SAPS 3 como indicador de gravedad en el momento del ingreso en la UCI, que en poblaciones con bajo número de fallos orgánicos sobrestima la mortalidad predicha y podría explicar la gran diferencia entre la mortalidad hospitalaria predicha y la real36. El período de estudio en ambos grupos no fue similar, lo que puede dar lugar a un sesgo menor por una mayor mortalidad estacional y una menor ocupación de la unidad en los meses de verano; sin embargo, no hubo diferencias en la mortalidad en el grupo control en ninguno de los períodos.
Lo que hemos visto en estos estudios ha sido que estos buenos resultados se deben a:
- 1.
Ingreso más precoz en UCI de algunos pacientes en situación de riesgo.
- 2.
Mejor selección de los pacientes a la hora de decidir su ingreso, de modo que hay enfermos que podemos tratar en planta convencional sin necesidad de ocupar una cama de UCI, con lo que conseguimos una mayor disponibilidad de estas.
- 3.
Establecer planes de cuidados y limitaciones de soporte vital en planta con decisiones consensuadas que evitan ingresos innecesarios en UCI.
- 4.
Reducción de las paradas cardiacas en el hospital.
El diseño del presente estudio no pretende analizar las causas (sin duda de gran interés), sino meramente hacer una evaluación del efecto del cambio organizativo. Para analizar estos factores (como se realizó en estudios previos) hacen falta estudios con un mayor tamaño muestral y de carácter posiblemente multicéntrico.
La ampliación de la actividad «UCI sin paredes» a los FS-F conlleva un descenso en la mortalidad en la UCI y en el hospital.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.