Describir los factores asociados a la mortalidad de los pacientes con traumatismo craneoencefálico grave (TCEG).
DiseñoEstudio observacional retrospectivo de los pacientes con TCEG en el periodo comprendido entre el 1 de enero de 2007 y el 31 de diciembre de 2010.
ÁmbitoHospital Virgen de la Vega de Salamanca.
PacientesLos 106 pacientes con TCEG ingresados de forma consecutiva en el periodo de estudio.
Variables de interésLa variable dependiente ha sido la mortalidad y las distintas variables independientes han sido divididas en 2 grupos: epidemiológicas y clínicas.
ResultadosLa edad media fue de 50,84 años. El 75,5% de los casos eran varones. La puntuación media en la escala de Glasgow (GCS) fue de 5,09 y el Injury Severity Score (ISS) medio fue de 30,8. Se observa mayor mortalidad en los pacientes con edad más avanzada y puntuación ISS más alta.
Un 68,1% de los pacientes en los que se monitorizó la presión intracraneal (PIC) presentaron hipertensión intracraneal (HIC). La mortalidad de los pacientes con TCEG fue del 36,8% y se asoció de forma significativa a una menor puntuación del GCS, a la existencia de hiperglucemia, HIC, coagulopatía, hipoxemia, presencia de midriasis y shock. Los factores responsables de la mortalidad de forma independiente en los pacientes con TCEG fueron la existencia de midriasis (OR: 32,75), puntuación del GCS (OR: 2,65) e hiperglucemia (OR: 6,08).
ConclusionesLa existencia de midriasis, la puntuación del GCS y la hiperglucemia deben ser tenidas en cuenta como factores pronóstico del TCEG.
To describe the factors associated to mortality of patients with severe traumatic brain injury (TBI).
DesignA retrospective observational study was made of patients with severe TBI covering the period between 1 January 2007 and 31 December 2010.
SettingVirgen de la Vega Hospital, Salamanca (Spain).
PatientsAll patients hospitalized during the consecutive study period.
Main variables of interestThe dependent variable has been the death rate, while the independent variables were divided into two groups: epidemiological and clinical.
ResultsThe mean patient age was the 50.84 years; 75.5% were males. The average score on the Glasgow Coma Scale (GCS) was 5.09, and the average Injury Severity Score (ISS) was 30.8. Higher mortality was observed in older patients with a higher ISS score.
A total of 68.1% of the patients in which intracranial pressure (ICP) was monitored showed intracranial hypertension (ICH). The mortality rate in patients with severe TBI was 36.8%, and was associated mainly to a lower GCS score, the existence of hyperglycemia, coagulopathy, hypoxemia, the presence of mydriasis and shock. The independent mortality indicators in patients with severe TBI were the existence of mydriasis (OR: 32.75), the GCS score (OR: 2.65) and hyperglycemia (OR: 6.08).
ConclusionsThe existence of mydriasis, the GCS score and hyperglycemia should be taken into account as prognostic factors in TBI patients.
En España, la incidencia anual de traumatismo craneoencefálico (TCE) se estima en 200 nuevos casos/100.000 habitantes. El 70% de estos tienen buena recuperación, el 9% fallecen antes de llegar al hospital, el 6% lo hacen durante su estancia en el hospital y el 15% quedan funcionalmente incapacitados en diferentes grados (moderado, grave o vegetativo)1–4. Aunque el TCE no respeta grupo alguno de edad o sexo, la bibliografía consultada destaca la mayor incidencia de esta patología entre los hombres, con una relación hombre/mujer de 3 a uno1,3,5.
El TCEG es la primera causa de mortalidad e incapacidad en la población menor de 40-45 años en los países industrializados, y la tercera causa en todos los rangos de edad1. Supone uno de los principales problemas de salud pública en los países desarrollados ya que a los costes puramente sanitarios hay que añadirle los derivados de las indemnizaciones por secuelas o muerte, los subsidios por incapacidad y la pérdida de años de trabajo, al afectar el TCE preferentemente a adultos jóvenes2,3,6.
El resultado vital y funcional tras sufrir un TCEG depende tanto de la gravedad del impacto biomecánico inicial (daño primario), como de la presencia y gravedad de una serie de agresiones sistémicas o intracraneales que aparecen en los minutos, horas e, incluso, en los días posteriores al traumatismo, los cuales magnifican y/o producen nuevos daños cerebrales genéricamente denominados lesión secundaria. Una de las principales causas de mejoría de los resultados en el TCE ha sido la prevención y tratamiento de la lesión secundaria7.
El objetivo del presente estudio ha sido realizar un registro epidemiológico del enfermo con TCEG que ingresa en la Unidad de Cuidados Intensivos (UCI) del Hospital Virgen de la Vega y analizar los factores que influyen en la mortalidad de estos pacientes.
Material y métodosEstudioSe realiza un estudio observacional retrospectivo en la UCI del Hospital Virgen de la Vega adscrito al Complejo Hospitalario Universitario de Salamanca. Se trata de una UCI de 9 camas dedicadas en su mayor parte a Neurointensivismo, entendiendo por esto pacientes procedentes de quirófano programado o no de neurocirugía con diversos procesos (tumorales, vasculares, medulares, etc.) y pacientes procedentes mayoritariamente de urgencias con TCE grave o moderado inestable, dentro o no del paciente politraumatizado. Nuestra unidad es referencia para pacientes neurocríticos procedentes de los hospitales de Ávila y Zamora. Está dirigida por especialistas en Medicina Intensiva y atendida por enfermeros en una relación 1:2-3 según turnos establecidos. Los pacientes son evaluados inicialmente por los médicos responsables del Servicio de Urgencias, quienes avisan al neurocirujano y al intensivista, quienes reevalúan al paciente decidiendo su ingreso. Se realizan las actuaciones oportunas según las recomendaciones de la Brain Trauma Foundation (BTF) en su «Guidelines for the Management of Severe Traumatic Brain Injury»8.
El periodo de recogida de información abarca desde el 1 enero de 2007 hasta el 31 de diciembre de 2010. Se aportaron un total de 106 casos de TCEG ingresados de forma consecutiva en el periodo de estudio.
Variables analizadas y criterios utilizadosLas variables incluidas en el estudio han sido las siguientes:
- –
Variables epidemiológicas: edad, sexo, Injury Severity Score (ISS) y causas del traumatismo. El ISS se obtiene tras sumar los cuadrados de la puntuación AIS-909 más alta de los 3 órganos más gravemente afectados10 y las causas del traumatismo consideradas son accidente de tráfico, accidente laboral, precipitación con intento autolítico, caídas y otras.
- –
Variables clínicas:
- ∘
Puntuación en la escala de Glasgow (GCS): primer valor reflejado una vez estabilizado el paciente.
- ∘
Lesión en TAC al ingreso según la clasificación del Trauma Coma Data Bank (TCDB) o escala Marshall11.
- ∘
Existencia de shock al ingreso: presión arterial sistólica menor de 90mmHg.
- ∘
Hiperglucemia al ingreso: glucemia mayor a 150mg/dl.
- ∘
Coagulopatía: ratio internacional normalizada (INR) mayor de 1,4 y tiempo de tromboplastina parcial activada (APTT) mayor de 33.
- ∘
Midriasis bilateral al ingreso: dilatación pupilar arreactiva bilateral mayor a 4mm.
- ∘
Hipoxemia al ingreso: valores de PaO2 menores de 60mmHg.
- ∘
Hipertensión intracraneal (HIC) al ingreso: presión intracraneal (PIC) mayor de 20mmHg de forma mantenida a pesar del control de todos los factores intra o extracraneales que pudiesen influir en su medida.
- ∘
Neurocirugía de urgencia al ingreso.
- ∘
Desarrollo posterior de infección nosocomial.
- ∘
Tiempo de estancia en UCI.
- ∘
Los datos categóricos se presentaron mediante el número absoluto y el porcentaje. Los datos cuantitativos se expresaron mediante la media (intervalo) y, cuando se consideró adecuado, se expresó mediante la media ± desviación estándar. Los datos categóricos se compararon mediante la prueba χ2. Se utilizó la t de Student para la comparación de variables cuantitativas. El análisis multivariante se realizó mediante regresión logística valorando el coeficiente R2 de Nagelkerke y la Odds Ratio con su intervalo de confianza al 95%. La R2 de Nagelkerke toma valores entre 0 y 1 y permite valorar el porcentaje de variabilidad explicado por nuestro modelo. Para ayudar a interpretar las relaciones entre las categorías de las variables se realiza un análisis gráfico de correspondencias múltiples (ACM). El ACM es una técnica descriptiva exploratoria que permite mostrar cada categoría de una variable como un punto en el plano factorial, de manera que la proximidad entre 2 categorías se interpreta como un cierto nivel de similitud o asociación entre las mismas. En todos los casos el nivel de significación elegido ha sido p<0,05 y el paquete estadístico utilizado fue el SPSS 18.0.
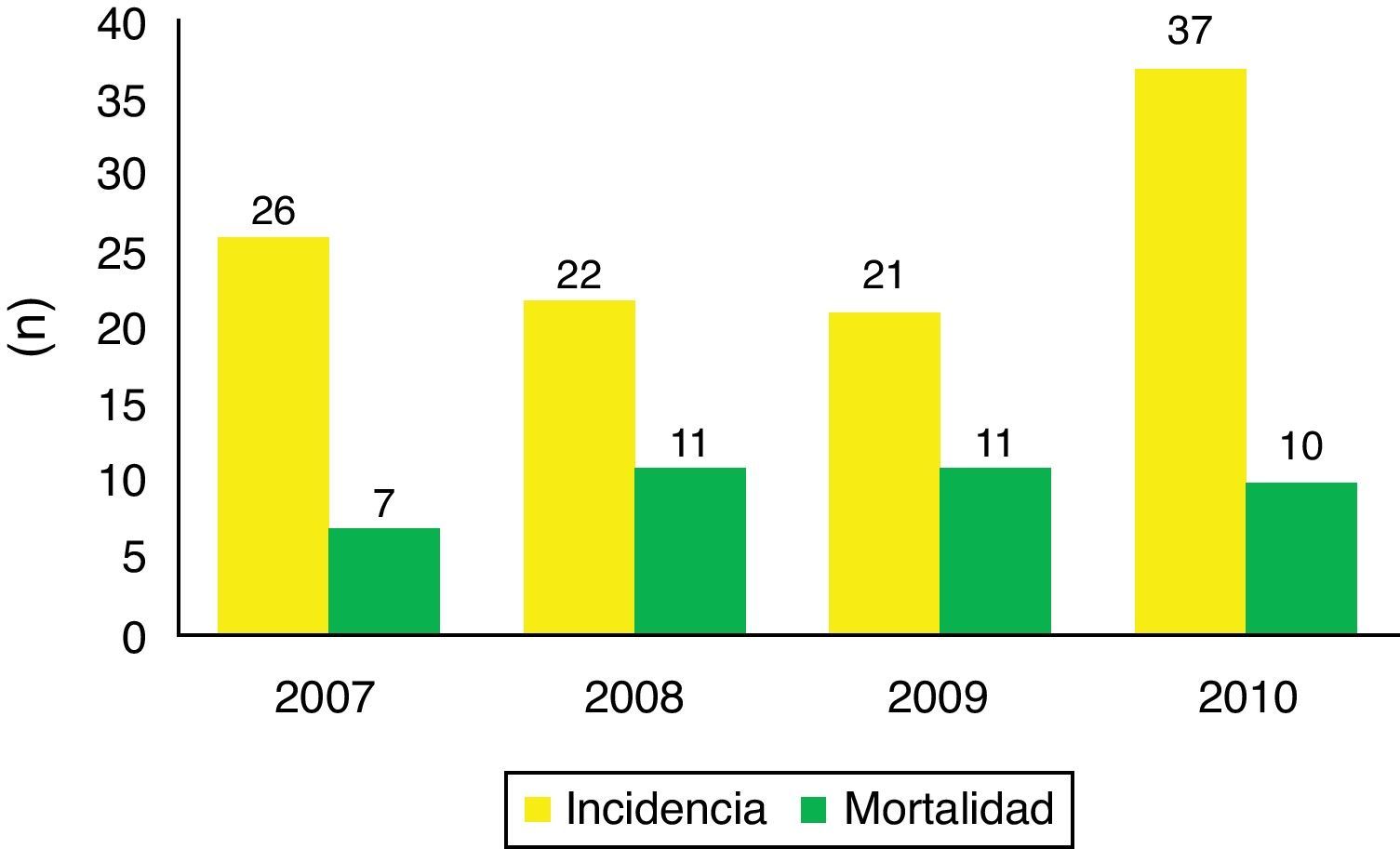
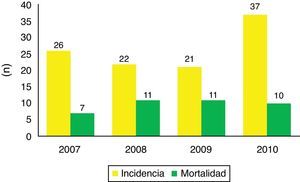
ResultadosIngresan un total de 106 pacientes con TCEG durante el periodo de estudio. Ochenta eran varones y representaron el 75,5% de los casos. La edad media fue de 50,84 años (intervalo: 13-89 años). Los pacientes recogidos por año fueron 26 (24,5%) en 2007, 22 (20,8%) en 2008, 21 (19,8%) en 2009 y 37 (34,9%) en 2010. Los meses con mayor porcentaje de ingresos fueron agosto (15,1%), marzo (12,3%) y enero (11,3%).
Un 75% de los ingresos procedían del área de urgencias del propio hospital, un 20,8% de otros hospitales (Ávila y Zamora), un 2% del Hospital Clínico perteneciente al Complejo Hospitalario de Salamanca y un 2,3% de planta (por empeoramiento de su TCE inicialmente leve o moderado).
La mortalidad global en UCI fue del 36,8%, en un 41% de los casos hubo donación. No se detectaron diferencias significativas en la mortalidad en cuanto al sexo. La incidencia y mortalidad del TCEG en los distintos periodos de tiempo durante la realización del estudio se muestran en la figura 1.
El ISS medio fue de 30,8 puntos (IC95%: 28,34-33,25). El ISS medio entre los supervivientes fue de 26,89 puntos (IC95%: 24,47-29,31) y en los fallecidos de 37,47 puntos (IC95%: 32,86-42,09) (p<0,001). Asimismo, las diferencias en mortalidad según la edad medida en años (vivos 43,89 vs muertos 62,59) fueron estadísticamente significativas (p<0,001).
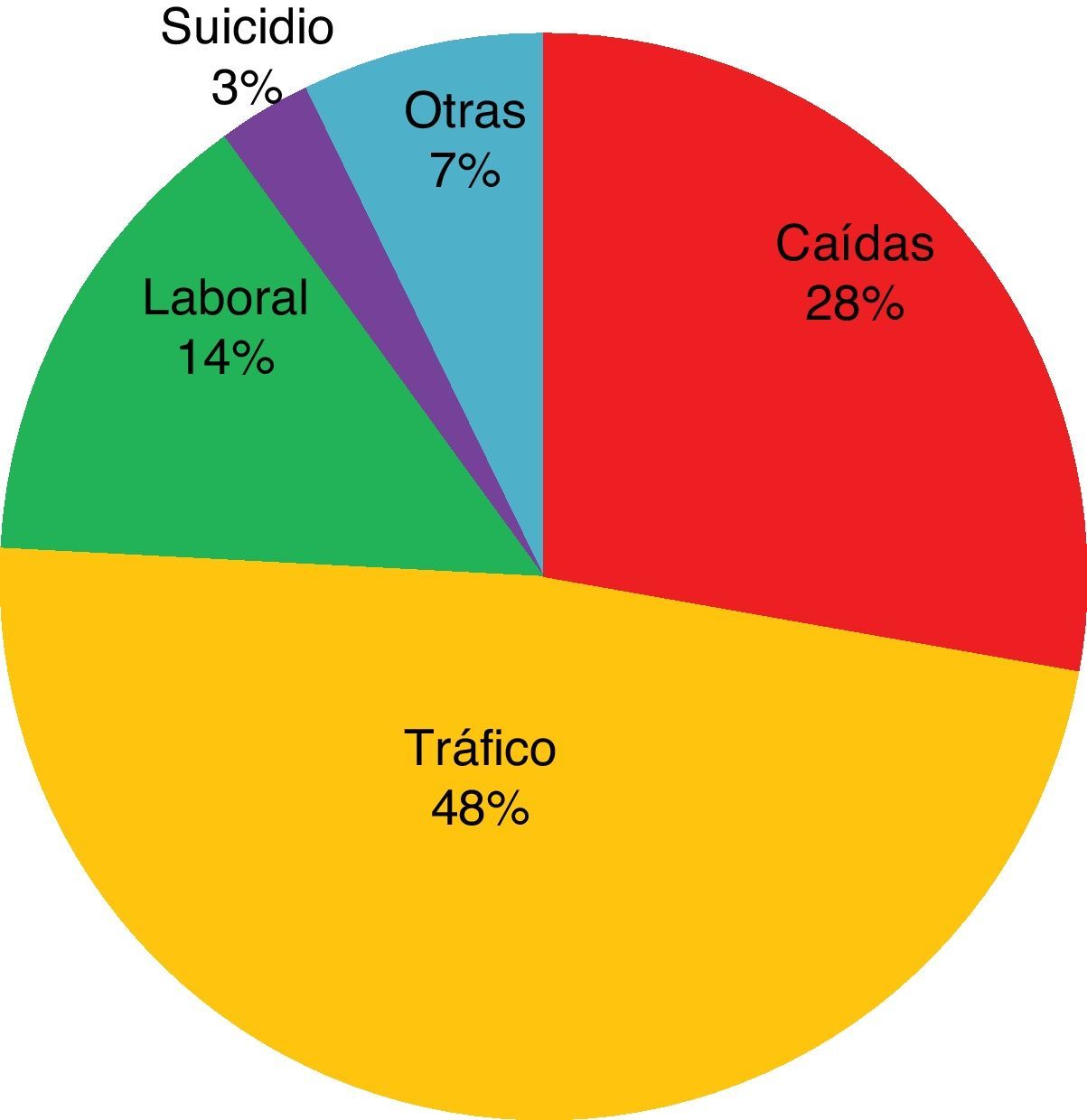
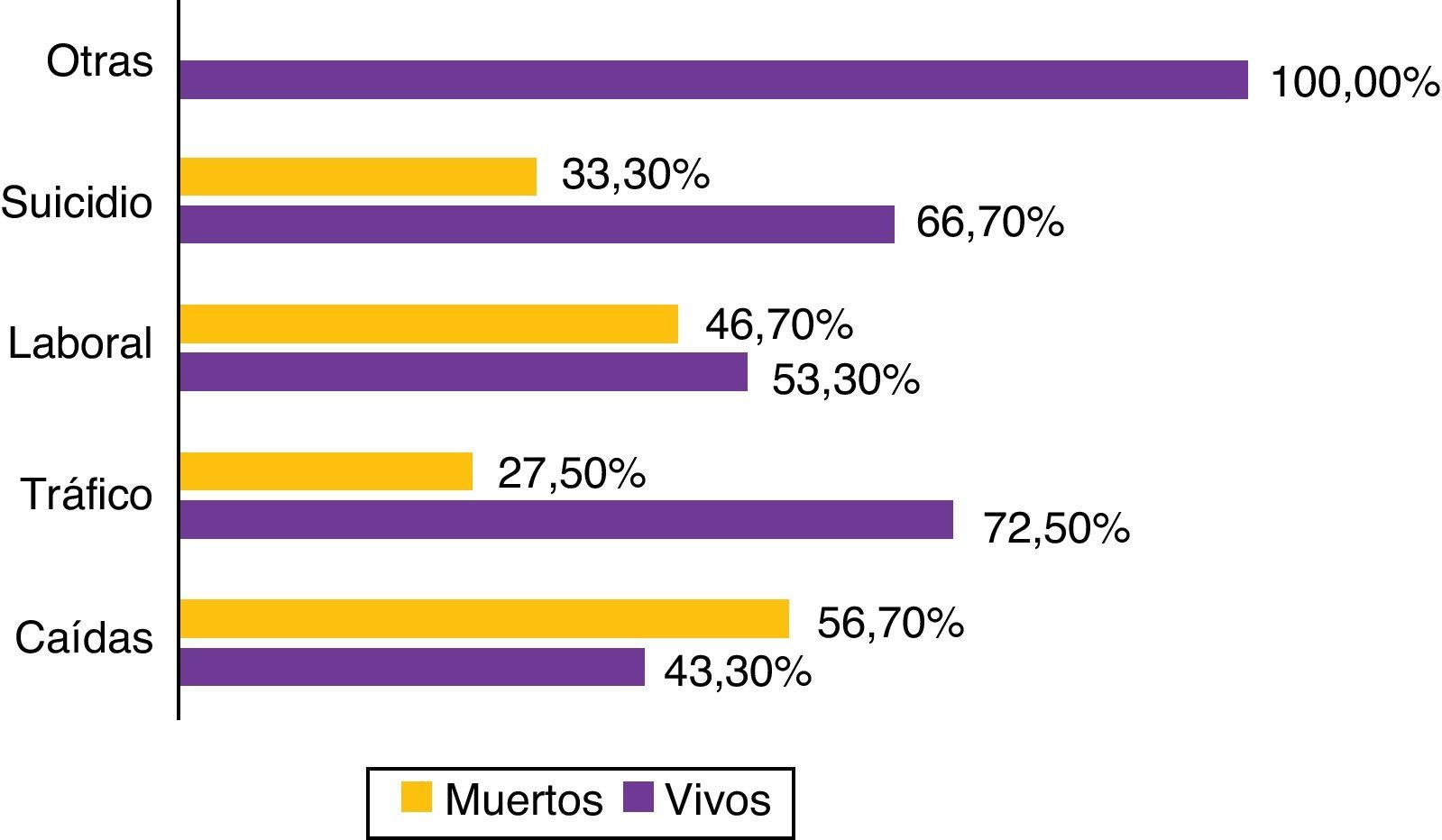
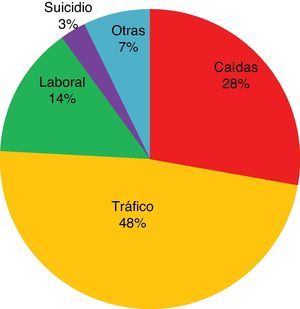
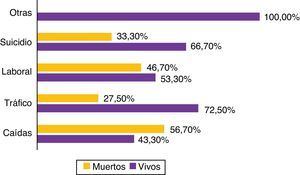
En la figura 2 se presenta la distribución porcentual de las diferentes causas del TCEG. La mortalidad por grupos fue: caídas (56,7%), accidente laboral (46,7%), suicidios (33,3%) y accidente de tráfico (27,5%). El análisis de las diferencias fue estadísticamente significativo (χ2: 11,73; p<0,05) (fig. 3), destacando el accidente de tráfico como la causa más frecuente y sin embargo con menor mortalidad.
La estancia media en UCI fue de 11,41 ± 9,3 días con una mediana de 9 días (intervalo: 1-36 días). El tiempo de estancia medio entre los supervivientes fue de 16,26 ± 1,01 días con una mediana de 17,50 días y entre los fallecidos fue de 3,21 ± 0,54 días con una mediana de 2 días (p<0,001).
Como datos clínicos cabe destacar que 89 pacientes (84%) presentaron shock, la existencia de hiperglucemia se constató en 40 pacientes (37,7%) y 79 pacientes (74,5%) presentaron coagulopatía.
A un 34,6% de los pacientes se les realizó una craneotomía de urgencia y un 48,6% desarrollan infección nosocomial.
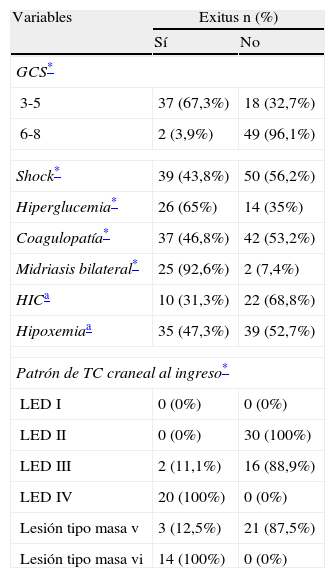
En la tabla 1 se exponen las variables de monitorización neurológica más importantes, destacando que la puntuación del GCS medio fue de 5,09 ± 2,02, presentando un 51,9% de los pacientes una puntuación de GCS menor o igual a 5. A 47 pacientes (44,8%) con TCEG se les monitorizó la PIC, un 68,1% de ellos tenían HIC.
Principales variables de monitorización neurológica en los pacientes con TCEG
| Variables | n (%) |
| GCS | |
| 3-5 | 55 (51,9) |
| 6-8 | 51 (49,1) |
| Midriasis bilateral | 27 (25,5) |
| Monitorización PIC | 47 (44,8) |
| HIC | 32 (68,1) |
| Hipoxemia | 74 (70,5) |
GCS: Puntuación en la escala de Glasgow; HIC: Hipertensión intracraneal; PIC: Presión intracraneal.
Se analizaron una serie de variables clásicamente relacionadas con la morbilidad y mortalidad en el TCE. Los pacientes con menor puntuación del GCS presentaron globalmente una mortalidad más alta. El rango osciló entre un 4,8% para los pacientes con GCS de 8 y un 75% de mortalidad para los pacientes con GCS de 3. El GCS medio entre los fallecidos fue de 3,38 y en los supervivientes de 6,06 (p<0,001). Así mismo, en los pacientes que se constataron shock, hiperglucemia, coagulopatía, HIC, hipoxemia o midriasis bilateral, la mortalidad fue significativamente más elevada (tabla 2).
Factores asociados a la mortalidad en TCEG
| Variables | Exitus n (%) | |
| Sí | No | |
| GCS* | ||
| 3-5 | 37 (67,3%) | 18 (32,7%) |
| 6-8 | 2 (3,9%) | 49 (96,1%) |
| Shock* | 39 (43,8%) | 50 (56,2%) |
| Hiperglucemia* | 26 (65%) | 14 (35%) |
| Coagulopatía* | 37 (46,8%) | 42 (53,2%) |
| Midriasis bilateral* | 25 (92,6%) | 2 (7,4%) |
| HICa | 10 (31,3%) | 22 (68,8%) |
| Hipoxemiaa | 35 (47,3%) | 39 (52,7%) |
| Patrón de TC craneal al ingreso* | ||
| LED I | 0 (0%) | 0 (0%) |
| LED II | 0 (0%) | 30 (100%) |
| LED III | 2 (11,1%) | 16 (88,9%) |
| LED IV | 20 (100%) | 0 (0%) |
| Lesión tipo masa v | 3 (12,5%) | 21 (87,5%) |
| Lesión tipo masa vi | 14 (100%) | 0 (0%) |
GCS: Puntuación en la escala de Glasgow; HIC: Hipertensión intracraneal; LED: Lesión encefálica difusa.
En cuanto a la mortalidad asociada a cada una de las lesiones observadas en la TAC predominó la asociada a la lesión encefálica difusa (LED) iv y a la lesión tipo masa vi ambas con un 100% seguida de la lesión tipo masa v con un 12,5% y la LED III con un 11,1%.
Se realizó un análisis multivariante para determinar qué variables hospitalarias influyen en la mortalidad en UCI. Las variables que permanecen en el modelo son la midriasis bilateral (OR: 32,75 [IC95%: 4,98-215,41] p<0,001), puntuación del GCS (OR: 2,65 [IC95%: 1,45-4,81] p<0,001) y la hiperglucemia (OR: 6,08 [IC95%: 1,33-27,82] p<0,05). El OR de la puntuación del GCS corresponde a cada caída de un punto de la puntuación de la GCS. La R cuadrado de Nagelkerke es 0,76.
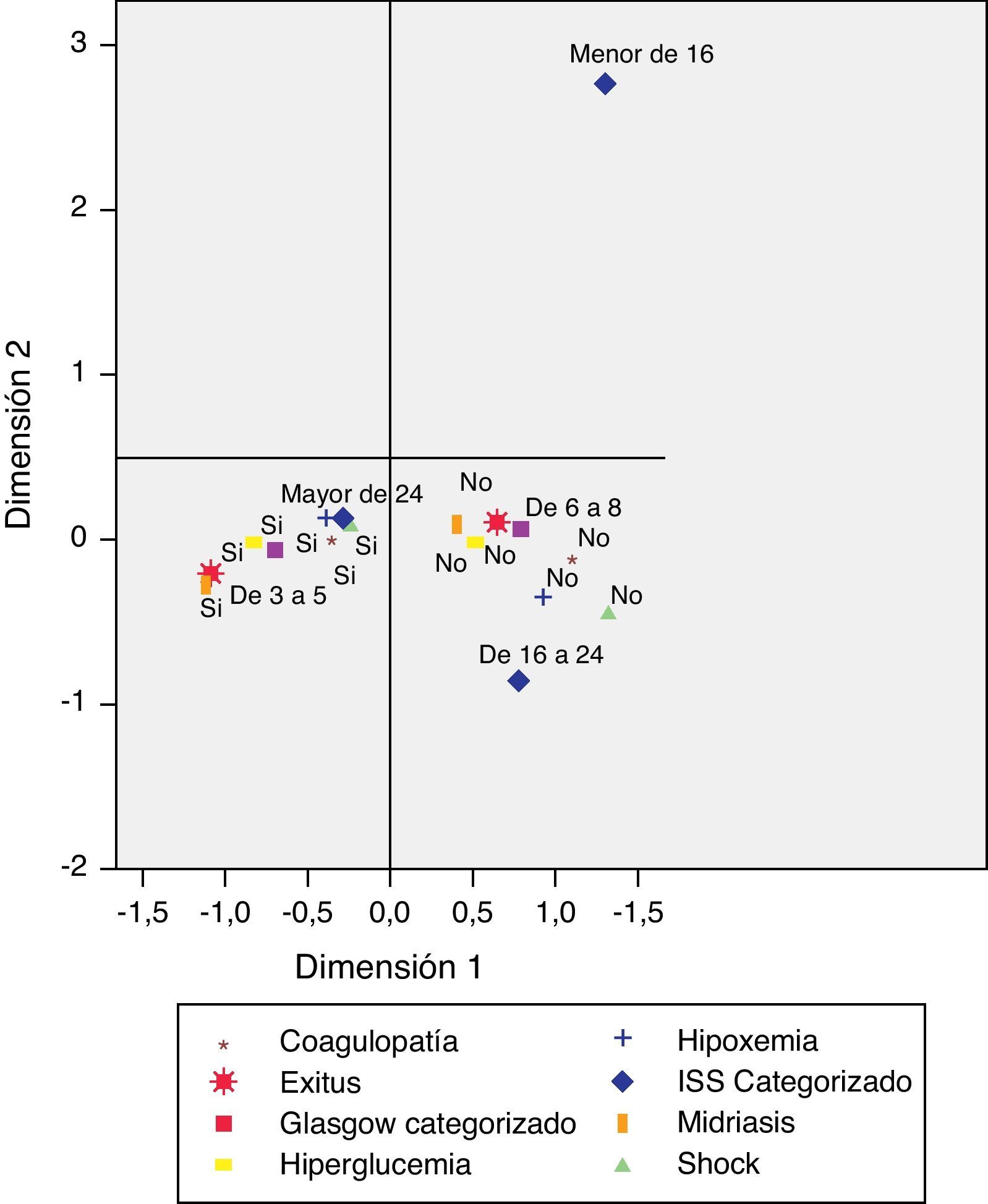
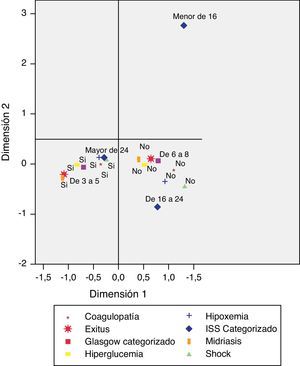
El análisis de correspondencias múltiples, indica que con solo 2 dimensiones se explica el 56,7% de la varianza. Como se observa en la figura 4 la categoría «Exitus» se relaciona con la categoría «Midriasis Bilateral» y en menor medida con las categorías presencia de coagulopatía, hiperglucemia, hipoxemia, shock, GCS de 3 a 5 e ISS mayor de 24.
DiscusiónLa mortalidad de nuestra población es del 36,8%, porcentaje similar12,13, o inferior al de otras series publicadas14,15.
Haciendo una primera valoración de las variables epidemiológicas se observa una mayor mortalidad en los pacientes con edad más avanzada y una puntuación ISS más alta, hechos ya constatados por otros autores14–19. Esto es debido a que la respuesta fisiopatológica del cerebro al traumatismo varía con la edad, de tal manera que el cerebro del anciano parece resultar más vulnerable a las lesiones, ya que tiene una reserva neuronal menor y una capacidad para la recuperación posiblemente disminuida, comparado con el cerebro del joven2.
Los accidentes de tráfico seguidos de las caídas fueron las causas más frecuentes de TCE, sin embargo, al igual que ocurre en otros estudios14,16,17 han sido las caídas las que en nuestro estudio se asocian en mayor medida a la mortalidad. Esto es debido a que las caídas se producen generalmente entre pacientes de edad avanzada y que presentan pluripatología y anticoagulación en su tratamiento habitual.
Coincidiendo con múltiples estudios una baja puntuación GCS al ingreso en UCI se asoció a una mayor mortalidad7,12,14–16,18. En nuestra serie un 51,9% de los pacientes presentaron un GCS menor o igual que 5 y de estos un 67,3% fallecieron.
Igualmente, la existencia de midriasis bilateral se asoció significativamente a la mortalidad, así, en nuestro estudio un 92,6% de los pacientes con midriasis bilateral fallecieron. Estos resultados van en la línea de lo publicado por otros autores12,15,18–20.
La asociación entre hiperglucemia y mortalidad ha quedado constatada en este trabajo. Múltiples estudios14,20,21 encuentran una asociación entre una mayor mortalidad y la hiperglucemia en los pacientes con TCEG, atribuyéndola a un aumento de la acidosis láctica en las zonas isquémicas cerebrales con la consiguiente destrucción neuronal.
Al igual que en otros estudios, también se ha constatado en este asociación entre la coagulopatía y la mortalidad14,18,22. Parece que las catecolaminas liberadas tras el traumatismo podrían, además, exacerbar este tipo de alteraciones, estimulando la agregación plaquetaria y favoreciendo un aumento del daño endotelial.
Los datos de la PIC tienen gran valor pronóstico, de tal manera que la HIC se asocia al mal pronóstico debido a la isquemia cerebral que causa18,21,23,24. En nuestra serie un 31,3% de los pacientes con HIC fallecieron. Un aspecto importante a señalar es que la PIC se monitoriza solo en un 44,8% de los casos, existiendo HIC en el 68,1% de los pacientes. Esto nos debe obligar a reflexionar sobre el bajo porcentaje de neuromonitorizados de nuestra UCI.
Coincidiendo con otros estudios la presencia de shock e hipoxemia se asocia a una mayor mortalidad en UCI13,18,24.
En el análisis multivariante, la existencia de midriasis bilateral, la puntuación del GCS y la hiperglucemia fueron factores determinantes de la mortalidad. Es importante señalar la alta variabilidad explicada por el modelo así, la R cuadrado de Nagelkerke es 0,76.
Entre las limitaciones de este estudio se encuentra el que no se han podido tener en cuenta las variables prehospitalarias que pueden estar asociadas a la mortalidad en UCI y que se trata de un estudio realizado en un único centro.
Con este estudio hemos obtenido una visión global de la mortalidad del TCEG en nuestra UCI. Esto nos podrá permitir una mejor toma de decisiones preventivas y terapéuticas en la fase hospitalaria (precocidad en la corrección de determinadas alteraciones en las analíticas y mayor anticipación en la utilización de las técnicas específicas). En conclusión hemos podido establecer la gran relevancia que tienen la midriasis bilateral, puntuación de GCS e hiperglucemia en relación a la mortalidad de los traumatismos craneoencefálicos graves.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.