La lesión de la arteria innominada o tronco braquiocefálico es infrecuente; tras la lesión de la aorta descendente proximal es la lesión vascular más frecuente de grandes vasos torácicos de origen traumático.
Presentamos el caso de un varón de 43 años que sufre una precipitación desde una altura de 8m. Es atendido por el SUMMA 112 (servicio médico prehospitalario). En la asistencia inicial se observa: tensión arterial (TA) 96/69mmHg, FC 110lpm, FR 20rpm, SaO2 63%, GCS de 8 (M5/V2/O1). Además destaca vía aérea no permeable (trauma facial grave, hemorragia nasal y oral), hipoventilación en hemitórax izquierdo. Proceden a la inmovilización con collarín cervical, tabla espinal y colchón de vacío. Canalizan vías periféricas y se procede a la intubación orotraqueal sin complicaciones. Administran 1.500cc de cristaloides. Se traslada a nuestro centro en UVI móvil. El tiempo de traslado fue de 60min. A su llegada, se encuentra inestable a nivel hemodinámico. Se procede a la reanimación con sueroterapia y perfusión de noradrenalina. Solicitamos radiografía de tórax y pelvis, donde se evidencia ensanchamiento del mediastino y luxación posterior de la articulación coxofemoral izquierda, respectivamente. Ante la inestabilidad hemodinámica se solicita una ecografía FAST (Focused Assessment with Sonography for Trauma), sin detectar líquido libre intraabdominal ni derrame pericárdico. Tras la reanimación inicial y alcanzar la estabilidad hemodinámica se procede a realizar una tomografía axial computarizada (TC) de cráneo, facial, cervical, torácica y abdominopélvica, evidenciando:
- -
TC cranial sin alteraciones.
- -
Traumatismo facial: fractura de Le Fort tipo iii, traumatismo ocular (estallido del globo ocular izquierdo).
- -
Traumatismo torácico: mínimo neumotórax bilateral. Angio-TC: se evidencia imagen sacular en el origen de la arteria innominada con morfología conservada en las distintas fases, compatible con seudoaneurisma postraumático; en fase venosa se evidencian focos de extravasación de contraste indicativos de focos de sangrado activo (ver figs. 1 y 2).
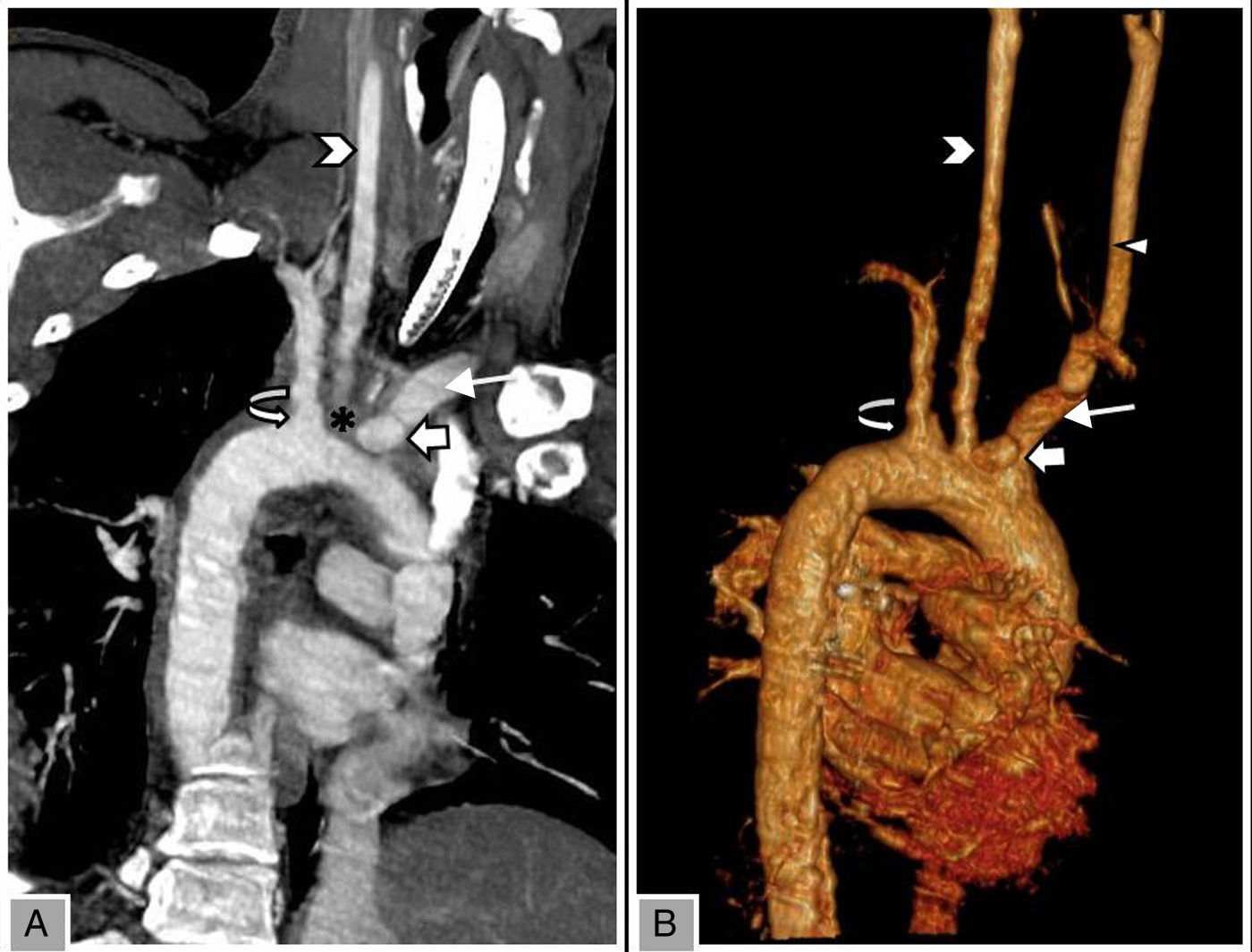
Figura 1.(A) Reconstrucción oblicua de angio-TC y (B) reconstrucción «advanced vessel analysis, volume rendering», de troncos supraórticos. Se muestra la imagen de adición sacular aneurismática en la base del tronco braquiocefálico (innominado), compatible con seudoaneurisma (flecha gruesa blanca). Se rodea de un área de densidad agua, indicativa de hematoma periaórtico (asterisco, no presente en la reconstrucción vascular). No se observan alteraciones traumáticas en el resto de las estructuras vasculares del arco aórtico. Subclavia izquierda (flecha curva); carótida izquierda (cabeza de flecha); subclavia derecha (flecha blanca fina); Carótida derecha (triángulo).
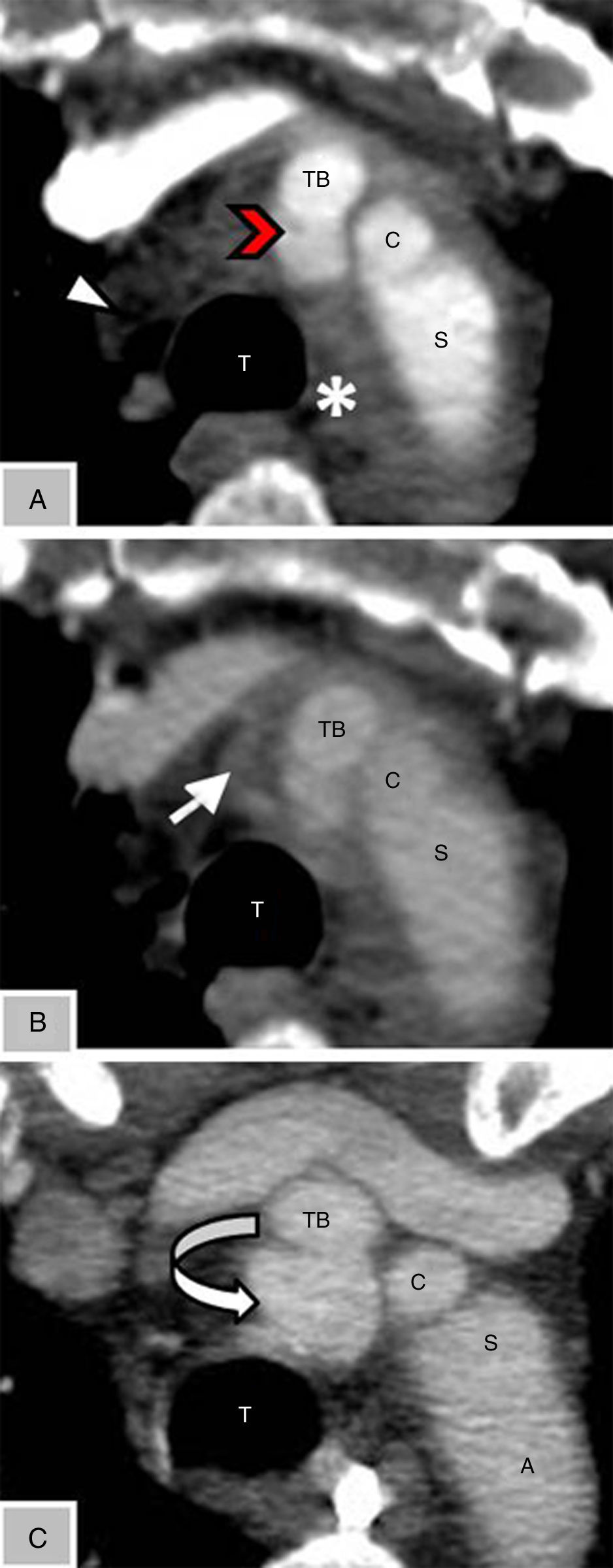
(0,19MB).Figura 2.A: Angio-TC de tórax axial en fase arterial al ingreso, donde se observa imagen de adición sacular en el origen del tronco braquiocefálico (cabeza de flecha roja), con morfología conservada en las distintas fases, compatible con seudoaneurisma postraumático. Neumomediastino (cabeza de flecha blanca). B: Angio-TC de tórax axial en fase venosa, que presenta focos de extravasación de contraste (flecha blanca), indicativos de signos de sangrado activo. Zona de densidad de partes blandas periaórtica al cayado (*) compatible con hematoma aórtico. C: Angio-TC de tórax de control al mes del ingreso, donde se ha resuelto el hematoma periaórtico, con aumento del tamaño del seudoaneurisma (flecha curva): sin signos de sangrado activo.
A: arco aórtico; C: carótida izquierda; S: subclavia izquierda; T: tráquea; TB: tronco braquiocefálico (innominado).
(0,17MB). - -
Traumatismo ortopédico: luxación coxofemoral izquierda.
Manteniendo la estabilidad hemodinámica y respiratoria, se traslada a quirófano para la realización de traqueostomía, taponamiento posterior nasal y reducción de la luxación coxofemoral izquierda.
Tras descartar focos de sangrado activo y situación hemodinámica estable, se realiza control estricto de TA, por lo que se inicia tratamiento con betabloqueantes intravenosos. A las 48h se inicia anticoagulación con heparina sódica. A la cuarta semana de ingreso se repite la angio-TC, donde se mantiene sin cambios el seudoaneurisma de la pared posterior de la arteria innominada. Actualmente se encuentra en seguimiento por Cirugía Vascular y pendiente de una nueva valoración radiológica (angio-TC).
Dentro de las lesiones de grandes vasos intratorácicos, la lesión del TBC es la segunda en frecuencia tras la lesión traumática de la aorta descendente. Su localización más frecuente es a nivel proximal en el trauma cerrado y distal en el trauma penetrante. La mayoría de los pacientes que presentan esta lesión fallecen en el lugar del accidente o durante el traslado al hospital; los que sobreviven tienen unas tasas de mortalidad del 10 al 25%1.
Múltiples mecanismos se han atribuido como causa de la lesión, entre ellos la desaceleración vertical (precipitaciones mayores a 5m) y la desaceleración horizontal que causa la compresión del mediastino entre el esternón y las vértebras. El mecanismo común es el cizallamiento y fuerzas de tensión entre el arco aórtico (fijo) y la arteria innominada proximal (móvil)2.
La mayoría de los pacientes asocian lesiones; las más comunes son las fracturas costales, seguidas del neumotórax. El examen físico nos puede guiar en el diagnóstico (hematoma supraclavicular, pulso alterado, soplo). Karmy-Jones et al.3 describen una serie de 8 pacientes, donde el principal signo de sospecha fue el ensanchamiento mediastínico, observado en la radiografía de tórax. La arteriografía es el «gold standar» para su diagnóstico, aunque la angio-TC nos ofrece suficiente información para llevarlo a cabo (disección, dilatación aneurismática, seudoaneurisma, hematomas, trombos intraluminales, signos de sangrado activo), así como para su manejo posterior4.
El cuanto al tratamiento médico en la fase inicial, es necesario un control estricto de la TA, para lo cual es preciso un buen control del dolor (perfusión de opiáceos), y fármacos antihipertensivos (betabloqueantes intravenosos: labetalol, esmolol), y tan pronto sea posible, iniciar la anticoagulación si no existen contraindicaciones5.
Los pacientes con una disección simple, sin un hematoma circundante extenso, pueden ser manejados de forma conservadora1. La reparación de la arteria innominada incluye los siguientes procedimientos:
- -
Quirúrgico: la reparación primaria de la lesión mediante sutura simple, si técnicamente es factible, en pacientes con desgarros parciales. En la mayoría de los casos, las lesiones de la arteria innominada se manejan mediante un baipás (técnica de exclusión); este enfoque permite la angioplastia y la interposición del injerto, sin el uso de heparinización sistémica, baipás cardiopulmonar o parada circulatoria hipotérmica1.
- -
Endovascular: los stents se utilizaron inicialmente para el tratamiento de los aneurismas de la aorta. Estudios recientes están demostrando el papel de los stents en el tratamiento de las lesiones aórticas traumáticas. Las ventajas incluyen el menor daño fisiológico y la no necesidad de heparinización, que nos permite tratar enfermos con trauma grave hasta un mejor control de las lesiones asociadas; las desventajas, el fallo del dispositivo, sobre todo dependiendo de la localización de la lesión6.
Como conclusión, la lesión de la arteria innominada tras un traumatismo es infrecuente, pero potencialmente mortal, que requiere tratamiento quirúrgico. En las lesiones aisladas, la intervención precoz está recomendada. En pacientes con traumatismo grave, el retraso intencional de la reparación hasta la estabilización de las lesiones asociadas está justificado (baja probabilidad de rotura de un seudoaneurisma de la arteria innominada con un adecuado control de la TA).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la Unidad de Trauma y Emergencias del Servicio de Medicina Intensiva.