Sr. Director:
La perforación vascular secundaria a la colocación de un catéter venoso central (CVC) es un problema clínico importante que puede afectar a un número considerable de enfermos y que puede llevar a un grave compromiso cardiorrespiratorio si no es rápidamente diagnosticada y tratada1,2. Referimos un caso de perforación vascular por CVC que se manifestó como taponamiento mediastínico agudo (TMA) aislado, causando hipotensión arterial grave por disminución del retorno venoso y disnea por derrame pleural bilateral masivo asociado a gran colapso pulmonar.
Presentamos el caso de una paciente de 63 años, trasladada a nuestro servicio desde un hospital comarcal por fallo cardiorrespiratorio agudo. Veinte horas antes, había sido intervenida de una histerectomía y, para control perioperatorio, le había sido colocado un CVC de doble luz por la vena yugular interna derecha. Doce horas más tarde, la enferma comenzó con taquicardia, disnea, cianosis e hipotensión. Tras ser intubada fue traslada a nuestro hospital.
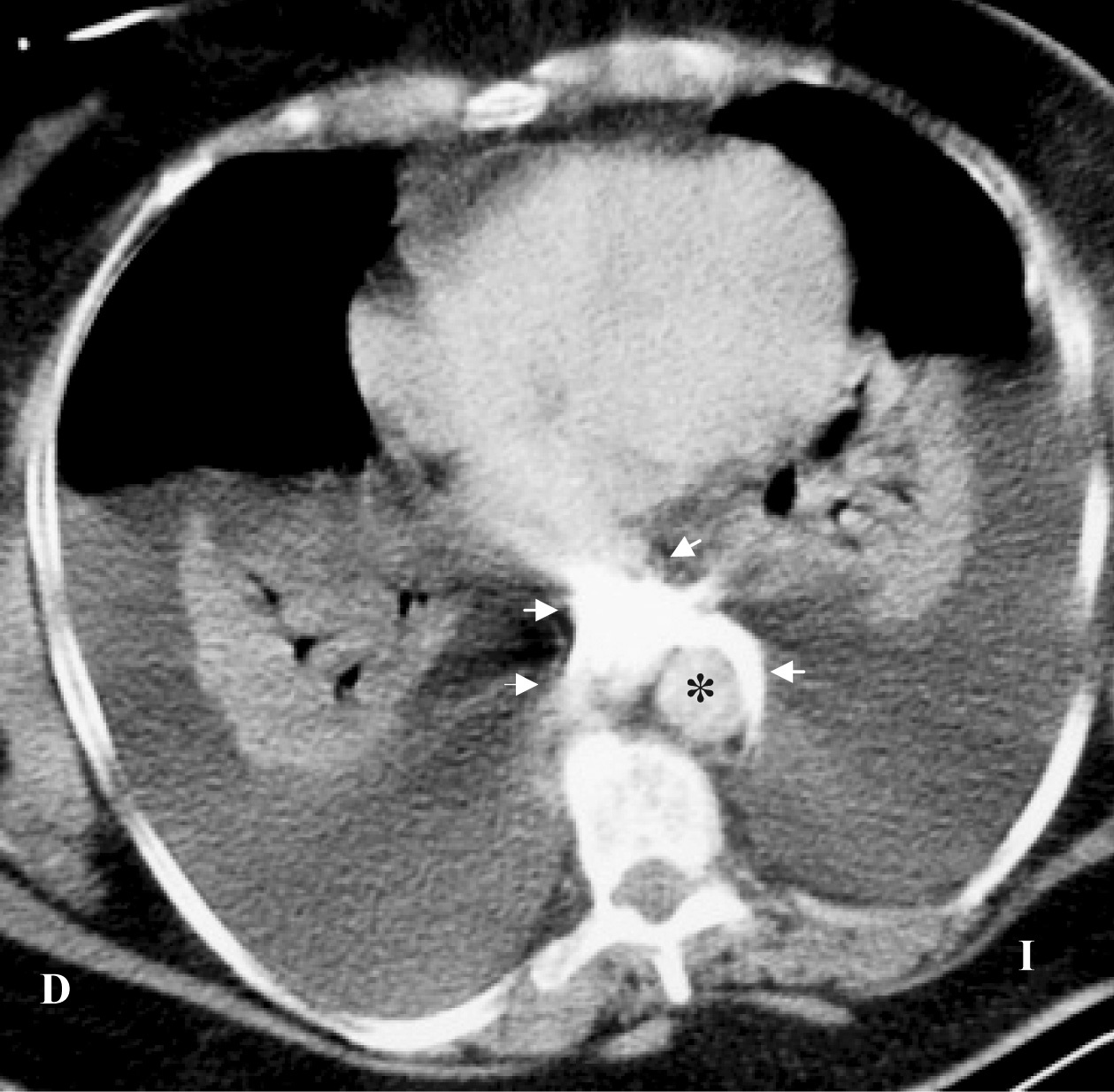
Al ingreso, la paciente estaba sedada y conectada a ventilación mecánica. Su temperatura era de 35,7º C, la frecuencia cardíaca de 140 latidos por minuto (lat/min), la presión arterial sistólica de 70 mmHg y la presión venosa central (medida por el CVC yugular) de 20 mmHg. Presentaba cianosis central y edemas en cara y cuello. La exploración cardiopulmonar puso de manifiesto tonos cardíacos fuertes, murmullo vesicular disminuido y matidez en la percusión del tórax. No se determinó la existencia de pulso paradójico. Los principales datos analíticos fueron: hemoglobina 11,3 g/dl, plaquetas 191 miles/µl, leucocitos 21,8 miles/µl con 94% de polimorfonucleares, proteínas totales 4,6 g/dl, creatinina 1,4 mg/dl y glucosa 376 mg/dl. Los gases arteriales fueron (FiO2 1): pH 7,19, PaO2 74 mmHg, PaCO2 35 mmHg, y bicarbonato 14,2 mmol/l. El electrocardiograma (ECG) reveló taquicardia sinusal a 130 lat/min y un patrón rSr' en derivación V1. La radiografía de tórax mostró un ensanchamiento mediastínico, derrame pleural bilateral y posición anómala de la punta del CVC en la línea media del mediastino. Puesto que fue imposible aspirar sangre o fluidos por el catéter yugular, se paró la infusión de fluidos. La presión venosa central, registrada a través de un nuevo CVC colocado correctamente en la vena subclavia izquierda, también midió 20 mmHg. Una infusión de dopamina a 15 µ/kg/minuto sólo logró incrementar la presión arterial a 95/70 mmHg. Un ecocardiograma transtorácico reveló unos ventrículos hipercontráctiles y ausencia de derrame pericárdico o pleural comprimiendo el corazón. Se realizó una tomografía computarizada del tórax (fig. 1) que mostró extravasación mediastínica del contraste radiológico inyectado a través del CVC yugular y derrames pleurales masivos con atelectasia por compresión de ambos pulmones. El CVC yugular fue retirado y se colocaron dos tubos de tórax que drenaron 3.750 ml de líquido serosanguinolento. Treinta minutos después del drenaje, la presión arterial subió a 140/70 mmHg, la presión venosa central descendió a 7 mmHg y la PaO2 se incrementó a 107 mmHg (FiO2 0,4). Seis horas más tarde, la paciente pudo ser extubada y dada de alta de la Unidad de Cuidados Intensivos (UCI) un día después.
Figura 1. La tomografía computarizada de tórax, obtenida tras la inyección de contraste a través del catéter yugular, demuestra extravasación mediastínica del contraste (flechas blancas) y derrames pleurales bilaterales con marcado colapso pulmonar. Notese el contraste mediastínico alrededor de la aorta (*).
El TMA aislado (extrapericárdico) es un shock obstructivo raro caracterizado por la compresión de las grandes venas intratorácicas, debido a una presión intramediastínica elevada secundaria a la acumulación de fluidos1, sangre3 o gas4. Esto origina un descenso del retorno venoso cardiaco y un grave colapso cardiovascular con distensión de las venas del cuello.
Esta paciente tuvo un TMA secundario a la perforación venosa de un catéter central colocado a través de la vena yugular interna derecha, lo cual llevó a la acumulación del líquido infundido en el espacio mediastínico superior (extrapericárdico). En estas circunstancias, la coincidencia de presiones entre las grandes venas centrales intratorácicas superiores y el intersticio mediastínico (en este caso, 20 mmHg) causó un descenso del retorno venoso al corazón, luego un bajo gasto cardíaco y, finalmente, shock. Además, la alta presión intramediastínica generada por la fuga del líquido infundido pudo causar la rotura de las pleuras viscerales mediastínicas y la formación de derrames pleurales masivos que comprimieron los pulmones. Tras la demostración de la perforación del CVC, el drenaje del mediastino y cavidades pleurales mediante toracocentesis normalizó el sistema cardiopulmonar.
El diagnóstico de TMA asociado a la perforación vascular por CVC debe sospecharse en todo paciente con deterioro hemodinámico asociado a distensión de las venas del cuello o a edema cervical, síntomas cardiorrespiratorios nuevos o progresivos, ensanchamiento mediastínico, derrame pleural unilateral o bilateral, localizaciones anormales del CVC o la imposibilidad de aspirar sangre o fluidos a través del catéter2. La clave diagnóstica la proporcionan la radiografía de tórax o la tomografía computarizada del tórax (como en nuestro caso) al mostrar la extravasación intramediastínica del contraste intravenoso inyectado a través del CVC sospecho.
Cuando se descubre un TMA secundario a la malposición de un CVC, la primera medida que debe intentarse es aspirar a través del mismo, pues pequeñas extracciones de líquido intramediastínico pueden producir una considerable mejoría hemodinámica5. En esta paciente y otros casos publicados1,5, el espacio mediastínico fue drenado indirectamente mediante toracocentesis del espacio pleural. Puesto que el TMA puede simular un taponamiento pericárdico, especialmente en ausencia de estudio ecocardiográfico, la infusión rápida de fluidos por el catéter mediastínico extravascular o una pericardiocentesis urgente, realizadas para estabilizar a un paciente hipotenso, deben ser evitadas, pues podrían precipitar un deterioro hemodinámico grave o la muerte por perforación ventricular1.
Puesto que la inserción de un CVC es tan prevalente en la práctica clínica, cualquier médico debe conocer que un TMA puede aparecer tras una cateterización venosa central.