INTRODUCCIÓN
El traumatismo craneoencefálico (TCE) es una causa importante de discapacidad y muerte, especialmente en hombres jóvenes, estando asociadas a la presencia de hipertensión endocraneal (HTE). Se considera HTE una presión intracraneal (PIC) superior a 20 mmHg mantenida más de 10 minutos. La HTE aparece hasta en el 50%-75% de pacientes con TCE grave que permanecen en coma tras la reanimación1.
El tratamiento de los pacientes con TCE definido en las guías de práctica clínica editadas por la Brain Trauma Foundation2 incluye una serie de medidas de cuidados generales y otras encaminadas específicamente al control de la HTE. En estas guías se sigue un esquema escalonadamente progresivo con medidas de primer nivel como son el drenaje ventricular, la relajación muscular, la terapia osmótica y la hiperventilación moderada. Las medidas de segundo nivel comprenden la hipotermia, la hiperventilación intensa, la craniectomía descompresiva, los barbitúricos y la manipulación de la presión arterial media para aumentar la presión de perfusión cerebral. En ocasiones, a pesar del correcto cumplimiento de todas estas medidas, no se consigue controlar la HTE. En estos casos la mortalidad llega hasta el 84%-100%3.
El drenaje lumbar externo (DLE) para el control de la HTE fue utilizado en la primera mitad del siglo xx4-8. Los pobres resultados, pero, sobre todo, las complicaciones derivadas de la propia técnica (enclavamiento amigdalar, infecciones, hemorragias), conllevaron su abandono progresivo. Sin embargo, a finales de los años noventa se realiza una revisión crítica retrospectiva, no sólo del procedimiento en sí mismo, sino también de las condiciones de monitorización y control utilizadas en aquel momento: la monitorización se realizaba mediante la exploración de los signos clínicos de HTE, como el edema de papila, no existía el diagnóstico por imagen con tomografía computarizada (TC), ni la medición continua de la PIC, no se distinguía entre lesiones difusas y lesiones con efecto masa y tampoco existía control del flujo de líquido cefalorraquídeo (LCR). Bajo una nueva perspectiva de diagnóstico y monitorización vuelve a considerarse el DLE como una opción terapéutica ante la HTE refractaria, inicialmente en series de pacientes pediátricos9-11 y posteriormente en pacientes adultos12,13.
Las condiciones e indicaciones para la colocación del DLE referidas por Münch et al14 fueron: HTE superior a 25 mmHg más de 15 minutos a pesar de las medidas de segundo nivel o en aquellos casos en los que estas medidas estén contraindicadas, monitorización continua de la PIC y una TC craneal con cisternas de la base visibles, ausencia de masas de más de 25 ml evacuables quirúrgicamente y desviación de la línea media de causa no quirúrgica menor de 10 mm.
Levy et al15 desarrollaron una explicación fisiopatológica de por qué el DLE puede descender la PIC. Cuando aparece HTE en el enfermo con un traumatismo craneal puede producirse una obstrucción del seno sagital superior, lo que implica menor absorción de LCR y consecuentemente un aumento de su presión. De ese modo disminuye la compresibilidad cerebral impidiendo la aparición de un aumento del tamaño ventricular (situación similar a lo que sucede en caso de pseudotumor cerebri). Basándose en que estudios experimentales han mostrado que el 30% de la compliancia del sistema nervioso central depende del eje espinal y en que el pseudotumor cerebri responde bien al drenaje lumboperitoneal, la colocación de un DLE, en caso de HTE refractaria, actuaría como válvula de escape descomprimiendo el sistema subaracnoideo.
PACIENTES Y MÉTODOS
Presentamos los casos de 4 pacientes ingresados en nuestra unidad a consecuencia de un TCE grave que sufrieron HTE refractaria a tratamiento médico-quirúrgico. La monitorización de la PIC se realizó mediante un catéter intraparenquimatoso tipo Camino (Integra Neurosciences, Plainsboro, NJ, USA). Consideramos HTE refractaria a aquella PIC superior a 20 mmHg durante más de 10 minutos a pesar del tratamiento estandarizado que incluyó, en todos los casos, medidas de primer y segundo nivel: sedación, relajación, osmoterapia con manitol al 20% o suero salino hipertónico, hiperventilación moderada, barbitúricos y, en un solo caso, hipotermia moderada. Ningún paciente fue portador de drenaje ventricular por decisión del servicio de Neurocirugía.
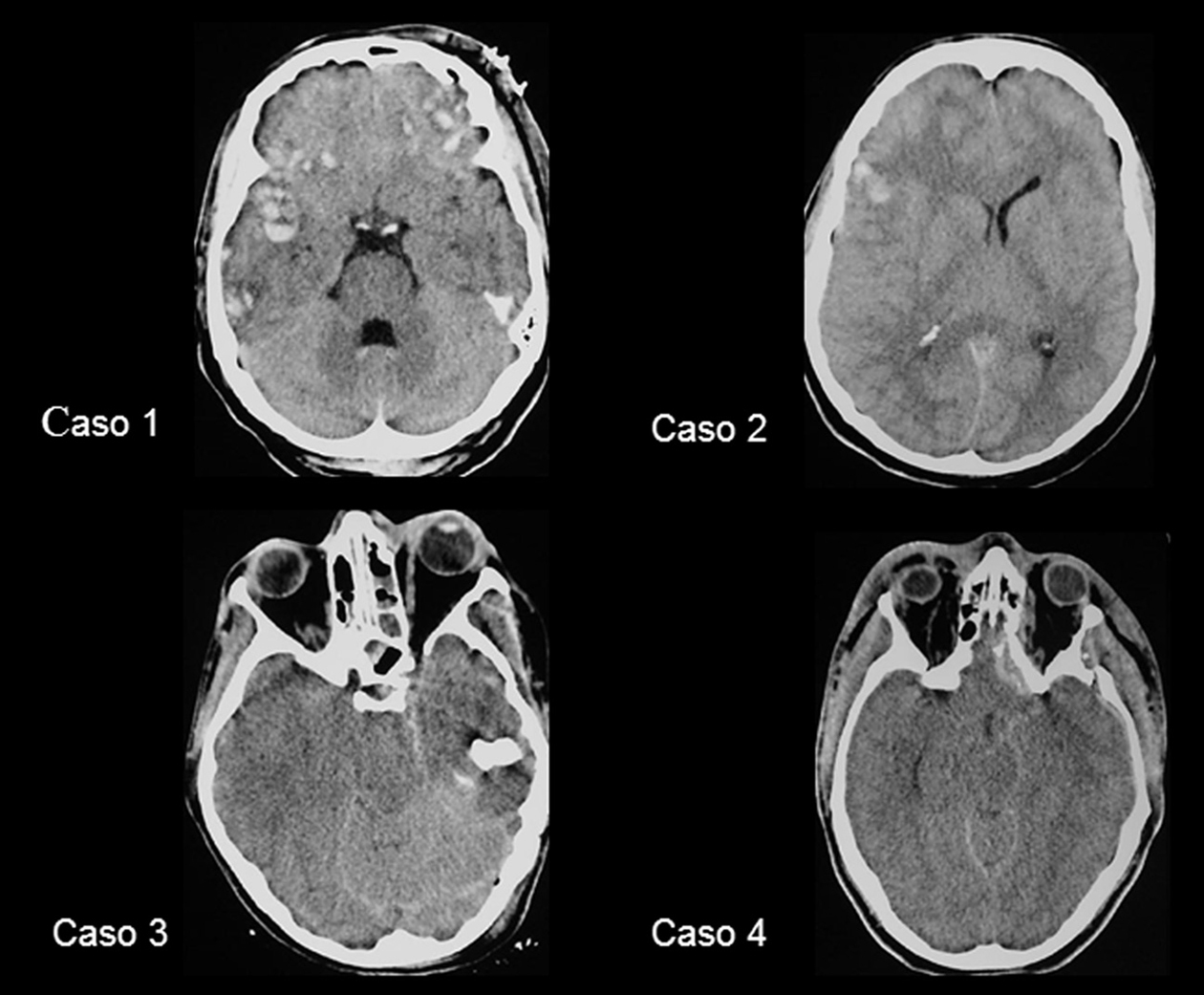
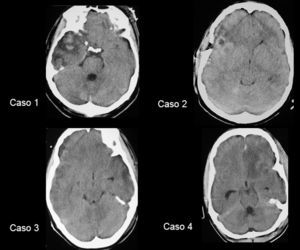
El caso 1 se trata de un hombre de 41 años de edad que ingresa en coma Glasgow 7, con lesión difusa tipo II en la TC craneal (fig. 1); el caso 2 un hombre de 20 años de edad ingresado en coma Glasgow 7 con lesión difusa tipo II en la TC craneal (fig. 1); el caso 3 una mujer de 20 años de edad ingresada en coma Glasgow 8 y con lesión difusa tipo III en la TC craneal (fig. 1), y el caso 4 un hombre de 23 años de edad que ingresa en coma Glasgow 3, intoxicación etílica y con lesión difusa tipo III en la TC craneal (fig. 1).
Figura 1. Tomografía computarizada craneal de los 4 pacientes realizada al ingreso.
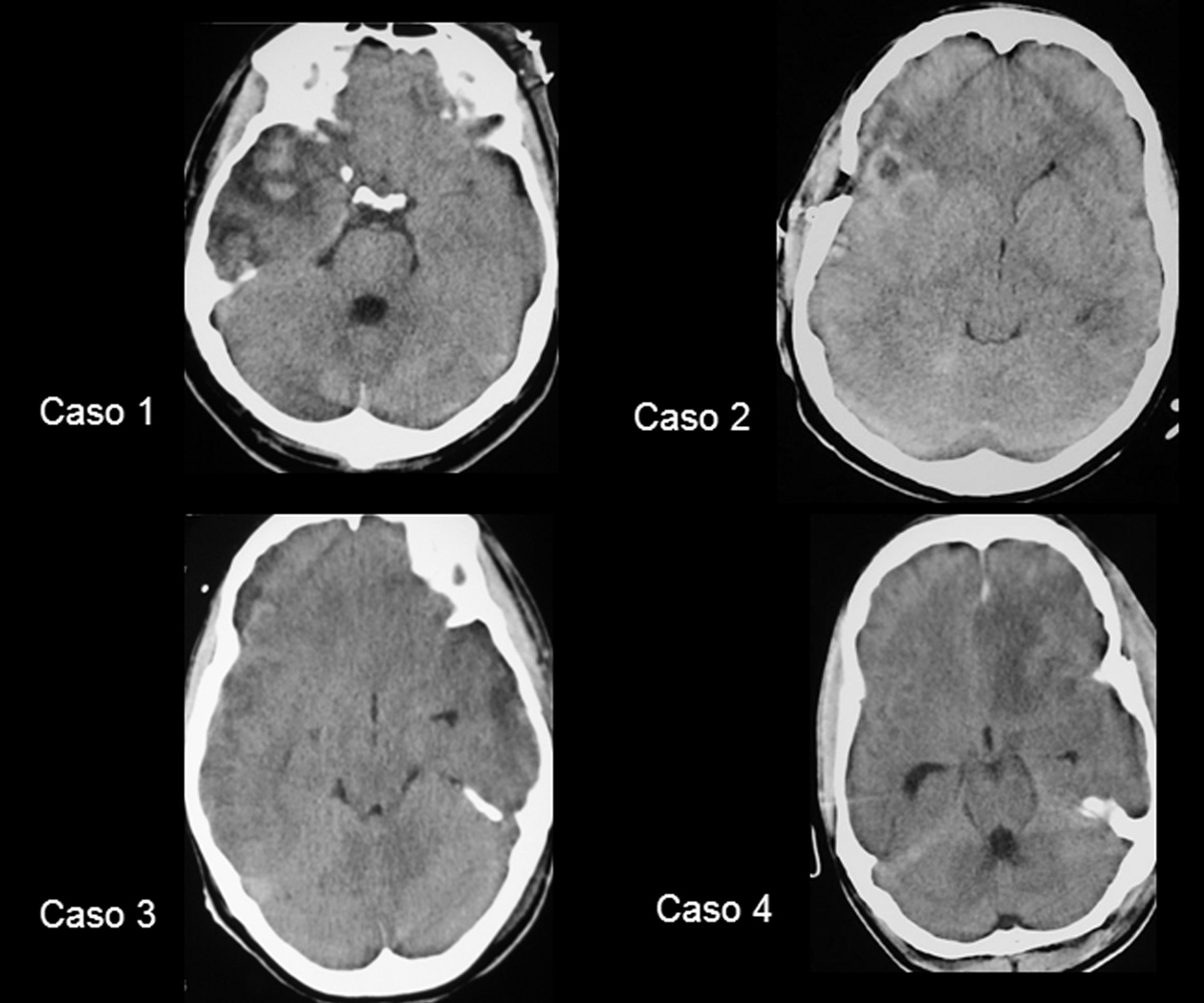
A pesar del tratamiento correctamente secuenciado las PIC permanecieron elevadas en los 4 casos. Basándonos en los criterios de Münch, aunque no permitimos que la cifra de PIC llegara a 25 mmHg, y debido a los graves efectos secundarios metabólicos y hemodinámicos de la terapia osmótica y barbitúrica, decidimos colocar un DLE previa realización de una TC craneal que no mostró ninguna lesión que precisara tratamiento quirúrgico (fig. 2).
Figura 2. Tomografía computarizada craneal de los 4 pacientes realizada antes de la colocación del drenaje lumbar externo.
A los 4 pacientes se les colocó un catéter de nailon de infusión epidural continua (Abbot®) en el espacio subaracnoideo a nivel lumbar a través de una aguja Touhy de 18 G. En todos los casos el catéter de drenaje se conectó a una bolsa de recogida de sistema de drenaje externo (Codman®) oscilando la altura del drenaje entre 10 y 25 cm del agujero de Monroe. El DLE permaneció abierto a la bolsa de forma permanente y se cerraba cuando la PIC descendía a 10 mmHg. En este momento dejábamos la cabecera de la cama a 0º y cuando la PIC volvía a subir a 15 mmHg volvíamos a dejar el DLE abierto. En el cuarto caso hubo que cambiar el DLE en varias ocasiones por obstrucciones repetidas del catéter, lo que provocaba ascensos de PIC.
RESULTADOS
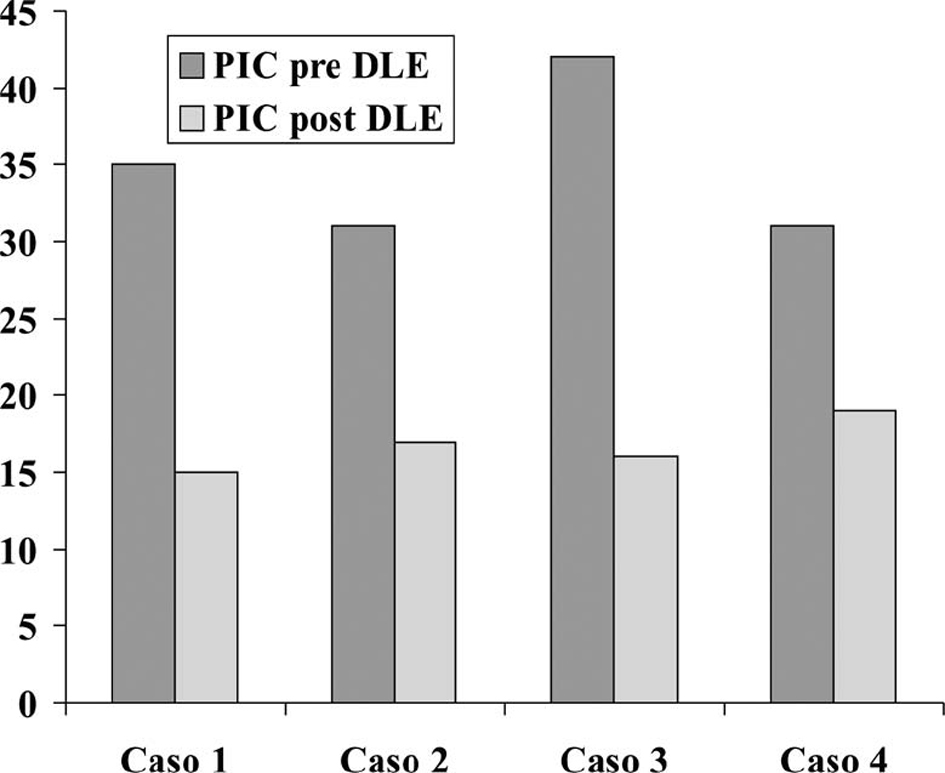
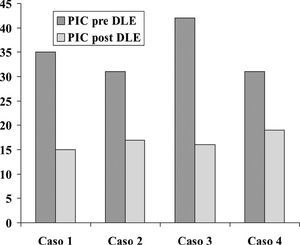
En el momento de la colocación del DLE con los pacientes en decúbito lateral y flexión de la cabeza y tronco, las PIC eran de 35, 31, 42 y 41 mmHg, respectivamente; tras el procedimiento con los pacientes en decúbito supino, cabecera elevada a 20º y tras la evacuación lenta de 2, 5, 10 y 16 ml de LCR, respectivamente, las PIC descendieron a 15, 17, 16 y 15 mmHg (fig. 3).
Figura 3. Presión intracraneal antes e inmediatamente después de la colocación del drenaje lumbar externo. PIC: presión intracraneal; DLE: drenaje lumbar externo.
Por decisión consensuada entre los autores del trabajo hemos considerado el control de la PIC como: a) muy bueno si la PIC fue inferior a 20 mmHg de forma permanente, b) bueno si la PIC fue superior a 20 mmHg durante más de 10 minutos menos de 3 veces cada día, c) regular si los ascensos de PIC por encima de 20 mmHg fueron entre 3 y 6 cada día y d) malo si tuvo más de 6 ascensos al día superiores a 20 mmHg. Basándonos en esto, el control de la PIC en el primer, segundo y cuarto paciente fue bueno o muy bueno, por lo que desde el primer momento se redujo la dosis de barbitúricos hasta su completa suspensión a los tres días del DLE; las dosis de manitol y suero salino hipertónico administradas se redujeron de forma significativa hasta su suspensión. En el tercer caso la respuesta de la PIC fue regular pero suficiente para suspender los barbitúricos a los tres días del DLE y para reducir la osmoterapia, aunque hubo que mantenerla a dosis más bajas durante más días.
Como criterios de retirada del drenaje utilizamos el control de la PIC sin tratamiento con barbitúricos y con un menor uso de la terapia osmótica y menor producción diaria de LCR; en todo caso, se decidió retirar el drenaje a los 8 días de su colocación para evitar su contaminación microbiana. Dos de los pacientes precisaron el DLE durante tres días (casos 2 y 4) y los otros dos durante 7 días (casos 1 y 3). Los cultivos de LCR, repetidos cada dos días, fueron negativos en los 4 casos; el cultivo de los catéteres lumbares una vez retirados mostró crecimiento de escasas colonias de Staphylococcus coagulasa negativo en tres de los casos y de Pseudomonas aeruginosa. En todos los casos se consideraron contaminantes.
Una vez controlada la HTE, se retiró la sedación y los pacientes fueron extubados. Al alta de la unidad los 4 pacientes estaban conscientes y obedecían órdenes; los dos primeros casos (lesión difusa tipo II) movilizaban las 4 extremidades con normalidad siendo la clase funcional del tercer y cuarto caso peor (lesión difusa tipo III), ya que tenían una afasia completa y una hemiparesia.
Concluimos que el drenaje lumbar externo puede ser una opción terapéutica en casos seleccionados de hipertensión endocraneal refractaria al tratamiento habitual en pacientes con traumatismo craneoencefálico. El índice de complicaciones es bajo, por lo que creemos que es una técnica con un riesgo asumible.