Evaluación de la eficiencia asistencial en UCI basado en un modelo predictivo.
DiseñoEstudio observacional prospectivo de cohortes.
Ámbito17 UCI españolas polivalentes
PacientesSe valoró una cohorte A de 1.956 pacientes. Posteriormente y a intervalos de 6 años se recogieron las cohortes B (453), C (2.567) y D (711) en una de las UCI estudiadas.
MétodoSe evaluaron 5 índices de gravedad y mortalidad y con ellos los cocientes estandarizados (observada/calculada) de mortalidad en todas las cohortes. Se utilizó el análisis de regresión múltiple para el desarrollo del modelo de predicción de estancia. Mediante este modelo se analizaron los cocientes estandarizados de estancia en cada cohorte. Durante estos periodos se analizaron los cambios organizativos realizados en la UCI estudiada.
ResultadosLa probabilidad calculada de muerte intrahospitalaria fue del 15,4% y a las 24h del ingreso fue del 14,7% en la cohorte A, en tanto que la mortalidad observada fue del 20,3%. Se elaboró un modelo de regresión lineal múltiple que fue utilizado para calcular la mortalidad y estancia estandarizadas para las cohortes B, C y D, que fueron de 1,8 y 1,2 (cohorte B), 0,7 y 1,07 (cohorte C), y 0,63 y 1,07 (cohorte D), respectivamente. La progresiva mejoría de resultados se intenta vincular con cambios organizativos y estructurales.
ConclusionesEl modelo desarrollado fue un buen predictor de la estancia en UCI, lo que, junto al análisis de mortalidad puede constituir una buena alternativa en la evaluación de calidad asistencial.
To evaluate the efficiency of care in the ICU using a predictive model.
DesignA prospective, observational cohort study
SettingsSeventeen Spanish polyvalent ICUs.
PatientsA total of 1956 patients were initially considered (cohort A). Posteriorly, and at 6-year intervals, we documented cohorts B (n=453), C (n=2567) and D (n=711) in one of the studied ICUs.
MethodFive standard severity indices were calculated for all cohorts, and with these the standardized mortality ratios (observed/calculated) for each cohort were compared. Multiple regression analysis was used to develop a predictive model of length of stay in the ICU (ICU-LOS). This model was used for calculation of the standardized LOS ratios for each cohort. We analyzed the organizational changes in the studied ICU during these periods in relation to the results obtained.
ResultsThe calculated probability of in-hospital death was 15.4%, versus 14.7% as calculated 24hours after admission. Actual in-hospital mortality was 20.3%. A final multiple regression model was constructed. Standardized LOS and mortality ratios were 1.8 and 1.2 (cohort B), 0.97 and 1.07 (cohort C), and 0.63 and 1.07 (cohort D), respectively. The progressive improvement in the results observed was related to the introduced organizational and structural changes.
ConclusionsThe model developed in this study was a good predictor of actual ICU-LOS, and both LOS and mortality analysis could be a good tool for ICU care evaluation.
Aunque la efectividad asistencial en las unidades de cuidados intensivos (UCI) es evaluada habitualmente utilizando la mortalidad hospitalaria ajustada a la gravedad clínica1–4, debería ser también expresada en términos de eficiencia, lo que resulta mucho más difícil de analizar. Algunos autores han intentado analizar simultáneamente costes en la UCI5,6, pero no existe un consenso general sobre la metodología óptima para la evaluación de la calidad asistencial en las UCI7–11.
Por este motivo nuestro principal objetivo era desarrollar una estrategia y sistemática de valoración de eficiencia asistencial en las UCI.
Utilizamos el tiempo de estancia en días como expresión del equivalente interhospitalario de eficiencia asistencial en las UCI. La importancia de la estancia como parámetro de estimación de eficiencia en las UCI es comprensible dada la directa vinculación de la estancia con el índice de complicaciones (infecciones de catéter, neumonía asociada a ventilación, yatrogenia en UCI, etc). Por lo tanto, intentamos desarrollar un modelo de cálculo de estancia esperada o calculada (EC) y definimos el cociente de estancia estandarizado (EE) como la razón o cociente entre la estancia observada (EO) y la EC. En la actualidad, la mayoría de modelos de predicción de estancia en UCI se basan en la dicotomización de la misma12, aunque dicha dicotomización no permite cuantificar cual puede ser la estancia esperada y compararla con la observada. Otra consideración a realizar era la posible relación de la estancia con la gravedad o con la mortalidad, existiendo 2 posibles escenarios: los pacientes más graves fallecen más temprano, con estancias más cortas, pero si no lo hacen, y sobre viven tienen estancias más prolongadas, o simplemente, los pacientes más graves están más tiempo y por tanto los índices de mortalidad (o algunos de ellos) tienen una relación directa con la estancia. Dado que los índices de mortalidad utilizados hasta el momento no reflejan la estancia esperada (el mayor coeficiente de correlación publicado entre gravedad-mortalidad y estancia es el aportado por el APACHE III13, de 0,235), nuestro propósito era desarrollar un nuevo índice más específico de predicción de estancia intra-UCI a partir de una cohorte multicéntrica y validar tanto las ratios estandarizadas de mortalidad y de estancia en una de las UCI participantes (n.° 15). Esta validación, es efectuada en nuevas cohortes en 4 intervalos de tiempo separados en la UCI n° 15 (1992, 1995, 1999-2001, 2007-2009). Los resultados de validación obtenidos en estas cohortes recogidas a estos intervalos se intentarán vincular a los cambios organizativos producidos durante estos periodos en nuestra unidad y en el hospital correspondiente a la UCI n.° 15.
MétodoSelección de pacientesEn el estudio se incluyeron 4 cohortes de pacientes: la cohorte A, o muestra de aprendizaje (o de estudio), en la que se recogieron de forma prospectiva por un mínimo de 2 investigadores en cada centro, desde el 30 de septiembre de 1991 hasta el 28 de febrero de 1992, 1.956 pacientes de edad superior a 18 años ingresados de forma consecutiva y simultáneamente en 17 UCI de Cataluña (14 pertenecían a hospitales públicos, 8 de ellos universitarios y 3 pertenecían a clínicas privadas). Esta cohorte A fue utilizada para el diseño de los modelos de evaluación de eficiencia y efectividad en la asistencia de UCI. En los 4 casos la recogida de datos fue prospectiva. La cohorte A corresponde, pues, un grupo heterogéneo de hospitales privados y públicos universitarios y no universitarios con diferentes grados de complejidad, tecnología, especialidades y «case mix», reflejo de la realidad sanitaria de nuestra sociedad actual), por lo que se precisa una adaptación («customización») del modelo para cada centro donde se desee aplicar, lo que justifica la necesidad del uso de otras cohortes.
La cohorte B (453 pacientes de más de 18 años) fue recogida prospectivamente desde el 1 de enero hasta el 31 de diciembre de 1995 en la UCI n.° 15 (Hospital Germans Trias i Pujol de Badalona). Las cohortes C y D también corresponden a esta misma UCI n.° 15 y son registros pertenecientes a 2.567 y 711 pacientes ingresados entre 1999-2001 y 2007-2008, respectivamente, empleando los mismos valores aplicados en la cohorte B. En las cohortes B, C y D no se incluyeron pacientes postoperados de cirugía cardíaca. La cohorte B fue empleada para la validación y adaptación del modelo desarrollado en la cohorte A (en dicha cohorte la UCI n.° 15 contribuyó con solo75 pacientes del total de 1.956 pacientes, y en la cohorte B se incluyeron 453 pacientes ingresados consecutivamente años más tarde, tras incrementar la unidad el número de camas de 12 a 22. La adaptación era necesaria dado que la cohorte original de aprendizaje (A) incluía pacientes coronarios, y postoperados de cirugía cardíaca lo que podía llevar consigo un sesgo en el «case mix». Las cohortes C y D pertenecen a la misma unidad n.° 15, con lo que ya no era necesario proceder a una nueva adaptación.
Este estudio fue revisado y aprobado por los respectivos comités de ética e investigación de cada institución y fue realizado de acuerdo con los estándares éticos de la Declaración de Helsinki de 1964.
Registro de los datosEn todas las cohortes se recogieron prospectivamente 126 variables de las que solo se incluyeron en el análisis las que se pueden recoger al ingreso del paciente (considerado como tal las primeras 24h desde el momento del ingreso), incluyendo las necesarias para calcular los índices de gravedad y mortalidad más importantes (APACHE II14, MPM II015, MPM II2416, SAPSII17, FMO18). Se analizó separadamente la correlación entre estos 5 índices y el tiempo de estancia en días. Adicionalmente, se recogieron también en la cohorte A, la estancia observada en días, estado vital al alta hospitalaria, categoría diagnóstica principal (CDP), asociada a los GRD, pudiendo un mismo paciente registrar varias CDP que condujo al ingreso en la UCI (incluyendo hasta 50 posibles diagnósticos principales utilizados en las 4 cohortes), número de órganos o sistemas disfuncionantes (FMO) el primer día del ingreso en UCI, edad, sexo, estado de salud crónico (evaluado por la presencia de enfermedad pulmonar obstructiva crónica, diabetes mellitus insulinodependiente, insuficiencia cardíaca crónica, la puntuación de estado de salud crónico de McCabe, y estado de inmunosupresión). Se revisó una muestra aleatoria de un 5% de la información recogida como criterio de control de calidad de dicha información por un médico externo.
EstadísticaSe realizó una primera aproximación de estadística descriptiva de la muestra, incluyendo valores medios, desviaciones estándar y porcentajes. Se consideraron 2 aspectos principales de la calidad asistencial en la UCI, la mortalidad y la estancia en días en la UCI. Los casos con datos incompletos («missings») y los datos fuera del rango clínicamente posible («outliers») fueron excluidos en el análisis. Se realizó una selección inicial de variables mediante un estudio univariante entre cada variable y la estancia. Este análisis univariante se basó en el caso de variables dicotómicas en la comparación de medias de estancia mediante el test de la t de Student para muestras independientes, considerando significativo un valor de p < 0,05, y en caso de variables cuantititativas, en el análisis de regresión, considerando una r2>0,10 y un p<0,05. Las variables que cumplieron estas condiciones fueron incluidas en el análisis multivariante basado en un análisis de correlación múltiple considerando que el modelo era significativo si el coeficiente de correlación cuadrado r2 fue superior o igual a 0,5 y el valor p inferior a 0,05.
La relación entre cada índice pronóstico y la estancia observada fue considerada significativa si el coeficiente de correlación cuadrado r2 fue superior o igual a 0,5 y el valor p inferior a 0,05. Si este valor no era significativo, se desarrolló un nuevo modelo para la estancia esperada o calculada. Para la identificación de factores predictivos independientes vinculados a la estancia, se utilizó el método de regresión lineal múltiple (empleando el paquete estadístico SAS). La variable dependiente fue el logaritmo de la estancia en días. Las variables fueron incluidas en el desarrollo del modelo para el cálculo de la estancia en forma de variables codificadas «Dummy» (codificando «1» si el paciente presentaba la característica, o «0» si no era así, con la excepción de los índices de gravedad o pronóstico MPM II0, MPMII 24, SAPSII, APACHE II, o FMO (los criterios para el cálculo de estos índices fueron los mismos que los utilizados en el trabajo publicado por Lemeshow et al.17), que se introdujeron como variables continuas. Finalmente, se consideraron en el modelo todas las variables con una significancia superior a 0,10. Las variables que no alcanzaron este nivel fueron eliminadas del modelo. El poder predictivo de cada modelo predictivo fue evaluado utilizando el criterio de máxima verosimilitud, el valor «p» y el coeficiente r2.
Las variables introducidas en la construcción de los índices de gravedad y pronóstico fueron también introducidas en el análisis de forma individual.
Las variables que mostraron una correlación lineal con otras covariables fueron eliminadas.
Entre las diferentes combinaciones de variables, se seleccionó el modelo que obtuvo un mayor valor de r2. Este modelo final fue aplicado para el cálculo de la estancia esperada en cada una de las UCI participantes. La razón o cociente estandarizado de estancia (EE) de cada UCI participante fue definido como el cociente entre la estancia media real (observada) de cada UCI participante y la estancia media calculada (EC) en cada UCI. Toda UCI con una efectividad óptima debería tener un cociente EO/EC inferior a 1.
El índice APACHE II, que ha sido extensamente validado en numerosas enfermedades fue empleado para determinar el riesgo inicial de fallecimiento en la cohorte A. Por este motivo, utilizamos la probabilidad calculada de muerte basado en el APACHE II ajustado para el diagnóstico principal, tal como propusieron en su trabajo original Knaus et al.4. Asimismo, además de este índice, en las cohortes A, B, C y D, para el cálculo del riesgo de mortalidad también se utilizaron los índices MPMII 0, MPMII 24, SAPSII. Dado que era previsible que sus resultados fueran dispares, a pesar de calcularlos todos se decidió seleccionar entre ellos con fines comparativos el que mejor hubiese reflejado la mortalidad real en la cohorte A. El valor probabilidad de muerte fue calculado para cada unidad, desarrollando la razón o cociente estandarizado de mortalidad para cada una de las 17 UCI participantes en la cohorte A como el cociente entre mortalidad real observada y la probabilidad calculada de muerte. Cabe considerar que una UCI con un cociente estandarizado de mortalidad < 1 tenía un funcionamiento óptimo (alto nivel de efectividad).
Organización y medidas de mejoraLa unidad n.o 15 (la UCI correspondiente al Hospital Universitario Germans Trias i Pujol, de Badalona) fue la objeto de estudio específico. Desde el año 1990 la unidad desarrolló los siguientes cambios estructurales, organizativos y funcionales (la mayoría de ellos internos y desarrollados por iniciativa y a petición del propio servicio de medicina intensiva pero algunos establecidos directamente desde dirección-gerencia siguiendo directrices de la «conselleria» de salud):
- -
En 1990 se sumó al programa de formación MIR de residentes en la especialidad con la incorporación del primer residente (un residente por año) en su rotación por la unidad en 1992 y la rotación de residentes de otras especialidades por la unidad por periodos de entre 2 y 3 meses.
- -
En 1995 aumentó el número de camas de 12 a 20; en dicho año se solicitó la convocatoria de un nuevo residente de Medicina Intensiva (2 por año), que se incoporaría en 1999 a la unidad.
- -
En 1999 se amplió con la creación de 8 nuevas camas destinadas a pacientes postoperados de cirugía cardíaca (total 28 camas). En 2005 se solicitó la formación de un nuevo residente, que se incorporaría en 2007 (3 residentes por año).
- -
La plantilla médica aumentó progresivamente el número de especialistas de 7 en 1990 a 15 en 1999.
- -
No existieron cambios organizativos ni funcionales de enfermería significativos, ni en las ratios de enfermeras/pacientes, existiendo siempre 2 enfermeras y una auxiliar por cada 4 camas.
- -
En 1998 se desarrollaron nuevos protocolos asistenciales. En 1992 ya se realizaban sesiones diarias matinales asistenciales con comentario de los pacientes ingresados, con sesiones temáticas y científicas semanales. En 2005 se añadieron una sesión diaria con presentación de casos difíciles o especiales, sesiones clínicas y científicas y una sesión semanal para residentes.
- -
En 2005 el servico de medicina intensiva la coordinación, organización y cobertura de servicio del Servei d’Emergències Mèdiques (SEM) primario del área de influencia del hospital, lo que supuso un gran esfuerzo personal y humano por parte de los integrantes del servicio tanto desde el punto de vista de enfermería como médico; sin embargo, desde un punto de vista asistencial, ello supuso una mejora indudable de la coordinación y de la atención al paciente crítico agudo en los primeros instantes, incluida la asistencia en el propio domicilio y durante el traslado del paciente al hospital llevado a cabo por enfermeras y médicos del servicio de medicina intensiva de la UCI n.° 15.
- -
Con la incorporación de nuevas especialidades, áreas y unidades en el hospital (neurocirugía y oncología en 1990, enfermedades infecciosas especializadas en la investigación del SIDA en 1992, cirugía cardíaca en 2002 y área de neurociencias, incluyendo una unidad de ictus en 2007), la población hospitalaria de pacientes y entidades patológicas ha ido modificándose y complicándose progresivamente, lo cual con toda probabilidad debería tener un cierto impacto sobre los criterios de ingreso, case mix y también sobre la mortalidad y la estancia en la UCI (previsiblemente con carácter negativo, empeorando los resultados, al tratarse de pacientes más complejos, deteriorados y seleccionados dentro de cada unidad, como son las de cirugía cardíaca, unidad de ictus, etc).
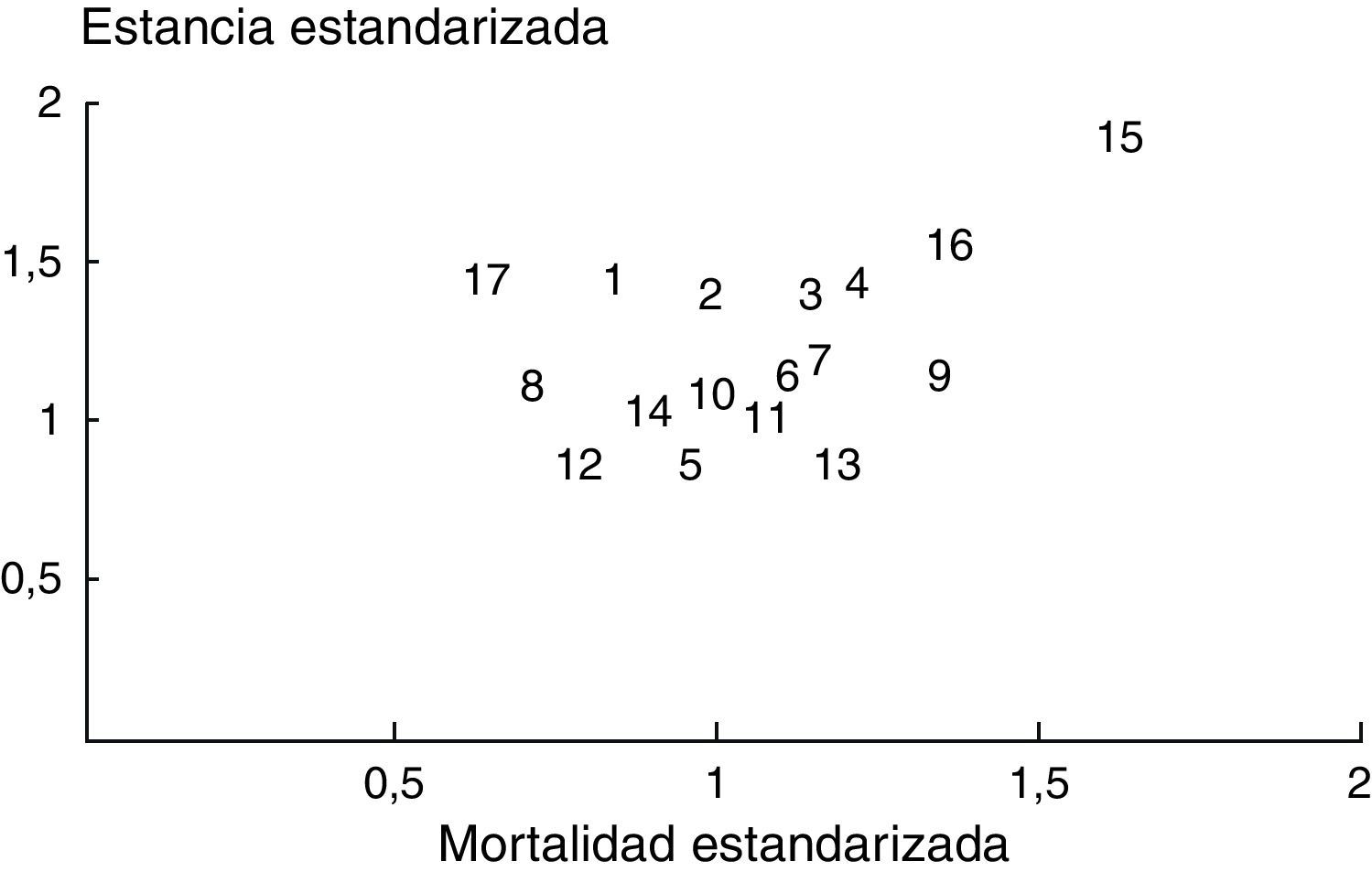
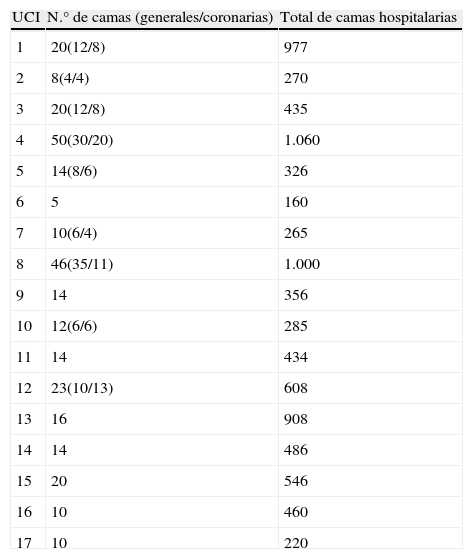
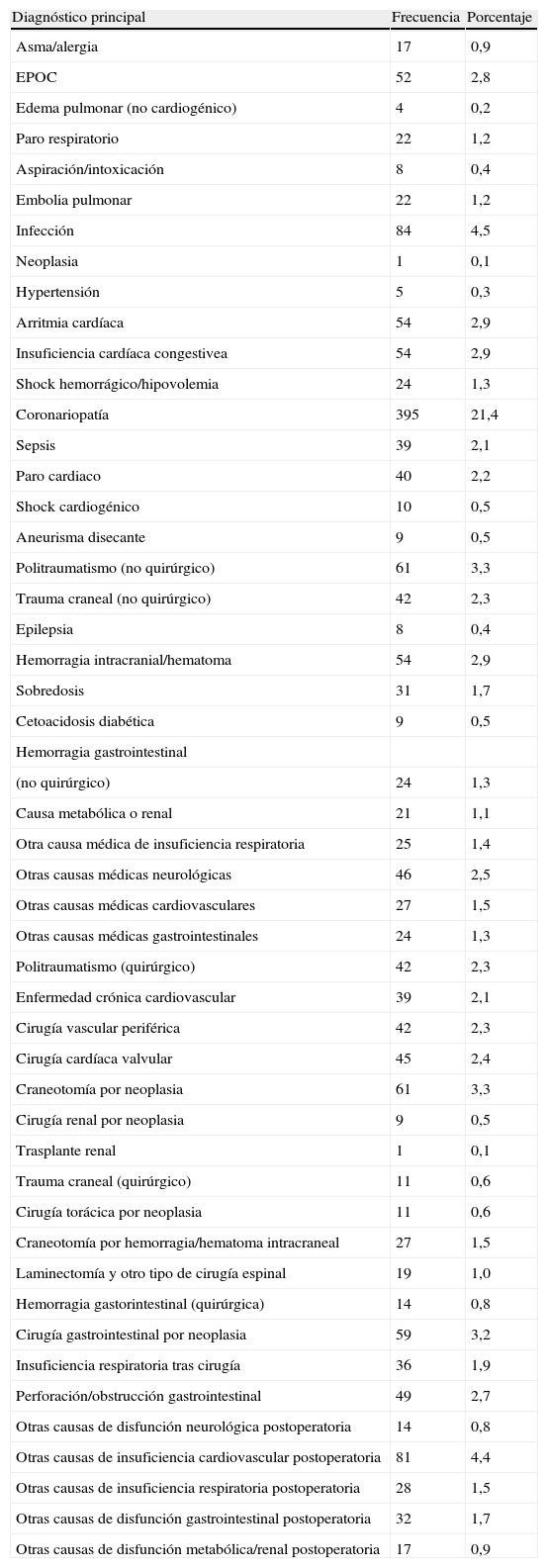
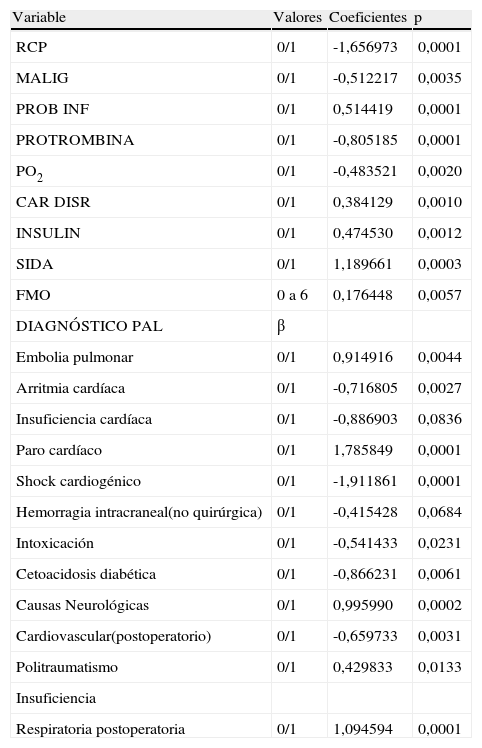
La tabla 1 muestra las características generales de cada UCI que participó en la cohorte A del estudio. De los 1.956 pacientes evaluados, 1.864 fueron incluidos en el análisis de dicha cohorte A. 92 pacientes fueron excluidos del análisis debido a la existencia de datos incompletos («missings»). Los motivos de ingreso principales de los pacientes de la cohorte A se muestran en la tabla 2. La causa más frecuente de ingreso en UCI fue la enfermedad coronaria aguda, seguido de neumonía, complicaciones cardiovasculares tras cirugía y craneotomía por neoplasia. De los 1.864 pacientes incluidos en el análisis final de la cohorte A, 1.164 fueron de causa médica, 449 eran de causa quirúrgica urgente y 251 eran de cirugía programada. 266 pacientes tenían una infección confirmada tras el ingreso en la UCI. 792 pacientes precisaron intubación endotraqueal y ventilación mecánica al ingreso, de los que solo 748 permanecían en ventilación mecánica a las 24h del ingreso. Cuatrocientos ochenta y seis pacientes precisaron administración contínua de fármacos vasoactivos debido a inestabilidad hemodinámica. Los valores medios de APACHE II y SAPS de la cohorte A fueron 13,65 y 10,42 respectivamente. La probabilidad calculada de muerte intrahospitalaria basada en el MPM al ingreso fue de 15,3% y a las 24h de 14,7%. En la cohorte A, se registraron 379 fallecimientos (20,3%). De los 5 scores pronósticos incluidos en el análisis, solo el índice de disfunción multiorgánica mostró una correlación significativa con la estancia. Este índice tenía un rango de 0 a 6 y fue introducido como variable contínua en el modelo de correlación múltiple ilustrado en la tabla 3. El modelo final incluía la disfunción multiorgánica, la necesidad de reanimación cardiopulmonar, la presencia de neoplasia el ingreso, la presencia de infección probable al ingreso, el tiempo de protrombina prolongado, la existencia de una arritmia cardíaca, el antecedente de diabetes mellitus insulino-dependiente, la presencia de un síndrome de inmunodeficiencia adquirida (SIDA) y 12 diagnósticos principales posibles como causa de ingreso. Este modelo mostró una correlación significativa con la estancia real (r2=0,61; es decir que en aproximadamente un 61% de los pacientes la estancia calculada y la estancia observada coincidieron). La estancia estandarizada y la mortalidad estandarizada de la UCI número 15 en la cohorte A (la misma UCI objeto de estudio en las cohortes B, C y D) fueron de 1,9 y 1,7, respectivamente. En la tabla 4 se presentan los resultados de razones de mortalidad estandarizada y de tiempo de estancia observado de las 17 UCI (cohorte A) clasificados por grupos patológicos principales. El índice que explicaba mejor la mortalidad fue el MPM II24 (Mortality Prediction Model II a las 24h).
Características generales de cada UCI de la cohorte A que participó en el estudio
| UCI | N.° de camas (generales/coronarias) | Total de camas hospitalarias |
| 1 | 20(12/8) | 977 |
| 2 | 8(4/4) | 270 |
| 3 | 20(12/8) | 435 |
| 4 | 50(30/20) | 1.060 |
| 5 | 14(8/6) | 326 |
| 6 | 5 | 160 |
| 7 | 10(6/4) | 265 |
| 8 | 46(35/11) | 1.000 |
| 9 | 14 | 356 |
| 10 | 12(6/6) | 285 |
| 11 | 14 | 434 |
| 12 | 23(10/13) | 608 |
| 13 | 16 | 908 |
| 14 | 14 | 486 |
| 15 | 20 | 546 |
| 16 | 10 | 460 |
| 17 | 10 | 220 |
Causas de ingreso en la cohorte A (muestra de aprendizaje)
| Diagnóstico principal | Frecuencia | Porcentaje |
| Asma/alergia | 17 | 0,9 |
| EPOC | 52 | 2,8 |
| Edema pulmonar (no cardiogénico) | 4 | 0,2 |
| Paro respiratorio | 22 | 1,2 |
| Aspiración/intoxicación | 8 | 0,4 |
| Embolia pulmonar | 22 | 1,2 |
| Infección | 84 | 4,5 |
| Neoplasia | 1 | 0,1 |
| Hypertensión | 5 | 0,3 |
| Arritmia cardíaca | 54 | 2,9 |
| Insuficiencia cardíaca congestivea | 54 | 2,9 |
| Shock hemorrágico/hipovolemia | 24 | 1,3 |
| Coronariopatía | 395 | 21,4 |
| Sepsis | 39 | 2,1 |
| Paro cardiaco | 40 | 2,2 |
| Shock cardiogénico | 10 | 0,5 |
| Aneurisma disecante | 9 | 0,5 |
| Politraumatismo (no quirúrgico) | 61 | 3,3 |
| Trauma craneal (no quirúrgico) | 42 | 2,3 |
| Epilepsia | 8 | 0,4 |
| Hemorragia intracranial/hematoma | 54 | 2,9 |
| Sobredosis | 31 | 1,7 |
| Cetoacidosis diabética | 9 | 0,5 |
| Hemorragia gastrointestinal | ||
| (no quirúrgico) | 24 | 1,3 |
| Causa metabólica o renal | 21 | 1,1 |
| Otra causa médica de insuficiencia respiratoria | 25 | 1,4 |
| Otras causas médicas neurológicas | 46 | 2,5 |
| Otras causas médicas cardiovasculares | 27 | 1,5 |
| Otras causas médicas gastrointestinales | 24 | 1,3 |
| Politraumatismo (quirúrgico) | 42 | 2,3 |
| Enfermedad crónica cardiovascular | 39 | 2,1 |
| Cirugía vascular periférica | 42 | 2,3 |
| Cirugía cardíaca valvular | 45 | 2,4 |
| Craneotomía por neoplasia | 61 | 3,3 |
| Cirugía renal por neoplasia | 9 | 0,5 |
| Trasplante renal | 1 | 0,1 |
| Trauma craneal (quirúrgico) | 11 | 0,6 |
| Cirugía torácica por neoplasia | 11 | 0,6 |
| Craneotomía por hemorragia/hematoma intracraneal | 27 | 1,5 |
| Laminectomía y otro tipo de cirugía espinal | 19 | 1,0 |
| Hemorragia gastorintestinal (quirúrgica) | 14 | 0,8 |
| Cirugía gastrointestinal por neoplasia | 59 | 3,2 |
| Insuficiencia respiratoria tras cirugía | 36 | 1,9 |
| Perforación/obstrucción gastrointestinal | 49 | 2,7 |
| Otras causas de disfunción neurológica postoperatoria | 14 | 0,8 |
| Otras causas de insuficiencia cardiovascular postoperatoria | 81 | 4,4 |
| Otras causas de insuficiencia respiratoria postoperatoria | 28 | 1,5 |
| Otras causas de disfunción gastrointestinal postoperatoria | 32 | 1,7 |
| Otras causas de disfunción metabólica/renal postoperatoria | 17 | 0,9 |
Modelo para el cálculo de la estancia probable en días de los pacientes ingresados en UCI obtenido a partir de la cohorte A
| Variable | Valores | Coeficientes | p |
| RCP | 0/1 | -1,656973 | 0,0001 |
| MALIG | 0/1 | -0,512217 | 0,0035 |
| PROB INF | 0/1 | 0,514419 | 0,0001 |
| PROTROMBINA | 0/1 | -0,805185 | 0,0001 |
| PO2 | 0/1 | -0,483521 | 0,0020 |
| CAR DISR | 0/1 | 0,384129 | 0,0010 |
| INSULIN | 0/1 | 0,474530 | 0,0012 |
| SIDA | 0/1 | 1,189661 | 0,0003 |
| FMO | 0 a 6 | 0,176448 | 0,0057 |
| DIAGNÓSTICO PAL | β | ||
| Embolia pulmonar | 0/1 | 0,914916 | 0,0044 |
| Arritmia cardíaca | 0/1 | -0,716805 | 0,0027 |
| Insuficiencia cardíaca | 0/1 | -0,886903 | 0,0836 |
| Paro cardíaco | 0/1 | 1,785849 | 0,0001 |
| Shock cardiogénico | 0/1 | -1,911861 | 0,0001 |
| Hemorragia intracraneal(no quirúrgica) | 0/1 | -0,415428 | 0,0684 |
| Intoxicación | 0/1 | -0,541433 | 0,0231 |
| Cetoacidosis diabética | 0/1 | -0,866231 | 0,0061 |
| Causas Neurológicas | 0/1 | 0,995990 | 0,0002 |
| Cardiovascular(postoperatorio) | 0/1 | -0,659733 | 0,0031 |
| Politraumatismo | 0/1 | 0,429833 | 0,0133 |
| Insuficiencia | |||
| Respiratoria postoperatoria | 0/1 | 1,094594 | 0,0001 |
CAR DISR: presencia de arritmia cardíaca al ingreso; DIAGNÓSTICO PAL: Diagnóstico principal al ingreso; FMO: disfunción multiórgano según las definiciones estandar (0-6 sistemas); INSULIN: diabetes insulino-dependiente al ingreso; MALIG: neoplasia maligna al ingreso; PO2: PaO2< 60mmHg en las primeras 24h del ingreso; PROB INF: probable infección al ingreso; PROTROMBINA: tiempo de protrombina > 3 seg superior al estándar o< 25%; RCP: resucitación cardiopulmonar.
La estancia en días (Length of stay=LOS) se calculó mediante la fórmula:
LOS=EXP (1,580050 + (-1,656973*RCP - 0,512217*MALIG + 0,515519*PROBINF - 0,805185*PROTROMBINA - 0,483521*PO2 + 0,384129*CARDISR + 0,474530*INSULIN + 1,189661*SIDA + 0,176448*FMO + β* DIAGNÓSTICO PAL). Tras la aplicación de este modelo en la cohorte A el coeficiente de correlación cuadrático entre la estancia calculada y la observada fue significativo (r2=0,61: valor p<0,05).
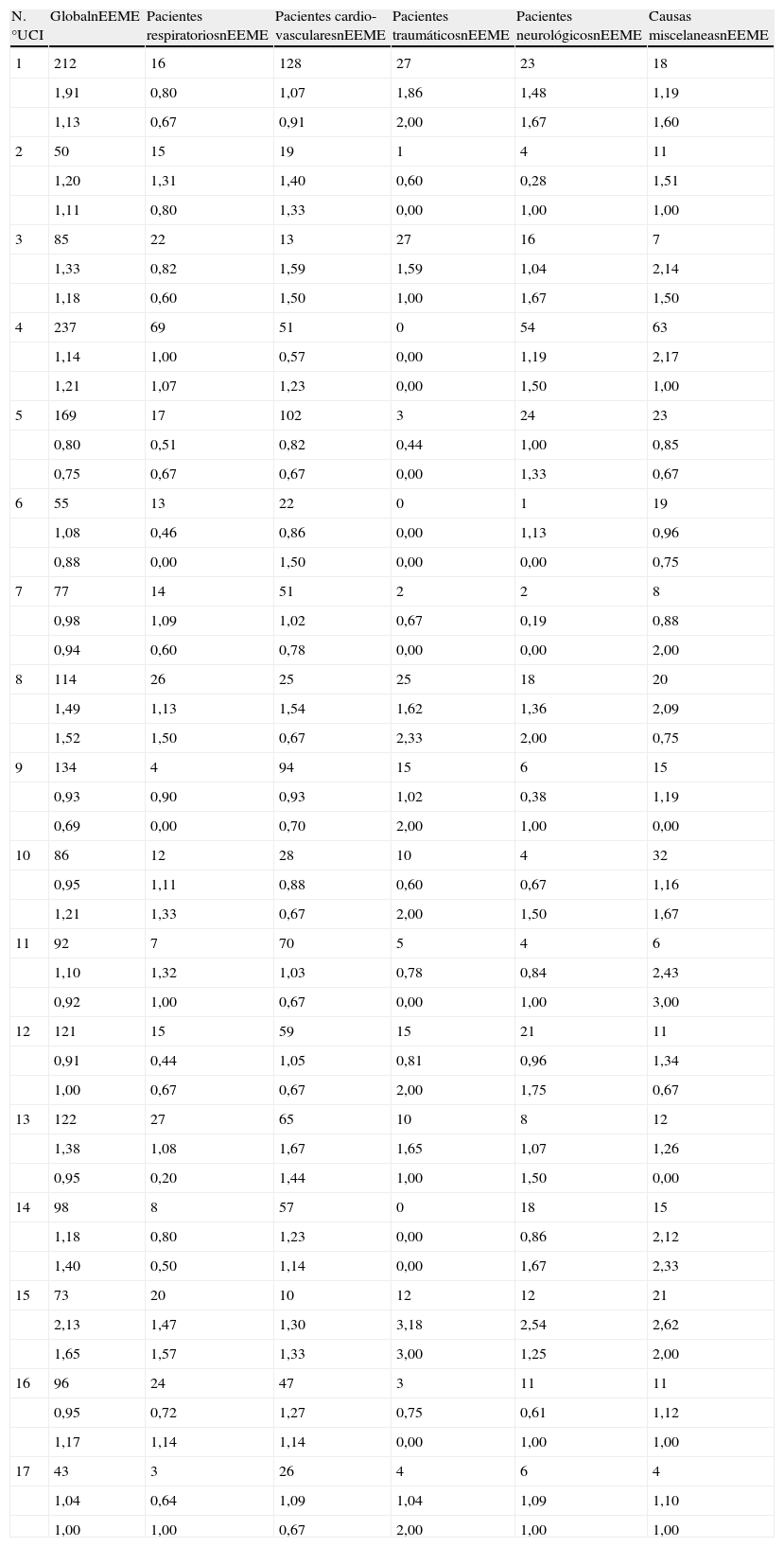
Resultados de la estancia estandarizada (EE)=tiempo de estancia observado/tiempo estancia calculado y la mortalidad estandarizada (ME)=mortalidad observada/mortalidad calculada, en las 17 UCI (cohorte A)
| N.°UCI | GlobalnEEME | Pacientes respiratoriosnEEME | Pacientes cardio-vascularesnEEME | Pacientes traumáticosnEEME | Pacientes neurológicosnEEME | Causas miscelaneasnEEME |
| 1 | 212 | 16 | 128 | 27 | 23 | 18 |
| 1,91 | 0,80 | 1,07 | 1,86 | 1,48 | 1,19 | |
| 1,13 | 0,67 | 0,91 | 2,00 | 1,67 | 1,60 | |
| 2 | 50 | 15 | 19 | 1 | 4 | 11 |
| 1,20 | 1,31 | 1,40 | 0,60 | 0,28 | 1,51 | |
| 1,11 | 0,80 | 1,33 | 0,00 | 1,00 | 1,00 | |
| 3 | 85 | 22 | 13 | 27 | 16 | 7 |
| 1,33 | 0,82 | 1,59 | 1,59 | 1,04 | 2,14 | |
| 1,18 | 0,60 | 1,50 | 1,00 | 1,67 | 1,50 | |
| 4 | 237 | 69 | 51 | 0 | 54 | 63 |
| 1,14 | 1,00 | 0,57 | 0,00 | 1,19 | 2,17 | |
| 1,21 | 1,07 | 1,23 | 0,00 | 1,50 | 1,00 | |
| 5 | 169 | 17 | 102 | 3 | 24 | 23 |
| 0,80 | 0,51 | 0,82 | 0,44 | 1,00 | 0,85 | |
| 0,75 | 0,67 | 0,67 | 0,00 | 1,33 | 0,67 | |
| 6 | 55 | 13 | 22 | 0 | 1 | 19 |
| 1,08 | 0,46 | 0,86 | 0,00 | 1,13 | 0,96 | |
| 0,88 | 0,00 | 1,50 | 0,00 | 0,00 | 0,75 | |
| 7 | 77 | 14 | 51 | 2 | 2 | 8 |
| 0,98 | 1,09 | 1,02 | 0,67 | 0,19 | 0,88 | |
| 0,94 | 0,60 | 0,78 | 0,00 | 0,00 | 2,00 | |
| 8 | 114 | 26 | 25 | 25 | 18 | 20 |
| 1,49 | 1,13 | 1,54 | 1,62 | 1,36 | 2,09 | |
| 1,52 | 1,50 | 0,67 | 2,33 | 2,00 | 0,75 | |
| 9 | 134 | 4 | 94 | 15 | 6 | 15 |
| 0,93 | 0,90 | 0,93 | 1,02 | 0,38 | 1,19 | |
| 0,69 | 0,00 | 0,70 | 2,00 | 1,00 | 0,00 | |
| 10 | 86 | 12 | 28 | 10 | 4 | 32 |
| 0,95 | 1,11 | 0,88 | 0,60 | 0,67 | 1,16 | |
| 1,21 | 1,33 | 0,67 | 2,00 | 1,50 | 1,67 | |
| 11 | 92 | 7 | 70 | 5 | 4 | 6 |
| 1,10 | 1,32 | 1,03 | 0,78 | 0,84 | 2,43 | |
| 0,92 | 1,00 | 0,67 | 0,00 | 1,00 | 3,00 | |
| 12 | 121 | 15 | 59 | 15 | 21 | 11 |
| 0,91 | 0,44 | 1,05 | 0,81 | 0,96 | 1,34 | |
| 1,00 | 0,67 | 0,67 | 2,00 | 1,75 | 0,67 | |
| 13 | 122 | 27 | 65 | 10 | 8 | 12 |
| 1,38 | 1,08 | 1,67 | 1,65 | 1,07 | 1,26 | |
| 0,95 | 0,20 | 1,44 | 1,00 | 1,50 | 0,00 | |
| 14 | 98 | 8 | 57 | 0 | 18 | 15 |
| 1,18 | 0,80 | 1,23 | 0,00 | 0,86 | 2,12 | |
| 1,40 | 0,50 | 1,14 | 0,00 | 1,67 | 2,33 | |
| 15 | 73 | 20 | 10 | 12 | 12 | 21 |
| 2,13 | 1,47 | 1,30 | 3,18 | 2,54 | 2,62 | |
| 1,65 | 1,57 | 1,33 | 3,00 | 1,25 | 2,00 | |
| 16 | 96 | 24 | 47 | 3 | 11 | 11 |
| 0,95 | 0,72 | 1,27 | 0,75 | 0,61 | 1,12 | |
| 1,17 | 1,14 | 1,14 | 0,00 | 1,00 | 1,00 | |
| 17 | 43 | 3 | 26 | 4 | 6 | 4 |
| 1,04 | 0,64 | 1,09 | 1,04 | 1,09 | 1,10 | |
| 1,00 | 1,00 | 0,67 | 2,00 | 1,00 | 1,00 |
EE: estancia estandarizada (tiempo de estancia observado/tiempo estancia calculado); ME: mortalidad estandarizada (mortalidad observada/mortalidad calculada).
Los motivos de ingreso de la cohorte B se muestran en la tabla 5. En esta tabla se incluyeron 453 pacientes para la validación y adaptación de los modelos desarrollados en la cohorte A. La edad media de los pacientes de la cohorte A fue 57±17 años (rango 18-90 años). La estancia media de la muestra fue de 4,4±7,2 días (rango 0,5-45 d.). 95 pacientes fueron ingresados tras una resucitación cardiopulmonar (RCP) aunque solo 40 de ellos tenían una parada cardiorrespiratoria como causa de ingreso.
Causas de ingreso de los pacientes de la cohorte B (muestra de validación)
| Diagnóstico principal | Frecuencia | Porcentaje |
| Isquemia cardíaca/IAM | 27 | 6 |
| Insuficiencia respiratoria aguda | 73 | 16 |
| Insuficiencia cardíaca aguda | 18 | 4 |
| Causas neurológicas | 36 | 8 |
| Insuficiencia renal | 9 | 2 |
| Causas digestivas no quirúrgicas | 14 | 3 |
| Causas médicas/sistémicas | 5 | 1 |
| Infección/sepsis | 27 | 6 |
| Causas endocrinas | 5 | 1 |
| Causas hematológicas | 14 | 3 |
| Ginecológicas/obstétricas | 5 | 1 |
| Intoxicaciones | 14 | 3 |
| Oncología | 5 | 1 |
| Politrauma | 27 | 6 |
| Causas digestivas quirúrgicas | 73 | 16 |
| Cirugía vascular | 5 | 1 |
| Cirugía torácica | 5 | 1 |
| Neurocirugía | 50 | 11 |
| Neurotraumatología | 41 | 9 |
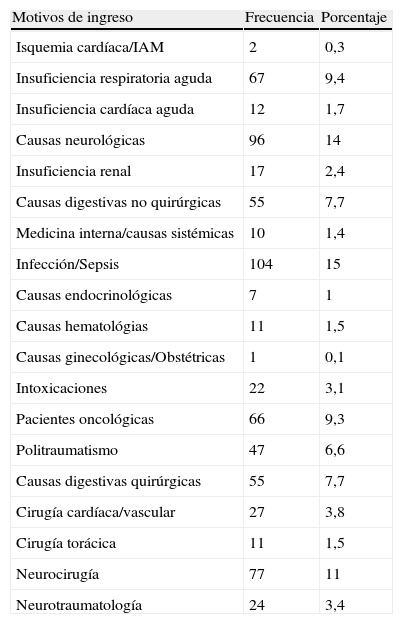
La estancia media observada de la cohorte B fue 7,5 días, mientras que su mortalidad media fue de 22,5%. El índice de mortalidad que permitía predecir con mayor precisión la mortalidad observada en las cohortes B, C y D fue el MPM II24 y fue este el que finalmente se utilizó para la valoración de mortalidad estandarizada en estas cohortes. Los cocientes de estancia observada estandarizada y mortalidad estandarizada en la cohorte B fueron de 1,8 y 1,2, respectivamente. La única diferencia clínica entre 1992 y 1995 (cohortes A y B) en relación a la UCI n.° 15 fue que se produjo una ampliación de la UCI de 12 a 20 camas, sin que el «case mix» sufriera ninguna variación significativa. En las tablas 6 y 7 se muestran, respectivamente los motivos principales de ingreso de las cohortes C y D. Se observan cambios en los porcentajes de contingentes correspondientes a las incorporaciones progresivas de especialidades, áreas y unidades en estos períodos, tal como se ha comentado.
Motivos de ingreso de los pacientes pertenecientes a la cohorte C (muestra de validación de 2.567 pacientes)
| Motivos de ingreso | Frecuencia | Porcentaje |
| Isquemia cardíaca/IAM | 54 | 2,1 |
| Insuficiencia respiratoria aguda | 75 | 2,9 |
| Insuficiencia cardíaca aguda | 35 | 1,4 |
| Causas neurológicas | 654 | 25,5 |
| Insuficiencia renal | 122 | 4,7 |
| Causas digestivas no quirúrgicas | 68 | 2,6 |
| Medicina interna/causas sistémicas | 4 | 0,2 |
| Infección/Sepsis | 618 | 24 |
| Causas endocrinológicas | 4 | 0,2 |
| Causas hematológias | 29 | 1,1 |
| Causas ginecológicas/Obstétricas | 5 | 0,2 |
| Intoxicaciones | 4 | 0,2 |
| Pacientes oncológicos | 203 | 7,9 |
| Politraumatismo | 10 | 0,4 |
| Causas digestivas quirúrgicas | 256 | 10 |
| Cirugía vascular | 28 | 1,1 |
| Cirugía torácica | 5 | 0,2 |
| Neurocirugía | 283 | 11 |
| Neurotraumatología | 110 | 4,3 |
Motivos de ingreso de los pacientes pertenecientes a la cohorte D (muestra de validación de 711 pacientes)
| Motivos de ingreso | Frecuencia | Porcentaje |
| Isquemia cardíaca/IAM | 2 | 0,3 |
| Insuficiencia respiratoria aguda | 67 | 9,4 |
| Insuficiencia cardíaca aguda | 12 | 1,7 |
| Causas neurológicas | 96 | 14 |
| Insuficiencia renal | 17 | 2,4 |
| Causas digestivas no quirúrgicas | 55 | 7,7 |
| Medicina interna/causas sistémicas | 10 | 1,4 |
| Infección/Sepsis | 104 | 15 |
| Causas endocrinológicas | 7 | 1 |
| Causas hematológias | 11 | 1,5 |
| Causas ginecológicas/Obstétricas | 1 | 0,1 |
| Intoxicaciones | 22 | 3,1 |
| Pacientes oncológicas | 66 | 9,3 |
| Politraumatismo | 47 | 6,6 |
| Causas digestivas quirúrgicas | 55 | 7,7 |
| Cirugía cardíaca/vascular | 27 | 3,8 |
| Cirugía torácica | 11 | 1,5 |
| Neurocirugía | 77 | 11 |
| Neurotraumatología | 24 | 3,4 |
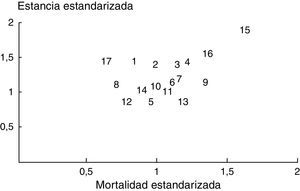
Una posible forma de evaluar la calidad asistencial, y fue la que se utilizó en nuestro trabajo, era la valoración cruzada de los cocientes de mortalidad y estancia estandarizados de las 17 UCI participantes en la cohorte A y que se ilustra en la figura 1. En esta figura se observa que las UCI de mayor tamaño (3, 4, 9, 15 y 16; correspondientes a los hospitales de Bellvitge, Vall d’Hebro, GTiP de Badalona y de la Santa Creu i Sant Pau), pertenecientes a hospitales universitarios presentan cocientes estandarizados de mortalidad y estancia claramente superiores.
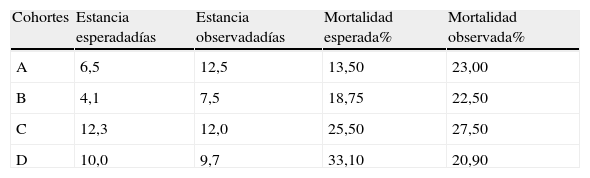
En la tabla 8 se ilustran los resultados de estancias y mortalidad esperadas (calculadas) y observadas correspondientes a la UCI n.° 15 en las cohortes A, B, C, y D (en las que dicha UCI contribuyó con 75, 453, 2.567 y 711 pacientes, respectivamente) y que sirvieron para calcular las razones (cocientes) estandarizadas de estancia y mortalidad. Se aprecia que una vez adaptado el modelo, el cálculo de estancia esperada ajustaba mejor a la observada, fruto de la mayor complejidad del case mix en los centros como el correspondiente a la UCI n.° 15.
Resultados comparativos correspondientes a la UCI n.° 15 en las cohortes A, B, C y D de días de estancia y de porcentajes de mortalidad, esperados y observados respectivamente
| Cohortes | Estancia esperadadías | Estancia observadadías | Mortalidad esperada% | Mortalidad observada% |
| A | 6,5 | 12,5 | 13,50 | 23,00 |
| B | 4,1 | 7,5 | 18,75 | 22,50 |
| C | 12,3 | 12,0 | 25,50 | 27,50 |
| D | 10,0 | 9,7 | 33,10 | 20,90 |
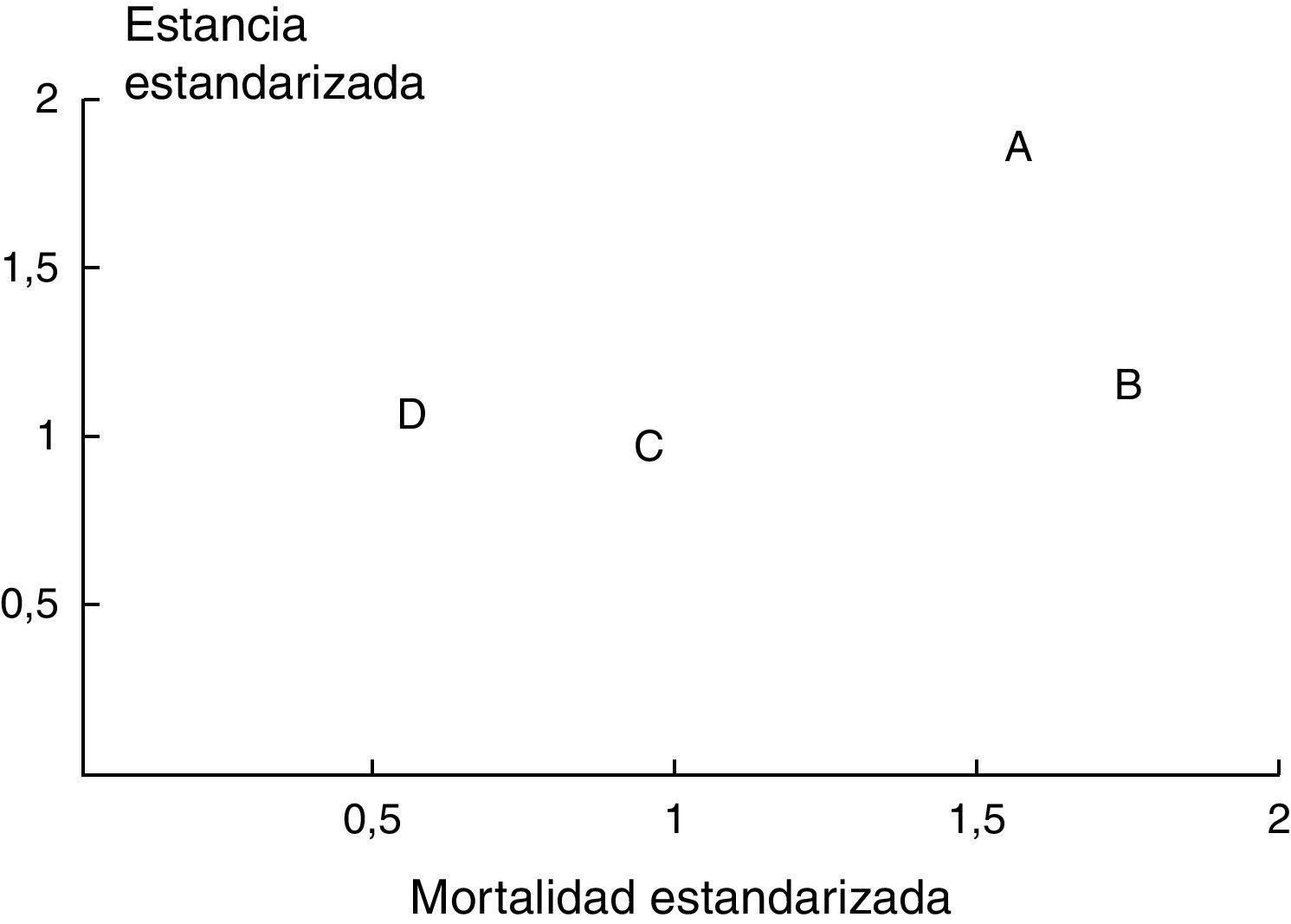
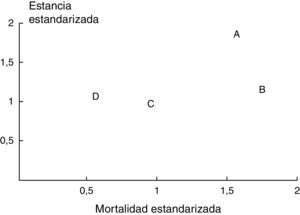
En las cohortes B, C y D se calcularon de nuevo estos cocientes estandarizados de mortalidad y estancia para la UCI n.° 15, y fueron, respectivamente: 1,8 y 1,2 (Cohorte B), 0,97 y 1,07 (Cohorte C), y 0,63 y 1,07 (Cohorte D). La valoración cruzada de las mismas se ilustra en la figura 2.
Representación de valores cruzados de mortalidad estandarizada (mortalidad observada/esperada) y estancia estandarizada para la UCI n.° 15 en las cohortes A (1992), B (1995), C (1999-2001) y D (2007-2008), coincidiendo con cambios estructurales y organizativos realizados en el servicio durante estos períodos.
En este estudio sobre factores predictivos de estancia en UCI y mortalidad, se seleccionaron 17 UCI diferentes con diversos tipos de organización y patologías (médicas, quirúrgicas, coronarias, respiratorias o combinadas) y diferentes patrones de financiación (públicas y privadas). Los tiempos de estancia variaron ampliamente entre las diferentes UCI participantes, en donde se observa en general que las UCI de mayor tamaño, pertenecientes a hospitales universitarios son significativamente superiores (mortalidad y estancia observadas superiores a las calculadas) a los de UCI más reducidas, pertenecientes a centros privados, hospitales comarcales, o UCI que en general ingresan pacientes de menor estancia con una alta proporción de pacientes coronarios (UCI mixtas UCI/Coronarias). Sin embargo, ello debería ser corregido por el propio modelo al haber sido adaptado por patologías y nuestros resultados muestran que el modelo general para el cálculo de la estancia es fiable y reproducible en centros específicos. Por lo tanto, la estancia y mortalidad estandarizadas pueden constituir un instrumento útil en la auditoria de la calidad asistencial y evaluar posibles cambios estructurales, organizativos y funcionales introducidos a lo largo del tiempo en cada UCI19.
Una forma de aproximación al problema global del análisis de efectividad-eficiencia sería el producto de la estancia media (en días), el número de ingresos anuales en una determinada UCI y el coste de cada cama y día20,21. Por este motivo, consideramos que el desarrollo de un instrumento que calcule la estancia esperada, basado en factores que reflejen de forma principal la gravedad de la enfermedad y el diagnóstico principal, nos permite un acceso más preciso a la eficiencia de la asistencia en medicina intensiva. Este modelo puede constituir también un instrumento útil para la identificación de grupos de pacientes en riesgo de largos períodos de estancia en UCI, con el consiguiente mayor riesgo de complicaciones, en particular infecciosas, y en especial las producidas por microorganismos resistentes.
En el caso de la UCI n.° 15 se comprueba que a lo largo de los periodos analizados se han producido correcciones significativas de las ratios estandarizadas de mortalidad y estancia, de modo que existe una mejoría asistencial progresiva, entre otras razones (organizativas, de disponibilidad de camas, de incorporación de residentes, etc.) a nuestro juicio especialmente desde la absorción del SEM primario por parte del servicio de urgencias del hospital y posteriormente por la propia UCI, con lo que la asistencia actualmente en los casos atendidos por este servicio de emergencias extrahospitalarias es realizado por los propios médicos del servicio de medicina intensiva. Ello redunda sin duda en una mejoría de resultados en la propia UCI.
Hay que resaltar que una organización subóptima de la UCI podría conllevar a períodos de estancia más prolongados producidos por un retraso de alta del paciente, debido a falta de camas de hospitalización convencional, o mayor incidencia de pacientes pertenecientes a subgrupos diagnósticos que no hayan sido representados adecuadamente en nuestras muestras (como p. ej. hemorragia intracraneal, traumatismo craneoencefálico, etc.). Las unidades que se ocupan especialmente de este tipo de pacientes podrían tener estancias más prolongadas y tasas de mortalidad superiores. A la inversa, si determinados subgrupos diagnósticos como los pacientes coronarios o postoperados estables constituyen la principal fuente de ingresos en UCI, ello explicaría resultados más favorables.
En comparación con el sistema APACHE, que no permite explicar las estancias en mucho más de un 50%, el modelo que presentamos permite predecir más del 60% de las mismas, lo que consigue sin incrementar excesivamente la información a recoger al ingreso del enfermo22.
Finalmente, una limitación del modelo presentado en este trabajo es probablemente que se ha desarrollado en un entorno particular como es Cataluña, o incluso en determinadas UCI extranjeras en las que predominen diagnósticos equiparables o que funcionan de forma similar. Los criterios de ingreso sin duda pueden definir patrones particulares de mortalidad y estancia como se ha demostrado recientemente en el estudio ELDICUS23, aunque en nuestro país existe cierta homogeneidad que probablemente corrige estas desviaciones. Es posible que cada UCI debiera desarrollar su propio modelo para el cálculo de la mortalidad y estancia esperadas. La aplicación potencial de este modelo es para facilitar el análisis de efectividad-eficiencia-efectividad en el futuro.
Aunque la metodología debe perfeccionarse, debiendo incluir un mayor número de pacientes, para desarrollar modelos más precisos, el que presentamos podría ser utilizado en cada UCI como punto de partida a fin de calcular las estancias esperadas, y, en una evaluación anual ayudar a los gerentes para disponer de mayor información y realizar las correcciones pertinentes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
España: Coordinador: A. Artigas; Hospital —Son Dureta Palma Mallorca: R. Abizanda, B. Balerdí, Ll. Sodas; Hospital de Sabadell, Sabadell: A. Artigas, J. Mestre, X. Castella; Hospital Josep Trueta, Girona: A. Bonet, A. Álvarez; Hospital de la Vall d’Hebró, Barcelona: J.L. Bóveda, L Manzanares, L Salgado, S. Gutiérrez; Hospital de Barcelona, Barcelona: L. Cabré, G. Carrasco, R. Molina; Hospital Comarcal d’Igualada, Igualada: M. Casanovas, E. Faraidun, J. M. Bausfli; Hospital de la Creu Roja d’Hospitalet, Hospitalet de Llobregat: M. Cerda, M. Ibars, C. Gimeno; Ciutat Sanitaria de Bellvitge, Hospitalet de Llobregat: A. Díaz Prieto, H. Torrado; Hospital Joan XXIII, Tarragona: S. Alonso, M. Bodí.
EE. UU.: Veterans Univ. Hospital, Louisville: J. Guardiola.
El “Grup d’ estudi de gravetat de la societat catalana de medicina intensiva i coronàries” está integrado por los miembros que se incluyen en el anexo 1.