INTRODUCCIÓN
El aire venoso portal (AVP) hepático es un signo radiológico raro que aparece cuando el gas intestinal o el gas producido por ciertas bacterias entra en la circulación venosa portomesentérica1,2. El AVP hepático se manifiesta en la tomografía computarizada (TC) de abdomen como ramificaciones radiotransparentes situadas dentro de los 2 cm adyacentes a la cápsula hepática1,2. Cuando el AVP aparece junto a datos sospechosos de isquemia mesentérica aguda se precisa la realización de una laparotomía. Desgraciadamente, la clínica de isquemia mesentérica puede estar enmascarada por otros procesos abdominales simultáneos, lo cual puede llevar a un diagnóstico incorrecto y a un inapropiado tratamiento conservador. Se presentan dos pacientes con AVP hepático y necrosis intestinal que tuvieron un hematoma de la vaina de los rectos (HVR) asociado a un síndrome compartimental abdominal en el primer caso, y una pancreatitis aguda junto a una bacteriemia por Aeromonas hydrophila en el segundo paciente.
OBSERVACIONES CLÍNICAS
Caso 1
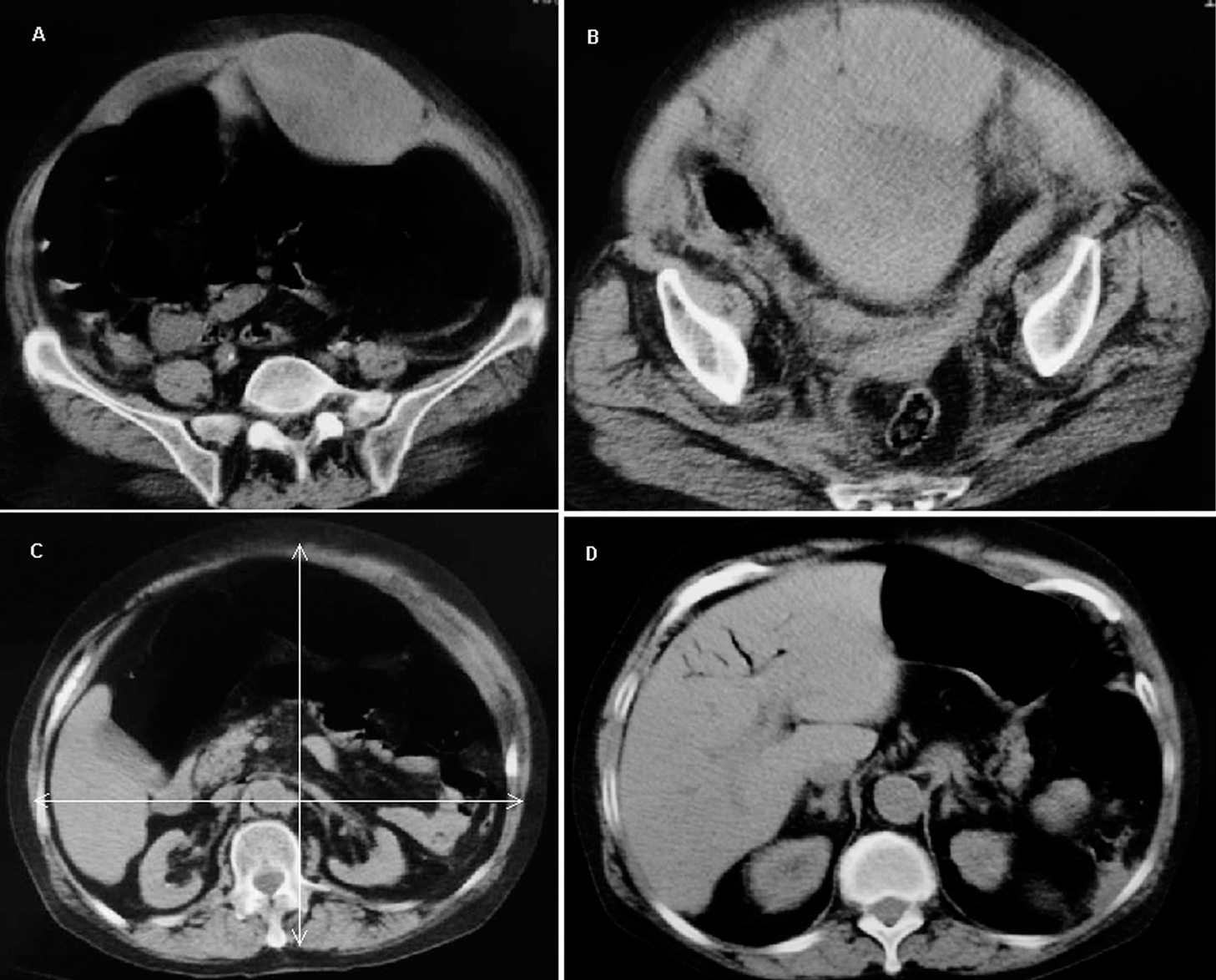
Se trata de una mujer de 73 años que ingresó en un hospital comarcal a causa de dolor abdominal súbito coincidiendo con ataques repetidos de tos. La paciente estaba siendo tratada con acenocumarol y digital por fibrilación auricular y por ser portadora de una prótesis mitral metálica. A la exploración, la paciente estaba pálida y se palpaba una masa redondeada en la zona infraumbilical izquierda. Los principales datos analíticos revelaron una hemoglobina de 9,8 g/dl, un hematocrito del 29% y un ratio internacional normalizado (INR) de 9,4. Una ecografía abdominal mostró una masa líquida paraumbilical izquierda sugestiva de HVR. El tratamiento anticoagulante fue suspendido y se administraron concentrados de hematíes, plasma fresco congelado y vitamina K. A las 24 horas del ingreso y ante el aumento del tamaño de la masa abdominal se realizó una TC de abdomen sin contraste (fig. 1) que demostró un HVR izquierdo extendiéndose en el interior de la pelvis, una relación del diámetro abdominal anteroposterior y transverso de 0,82 y AVP hepático. Posteriormente, la paciente fue trasladada a la Unidad de Cuidados Intensivos (UCI).
Figura 1. Tomografía computarizada abdominal sin contraste que muestra, sobre la línea arcuata, un hematoma de la vaina del recto izquierdo (A) y bajo la línea arcuata su extensión en la pelvis menor con compresión de la vejiga urinaria y el útero (B). Donde la vena renal izquierda cruza la aorta existe una relación del diámetro anterosuperior-transversal de 0,82 (C), y a nivel hepático se observan zonas tubulares radiotransparentes en la periferia del hígado compatibles con aire en el interior de las venas intrahepáticas (D).
Al ingreso en la UCI, la paciente estaba consciente, con una presión arterial de 155/60 mmHg, un pulso de 90 lat/min y una temperatura de 35,6 ºC. El abdomen estaba muy distendido, tenso, doloroso y con una masa de 15 x 15 cm en el cuadrante inferior izquierdo. Poco después del ingreso, la paciente presentó hipotensión arterial de 70/30 mmHg, taquicardia sinusal a 130 lat/min, taquipnea de 40 resp/ min, anuria y elevación de la presión venosa central a 20 mmHg. En la analítica destacaban los siguientes resultados: creatinina 3,8 mg/dl, bilirrubina total 4,6 mg/dl, amilasa 299 U/l, aminotransferasa de alanina 199 U/l, aminotransferasa aspártica 180 U/l, creatinfosfocinasa 1.205 U/l (fracción MB 73,9), y acidosis mixta grave (pH 6,88, PaO2 47 mmHg, PaCO2 77 mmHg y bicarbonato 15 mmol/l con FiO2 de 0,31). La paciente fue intubada y conectada a ventilación mecánica. La presión intraabdominal, medida a través de una sonda de Foley, fue de 35 mmHg. Una laparotomía exploradora descubrió un HVR izquierdo junto con 4 litros de sangre en el espacio extraperitoneal anterior y una gran isquemia intestinal con áreas necróticas. La enferma falleció poco después de la cirugía.
Caso 2
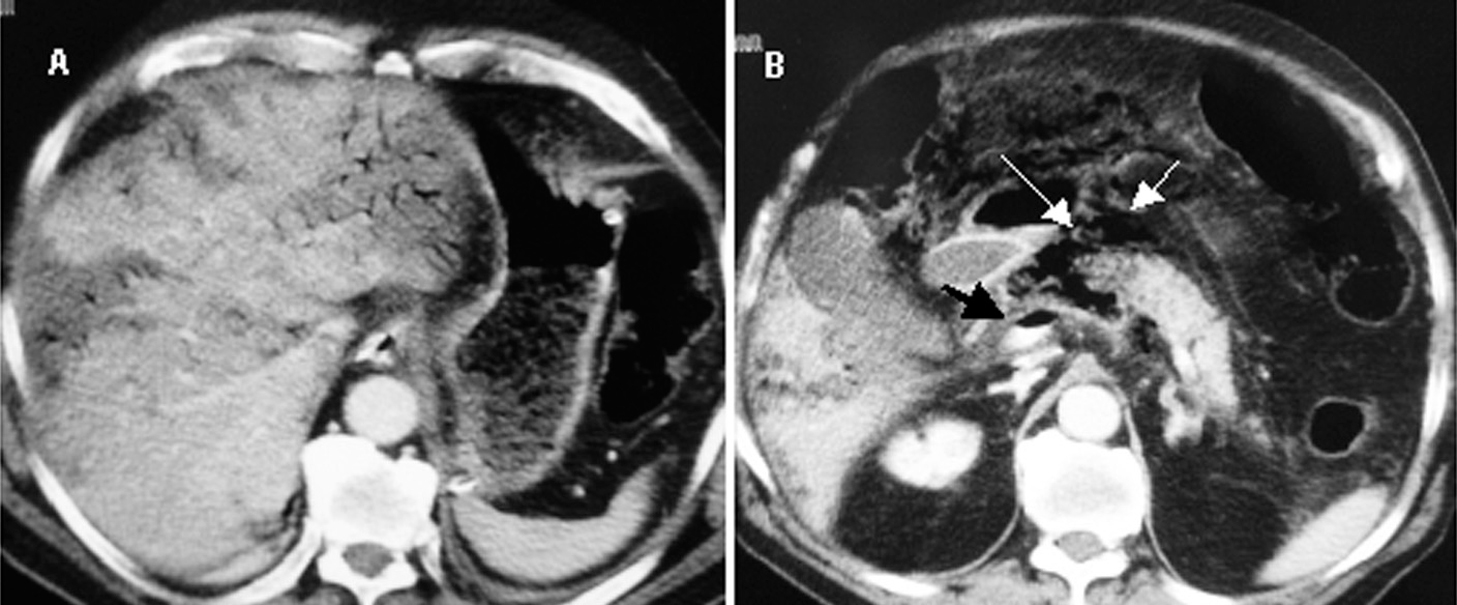
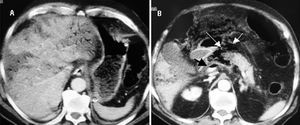
Se trata de un hombre de 73 años, tratado con antidiabéticos orales que acudió a un hospital comarcal por dolor abdominal de dos días de duración. La detección de una hiperamilasemia de 2.303 U/l llevó al diagnóstico de pancreatitis aguda y el paciente fue tratado con reposo intestinal, fluidos e imipenem. Un día más tarde, el paciente fue intubado orotraquealmente y trasladado a la UCI debido a disnea, hipotensión arterial, oliguria y hemorragia por sonda nasogástrica. Antes del traslado, una TC abdominal con contraste (fig. 2) reveló un área de hipoperfusión junto a la cabeza del páncreas (sugestiva de pancreatitis necrotizante), una gran cantidad de gas mesentérico y peripancreático, neumatosis intestinal, gas venoso portal intrahepático, infartos hepáticos y un nivel aire-contraste radiológico en la vena porta.
Figura 2. Tomografía computarizada abdominal con contraste que muestra gas venoso portal localizado en la periferia del hígado asociado con infartos hepáticos (A) y una zona de hipoperfusión en el cuerpo proximal del páncreas rodeada de aire peripancreático (flechas blancas) y un nivel de aire-material de contraste en la vena porta (flecha negra) (B).
Al ingreso en la UCI el paciente estaba sedado, intubado y ventilado mecánicamente. La exploración física mostró ligera contractura abdominal y disminución de la perfusión periférica. La presión arterial fue de 70/40 mmHg, la presión venosa central de 13 mmHg, la frecuencia cardíaca de 135 lat/min y la temperatura de 36,6 ºC. Los datos de laboratorio más significativos pusieron de manifiesto: glucosa 111 mg/dl, proteínas totales 3,8 g/dl, creatinina 3,4 mg/dl, urea 87 mg/dl, creatinfosfocinasa 3.168 U/l (fracción MB, 98,2), bilirrubina total 1,2 mg/dl, aminotransferasa aspártica 1.426 U/l, aminotransferasa de alalina 870 U/l, amilasa 1.127 U/l, leucocitos 5.200/µl con 81% neutrófilos, hemoglobina 16,2 g/dl, plaquetas 96.000/µl, tiempo de protrombina 20,8 seg y tiempo de tromboplastina parcial activada 88,5 seg. La gasometría arterial (FiO2 de 1,0) reveló: pH, 7,09, PaO2 79 mmHg, PaCO2 45 mmHg y bicarbonato 14 mmol/l. Tras extraer tres hemocultivos, se inició tratamiento inmediato con dosis altas de noradrenalina, bicarbonato, fluidos y plasma fresco congelado. La presión intraabdominal no se midió debido a la ausencia de distensión abdominal. Al poco del ingreso, el paciente falleció por shock séptico antes de poder ser operado. La autopsia abdominal reveló una necrosis intestinal masiva, excepto en colon descendente y recto, y de la cabeza y cuerpo proximal del páncreas y grasa peripancreática; infartos hepáticos y ausencia de trombos en el tronco de la arteria mesentérica superior y en el tronco celíaco. En todos los hemocultivos extraídos se aisló Aeromonas hydrophila en cultivo puro, resistente a la ampicilina-sulbactam.
DISCUSIÓN
Aunque la formación del AVP es incierta, existen varios factores favorecedores como las alteraciones de la pared intestinal, la distensión intestinal y la sepsis intraabdominal. La tabla 1 muestra las principales etiologías del AVP según Sebastiá et al1, aunque debe destacarse que la causa más frecuente corresponde a la isquemia mesentérica con necrosis intestinal y que aproximadamente un 15% de los casos no tiene una etiología claramente identificable.
El primer paciente tuvo un HVR gigante que originó un síndrome compartimental abdominal por constricción externa de la pared abdominal. Excepcionalmente, se han descrito casos semejantes en pacientes con grandes escaras abdominales por quemaduras3, con la utilización de pantalones anti-shock4 o, más recientemente, en dos enfermos con HVR5,6. Esta paciente tuvo también una necrosis isquémica intestinal secundaria al síndrome compartimental abdominal. Aunque esta complicación del HVR no ha sido descrita con anterioridad en pacientes quirúrgicos no traumatológicos que tuvieron un síndrome compartimental abdominal, McNelis et al7 han referido una incidencia del 28% de necrosis intestinales en las laparotomías descompresivas. Inicialmente el paciente estuvo hemodinámicamente estable, pero probablemente la necrosis intestinal ya estaba presente al ingreso en la UCI si se considera que se han detectado isquemias intestinales en pacientes con hipertensión intraabdominal asociadas a estabilidad hemodinámica8 y a que la TC abdominal reveló AVP hepático, un signo radiológico usualmente debido a necrosis intestinal1,2. Además, donde la vena renal izquierda cruza la aorta, la TC abdominal mostró una relación del diámetro anteroposterior y transverso de 0,82, lo cual indica distensión abdominal ("signo del vientre redondo"). Así, Pickhardt et al9 refirieron que un aumento de esta relación abdominal igual o superior a 0,82 tiene un 100% de sensibilidad y un 99% de especificidad para diagnosticar un síndrome compartimental abdominal. Sin embargo, este signo radiológico debe ser considerado con cautela pues ciertos autores han descrito la presencia o ausencia del síndrome compartimental abdominal con una relación de diámetros inferior a 0,8 o superior a 0,8, respectivamente10,11. En nuestro caso, la isquemia intestinal difusa ("shock intestinal") pudo deberse a un descenso de la perfusión mucosa como resultado directo de la hipertensión abdominal, la cual elevó significativamente las resistencias vasculares mesentéricas8. Estas anormalidades pudieron exacerbarse por la presencia simultánea de hipotensión arterial, hemorragia y la administración previa de digital, un conocido fármaco vasoconstrictor mesentérico.
El segundo paciente tuvo una pancreatitis aguda complicada con una gangrena intestinal que se manifestó radiológicamente como AVP y clínicamente como shock séptico por Aeromonas hydrophila. La isquemia intestinal observada en pacientes con pancreatitis aguda suele estar relacionada con la digestión enzimática del intestino, con la obstrucción de los vasos sanguíneos por la inflamación grave del mesenterio12, o con una isquemia intestinal no oclusiva causada por el vasoespasmo de las arterias mesentéricas desencadenado por irritantes locales o por la regulación sistémica tras la aparición de estrés, dolor, deshidratación o shock13. En este caso, la presencia de shock, hipovolemia y coagulación intravascular diseminada llevó a una isquemia mesentérica difusa no oclusiva, confirmada en la autopsia. Puesto que la pancreatitis aguda grave precoz tiene una incidencia de síndrome compartimental abdominal del 78%14, no podemos descartar totalmente que la necrosis intestinal de nuestro paciente fuera debida a una elevación de la presión intraabdominal. La presencia de AVP en la pancreatitis aguda presumiblemente se debe a la rotura de la mucosa intestinal por las enzimas pancreáticas, a la isquemia intestinal asociada o a la presencia de bacterias formadoras de gas dentro de la pared intestinal15. Aunque Faberman et al15 y Paran et al16 han considerado que la presencia de AVP en pacientes con pancreatitis aguda tiene un pronóstico más favorable, pues sus 4 pacientes sobrevivieron con tratamiento conservador (el paciente de Paran et al16 falleció tardíamente tras la resolución del AVP) al no tener isquemia intestinal asociada, nuestro caso y uno de los pacientes referido por Hirota et al13 llaman la atención sobre la evolución fatal de los pacientes con pancreatitis aguda y AVP debido a necrosis intestinal.
El AVP, como hallazgo radiológico aislado, carece de significación pronóstica. La mortalidad está estrechamente relacionada con la causa que origina la aparición del AVP15,17, especialmente la presencia o ausencia de isquemia intestinal. Aunque Weisner et al17 refirieron una mortalidad del 56% en pacientes con isquemia intestinal y gas venoso portomesentérico visible en la TC abdominal, sólo fallecieron los pacientes que tenían un infarto intestinal transmural y, además, la mortalidad incrementaba según el número de segmentos intestinales afectos. Por tanto, el carácter ominoso del AVP parece estar justificado únicamente en pacientes con infarto intestinal transmural extenso, pero debe tenerse en cuenta que este hallazgo carece de especificidad al haberse detectado también la presencia de AVP únicamente con cambios isquémicos de la pared17.
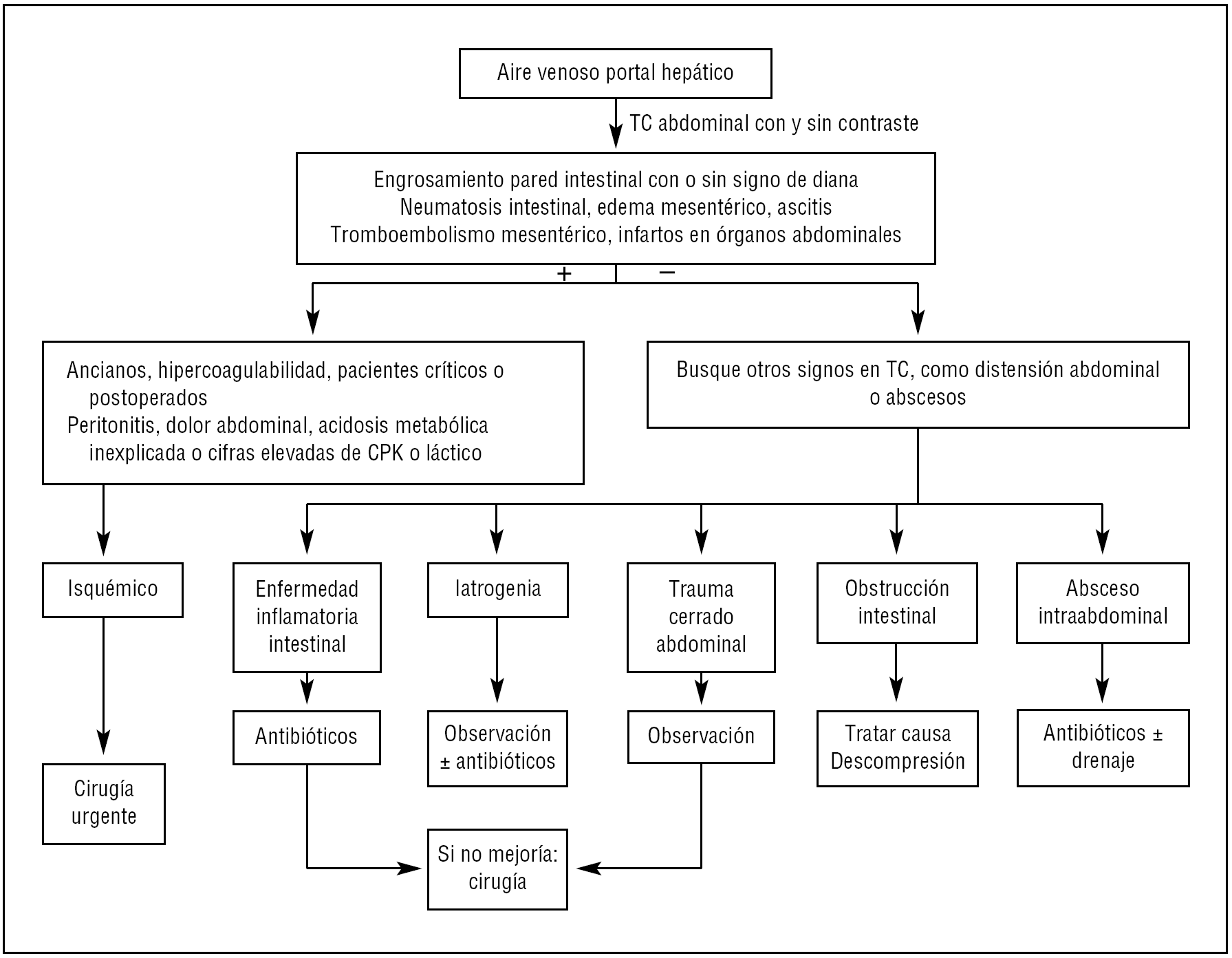
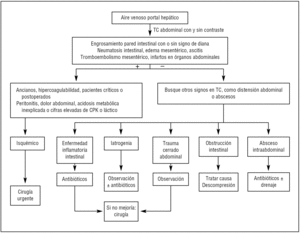
La presencia de necrosis intestinal, asociada a otro proceso abdominal simultáneo que pueda originar AVP en la TC de abdomen, debe sospecharse cuando los niveles plasmáticos de creatinfosfocinasa y lactato son extremadamente altos o existe acidosis metabólica grave inexplicable13,16, especialmente si la TC abdominal muestra signos de isquemia intestinal como engrosamiento de la pared del intestino con o sin signo de diana, neumatosis intestinal, AVP, edema mesentérico, ascitis, tromboembolismo mesentérico o infartos de órganos abdominales1,18 (fig. 3).
Figura 3. Diagrama de flujo de diagnóstico y tratamiento de pacientes con aire venoso portal hepático (modificada de Hou et al2). El símbolo + significa hallazgos positivos y el signo - significa sin hallazgos. TC: tomografía computarizada; CPK: creatinfosfocinasa.
En conclusión, el AVP es un hallazgo radiológico raro que suele deberse a isquemia intestinal, aunque también puede observarse en situaciones no isquémicas como traumáticas, iatrogénicas, infecciosas u obstructivas. El pronóstico está ligado a la enfermedad subyacente, lo cual obliga a una evaluación adecuada del paciente con el fin de evitar demoras quirúrgicas fatales o laparotomías innecesarias. Cuando el AVP aparece asociado a isquemia mesentérica, la evolución clínica depende principalmente de la gravedad y extensión de la isquemia intestinal. La monitorización repetida de la presión intraabdominal puede detectar precozmente la aparición de un síndrome compartimental abdominal y la correspondiente disfunción orgánica.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.