La hemorragia posparto sigue siendo una de las principales causas de morbimortalidad materna en todo el mundo1, se estima que 358.000 mujeres mueren durante el parto cada año en el continente americano secundario a sangrado posparto2.
Para el tratamiento de estas pacientes se utilizan parámetros hemodinámicos y de microcirculación, los cuales se han extrapolado de la población general a las madres como medidas de resucitación en hemorragia posparto. El ácido láctico es un marcador indirecto de hipoxia tisular y metabolismo anaerobio3, utilizado como guía de reanimación en el choque hemorrágico y la sepsis; demostrando la disminución de la mortalidad en los pacientes con hipoperfusión tisular cuando los valores disminuían o se normalizaban con las estrategias de reanimación4. La medición del ácido láctico y su disminución progresiva ha sido considerada como uno de los objetivos de la reanimación5.
A partir de lo anterior, quisimos conocer si la medición del ácido láctico se puede utilizar como marcador pronóstico de complicaciones y guía de la reanimación en las pacientes con hemorragia obstétrica posparto.
Se realizó un estudio prospectivo de cohortes en pacientes con hemorragia obstétrica que ingresaron a la Unidad de Cuidados Intensivos (UCI) entre el 1 de febrero de 2012 al 31 de enero de 2013. Se incluyeron las madres con hemorragia posparto, definida como todo sangrado ≥1.000cc presentado en el periodo posparto, determinado clínicamente por el obstetra. Se excluyeron las madres que presentaran otras enfermedades que pudieran incrementar los niveles de ácido láctico (sepsis, enfermedad hepática, cetoacidosis diabética, enfermedad cardiaca, uso de fármacos reconocidos para incrementar el nivel de ácido láctico). Se consideró como tiempo 0 el momento de activación del protocolo de reanimación o el momento del ingreso a la unidad en caso que no se hubiera activado el código; a todas la pacientes se les realizó medición de ácido láctico en tiempo 0, a las 2, 4, 8 y 12h de inicio del código.
El objetivo primario fue identificar si la medición seriada de ácido láctico es un marcador de complicaciones en estas pacientes. El objetivo secundario determinar si el ácido láctico sirve como guía de reanimación en la paciente obstétrica y determinar el valor de lactato que pueda predecir complicaciones.
Se recolectaron 79 pacientes, cuyas características demográficas se describen en la tabla 1. No se encontró diferencias significativas entre la edad, el número de embarazos previos o la vía del parto con respecto a la severidad de la hemorragia (tabla 1).
Características demográficas
| Variable | Choque leve | Choque moderado | Choque severo |
| Edad | 23,2 (IC 95%: 20,7-25,7) | 25,8 (IC 95%: 23,07-28,6) | 25,1 (IC 95%: 20,9-29,3) |
| Tipo de parto | |||
| PVE | 18 (58%) | 15 (48,4%) | 10 (58,8%) |
| PVI | 3 (9,7%) | 3 (9,7%) | 0 |
| Cesárea | 10 (32,3%) | 13 (41,9%) | 7 (41,2%) |
| Número de embarazos previos | 1,52 (IC 95%: 1,18-1,86) | 1,94 (IC 95%: 1,36-2,51) | 2,35 (IC 95%: 1,33-3,38) |
| Transfusión | 4 (12,9%) | 11 (35,5%) | 15 (88,2%) |
PVE: parto vértice espontáneo; PVI: parto vértice instrumentado.
Dentro de las causas de la hemorragia posparto, la mayoría fue por atonía uterina (62%), seguido por desgarro cervical o vaginal (13,9%); abruptio placentae, rotura uterina, acretismo y retención de placenta (5,1% cada una), placenta previa 2,5% e inversión uterina (1,3%). No se encontró relación entre la causa de la hemorragia y la severidad.
Se presentaron 12 (15,2%) complicaciones, de las cuales 9 (11,4%) fueron injuria renal aguda (todas AKIN I), coagulación intravascular diseminada en 2 (2,5%) y muerte de una paciente (1,3%).
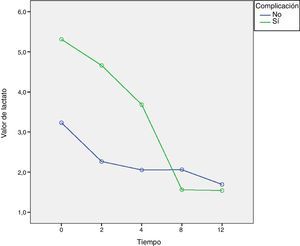
Se encontraron diferencias significativas en el valor de lactato en la hora 0 entre las pacientes que presentaron complicaciones con respecto a las que no presentaron (5,31mmol/l; IC 95%: 3,64-6,97 vs. 3,23mmol/l; IC 95%: 2,90-3,56, respectivamente), pero esta diferencia se perdió entre la hora 8 y 12 (fig. 1). La disminución ≥20% en el valor inicial del lactato entre la hora 0 y la hora 2, y entre la hora 0 y 4, no fue un predictor de complicaciones en estas pacientes (OR: 0,60; IC 95%: 0,16-2,29).
Con respecto al valor de lactato al ingreso encontramos que un valor inicial ≤2,25mmol/l discriminó mejor las pacientes con menor probabilidad de complicaciones (sensibilidad: 90%, VPN: 94%), y un valor inicial ≥3,75mmol/l discriminó las pacientes con mayor probabilidad de complicaciones (sensibilidad: 70%, especificidad: 70%), AUC-ROC: 0,772.
Por último, se encontró una correlación positiva baja entre el valor del lactato en muestra sérica y en gases arteriales (correlación de Pearson 0,65), por lo que los puntos de corte recomendados en este estudio solo son válidos con la muestra sérica.
Los resultados de este estudio demuestran que la medición de ácido láctico en suero al ingreso en la UCI por parte de las pacientes con hemorragia posparto es de ayuda para predecir las complicaciones; un punto de corte ≥3,75mmol/l debe alertar al médico sobre el riesgo de injuria renal aguda, coagulación intravascular diseminada y muerte. Los resultados otorgan mayor importancia al valor del ácido láctico al ingreso, por encima del porcentaje de disminución en las horas siguientes, independiente de la reanimación o la necesidad de tratamiento transfusional. Este resultado contrasta con los de otros estudios en pacientes sépticos en donde el porcentaje de depuración se asoció a la disminución en la mortalidad6,7, esto puede ser explicado por los cambios en la actividad de varias enzimas hepáticas durante el embarazo y puerperio, lo que puede alterar la depuración del lactato; esta hipótesis, sin embargo, debe ser evaluada en estudios de mayor tamaño de muestra que resulten en mejor nivel de evidencia. El punto de corte inicial en nuestro estudio es similar al recomendado por Dellinger et al.8 donde un ácido láctico inicial ≥4mmol/l en la paciente con sepsis se asoció a un 30% de probabilidad de muerte. Teniendo en cuenta que el ácido láctico es visto como marcador de hipoxia tisular y metabolismo anaerobio9, este punto de corte indica hipoperfusión tisular severa y daño de órgano.
En este estudio se encontró la medición del ácido láctico como una herramienta en la predicción de complicaciones después de la hemorragia posparto, lo que nos ayuda a tener un marcador que nos oriente como criterio de severidad en este grupo de pacientes en donde no existen scores pronósticos10, lo cual resalta la importancia del mismo.
En conclusión, encontramos que en la paciente obstétrica con hemorragia posparto, la hiperlactatemia inicial es predictor de complicaciones y un parámetro útil para identificar aquellas pacientes en riesgo, con el fin de intervenir de manera oportuna y disminuir la morbimortalidad obstétrica; sin embargo, el porcentaje de depuración con el tiempo no es un parámetro para guiar la reanimación, por lo que debemos continuar con el tratamiento de estas pacientes en función de una combinación de parámetros clínicos hemodinámicos y de perfusión.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al equipo de médicos y personal de enfermería de la UCI de la Clínica del Prado.