INTRODUCCION
Las intervenciones sanitarias conllevan un riesgo de que ocurran eventos o acontecimientos adversos (AA), que pueden ocasionar en los enfermos lesiones, discapacidades e, incluso, la muerte. Así, el informe de la Organización Mundial de la Salud (OMS) de 2002 con relación a la calidad de la atención y seguridad del paciente establece que: «Las intervenciones de atención de salud se realizan con el propósito de beneficiar al paciente, pero también pueden causarles daño. La combinación compleja de procesos, tecnologías e interacciones humanas que constituyen el sistema moderno de prestación de atención de salud puede aportar beneficios importantes. Sin embargo, también conlleva un riesgo inevitable de que ocurran AA, y, efectivamente, ocurren con demasiada frecuencia»1.
El error médico se define como un fallo en el proceso, que claramente se relaciona con un resultado adverso2. En 1999, el Instituto de Medicina de los Estados Unidos (IOM), publica el estudio: To Err is Human: Building a Safer Health System3, en el que se estima que los «errores médicos» causan entre 44.000 y 98.000 muertes anuales. Además, sugiere que ello genera un coste anual cercano a los 26 billones de dólares americanos y sitúa al error médico como una de las causas principales de muerte en ese país. Así, los AA no sólo constituyen un riesgo para los enfermos, sino que además representan un coste económico adicional para los sistemas sanitarios. Por otro lado, los errores asistenciales erosionan la confianza de los enfermos en el sistema, dañan a las instituciones y a los profesionales sanitarios, convirtiendo a estos últimos, sin duda alguna, en su «segunda víctima»4.
El principio hipocrático de primum non nocere es siempre prioritario en la práctica de la Medicina, pero es evidente que llevado a su máxima y buscando la inocuidad absoluta puede llevar a impedir el logro de metas alcanzables de seguridad, en lo que se ha llamado la paradoja de la seguridad5. En su interpretación más literal, este principio provocaría una parálisis operativa, pues obligaría a evitar cualquier acción médica, dado que todas ellas tienen el riesgo de dañar. La potencialidad de hacer daño es inherente a la naturaleza humana y, por ende, a la práctica de la medicina y ocurre incluso en los sistemas más perfectos6. Pero no se puede considerar por ello que sea un eximente para buscar la máxima seguridad en la atención sanitaria.
El conjunto de elementos que integran el sistema sanitario debe aspirar a ofrecer unos servicios de máxima calidad, garantizando una atención adecuada y segura en aras del resultado deseado. En los últimos años, la calidad de la asistencia sanitaria y la seguridad del enfermo se han convertido en una preocupación creciente, constituyendo un reto y una prioridad de todos los sistemas sanitarios. Uno de los indicadores más importantes de la seguridad del enfermo es el índice de AA, relacionados con la práctica de la Medicina. Por este motivo, diferentes organismos han puesto de manifiesto la importancia y magnitud del problema, implantando políticas internacionales con el objetivo preciso de reducir el número de errores en el sistema sanitario. Así, el IOM recomienda utilizar herramientas que permitan descubrir, analizar y rediseñar sistemas para eliminar los errores, mejorando la calidad y minimizando los riesgos7. La gestión del riesgo clínico mejora la calidad asistencial mediante el incremento de los niveles de seguridad en la atención a los enfermos, intentando suprimir los errores evitables. En nuestro país, existen experiencias aisladas de unidades de gestión de riesgos clínicos que seguro deberán hacerse extensibles en los próximos años a todo el sistema sanitario8.
Epidemiología de los acontecimientos adversos
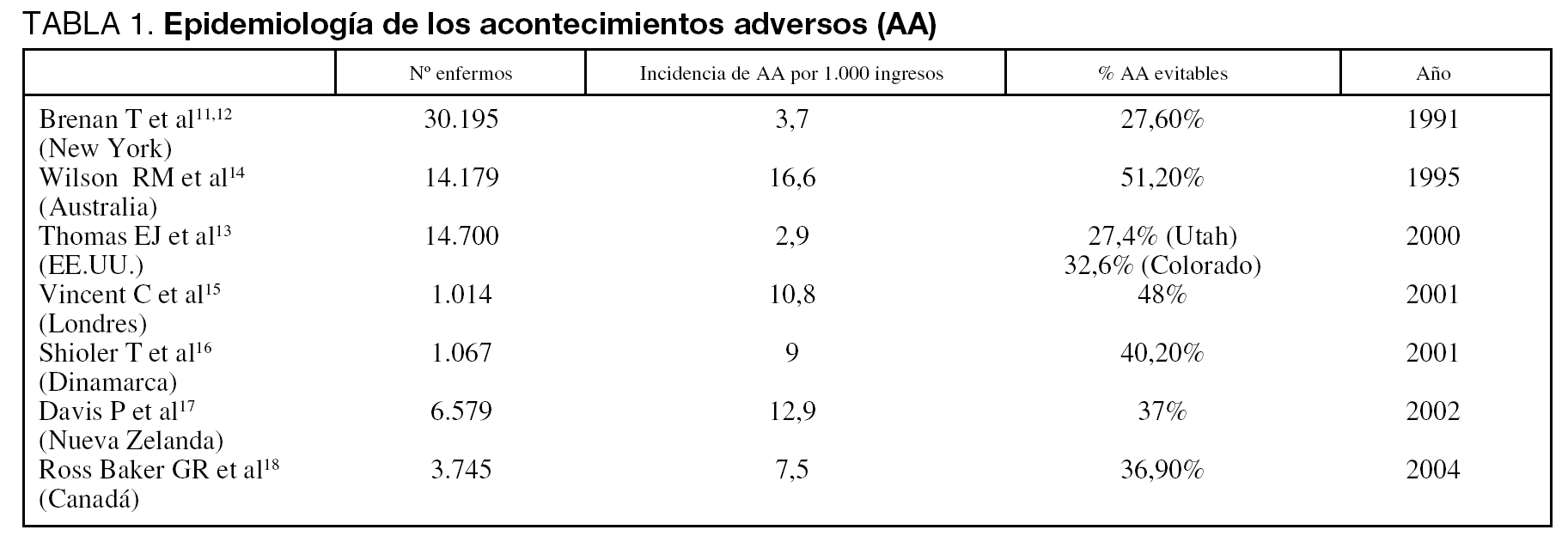
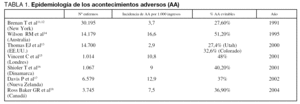
La frecuencia y distribución del riesgo asistencial puede estimarse por estudios retrospectivos, transversales y prospectivos. La elección del método dependerá fundamentalmente del objetivo y de los recursos disponibles. Los estudios retrospectivos son más fáciles de realizar y más efectivos en la estimación de la incidencia de AA, aunque subestiman los evitables y tienen menos utilidad como política de mejora de la calidad asistencial. Los estudios prospectivos son monetariamente más costosos en tiempo y recursos, cuantifican mejor la incidencia de los AA evitables, describen mejor las causas y consecuencias y son útiles en los programas de reducción de riesgos9. Un estudio reciente, pone de manifiesto que el método transversal tiene en nuestro medio un interesante coste de oportunidad, que el estudio de cohortes retrospectivo sigue siendo el método de referencia para evaluar la aparición de AA y el prospectivo destaca por sus virtudes pedagógicas y comunicativas, su buena apreciación de las cadenas de AA y sus consecuencias, y el estudio de casos y controles podría utilizarse para evaluar el impacto de los AA10. De forma general, se estima que la incidencia de AA oscila entre el 2,9% y el 16,6% en función de las series y las definiciones utilizadas, con un porcentaje de AA evitables entre el 27% y el 51%11-18 (tabla 1). Estos estudios relacionan los AA con la prolongación de la estancia hospitalaria, las discapacidades, el impacto económico y la mortalidad. Aunque analizan la asociación entre AA y mortalidad, el diseño de los estudios no permite valorar la relación causal entre estas dos variables.
Uno de los primeros trabajos publicados relacionados con el tema pone de manifiesto, ya en 1964, que el 20% de los enfermos hospitalizados sufrió uno o más episodios de complicaciones médicas, considerándose importante el 4,7% de ellas19. La publicación de referencia en relación a la epidemiología de los errores médicos se ha realizado por el IOM, y se fundamenta en un estudio de la Universidad de Harvard11,12, y otro que se realizó en hospitales de los estados de Utah y Colorado13. El estudio de Harvard analizó más de 30.000 historias (de enfermos de hospitales de agudos en Nueva York) a lo largo de 1984, encontrando una tasa de AA del 3,7%, con un porcentaje de errores evitables del 58%; un tercio de los cuales se atribuyó a negligencia. La mayoría de estos incidentes produjo lesiones en diferentes grados y un 13,6% se relacionó con la muerte del enfermo. El estudio de 1992 efectuado en Colorado y en Utah incluyó 15.000 ingresos de una muestra representativa de los hospitales de ambos estados. Se produjeron AA en el 2,9 % de los enfermos, atribuyéndose a negligencia el 29,2% y considerándose evitables el 53%. El 8,8% de los enfermos con AA falleció. A partir de estos estudios, el IOM concluyó que si lo mismo ocurría en todos los hospitales americanos, se producirían en Estados Unidos de 44.000 a 98.000 muertes anuales por errores de los médicos. Utilizando las estimaciones menores, los AA constituirían la octava causa de muerte, por encima de los accidentes de tráfico, del cáncer de mama y del virus de la inmunodeficiencia humana (HIV)3. Estos números han sido muy cuestionados, máxime cuando otros estudios muestran discordancias y se han identificado errores metodológicos en los estudios que fundamentan las cifras del IOM, particularmente porque son estudios retrospectivos y porque no ponderaron la probabilidad de muerte de los enfermos si no hubiesen ocurrido los errores médicos de referencia20-22. Además, se han demostrado diferencias significativas entre las extrapolaciones y los estudios directos23. A pesar de las dificultades metodológicas, estudios posteriores llevados a cabo en otros países como Australia14, Reino Unido15, Dinamarca16, Nueva Zelanda17, España24,25 y Canadá18 confirman la magnitud y la evitabilidad del problema, pero también una variación significativa de resultados como consecuencia, probablemente, de la diferente metodología utilizada. Aunque la mayoría de los estudios hace referencia a poblaciones hospitalarias, ya existen referencias relacionadas con la incidencia de AA en centros de larga estancia26, al alta hospitalaria27,28 o en Atención Primaria29.
Es evidente la dificultad para establecer una definición de los AA, y para clasificarlos de forma correcta, debido al solapamiento en muchas ocasiones de los conceptos (tabla 2). Recientemente, la Joint Commission on Accreditation of Healthcare Organizations (JCAHO) ha realizado un esfuerzo para unificar la taxonomía de los AA y términos relacionados30. También diversos autores han establecido guías clínicas sobre la terminología, documentación y notificación de AA relacionados con fármacos31.
Aunque tradicionalmente los AA prevenibles se han relacionado con la prescripción o administración de medicamentos o con incidencias quirúrgicas, en ocasiones existen dificultades en su clasificación, debido a su amplia variabilidad. En un intento de categorizar dichos errores, Lucian Leape, en 1993, los clasifica en diagnósticos, terapéuticos, preventivos y otros32 (tabla 3).
Los AA relacionados con la administración de fármacos son uno de los tipos más frecuentes, tanto en medicina primaria como hospitalaria. Su frecuencia puede variar entre el 30 y el 60% según los estudios. Pueden aparecer en los diferentes pasos de todo el proceso: prescripción, distribución, administración, seguimiento, y control de los sistemas y manejos. Se asocian con mayor frecuencia a la prescripción de antibióticos, fármacos cardiovasculares, analgésicos y anticoagulantes. Su incidencia es especialmente alta en los Servicios de Medicina Intensiva (SMI)33. Otros de los AA que ocurren con mayor frecuencia son los asociados a la cirugía (técnica quirúrgica, hemorragia, infección de la herida quirúrgica), las infecciones nosocomiales y los relacionados con el retraso o error en el diagnóstico o en el tratamiento34.
Génesis de los acontecimientos adversos
Se ha establecido que, en la práctica médica, el error puede ocurrir en tres condiciones: por la realización de acciones innecesarias, por la ejecución inadecuada de maniobras útiles y necesarias, o por la omisión de intervenciones benéficas35, lo que se ha denominado sobreutilización, mala utilización y subutilización. Los dos primeros incluirían los errores de comisión y el último los de omisión36.
Además, los errores pueden clasificarse también en latentes o activos. Éstos últimos dependen directamente del operador y sus efectos se observan de inmediato. Los errores latentes, en cambio, no dependen del operador, su efecto no se observa a simple vista, e incluyen defectos de diseño, instalación, mantenimiento y otros. Se puede considerar que es un error latente el que aún no ha ocurrido, pero es sólo cuestión de tiempo el que aparezca. Por ejemplo, los factores de riesgo para los AA se pueden considerar condiciones de error latente37. Otros autores hablan de errores excusables o inexcusables. Los excusables serían aquellos errores «derivados de una equivocación en el juicio, es decir, los que se cometen con una lógica de pensamiento correctamente estructurada, pero que parten de una interpretación inadecuada de los hechos»38.
El error humano puede ser enfocado de dos maneras: como un problema de las personas o de los sistemas39. El enfoque personal atribuye los errores a ciertos procesos de los individuos tales como olvido, distracción, deficiente motivación, falta de cuidado, sobrecarga de trabajo, cansancio, estrés, negligencia o imprudencia. Este enfoque personal ha prevalecido en muchas organizaciones, dado que culpar a los individuos resulta más cómodo que enfocarse a las instituciones. La visión moderna de la causa del error médico considera la atención a la salud como un sistema altamente complejo, donde interactúan muchos elementos y factores, y donde la responsabilidad no está en uno sólo de ellos. Así, la mayoría de los AA suele generarse en una cadena causal que involucra recursos, procesos, pacientes y prestadores de servicios, siendo el resultado de fallos en el sistema en el que los profesionales trabajan, más que de una mala práctica individual. Por lo tanto, el castigo de un sólo individuo o su estigmatización no cambia los demás factores, y la probabilidad de que el error vuelva a ocurrir sigue siendo alta40.
La teoría del «queso suizo» como génesis de los AA, postulada por James Reason, establece que en los sistemas complejos como la atención sanitaria, existirían diferentes barreras de defensa y seguridad cuyo objetivo sería proteger a las víctimas potenciales de posibles daños. Estas barreras mecánicas, personales u organizativas, que idealmente estarían intactas y serían efectivas pueden debilitarse en determinado momento, produciéndose agujeros a modo de «queso suizo», siendo las causas más frecuentes de su deterioro los fallos activos y las condiciones latentes. Estos agujeros de forma individual y aislada no causarían habitualmente daño, y sólo en el caso de que se alinearan dibujarían una trayectoria que permitiría que se produjera el AA39.
Diferentes estudios analizan las causas de los AA, identificando las variables que contribuyen a incrementar su riesgo41 Destacan en todos ellos: la inexperiencia del profesional, la introducción de nuevas técnicas y procedimientos, los enfermos en los extremos de la vida, los cuidados complejos, la gravedad del proceso, la atención urgente, la estancia prolongada, los recursos insuficientes, los procedimientos mal sistematizados, el desorden administrativo, la relación profesional-enfermo inadecuada, las relaciones interpersonales deficientes, así como las presiones laborales42-44 económicas, familiares y psicológicas sobre los profesionales44.
Sistemas de notificación de acontecimientos adversos
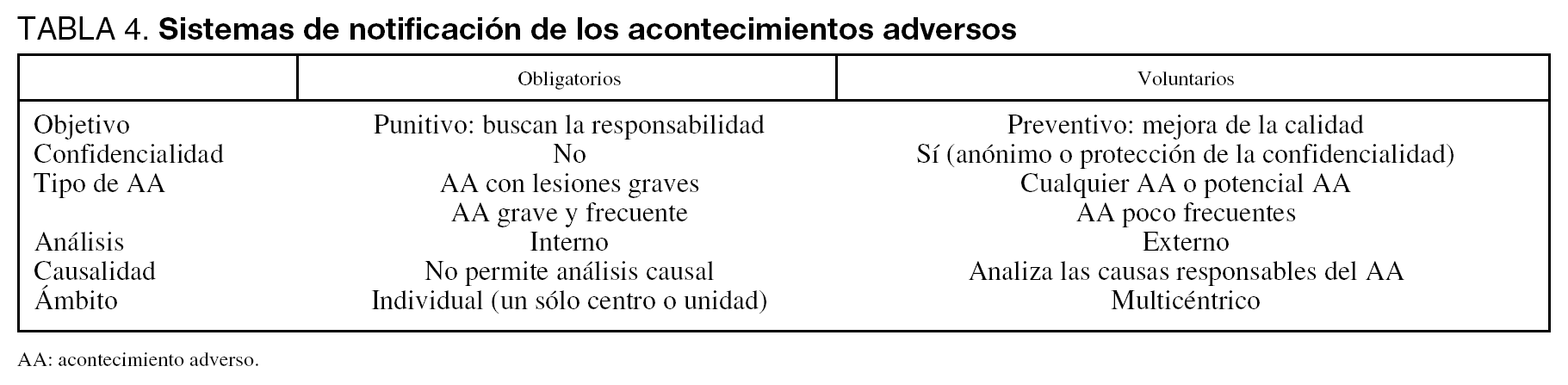
La notificación y registro de los AA no sólo es necesaria para cuantificar la incidencia e importancia de los mismos, sino que además resulta imprescindible para reducirlos, en cualquier intento de mejora de la calidad y seguridad de los enfermos3. Existen dos sistemas diferentes de notificación de los AA, cuyas características principales se resumen en la tabla 4. Los sistemas obligatorios o mandatarios, cuyo objetivo es la búsqueda de la responsabilidad de los proveedores y que registran básicamente los AA asociados a lesiones graves o a la muerte, y los sistemas de notificación voluntaria, cuyo objetivo básico es la mejora de la calidad, y que analizan tanto los AA como los sucesos que potencialmente podrían derivar en ellos, basándose en que los modelos causales de ambos son similares45. Estos últimos han demostrado su eficacia en entornos como la industria aeronáutica y otras similares46,47. Leape48 analiza las cualidades que contribuyen al éxito de un sistema de notificación y registro de AA y que incluirían, entre otras: el carácter no punitivo, la confidencialidad, el anonimato, la independencia de la autoridad con capacidad de castigar la denuncia, el análisis por expertos, la agilidad en el análisis y emisión de recomendaciones, el enfoque centrado en el sistema más que en el comportamiento de los individuos y la capacidad de difundir recomendaciones y consensuar actuaciones. En el ámbito sanitario español, la recientemente aprobada Ley de Cohesión y Calidad del Sistema Nacional de Salud49 plantea la creación de un registro de AA con el fin de recoger información sobre los factores que pueden influir en la seguridad para el enfermo.
De forma general, la notificación voluntaria de los AA es muy baja50. Por un lado, existe una lógica tendencia a infracomunicar los mismos por temor a demandas y reclamaciones y por su carácter punitivo51. Y en ocasiones no es fácil reconocerlos, asumirlos y sacar provecho de ellos52. Así, se han descrito como principales barreras para la notificación de AA, la dificultad de catalogar un error, la dificultad de inculpar a otros profesionales y el considerar que la notificación por sí misma no comportará mejoras y cambios en el sistema53. Varias iniciativas educacionales sobre el conocimiento de los sistemas informáticos de notificación electrónica de AA han mostrado su efectividad para incrementar el número de notificaciones54.
La gestión del riesgo asistencial ha llevado en los últimos años a la búsqueda de estrategias que permitan reducir la probabilidad de los AA y mejorar la seguridad del enfermo. Para ello son necesarias actuaciones coordinadas a diferentes niveles, implicando a todos los grupos de interés, y dirigidas a todo el sistema. Shojania y colaboradores, aplicando los preceptos de la medicina basada en la evidencia, hacen una revisión sistemática e identifican 83 prácticas, no todas ellas evaluadas de manera científica, aunque todas con un sustento lógico o una aplicación exitosa en otros ámbitos, particularmente en la industria. Algunas, como evitar las órdenes verbales o limitar las horas de trabajo del personal, han demostrado ser efectivas en reducir el número de AA55. La introducción de alertas electrónicas en determinados procesos como la profilaxis de la enfermedad tromboembólica ha demostrado una disminución relativa del riesgo del 41%56. Diversas organizaciones han desarrollado estándares e indicadores de seguridad para identificar problemas y monitorizar el impacto de las intervenciones57.
La disminución de la variabilidad de la práctica clínica es la base de algunas estrategias encaminadas a disminuir el número de errores o AA en un proceso. El Seis Sigma, sistema desarrollado en la industria y adaptado posteriormente a otros ámbitos, es una medida estadística que refleja la calidad de un producto o un proceso. Mediante una metodología rigurosa utiliza herramientas y métodos estadísticos para definir el proceso, medirlo, analizar sus datos, mejorarlo y controlarlo. Su objetivo es minimizar errores y defectos en productos o servicios (zero defect), permitiendo detectar y medir cuántos defectos hay en aquél. El Seis Sigma exige que un proceso no puede producir más que 3,4 defectos por millón de oportunidades posibles, lo que se corresponde con el nivel «6»: a mayor nivel de sigma, menor es el número de defectos. Seis Sigma parte de la premisa de que para mejorar un proceso y eliminar los errores es necesario crear un proceso que defina nuestros objetivos, determinar los aspectos clave, introducir mejoras en estos puntos y monitorizar los resultados a largo plazo58. Este sistema ha demostrado su utilidad en algunos ámbitos sanitarios59,60.
Acontecimientos adversos en Medicina Intensiva
En los SMI, la complejidad y gravedad de los enfermos, las múltiples interacciones entre el enfermo y los profesionales61, la frecuencia de procedimientos diagnósticos y terapéuticos nuevos e invasivos, la utilización de muchos fármacos, la mayoría de ellos endovenosos62,63, el estrés y la fatiga y la necesidad de una comunicación estrecha entre los diferentes profesionales62 hace, entre otros, que los enfermos críticos se encuentren en un ambiente de alto riesgo para que ocurran AA64,65. Las teorías del error desarrolladas en la industria aeronáutica y otras industrias de alto riesgo sugieren que los errores tienen mayor probabilidad de ocurrir en los sistemas más complejos66, como por ejemplo un SMI.
Algunos estudios ponen de manifiesto que los errores y AA son frecuentes en los SMI, con incidencias entre el 1 y el 32% según las series y la metodología empleada61-63,67,68. Prácticamente todos los enfermos críticos estarían expuestos a sufrir un error, estos ocurrirían 2 veces por enfermo y día, y uno de cada 5 enfermos de la Unidad de Cuidados Intensivos (UCI) podría sufrir un AA grave69. Extrapolando los datos de un promedio de 178 actividades por enfermo/día y una incidencia de AA del 1% se considera que en EE.UU. ocurrirían aproximadamente 25.000 errores diarios potencialmente graves en enfermos críticos61. Además, el riesgo de aparición de un AA ha demostrado ser aditivo, incrementando el riesgo de un segundo AA del 16 al 30%68.
Pero no sólo ocurren con frecuencia AA en los enfermos ingresados en los SMI, sino que en ocasiones constituyen el motivo de ingreso. Así Lehmann y colaboradores estiman que el 1,2% de los ingresos en los SMI fueron debidos a un AA, considerándose evitables el 34% de ellos. Sólo en contadas ocasiones se documentó la información del suceso a la familia o al paciente70.
Los sistemas de registro y notificación voluntarios y anónimos permiten identificar un importante porcentaje de incidentes y errores en pacientes críticos, reduciendo potencialmente su aparición y consecuencias al analizarlos y establecer acciones preventivas. Un estudio reciente, utilizando este sistema de registro, estima una incidencia de AA del 31,9 por 100 ingresos o 89,3 AA por 1.000 días de intensivos64.
Dada la importancia y repercusión de los AA en los enfermos críticos, los SMI son un lugar adecuado para poner en marcha sistemas que permitan la detección y el registro, así como medidas encaminadas a prevenir o minimizar la aparición de errores que puedan ocasionar AA. A pesar de la dificultad evidente de evaluar el ejercicio de la Medicina Intensiva, sin duda, quienes mejor pueden hacerlo, son los profesionales directamente implicados71.
Uno de los primeros antecedentes de sistemas de notificación y registro de AA en el enfermo crítico ha sido el Australian Incident Monitoring Study in Intensive Care Units (AIMS-ICU), que se basa en la notificación de aquellos incidentes que ponen en riesgo la seguridad del enfermo, desde una visión enfocada al equipo y al sistema. Analiza los AA, cuándo y cómo se han producido, cómo se han detectado y qué factores han influido en su aparición o han limitado sus consecuencias. Este sistema ha permitido valorar la magnitud e importancia de los AA en los SMI72,73, analizando aspectos concretos tales como los AA relacionados con la vía aérea74 o los ocurridos durante los traslados intrahospitalarios75.
Con la misma filosofía y un diseño similar, la Sociedad Americana de Cuidados Intensivos en colaboración con otras entidades como la Agencia para la Investigación y Calidad en la Atención de la Salud ha desarrollado el sistema ICU Safety Reporting System (ICUSRS). Este proyecto incluye a más de 30 SMI (adultos y pediátricos) y utiliza una página web para la notificación voluntaria y anónima de AA en enfermos críticos, permitiendo la comparación de resultados entre los diferentes centros76. El ICUSRS se basa más en una aproximación a los factores relacionados con el sistema (condiciones bajo las cuales se trabaja) que en factores personales (consideraría al individuo responsable del evento). Analiza dos tipos de factores: aquellos factores que contribuyen o favorecen la aparición del evento y aquellos factores que minimizan o reducen el impacto negativo del evento (factores limitantes). A su vez subdivide a los dos tipos de factores en 7 subcategorías que incluirían: factores relacionados con el enfermo, con el proveedor, con el equipo, con el entrenamiento, con las tareas, con la gestión y organizativos.
Needham y colaboradores analizan los AA ocurridos a 841 enfermos y notificados a través del ICUSRS durante el período de un año77. El estudio valora los factores que favorecen y limitan la aparición de AA relacionados con la vía aérea frente a otro tipo de AA. Se notificaron 78 AA relacionados con la vía aérea y 763 no relacionados. La mayoría de los AA se clasificaron en relación con la anatomía de la vía aérea del enfermo y el tubo endotraqueal (50%), seguido de los relacionados con la extubación (21%), la autoextubación (14%) y otros (15%). El 13% ocurrió en las primeras 2 horas de ingreso en la Unidad, lo que concuerda con estudios previos, y enfatiza la importancia del tratamiento precoz y adecuado en el enfermo crítico68. Aunque no extrapolable a nuestro ámbito por el modelo organizativo de los SMI, un estudio reciente demuestra que la valoración precoz (menos de 6 horas) por un «intensivista» al ingreso del enfermo en el SMI se relaciona con una menor mortalidad, incrementándose el riesgo de muerte en un 1,6% por cada hora de retraso78.
El responsable de la notificación del acontecimiento fue el supervisor (41%), el enfermero (21%) y el médico (13%). Otros autores ponen de manifiesto que los profesionales de enfermería y los médicos en formación están más abiertos a la utilización de los sistemas de registro y notificación de AA que los médicos responsables directos de la atención del enfermo64. Más de la mitad de los eventos adversos se consideró evitable. El 20% de los casos se relacionó con lesión o daño al enfermo, prolongación de la estancia hospitalaria e insatisfacción familiar. Un paciente murió en relación a un AA. Los factores asociados con este tipo de AA fueron la comorbilidad (condición médica del enfermo) y la edad del enfermo (menos de un año). Los factores que limitaron su aparición se relacionaron con factores tales como la asistencia por un equipo de UCI cualificado y una supervisión adecuada del proceso. Este estudio, sin embargo, no permite analizar los factores condicionantes que ponen al enfermo en situación de riesgo al no incluir los enfermos en los que no se produjeron AA. El estudio concluye que un número significativo de enfermos críticos se ven perjudicados por incidentes evitables y no intencionados relacionados con la vía aérea. El análisis de los factores relacionados con este tipo de incidentes sugiere que los esfuerzos para prevenirlos deberían focalizarse en los enfermos de alto riesgo (pacientes pediátricos y los enfermos con mayor complejidad médica). Otros autores han relacionado previamente los AA con la gravedad del enfermo79 y con poblaciones pediátricas80. Además, factores relacionados con el entrenamiento y la atención por profesionales con las competencias necesarias para el cuidado del enfermo crítico podrían reducir el impacto de estos AA81. Estudios recientes demuestran la importancia y la repercusión de factores organizativos y personales sobre la seguridad y resultados de los enfermos críticos82,83. Otros autores ponen de manifiesto la importancia de los errores por omisión (no seguimiento de la evidencia científica) en el ámbito de la Medicina Intensiva, al estimar el número de muertes evitables por la no realización de intervenciones que han demostrado disminuir la mortalidad de los enfermos críticos84.
Diferentes medidas han demostrado ser efectivas en la reducción de la aparición de AA en los SMI, tales como la incorporación de un farmacéutico en el equipo85,86, el concepto de unidades cerradas llevadas por intensivistas81 o las órdenes médicas informatizadas86, entre otras.
Finalmente, el estudio demuestra que los sistemas de registro y notificación voluntarios y anónimos de AA son viables y ofrecen información útil sobre la naturaleza de los incidentes, e identifican los factores que contribuyen y los que limitan su aparición. Aunque el estudio analizado pone de manifiesto la baja notificación de AA, dado el escaso número de incidentes notificados por 18 UCI en el período de un año87, la validación del ICUSRS mediante la revisión de datos administrativos, observación directa o revisión de historias clínicas permitiría estimar el grado de incidentes no reportados88.
La SEMICYUC, consciente de la necesidad de disponer de herramientas que permitan mejorar la calidad y seguridad del enfermo crítico, ha llevado a cabo en los últimos años proyectos tales como el desarrollo del mapa de competencias de sus profesionales, los estándares de acreditación y la elaboración de indicadores de calidad del enfermo crítico. Con relación a este último, cabe destacar que muchos de estos indicadores, relacionados con la seguridad del enfermo, facilitan el reconocimiento y permiten identificar muchas de las condiciones latentes y AA, tanto por comisión como por omisión que puede ocurrir en los SMI. Además pueden identificar las causas y factores responsables, mediante el registro de los mismos, la comparación de resultados y el desarrollo de estrategias encaminadas a disminuir el riesgo y mejorar la calidad en la atención de los enfermos críticos. En cualquier caso, a corto plazo y en nuestro ámbito, es fácil augurar que los profesionales del enfermo crítico tendrán que atender e incorporar en su cultura los conceptos que se han tratado de introducir en esta revisión.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses
Correspondencia: Dr. M. Cruz Martín.
Servicio Medicina Intensiva.
Centro Médico Delfos.
Avda. Hospital Militar, 151-161.
08023 Barcelona.
Correo electrónico: 27570cmd@comb.es
Manuscrito aceptado el 11-V-2006.