INTRODUCCIÓN
El remifentanilo es un potente analgésico sintético de tipo opiáceo recientemente introducido en la práctica clínica1. Es un agonista puro de los receptores μ, con poca afinidad a receptores del tipo κ, σ, δ, por lo que presenta unas características farmacodinámicas similares al fentanilo y sus derivados2. Al igual que otros opiáceos, deprime el estímulo ventilatorio y produce efectos sedantes. Disminuye los requerimientos de anestésicos inhalatorios y presenta una moderada sinergia con hipnóticos administrados por vía intravenosa en la inducción de la pérdida de conciencia3. La principal ventaja de remifentanilo sobre los otros opiáceos es su metabolismo por esterasas plasmáticas y tisulares inespecíficas; esto conduce a unas características farmacocinéticas diferentes y únicas, con una vida media muy corta y un rápido aclaramiento4,5. La vida media permanece constante cualquiera que sea la duración de la infusión6. Estas propiedades le permiten variar rápidamente el efecto analgésico en respuesta a los cambios en el ritmo de infusión del fármaco, de manera que podemos tener una relación dosis-efecto rápida y predecible.
Durante la anestesia y el postoperatorio inmediato en cirugía cardíaca (CC), se intenta suprimir o al menos disminuir la respuesta vegetativa secundaria ante los estímulos nociceptivos, producto de las manipulaciones quirúrgicas, así como evitar las consecuencias deletéreas producto de una excesiva actividad simpática, fundamentalmente en cuanto se refiere a la isquemia miocárdica. En los últimos años se está desarrollando de forma más clara el concepto de fast-track en el manejo del paciente intervenido de CC. El control de la respuesta al estrés y la extubación temprana son objetivos fundamentales a conseguir en esta estrategia postoperatoria7-9.
Los objetivos de este estudio son, por un lado, evaluar la eficacia y seguridad del remifentanilo como analgesia de "transición" en el postoperatorio inmediato de CC programada, comparándolo con el fentanilo, opiáceo usado habitualmente y, por otro, valorar si la utilización de este fármaco a dosis bajas permite una rápida recuperación postoperatoria de estos pacientes.
MÉTODO
Tras la aceptación del Comité de Investigación del hospital, se realizó un estudio prospectivo y observacional, de grupos coincidentes en el tiempo, que incluyó a 74 pacientes que, de manera consecutiva, fueron sometidos a una intervención electiva de CC, con circulación extracorpórea. Analizamos los efectos del remifentanilo en la analgesia postoperatoria y comparamos los resultados con los de los pacientes que recibieron fentanilo. Ambos fármacos son usados como analgésicos opiáceos en la práctica habitual. Se excluyó a los pacientes que precisaron cirugía urgente, presentaban una fracción de eyección ventricular izquierda (FEVI) menor del 25%, necesidad de fármacos inotrópicos o balón de contrapulsación intraaórtico preoperatorios o parada circulatoria durante la cirugía.
La premedicación, la inducción y el mantenimiento anestésico (con la excepción del opiáceo) fueron similares en los dos grupos. La premedicación se realizó con cloruro mórfico (0,1 mg/kg) y escopolamina (0,05 mg/kg), ambos administrados por vía subcutánea, una hora antes de la inducción anestésica. La inducción se realizó con midazolam (0,1 mg/kg), etomidato (0,3 mg/kg) y succinilcolina (1 mg/kg); remifentanilo en perfusión (0,53 [0,17] μg/kg/min) o fentanilo (0,1 [0,02] μg/kg/min), según el grupo de opiáceo al que pertenecían. El mantenimiento anestésico se efectuó con propofol 2 (0,67) mg/kg/h, vecuronio 0,2 mg/kg/h como relajante muscular y remifentanilo o fentanilo, según cada caso.
En todos los pacientes se monitorizaron la frecuencia cardíaca, la presión arterial mediante canalización radial o femoral y la presión venosa central (PVC). La utilización de catéter de arteria pulmonar se valoró individualmente y sólo se utilizó en los pacientes considerados de alto riesgo o con disfunción ventricular clínica.
Una vez finalizada la cirugía, los pacientes con remifentanilo mantuvieron una perfusión de 1 μg/kg/min hasta llegar a la Unidad de Cuidados Intensivos (UCI); una vez en ésta se disminuyó la perfusión a 0,1 μg/kg/min, que se mantuvo durante las 5 primeras horas de postoperatorio. En la UCI, los pacientes del grupo fentanilo recibieron 30 μg/h de fentanilo durante este mismo tiempo. En el caso de analgesia inadecuada (inicialmente sospecha clínica por signos vegetativos como taquicardia, hipertensión o posteriormente por manifestación del enfermo) se permitió el aumento de dosis en la perfusión de remifentanilo hasta 0,2 μg/kg/min o de fentanilo hasta 75 μg/h. Si aún así persistía el dolor, se añadieron otros analgésicos suplementarios por vía intravenosa (opiáceos o antiinflamatorios no esteroideos [AINE]) o sedación con midazolam o propofol a juicio del médico responsable de la unidad para garantizar una adecuada confortabilidad y situación general del paciente. Se definió fracaso terapéutico del analgésico en infusión cuando se requirió una perfusión de remifentanilo > 0,2 μg/kg/min o de fentanilo > 75 μg/h, en cada caso.
Se mantuvo la monitorización hemodinámica y respiratoria habitual, sin diferencias entre los grupos, de acuerdo con la situación individualizada de cada paciente. Se definió bradicardia como la frecuencia cardíaca inferior a 50 latidos por minuto (lpm); hipotensión arterial cuando la presión arterial sistólica (PAS) era inferior a 90 mmHg e hipertensión arterial (HTA) cuando PAS era superior a 150 mmHg o presión arterial diastólica (PAS) superior a 90 mmHg.
Los pacientes fueron extubados cuando recuperaron la ventilación espontánea y no tenían contraindicación para hacerlo: hipoxemia (PaO2 < 8,0 kPa), sangrado > 100 ml/h, hipotermia, bajo nivel de conciencia o inestabilidad hemodinámica.
El dolor fue evaluado mediante una escala analógica mixta visual de color rojo y numérica, que comprende valores desde 1 (mínimo dolor) al 10 (máximo dolor). La valoración se realizó en el momento de despertar (E1) y a los 30 min (E2), 2 h (E3) y 4 h (E4) después de la extubación.
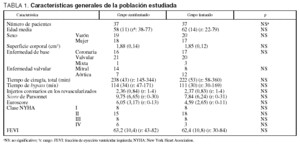
Se analizaron los factores demográficos y quirúrgicos (edad, sexo, superficie corporal, enfermedad de base y procedimiento quirúrgico aplicado, tiempos de cirugía y de bypass cardiopulmonar, número de injertos coronarios en las revascularizaciones miocárdicas, clase funcional de la New York Heart Association [NYHA], FEVI, escala de riesgo prequirúrgico de Parsonnet y Euroscore), así como la calidad de la analgesia, la confortabilidad (el paciente reconoce un adecuado nivel de confort), necesidad o solicitud de analgesia extra (SA) (bien demandada por el paciente o administrada según criterio del médico responsable) y tiempo hasta solicitarla desde su ingreso en la unidad (TA), número de cambios en las perfusiones de los opiáceos a estudio, número de bolos y dosis totales de otros analgésicos administrados y número de fracasos terapéuticos.
Se registraron los tiempos hasta la extubación, la estancia en la unidad, la aparición de efectos adversos atribuibles a los opiáceos (depresión respiratoria, sedación excesiva, hipotensión, náuseas, vómitos, rigidez muscular, escalofríos, bradicardia) y las complicaciones evolutivas generales, incluida la fibrilación auricular de nueva aparición, y la mortalidad.
Los datos fueron recogidos utilizando una base de datos diseñada para el estudio. Los resultados se expresan en media y desviación estándar (DE). El análisis estadístico consistió en el cálculo de la t de Student en el caso de variables categóricas y el análisis de la varianza cuando se compararon las variables cuantitativas. Se consideró significación estadística cuando la p era inferior a 0,05.
RESULTADOS
Se estudió a un total de 74 pacientes, 37 de ellos pertenecientes al grupo remifentanilo, que se compararon con un grupo contemporáneo de 37 pacientes del grupo fentanilo o de analgesia estándar. El 53% del total (39 pacientes) eran varones. La edad media fue de 60 (13) años, con un rango comprendido entre 22 y 79 años. Los procedimientos quirúrgicos consistieron en: 33 revascularizaciones miocárdicas por cardiopatía isquémica y 41 sustituciones valvulares (22 reemplazos mitrales y 19 aórticos), de las que a 4 también se les realizó una cirugía de revascularización. El score de Parsonnet medio fue de 8,67 (6,44) (rango: 0-31), el Euroscore medio: 5,24 (2,95) (rango: 0-13); la clase funcional NYHA I: 16, II: 33, III: 16 y IV: 9 pacientes; la FEVI: 62 (10,6%) (rango: 30-84). En la tabla 1 se muestran las características generales de la población estudiada, en ambos grupos.
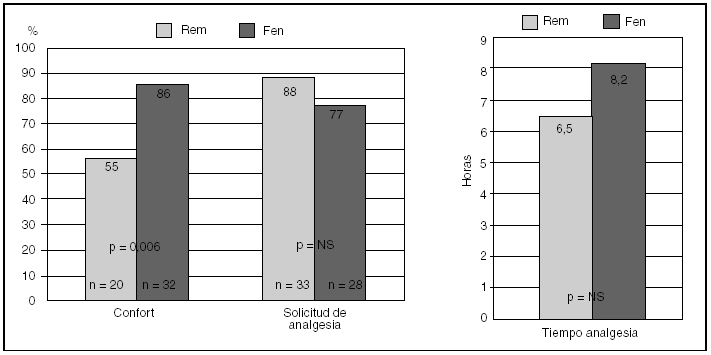
El 71,2% del total de los pacientes reconoce estar en situación confortable tras la extubación, aunque se observó una diferencia significativa entre ambos fármacos: 55% en el grupo remifentanilo frente al 86% del grupo fentanilo (p = 0,006) (fig. 1). No hubo diferencias significativas en el número de pacientes que solicitaron analgesia adicional a la pautada en la perfusión: 88% del grupo remifentanilo frente al 77% del grupo fentanilo. El TA (mediana) fue de 6,5 h en el grupo de remifentanilo y 8,2 h en el grupo fentanilo (p = NS).
Figura 1. Eficacia: confortabilidad, solicitud de analgesia (por parte del paciente) y tiempo hasta la solicitud (tiempo analgesia) de remifentanilo (Rem) frente a fentanilo (Fen).
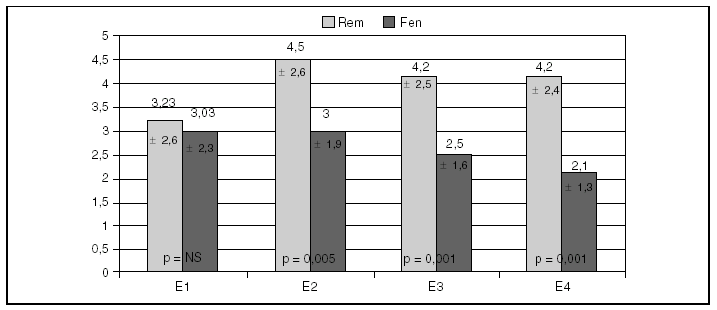
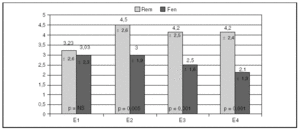
La figura 2 muestra la evolución, cuantificada, del dolor, diferenciada para los 2 analgésicos. En el grupo remifentanilo, los pacientes se encuentran en torno a 4 puntos, mientras que en el grupo fentanilo es igual o inferior a 3, lo que muestra, por un lado, el aceptable control analgésico de ambos fármacos y, por otro, que hay una diferencia significativa a favor de fentanilo, más acusada cuanto más alejado del momento de ingreso. El número de cambios en las perfusiones de remifentanilo y de fentanilo fue similar. El número y las dosis totales de analgésicos suplementarios (opiáceos o AINE) utilizados de manera adicional a la infusión del opiáceo fueron similares en ambos grupos, excepto el tramadol, que se usó más en los pacientes del grupo remifentanilo (p = 0,03) (tabla 2).
Figura 2. Eficacia: escala de dolor subjetiva visual de remifentanilo (Rem) frente a fentanilo (Fen). E1: al despertar; E2: 30 minutos postextubación; E3: 2 horas postextubación; E4: 4 horas postextubación.
Dos pacientes tratados con remifentanilo presentaron un efecto "naloxona-like" al retirar la perfusión del fármaco. A pesar de utilizar la perfusión de remifentanilo a dosis bajas como analgesia de transición, en 2 pacientes encontramos un cuadro agudo de sudación, agitación, taquicardia e hipertensión, controlable mediante el aporte de opiáceos. El resto de los efectos adversos atribuibles al uso de opiáceos, la fibrilación auricular de reciente comienzo y la evolución general, se encontró en un número de enfermos similar y no se encontraron diferencias estadísticas (tabla 3).
Un hecho destacable fue que los pacientes en los que se realizó la analgesia intra y postoperatoria con remifentanilo pudieron ser extubados antes que los del grupo fentanilo, 7,6 frente a 8,9 h, aunque sin diferencias significativas (p = 0,08); no obstante, esto no repercutió de manera directa en el tiempo de la estancia en la unidad, que fue de 63 (78) h (70 [93] h en el grupo remifentanilo frente a 56 [63] h en el grupo fentanilo). La dispersión en el tiempo de ingreso en la UCI fue elevada, con un rango entre 8 y 574 h, y no mostró una diferencia significativa entre grupos (tabla 3).
Se observó una mortalidad de 3 pacientes (4,1%), pertenecientes al grupo fentanilo. Dos pacientes murieron por shock cardiogénico refractario y el tercero, por fracaso multiorgánico.
DISCUSIÓN
Una de las principales metas en el tratamiento de los pacientes sometidos a CC es el control hemodinámico y de la respuesta vegetativa. A este objetivo se suma, en los últimos años, la necesidad de mejorar la utilización de los recursos y el acortamiento de las estancias hospitalarias, sin detrimento de la calidad asistencial, manteniendo siempre una igualdad en los resultados clínicos; en definitiva, un mayor desarrollo de la estrategia denominada fast-track10. Un aspecto destacado y que tiene un papel primordial en este concepto es el manejo anestésico y postoperatorio inmediato en la UCI; el control de la respuesta al estrés y los estímulos nociceptivos y la extubación temprana son los objetivos básicos a conseguir. La extubación temprana ha demostrado mejorar la función cardiopulmonar, adelantar la deambulación y disminuir las estancias y los costes11,12.
En este sentido, el tratamiento analgésico intra y postoperatorio inmediato (fundamentalmente en las primeras horas13) ocupa un lugar destacado al evitar o disminuir la respuesta vegetativa ante estímulos nociceptivos y, en definitiva, prevenir la aparición de episodios potencialmente isquémicos (la llamada isquemia hiperdinámica) al disminuir la demanda metabólica miocárdica14, controlar la hipertensión arterial (que aumenta la poscarga y la tensión parietal) y la taquicardia. La estrategia utilizada habitualmente para conseguir este objetivo es la administración de dosis altas de opiáceos15,16. Sin embargo, esta circunstancia condiciona la prolongación de la depresión respiratoria y la necesidad de soporte ventilatorio.
Recientemente se incluyó en el arsenal terapéutico el remifentanilo, un opiáceo agonista puro de los receptores μ, que presenta características similares a fentanilo, alfentanilo y sufentanilo, pero que muestra un perfil farmacocinético diferente debido a su exclusiva metabolización por esterasas plasmáticas y tisulares inespecíficas. Esta propiedad le permite un rápido aclaramiento plasmático y una baja variabilidad farmacocinética. De esta manera, el remifentanilo presenta un rápido inicio en la acción farmacológica y una vida media muy corta, por lo que sus efectos finalizan a los pocos minutos de retirar la infusión. Su vida media es de aproximadamente 3 min, independientemente de la duración de la infusión, a diferencia de lo que ocurre con otros opiáceos, en los que a mayor duración de la infusión, mayor es el tiempo que la concentración plasmática del fármaco tarda en disminuir y así también sus efectos farmacológicos. Su metabolismo por esterasas lo hace independiente de una alteración de la función hepática17 o renal18, sin variación de sus características farmacocinéticas. En definitiva, el remifentanilo es un fármaco opiáceo con un efecto evanescente que permite unos cambios rápidos en los efectos clínicos en respuesta a los cambios que se inducen en la perfusión; esto es, presenta unos efectos predecibles.
La infusión de remifentanilo no se debe mezclar en la misma vía de acceso venoso por donde se está transfundiendo sangre o plasma, debido a la posible hidrólisis del fármaco por las esterasas que pueden presentar estos compuestos y la disminución "inadvertida" del efecto del fármaco.
Debido a su corta vida media y la ausencia de efecto analgésico residual, el remifentanilo precisa la elaboración de una estrategia específica para el control del dolor postoperatorio después de haber utilizado el fármaco en la analgesia intraoperatoria. Ésta puede consistir en continuar la perfusión de remifentanilo a dosis inferiores o en la utilización de otros opiáceos de vida media más larga, asociación de AINE, técnicas locorregionales, etc.19. Dershwitz et al20 encontraron que el 92% de los pacientes a los que se había realizado anestesia con remifentanilo/ O2/N2O notificó dolor tras los primeros 20 min de retirada de la combinación anestésica señalada; por tanto, consideraron un período de transición crucial de aproximadamente 30 min después de la intervención, en el que puede faltar analgesia después de una anestesia con remifentanilo.
El remifentanilo ha mostrado su eficacia y tolerabilidad en varios estudios, tanto en el contexto de CC como en el control del dolor en el período postoperatorio inmediato y en otras cirugías no cardíacas. Ha demostrado la supresión de los estímulos nociceptivos manteniendo una manifiesta estabilidad hemodinámica, bloqueando la respuesta al estrés y al aumento plasmático de catecolaminas secundario a dichos estímulos21. En el estudio multicéntrico europeo realizado en 132 pacientes intervenidos para revascularización miocárdica, el remifentanilo consigue la supresión efectiva de los estímulos nociceptivos, permite la extubación temprana en 94 pacientes (media de 6,1 h) y esto se acompaña de un menor período de estancia en la UCI22. En otro estudio realizado en 72 pacientes con una FEVI superior a 40%, intervenidos para revascularización miocárdica, en 3 centros norteamericanos, un alto porcentaje de pacientes pudo ser extubado de manera temprana, pero hubo una alta dispersión en los resultados dependiendo de la práctica en los diferentes centros participantes23. Recientemente, Olivier et al10 han publicado su experiencia con un grupo de 50 pacientes intervenidos de CC electiva. Tras realizar una anestesia con propofol y remifentanilo y, utilizando morfina en el postoperatorio inmediato en la UCI, concluyen que esta estrategia les permite conseguir una estabilidad hemodinámica tanto en el quirófano como en el postoperatorio, una buena analgesia postoperatoria y la extubación antes de cuatro horas en el 74% de los casos.
También se utilizó el remifentanilo para analgesia postoperatoria en el contexto de otras cirugías, a dosis bajas, después de su uso anestésico en el quirófano. Yarmush et al24, en un estudio multicéntrico con 150 pacientes, compararon la eficacia y seguridad de regímenes de "transición" usando remifentanilo o morfina para el postoperatorio inmediato en pacientes sometidos a cirugía programada (no cardíaca, neurocirugía ni vascular) con anestesia realizada con remifentanilo y propofol. El remifentanilo, a dosis de 0,05-0,23 μg/kg/min, proporcionó una analgesia más eficaz que la morfina (58 frente a 33% de analgesia adecuada y sin depresión respiratoria, respectivamente). Bowdle et al25 realizaron un estudio multicéntrico con 157 pacientes sometidos a cirugía abdominal, espinal, sustitución articular o cirugía torácica, a los que se les administró remifentanilo para la analgesia postoperatoria. Se consiguió limitar el dolor a 0-1 en una escala de 0-3 en el 78% de los casos, utilizando una perfusión entre 0,05-0,15 μg/kg/min. Se produjo apnea en el 7% de los pacientes, relacionada con la rápida infusión del fármaco. Schuttler et al26 compararon la eficacia y seguridad de remifentanilo frente a alfentanilo en 234 pacientes sometidos a cirugía abdominal. Remifentanilo se mantuvo en perfusión en el postoperatorio inmediato, mientras que alfentanilo se suspendió 15 min antes de terminar la cirugía. El tiempo hasta la respiración espontánea y obedecer órdenes fue similar entre los fármacos; sin embargo, el tiempo hasta la extubación fue más corto (p = 0,048) con remifentanilo y la incidencia de efectos adversos fue similar (82 frente a 75%). Con el aporte de bolos tuvieron depresión respiratoria.
En nuestro trabajo, a los pacientes en los que se había utilizado remifentanilo durante el procedimiento quirúrgico se continuó perfundiéndolo a dosis más baja para realizar una analgesia de transición, durante 5 h; los resultados de eficacia y seguridad de este grupo de pacientes se compararon con otro grupo de pacientes en los que se utilizó una perfusión de fentanilo durante ese mismo período. Nuestros resultados muestran que ambos fármacos consiguen un control analgésico eficaz; el 71% de los pacientes declaró haber estado confortable durante el período postoperatorio; no obstante, el fentanilo obtuvo un mejor control analgésico durante el período analizado, y en las escalas de dolor mostró valores inferiores que el remifentanilo. Al despertar, el dolor fue similar en ambos grupos; posteriormente, en las medidas E2-E3-E4 la escala numérica presentó valores más altos en el grupo de remifentanilo, con diferencias significativas, más acentuadas a mayor tiempo del ingreso en la unidad. Probablemente, el perfil farmacocinético del remifentanilo, sin ningún efecto residual, explica este hallazgo. Asimismo, en los dos grupos fue necesario añadir dosis puntuales de otros fármacos analgésicos; el número total de bolos y las dosis totales, tanto de analgésicos opiáceos como AINE, fueron similares en los 2 grupos, excepto el tramadol, que fue preciso en un mayor número de pacientes del grupo de remifentanilo. No se produjeron fracasos terapéuticos en ningún caso.
Los 2 fármacos fueron bien tolerados y seguros, y no se relacionaron con efectos adversos graves. La evolución general, incluida la fibrilación auricular de nueva aparición, fue similar en los 2 grupos. Cabe destacar la presencia en el grupo de remifentanilo de 2 casos que presentaron un efecto "naloxona-like", a pesar de la perfusión de transición y la suspensión de remifentanilo desde dosis bajas. Dado que este efecto secundario es directamente atribuible a su farmacocinética, pensamos que el uso de este nuevo opiáceo exige el conocimiento del fármaco y el entrenamiento en su uso. Además, en los casos en los que se usan perfusiones de remifentanilo, sobre todo si el paciente está extubado, con ventilación espontánea, se precisa una monitorización adecuada del nivel de conciencia y de la frecuencia y mecánica ventilatoria, por lo que su uso debe reservarse a médicos entrenados en el uso de analgésicos y sedantes, así como en el aislamiento de la vía aérea. Se han descrito pacientes ingresados en la UCI que desarrollan apnea y rigidez muscular; estos efectos adversos graves se han relacionado con el aporte de bolos o infusiones rápidas de remifentanilo. Por este motivo, no se recomienda la administración de bolos, sino la infusión continua del fármaco durante el tiempo preciso para la manipulación o el procedimiento. En nuestra experiencia, ninguno de los pacientes a los que se les infundió el opiáceo a dosis inferiores a 0,2 μg/kg/min presentó un descenso del nivel de conciencia, apnea ni rigidez muscular. Al igual que sucede en otros estudios, aunque sin alcanzar diferencia significativa, los pacientes en los que se realizó analgesia con remifentanilo fueron extubados en un tiempo inferior a los pacientes tratados convencionalmente con otros opiáceos. Debido a la asociación de otros factores que intervienen en la estancia en una UCI y en la estancia hospitalaria, esta extubación más temprana en el grupo de remifentanilo no se acompañó de una estancia más corta en la UCI. Un aspecto no analizado en este estudio, pero a tener en cuenta a la hora de planificar el uso de analgésicos opiáceos en una UCI, es el mayor coste del remifentanilo.
En conclusión, la analgesia con una perfusión de "transición" de remifentanilo durante el postoperatorio inmediato de la CC es factible y no presenta efectos adversos graves; aunque debido a su perfil farmacocinético sin analgesia residual se han obtenido unos mejores controles analgésicos, medidos con una escala subjetiva visual, con fentanilo, el opiáceo habitual. Dadas sus características diferentes del resto de los opiáceos, es necesario el conocimiento del fármaco y el entrenamiento para su uso seguro. Asimismo, es importante realizar una adecuada monitorización de nivel de conciencia y de la función respiratoria.