Describir el case-mix de los pacientes médicos y quirúrgicos ingresados en UCI y comparar ambas poblaciones.
DiseñoAnálisis de datos de pacientes ingresados en UCI entre 2006 y 2011, extraídos del registro ENVIN-HELICS. Estudio observacional, prospectivo, multicéntrico y de participación voluntaria.
ÁmbitoCiento ochenta y ocho Unidades de Cuidados Intensivos españolas.
ParticipantesPacientes ingresados durante más de 24 h.
Variables de interés principalesDatos demográficos, causa de ingreso, escalas de gravedad, tiempo de estancia y mortalidad.
ResultadosSe analiza a 138.999 pacientes. El motivo de ingreso era médico no coronario en 65.467 (47,1%), coronario en 27.785 (20,0%), postoperatorio de cirugía programada en 28.044 (20,2%) y urgente en 17.613 (12,7%). Los pacientes quirúrgicos urgentes precisan mayor utilización de dispositivos y presentan más infecciones nosocomiales y por patógenos multirresistentes. La mediana de estancia en UCI es más prolongada en estos pacientes (5 días; rango intercuartílico: 2-11), así como la media de APACHE II y SAPS II. La mortalidad global es superior en pacientes médicos no coronarios (16,6%). Categorizando a los pacientes según el valor APACHE II, la mortalidad es mayor para todos los niveles en los pacientes quirúrgicos urgentes que en los programados, dándose la mayor diferencia en aquellos con APACHE II entre 6 y 10: el 3 y el 0,9%, respectivamente; OR: 2,141 (IC del 95%, 1,825-2,513); p < 0,001.
ConclusionesLos pacientes médicos no coronarios presentan mayor mortalidad, pero son los quirúrgicos urgentes los que precisan mayor uso de recursos por paciente. La escala APACHE II infraestima la mortalidad en pacientes quirúrgicos urgentes.
To describe the characteristics of the patients case-mix admitted to ICUs due to medical and surgical disease, and to compare both groups.
DesignAnalysis of data covering the period 2006-2011 in the ENVIN-HELICS registry. An observational, prospective, multicenter and voluntary participation study.
SettingA total of 188 Spanish ICUs.
PatientsAll patients admitted for more than 24hours.
Main variablesDemographic data, cause of admission, severity scores, length of stay, mortality.
ResultsA total of 138,999 patients were analyzed. Of these, 65,467 (47.1%) were admitted due to a non-coronary medical cause, 27,785 (20,0%) due to coronary-related illness, 28,044 (20,2%) after elective surgery and 17,613 (12.7%) after urgent surgery. Use of devices, nosocomial infections and isolation of multirresistant organisms were more prevalent in urgent surgery patients. Longer length of stay (median 5 days; interquartile range 2-11) as well as higher severity scale values (APACHE II and SAPS II) corresponded to this same group of patients. Mortality was higher in non-coronay medical patients. On categorizing the patients according to the APACHE II score, mortality was seen to be higher in urgent surgery cases than in elective surgery patients in all groups. The largest difference was observed in the APACHE II score 6-10 group (3% vs. 0.9%) (OR: 2.14, 95% CI 1.825-2.513; p<0.001).
ConclusionsThe mortality rate is higher in non-coronary medical patients, though resource use per patient is greater in the urgent surgery cases. The APACHE II scale underestimates mortality in emergency surgery patients.
El conocimiento de las características de la población ingresada en cualquier unidad clínica es esencial para la adecuada adaptación de los medios disponibles y la posterior provisión de recursos. Este aspecto cobra especial relevancia en Unidades de Cuidados Intensivos (UCI), donde existe una elevada variabilidad entre patologías y un consumo considerable de recursos dada la alta gravedad de los pacientes. Una reciente actualización de los recursos estructurales de los Servicios de Medicina Intensiva en España1 pone de manifiesto que la mayor parte (81%) de las UCI tienen carácter polivalente, admitiendo a pacientes con patología médica y quirúrgica. La predominancia de un tipo u otro de patología puede hacer que las necesidades estructurales y de personal, así como la asignación de recursos, sea diferente.
Algunos estudios han enfatizado las diferencias entre pacientes críticos en función de que la patología de ingreso sea de origen médico o quirúrgico2-5, y dentro de los pacientes ingresados para control postoperatorio se han diferenciado los pacientes admitidos tras cirugía urgente de los de cirugía programada6,7. En otros estudios se han hecho comparaciones en el case-mix dependiendo de que los pacientes ingresen en la UCI en el postoperatorio de cirugía cardiaca o de otras cirugías8,9. Ninguno de estos estudios se ha realizado en España, por lo que no se pueden extrapolar sus resultados a nuestra población.
Por otro lado, las escalas de gravedad que predicen la mortalidad en poblaciones de pacientes críticos se han utilizado para agrupar a pacientes con similar pronóstico. Las más frecuentemente utilizadas en nuestro ámbito son el APACHE II10 y el SAPS II11. Se ha sugerido que el APACHE II sobreestima la mortalidad de los pacientes no quirúrgicos12, pero en nuestro conocimiento no existen estudios que comparen tasas de mortalidad según el motivo de ingreso (médico o quirúrgico), aunque presenten igual gravedad.
El objetivo de este estudio es describir el case-mix de los pacientes médicos y quirúrgicos ingresados en las UCI que aportan datos al registro ENVIN-HELICS13 durante los años 2006 a 2011. Así mismo, se comparan las características de los pacientes al ingreso, la estancia en la UCI, los dispositivos precisados por dichos pacientes hasta el alta de UCI, la presencia de infecciones nosocomiales, el consumo de antimicrobianos y la mortalidad cruda en UCI según el nivel de APACHE II al ingreso en la Unidad.
Pacientes y métodosEl registro ENVIN-HELICS es un registro observacional, prospectivo, multicéntrico y de participación voluntaria en el que se registra a los pacientes ingresados durante más de 24 h en las UCI participantes. Para este análisis se han seleccionado los casos en los que se habían recogido todos los datos relativos a los pacientes durante los años 2006 y 2011, ambos inclusive. Algunos de los hospitales participantes solamente registran los datos durante 3 meses al año (abril-junio), mientras que otros hospitales registran estos datos de manera continua durante todo el año. Un total de 188 Unidades de 163 hospitales diferentes aportaron datos para este registro. Dado que se trata de un registro anonimizado, no se requiere consentimiento informado y se han seguido las regulaciones éticas vigentes durante el registro.
Los pacientes fueron seguidos desde su ingreso hasta el alta de la UCI. En cada paciente se registraron la UCI, el hospital y la comunidad autónoma en el que estuvieron ingresados. Tanto los hospitales como las UCI fueron categorizados según el número de camas de uno u otro y se registraron el carácter universitario, público y docente, así como el tipo de Unidad como reflejo de la patología preponderante en cada Unidad. Además de los datos demográficos de cada paciente, se registró la procedencia de ingreso (domicilio, sala de hospital, otra UCI o centros sociosanitarios). Los pacientes se clasificaron de acuerdo con el motivo de ingreso en UCI en: cirugía programada, cirugía urgente y proceso médico no quirúrgico. Se definió cirugía urgente (o paciente quirúrgico urgente [PQU]) cuando la indicación quirúrgica se realizaba en menos de 24 h hasta la realización del procedimiento quirúrgico, mientras que cuando no se cumplía esta condición se considera cirugía programada (o paciente quirúrgico programado [PQP]). Cuando el paciente no ingresaba para control postoperatorio inmediato, se consideraba paciente médico (PM). Para el análisis de la evolución en la UCI, se dividió este último grupo en PM coronarios (PMC), cuando la patología de base era una enfermedad médica coronaria (síndrome coronario agudo o crónico), y PM no coronarios (PMNC), en caso de ingreso por enfermedad médica excluida la patología coronaria. En el caso de pacientes que hubieran recibido cirugía durante el ingreso, pero que la causa por la que ingresan en la UCI es médica, eran considerados igualmente PM.
Se cuantificó de forma separada la cirugía urgente una vez el paciente estuviera ingresado en la UCI. La gravedad de la enfermedad se evaluó mediante la escala APACHE II10 y alternativamente mediante la escala SAPS II11. Además, se calculó el APACHE II menos edad, que resulta de restar de la puntuación total del APACHE II la puntuación asignada por la edad. Se registró el diagnóstico principal (agrupado por aparatos) motivo de ingreso en la UCI, incluyendo el ingreso inmediatamente posterior al trasplante de órgano sólido (registrado desde 2009).
Se registraron las comorbilidades de los pacientes, las instrumentaciones y técnicas a las que fueron sometidos durante su estancia en la UCI, los días de estancia en la UCI y estado clínico al alta de la UCI (medida por la mortalidad cruda en la UCI). Se evaluaron las siguientes comorbilidades: neutropenia, inmunosupresión e inmunodepresión, con las siguientes definiciones: neutropenia, recuento absoluto de neutrófilos < 500 células/mm3; inmunosupresión, cuando el paciente recibía tratamientos que reducen la resistencia a la infección (quimioterapia, radiación, uso prolongado de esteroides, dosis altas de esteroides o la presencia de enfermedades avanzadas que disminuyen las defensas contra la infección), e inmunodepresión, cuando el paciente era diagnosticado de infección por virus de la inmunodeficiencia humana u otra inmunodeficiencia adquirida o congénita. Se registró también la presencia de colonización o infección previa por microorganismos multirresistentes, incluidos Staphylococcus aureus resistente a meticilina, Acinetobacter baumannii resistente a imipenem, enterobacterias productoras de betalactamasas de espectro extendido, Pseudomonas aeruginosa o bacilos gramnegativos resistentes a 3 o más familias de antibióticos y enterococo resistente a vancomicina.
Entre las técnicas incluidas, se registraron las fechas de inicio y final de la ventilación mecánica invasiva, la ventilación mecánica no invasiva, la traqueotomía, el catéter venoso central, el catéter de monitorización arterial, el sondaje uretral, la depuración extrarrenal, las técnicas de derivación ventricular, la utilización de nutrición parenteral, la utilización de nutrición enteral y las fechas de inicio del sondaje nasogástrico y reintubación (pasadas 24 h de la extubación).
Se evaluó la presencia de infecciones comunitarias o intrahospitalarias (fuera de la UCI) previas al ingreso en la UCI y las infecciones nosocomiales controladas en el registro ENVIN-HELICS. Para este análisis, solamente se valora el hecho de que el paciente tuviera o no infección, independientemente del foco o la gravedad de esta. Se consideran globalmente la utilización de antimicrobianos para el tratamiento de infecciones tanto adquiridas en la comunidad, como adquiridas en áreas del hospital o durante su estancia en la UCI. También se registró la utilización de antibióticos cuando se emplearon dentro de protocolos de profilaxis quirúrgica u otras profilaxis (neumonía asociada a ventilación mecánica, pancreatitis, etc.).
Análisis estadísticoLos datos fueron recogidos utilizando la aplicación informática ENVIN-HELICS con acceso a través de Internet (http://hws.vhebron.net/envin-helics). El programa dispone de sistemas de seguridad que obligan a cumplimentar variables definidas como básicas e imposibilitan la introducción de datos ilógicos y permiten a cada usuario hacer controles de los datos introducidos. Se han realizado auditorías periódicas14 que confirman la veracidad de los datos registrados. Las variables cualitativas se expresan como porcentaje de distribución en cada categoría. Las variables cuantitativas se describen como media e intervalo de confianza (IC) del 95% y mediante la mediana y el rango intercuartílico (RI) (percentiles 25-75%) al no seguir una distribución normal. El APACHE II se ha categorizado en 7 niveles, cada 5 puntos. La comparación de los datos cualitativos se ha realizado mediante el test de la chi al cuadrado (χ2) de comparación de frecuencias y se expresa como odds ratio (OR) e intervalo de confianza o el test de Mantel-Haenszel para describir la interrelación entre la mortalidad de 2 grupos distintos bajo la influencia de una tercera variable (APACHE II segmentado). La comparación de variables cuantitativas se realiza mediante los test no paramétricos de Mann-Whitney (para 2 variables), Kruskall-Wallis y la prueba de las medianas para muestras independientes. Se calculan las curvas Receiver Operating Characteristics (ROC) para los diferentes grupos en relación con la mortalidad predicha por el APACHE II. El nivel de significación estadística aceptado ha sido del 5% (p < 0,05). Se ha utilizado el paquete estadístico SPSS v.20 (SPSS Inc, Chicago, EE. UU.).
ResultadosDurante los años 2006 y 2011 se reclutó a 142.859 pacientes en el registro ENVIN-HELICS completo. De ellos, se desconocía el motivo de ingreso o era incongruente en 3.860 casos (2,7%), por lo que la cohorte está compuesta de 138.999 pacientes, de los cuales el motivo de ingreso era médico en 93.342 (67,2%) y en 45.657 (32,8%) el ingreso se producía en el postoperatorio inmediato de cirugía programada en 28.044 (61,4%) casos o cirugía urgente en otros 17.163 (38,6%) pacientes.
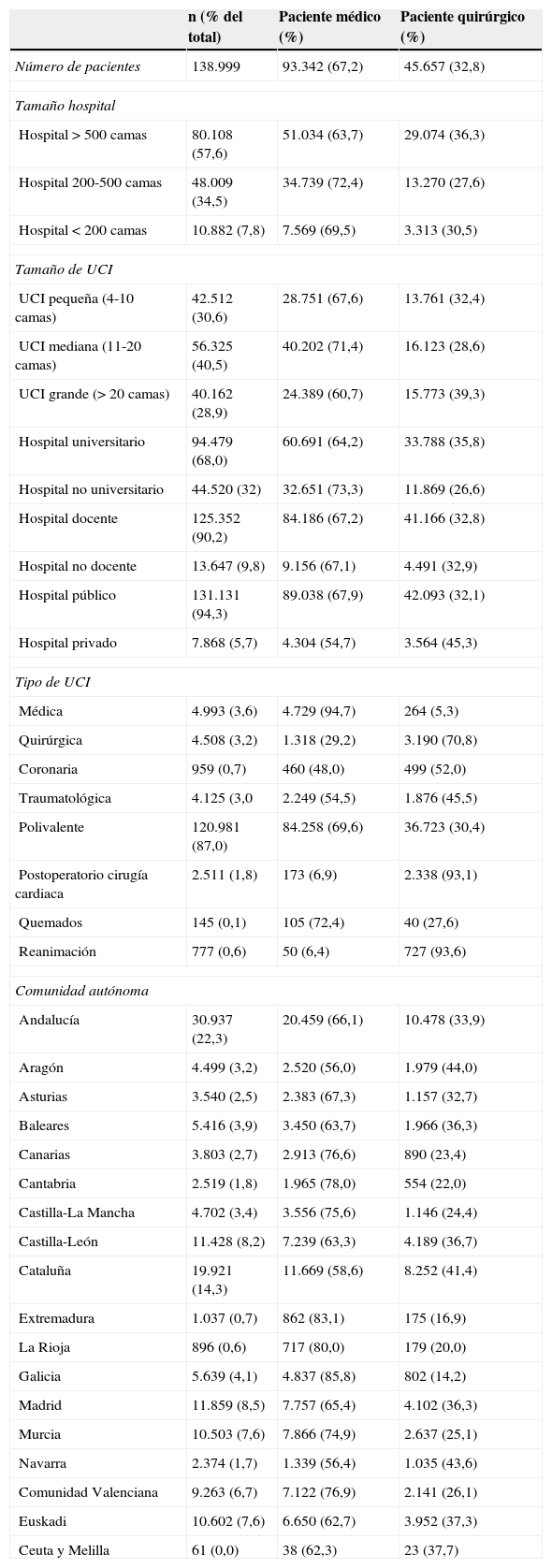
En la tabla 1 se expresan las características de los hospitales y las UCI donde estuvieron ingresados los pacientes. En el registro ENVIN-HELICS predominaron los pacientes ingresados en hospitales de más de 500 camas (57,6%). Hay una mayor proporción de PM en los hospitales de tamaño entre 200 y 500 camas (72,4%), frente a los hospitales más grandes, donde la proporción es menor (63,7%). Una tendencia similar ocurre con respecto al tamaño de la UCI: mayor proporción de pacientes quirúrgicos en UCI de más de 20 camas (39,3%) y menor en Unidades de tamaño intermedio, de entre 10 y 20 camas (28,6%). El mayor porcentaje de pacientes quirúrgicos ocurre en Unidades de centros privados (54,7%), aunque la representación de estas unidades en el registro ENVIN-HELICS es escasa (5,7%).
Características generales de hospitales, UCI y comunidades autónomas
| n (% del total) | Paciente médico (%) | Paciente quirúrgico (%) | |
|---|---|---|---|
| Número de pacientes | 138.999 | 93.342 (67,2) | 45.657 (32,8) |
| Tamaño hospital | |||
| Hospital > 500 camas | 80.108 (57,6) | 51.034 (63,7) | 29.074 (36,3) |
| Hospital 200-500 camas | 48.009 (34,5) | 34.739 (72,4) | 13.270 (27,6) |
| Hospital < 200 camas | 10.882 (7,8) | 7.569 (69,5) | 3.313 (30,5) |
| Tamaño de UCI | |||
| UCI pequeña (4-10 camas) | 42.512 (30,6) | 28.751 (67,6) | 13.761 (32,4) |
| UCI mediana (11-20 camas) | 56.325 (40,5) | 40.202 (71,4) | 16.123 (28,6) |
| UCI grande (> 20 camas) | 40.162 (28,9) | 24.389 (60,7) | 15.773 (39,3) |
| Hospital universitario | 94.479 (68,0) | 60.691 (64,2) | 33.788 (35,8) |
| Hospital no universitario | 44.520 (32) | 32.651 (73,3) | 11.869 (26,6) |
| Hospital docente | 125.352 (90,2) | 84.186 (67,2) | 41.166 (32,8) |
| Hospital no docente | 13.647 (9,8) | 9.156 (67,1) | 4.491 (32,9) |
| Hospital público | 131.131 (94,3) | 89.038 (67,9) | 42.093 (32,1) |
| Hospital privado | 7.868 (5,7) | 4.304 (54,7) | 3.564 (45,3) |
| Tipo de UCI | |||
| Médica | 4.993 (3,6) | 4.729 (94,7) | 264 (5,3) |
| Quirúrgica | 4.508 (3,2) | 1.318 (29,2) | 3.190 (70,8) |
| Coronaria | 959 (0,7) | 460 (48,0) | 499 (52,0) |
| Traumatológica | 4.125 (3,0 | 2.249 (54,5) | 1.876 (45,5) |
| Polivalente | 120.981 (87,0) | 84.258 (69,6) | 36.723 (30,4) |
| Postoperatorio cirugía cardiaca | 2.511 (1,8) | 173 (6,9) | 2.338 (93,1) |
| Quemados | 145 (0,1) | 105 (72,4) | 40 (27,6) |
| Reanimación | 777 (0,6) | 50 (6,4) | 727 (93,6) |
| Comunidad autónoma | |||
| Andalucía | 30.937 (22,3) | 20.459 (66,1) | 10.478 (33,9) |
| Aragón | 4.499 (3,2) | 2.520 (56,0) | 1.979 (44,0) |
| Asturias | 3.540 (2,5) | 2.383 (67,3) | 1.157 (32,7) |
| Baleares | 5.416 (3,9) | 3.450 (63,7) | 1.966 (36,3) |
| Canarias | 3.803 (2,7) | 2.913 (76,6) | 890 (23,4) |
| Cantabria | 2.519 (1,8) | 1.965 (78,0) | 554 (22,0) |
| Castilla-La Mancha | 4.702 (3,4) | 3.556 (75,6) | 1.146 (24,4) |
| Castilla-León | 11.428 (8,2) | 7.239 (63,3) | 4.189 (36,7) |
| Cataluña | 19.921 (14,3) | 11.669 (58,6) | 8.252 (41,4) |
| Extremadura | 1.037 (0,7) | 862 (83,1) | 175 (16,9) |
| La Rioja | 896 (0,6) | 717 (80,0) | 179 (20,0) |
| Galicia | 5.639 (4,1) | 4.837 (85,8) | 802 (14,2) |
| Madrid | 11.859 (8,5) | 7.757 (65,4) | 4.102 (36,3) |
| Murcia | 10.503 (7,6) | 7.866 (74,9) | 2.637 (25,1) |
| Navarra | 2.374 (1,7) | 1.339 (56,4) | 1.035 (43,6) |
| Comunidad Valenciana | 9.263 (6,7) | 7.122 (76,9) | 2.141 (26,1) |
| Euskadi | 10.602 (7,6) | 6.650 (62,7) | 3.952 (37,3) |
| Ceuta y Melilla | 61 (0,0) | 38 (62,3) | 23 (37,7) |
La mayor parte de las UCI participantes en el registro son de carácter polivalente (87%). Por comunidades autónomas, Andalucía (22,3%), Cataluña (14,2%) y Madrid (8,5%) son las comunidades que más pacientes aportan al registro. En la tabla 1 se reflejan las distintas proporciones de PM y PQ, con un máximo de PM en Galicia (85,8%) y un mínimo en Aragón (56,0%), lo que refleja las diferentes organizaciones de cada hospital y comunidad autónoma.
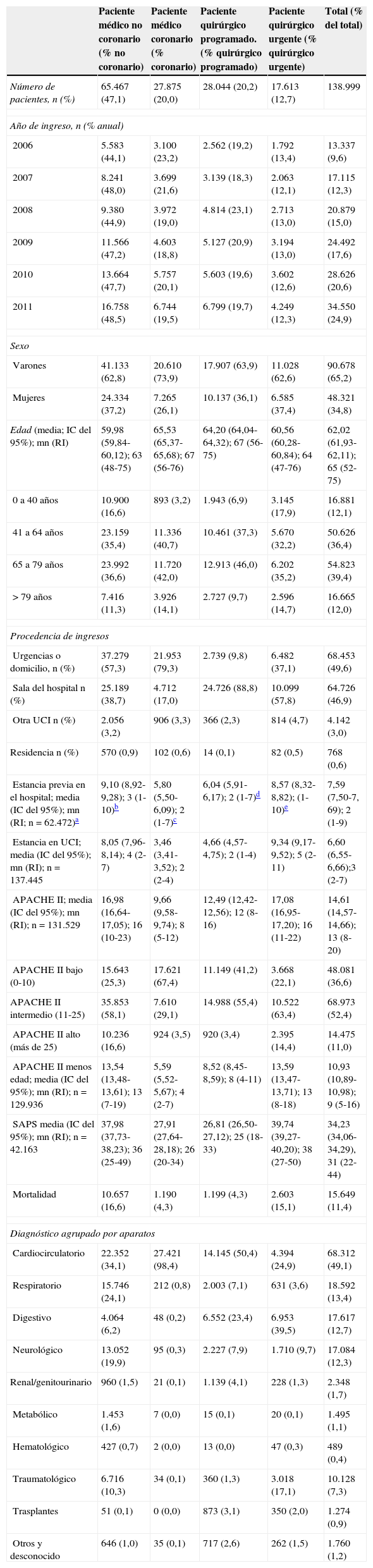
En la tabla 2 se analizan los datos demográficos y de gravedad, y la evolución de los PM (separados en PMNC y PMC) y de los pacientes quirúrgicos (separados en PQP y PQU). Se observa que, aunque existen variaciones anuales, no se demuestran tendencias importantes en las proporciones del tipo de pacientes que ingresan a lo largo de los años de estudio (tabla 2). La mediana de edad de los PMC (63 años) es significativamente menor (p < 0,001) que la de los otros grupos PQU (64 años), PMNC y PQP (ambos 67 años). Los PM ingresan en la UCI en la mayoría de los casos (63,9%) procedente de los Servicios de Urgencias, principalmente los pacientes coronarios (79,3%), mientras que los PQP ingresan predominantemente procedentes de plantas de hospitalización (76,8%), teniendo los PQU una distribución intermedia (37,1% Urgencias y 57,8% hospitalización). De los pacientes que ingresan procedentes de plantas de hospitalización (62.472), la mediana de días de estancia en salas del hospital, previa al ingreso en la UCI, es más prolongada (4 días) en los pacientes que acaban ingresando en UCI tras cirugía urgente. La estancia más prolongada en la UCI corresponde a los PQU, media 9,34 (IC del 95%, 9,17-9,52), mediana 5 (RI: 2-11); significativamente superior (p < 0,001) a la mediana de estancia de los PMNC (4 días), PMC (2 días) y los PQP (2 días).
Clasificación según el motivo de ingreso en la UCI. Datos demográficos, de gravedad, evolución y diagnóstico
| Paciente médico no coronario (% no coronario) | Paciente médico coronario (% coronario) | Paciente quirúrgico programado. (% quirúrgico programado) | Paciente quirúrgico urgente (% quirúrgico urgente) | Total (% del total) | |
|---|---|---|---|---|---|
| Número de pacientes, n (%) | 65.467 (47,1) | 27.875 (20,0) | 28.044 (20,2) | 17.613 (12,7) | 138.999 |
| Año de ingreso, n (% anual) | |||||
| 2006 | 5.583 (44,1) | 3.100 (23,2) | 2.562 (19,2) | 1.792 (13,4) | 13.337 (9,6) |
| 2007 | 8.241 (48,0) | 3.699 (21,6) | 3.139 (18,3) | 2.063 (12,1) | 17.115 (12,3) |
| 2008 | 9.380 (44,9) | 3.972 (19,0) | 4.814 (23,1) | 2.713 (13,0) | 20.879 (15,0) |
| 2009 | 11.566 (47,2) | 4.603 (18,8) | 5.127 (20,9) | 3.194 (13,0) | 24.492 (17,6) |
| 2010 | 13.664 (47,7) | 5.757 (20,1) | 5.603 (19,6) | 3.602 (12,6) | 28.626 (20,6) |
| 2011 | 16.758 (48,5) | 6.744 (19,5) | 6.799 (19,7) | 4.249 (12,3) | 34.550 (24,9) |
| Sexo | |||||
| Varones | 41.133 (62,8) | 20.610 (73,9) | 17.907 (63,9) | 11.028 (62,6) | 90.678 (65,2) |
| Mujeres | 24.334 (37,2) | 7.265 (26,1) | 10.137 (36,1) | 6.585 (37,4) | 48.321 (34,8) |
| Edad (media; IC del 95%); mn (RI) | 59,98 (59,84-60,12); 63 (48-75) | 65,53 (65,37-65,68); 67 (56-76) | 64,20 (64,04-64,32); 67 (56-75) | 60,56 (60,28-60,84); 64 (47-76) | 62,02 (61,93-62,11); 65 (52-75) |
| 0 a 40 años | 10.900 (16,6) | 893 (3,2) | 1.943 (6,9) | 3.145 (17,9) | 16.881 (12,1) |
| 41 a 64 años | 23.159 (35,4) | 11.336 (40,7) | 10.461 (37,3) | 5.670 (32,2) | 50.626 (36,4) |
| 65 a 79 años | 23.992 (36,6) | 11.720 (42,0) | 12.913 (46,0) | 6.202 (35,2) | 54.823 (39,4) |
| > 79 años | 7.416 (11,3) | 3.926 (14,1) | 2.727 (9,7) | 2.596 (14,7) | 16.665 (12,0) |
| Procedencia de ingresos | |||||
| Urgencias o domicilio, n (%) | 37.279 (57,3) | 21.953 (79,3) | 2.739 (9,8) | 6.482 (37,1) | 68.453 (49,6) |
| Sala del hospital n (%) | 25.189 (38,7) | 4.712 (17,0) | 24.726 (88,8) | 10.099 (57,8) | 64.726 (46,9) |
| Otra UCI n (%) | 2.056 (3,2) | 906 (3,3) | 366 (2,3) | 814 (4,7) | 4.142 (3,0) |
| Residencia n (%) | 570 (0,9) | 102 (0,6) | 14 (0,1) | 82 (0,5) | 768 (0,6) |
| Estancia previa en el hospital; media (IC del 95%); mn (RI; n = 62.472)a | 9,10 (8,92-9,28); 3 (1-10)b | 5,80 (5,50- 6,09); 2 (1-7)c | 6,04 (5,91- 6,17); 2 (1-7)d | 8,57 (8,32- 8,82); (1-10)e | 7,59 (7,50-7, 69); 2 (1-9) |
| Estancia en UCI; media (IC del 95%); mn (RI); n = 137.445 | 8,05 (7,96-8,14); 4 (2-7) | 3,46 (3,41-3,52); 2 (2-4) | 4,66 (4,57-4,75); 2 (1-4) | 9,34 (9,17-9,52); 5 (2-11) | 6,60 (6,55-6,66);3 (2-7) |
| APACHE II; media (IC del 95%); mn (RI); n = 131.529 | 16,98 (16,64-17,05); 16 (10-23) | 9,66 (9,58-9,74); 8 (5-12) | 12,49 (12,42-12,56); 12 (8-16) | 17,08 (16,95-17,20); 16 (11-22) | 14,61 (14,57-14,66); 13 (8-20) |
| APACHE II bajo (0-10) | 15.643 (25,3) | 17.621 (67,4) | 11.149 (41,2) | 3.668 (22,1) | 48.081 (36,6) |
| APACHE II intermedio (11-25) | 35.853 (58,1) | 7.610 (29,1) | 14.988 (55,4) | 10.522 (63,4) | 68.973 (52,4) |
| APACHE II alto (más de 25) | 10.236 (16,6) | 924 (3,5) | 920 (3,4) | 2.395 (14,4) | 14.475 (11,0) |
| APACHE II menos edad; media (IC del 95%); mn (RI); n = 129.936 | 13,54 (13,48-13,61); 13 (7-19) | 5,59 (5,52-5,67); 4 (2-7) | 8,52 (8,45-8,59); 8 (4-11) | 13,59 (13,47-13,71); 13 (8-18) | 10,93 (10,89-10,98); 9 (5-16) |
| SAPS media (IC del 95%); mn (RI); n = 42.163 | 37,98 (37,73-38,23); 36 (25-49) | 27,91 (27,64-28,18); 26 (20-34) | 26,81 (26,50-27,12); 25 (18-33) | 39,74 (39,27-40,20); 38 (27-50) | 34,23 (34,06-34,29), 31 (22-44) |
| Mortalidad | 10.657 (16,6) | 1.190 (4,3) | 1.199 (4,3) | 2.603 (15,1) | 15.649 (11,4) |
| Diagnóstico agrupado por aparatos | |||||
| Cardiocirculatorio | 22.352 (34,1) | 27.421 (98,4) | 14.145 (50,4) | 4.394 (24,9) | 68.312 (49,1) |
| Respiratorio | 15.746 (24,1) | 212 (0,8) | 2.003 (7,1) | 631 (3,6) | 18.592 (13,4) |
| Digestivo | 4.064 (6,2) | 48 (0,2) | 6.552 (23,4) | 6.953 (39,5) | 17.617 (12,7) |
| Neurológico | 13.052 (19,9) | 95 (0,3) | 2.227 (7,9) | 1.710 (9,7) | 17.084 (12,3) |
| Renal/genitourinario | 960 (1,5) | 21 (0,1) | 1.139 (4,1) | 228 (1,3) | 2.348 (1,7) |
| Metabólico | 1.453 (1,6) | 7 (0,0) | 15 (0,1) | 20 (0,1) | 1.495 (1,1) |
| Hematológico | 427 (0,7) | 2 (0,0) | 13 (0,0) | 47 (0,3) | 489 (0,4) |
| Traumatológico | 6.716 (10,3) | 34 (0,1) | 360 (1,3) | 3.018 (17,1) | 10.128 (7,3) |
| Trasplantes | 51 (0,1) | 0 (0,0) | 873 (3,1) | 350 (2,0) | 1.274 (0,9) |
| Otros y desconocido | 646 (1,0) | 35 (0,1) | 717 (2,6) | 262 (1,5) | 1.760 (1,2) |
Comparación de variables cualitativas, test de la chi al cuadrado. Variables cuantitativas, prueba de Kruskall-Wallis. Hay diferencias significativas (p < 0,001) en todas las variables.
IC: intervalo de confianza; mn: mediana; OR: odds ratio; RI: rango intercuartílico; UCI: Unidad de Cuidados Intensivos.
Todos los niveles de las escalas pronósticas de gravedad (APACHE, APACHE II menos edad y SAPS II) son superiores en PMNC y PQU en relación con pacientes ingresados por otros motivos. Estos datos coinciden con una mayor mortalidad de estos pacientes,16,6% para PMNC y 15,1% para PQU (OR: 1,114 [IC del 95%, 1,063-1,167]; p < 0,001), significativamente superior a PMC y PQP (4,3% en ambos casos; p < 0,001) (tabla 2). Por patologías, casi la mitad de los pacientes presenta patología relacionada con el aparato cardiocirculatorio. Entre los PM, hay una mayor proporción de pacientes con patología cardiocirculatoria, respiratoria y neurológica y, por el contrario, entre todos los pacientes quirúrgicos hay una mayor proporción de patología digestiva.
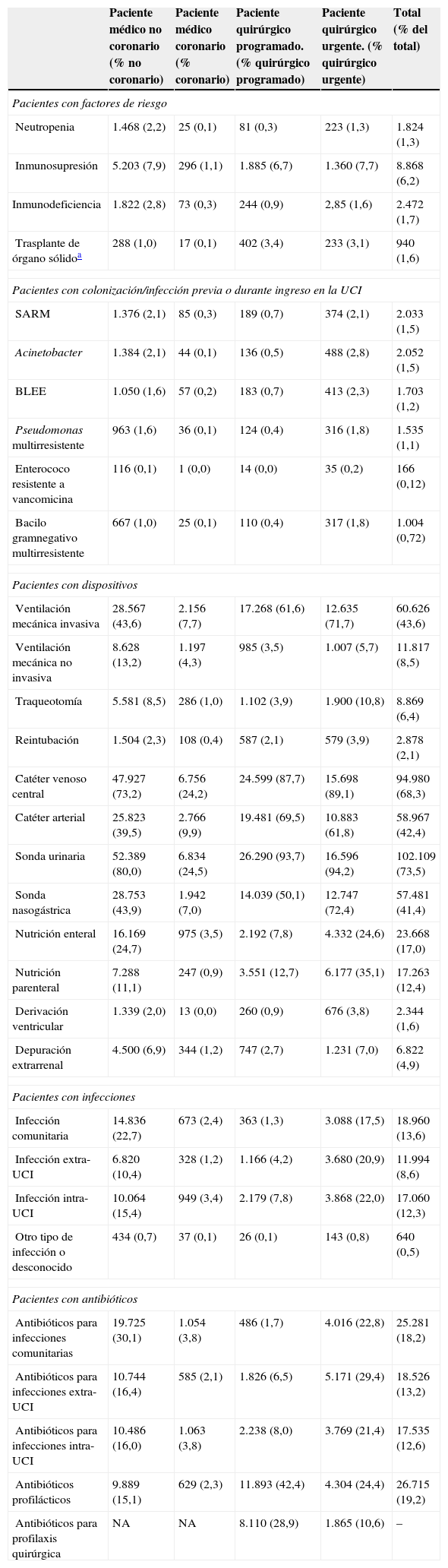
Hay diferencias en el porcentaje de pacientes con factores de riesgo de infección nosocomial entre los PM y pacientes quirúrgicos, como se refleja en la tabla 3. Es más frecuente la presencia (infección o colonización) de algunos patógenos multirresistentes, en los PQU como consecuencia de su mayor gravedad y estancia prehospitalaria previa al ingreso en la UCI. En general, se utilizan más dispositivos en pacientes quirúrgicos que en PM, excepto ventilación mecánica no invasiva, que es a la inversa. Es especialmente llamativo el mayor uso de traqueotomías en PQU.
Clasificación según motivo de ingreso en la UCI. Datos de factores de riesgo, colonización o infección previa, utilización de dispositivos, infecciones nosocomiales y empleo de antibióticos
| Paciente médico no coronario (% no coronario) | Paciente médico coronario (% coronario) | Paciente quirúrgico programado. (% quirúrgico programado) | Paciente quirúrgico urgente. (% quirúrgico urgente) | Total (% del total) | |
|---|---|---|---|---|---|
| Pacientes con factores de riesgo | |||||
| Neutropenia | 1.468 (2,2) | 25 (0,1) | 81 (0,3) | 223 (1,3) | 1.824 (1,3) |
| Inmunosupresión | 5.203 (7,9) | 296 (1,1) | 1.885 (6,7) | 1.360 (7,7) | 8.868 (6,2) |
| Inmunodeficiencia | 1.822 (2,8) | 73 (0,3) | 244 (0,9) | 2,85 (1,6) | 2.472 (1,7) |
| Trasplante de órgano sólidoa | 288 (1,0) | 17 (0,1) | 402 (3,4) | 233 (3,1) | 940 (1,6) |
| Pacientes con colonización/infección previa o durante ingreso en la UCI | |||||
| SARM | 1.376 (2,1) | 85 (0,3) | 189 (0,7) | 374 (2,1) | 2.033 (1,5) |
| Acinetobacter | 1.384 (2,1) | 44 (0,1) | 136 (0,5) | 488 (2,8) | 2.052 (1,5) |
| BLEE | 1.050 (1,6) | 57 (0,2) | 183 (0,7) | 413 (2,3) | 1.703 (1,2) |
| Pseudomonas multirresistente | 963 (1,6) | 36 (0,1) | 124 (0,4) | 316 (1,8) | 1.535 (1,1) |
| Enterococo resistente a vancomicina | 116 (0,1) | 1 (0,0) | 14 (0,0) | 35 (0,2) | 166 (0,12) |
| Bacilo gramnegativo multirresistente | 667 (1,0) | 25 (0,1) | 110 (0,4) | 317 (1,8) | 1.004 (0,72) |
| Pacientes con dispositivos | |||||
| Ventilación mecánica invasiva | 28.567 (43,6) | 2.156 (7,7) | 17.268 (61,6) | 12.635 (71,7) | 60.626 (43,6) |
| Ventilación mecánica no invasiva | 8.628 (13,2) | 1.197 (4,3) | 985 (3,5) | 1.007 (5,7) | 11.817 (8,5) |
| Traqueotomía | 5.581 (8,5) | 286 (1,0) | 1.102 (3,9) | 1.900 (10,8) | 8.869 (6,4) |
| Reintubación | 1.504 (2,3) | 108 (0,4) | 587 (2,1) | 579 (3,9) | 2.878 (2,1) |
| Catéter venoso central | 47.927 (73,2) | 6.756 (24,2) | 24.599 (87,7) | 15.698 (89,1) | 94.980 (68,3) |
| Catéter arterial | 25.823 (39,5) | 2.766 (9,9) | 19.481 (69,5) | 10.883 (61,8) | 58.967 (42,4) |
| Sonda urinaria | 52.389 (80,0) | 6.834 (24,5) | 26.290 (93,7) | 16.596 (94,2) | 102.109 (73,5) |
| Sonda nasogástrica | 28.753 (43,9) | 1.942 (7,0) | 14.039 (50,1) | 12.747 (72,4) | 57.481 (41,4) |
| Nutrición enteral | 16.169 (24,7) | 975 (3,5) | 2.192 (7,8) | 4.332 (24,6) | 23.668 (17,0) |
| Nutrición parenteral | 7.288 (11,1) | 247 (0,9) | 3.551 (12,7) | 6.177 (35,1) | 17.263 (12,4) |
| Derivación ventricular | 1.339 (2,0) | 13 (0,0) | 260 (0,9) | 676 (3,8) | 2.344 (1,6) |
| Depuración extrarrenal | 4.500 (6,9) | 344 (1,2) | 747 (2,7) | 1.231 (7,0) | 6.822 (4,9) |
| Pacientes con infecciones | |||||
| Infección comunitaria | 14.836 (22,7) | 673 (2,4) | 363 (1,3) | 3.088 (17,5) | 18.960 (13,6) |
| Infección extra-UCI | 6.820 (10,4) | 328 (1,2) | 1.166 (4,2) | 3.680 (20,9) | 11.994 (8,6) |
| Infección intra-UCI | 10.064 (15,4) | 949 (3,4) | 2.179 (7,8) | 3.868 (22,0) | 17.060 (12,3) |
| Otro tipo de infección o desconocido | 434 (0,7) | 37 (0,1) | 26 (0,1) | 143 (0,8) | 640 (0,5) |
| Pacientes con antibióticos | |||||
| Antibióticos para infecciones comunitarias | 19.725 (30,1) | 1.054 (3,8) | 486 (1,7) | 4.016 (22,8) | 25.281 (18,2) |
| Antibióticos para infecciones extra-UCI | 10.744 (16,4) | 585 (2,1) | 1.826 (6,5) | 5.171 (29,4) | 18.526 (13,2) |
| Antibióticos para infecciones intra-UCI | 10.486 (16,0) | 1.063 (3,8) | 2.238 (8,0) | 3.769 (21,4) | 17.535 (12,6) |
| Antibióticos profilácticos | 9.889 (15,1) | 629 (2,3) | 11.893 (42,4) | 4.304 (24,4) | 26.715 (19,2) |
| Antibióticos para profilaxis quirúrgica | NA | NA | 8.110 (28,9) | 1.865 (10,6) | – |
Comparación de porcentajes. Chi al cuadrado. Diferencia en todas las variables con p < 0,001.
BLEE: betalactamasas de espectro extendido; NA: no aplicable; SARM: Staphylococcus aureus resistente a meticilina; UCI: Unidad de Cuidados Intensivos.
Hay una mayor proporción de pacientes ingresados por infecciones comunitarias asociadas a patología médica no coronaria (22,7%) y quirúrgica urgente (17,5%) que a patología coronaria2,4 y cirugía programada (1,3%). Tanto el porcentaje de pacientes con infecciones nosocomiales aparecidas fuera de la UCI, como el porcentaje de pacientes con infecciones aparecidas durante el ingreso en la UCI, fueron más frecuentes de forma significativa (p < 0,001) para los PQU que para cualquiera de los otros grupos. Los porcentajes de pacientes con utilización de antibióticos siguen la misma pauta que la descrita para las infecciones, con la particularidad del empleo de antibióticos como profilaxis quirúrgica (tabla 3).
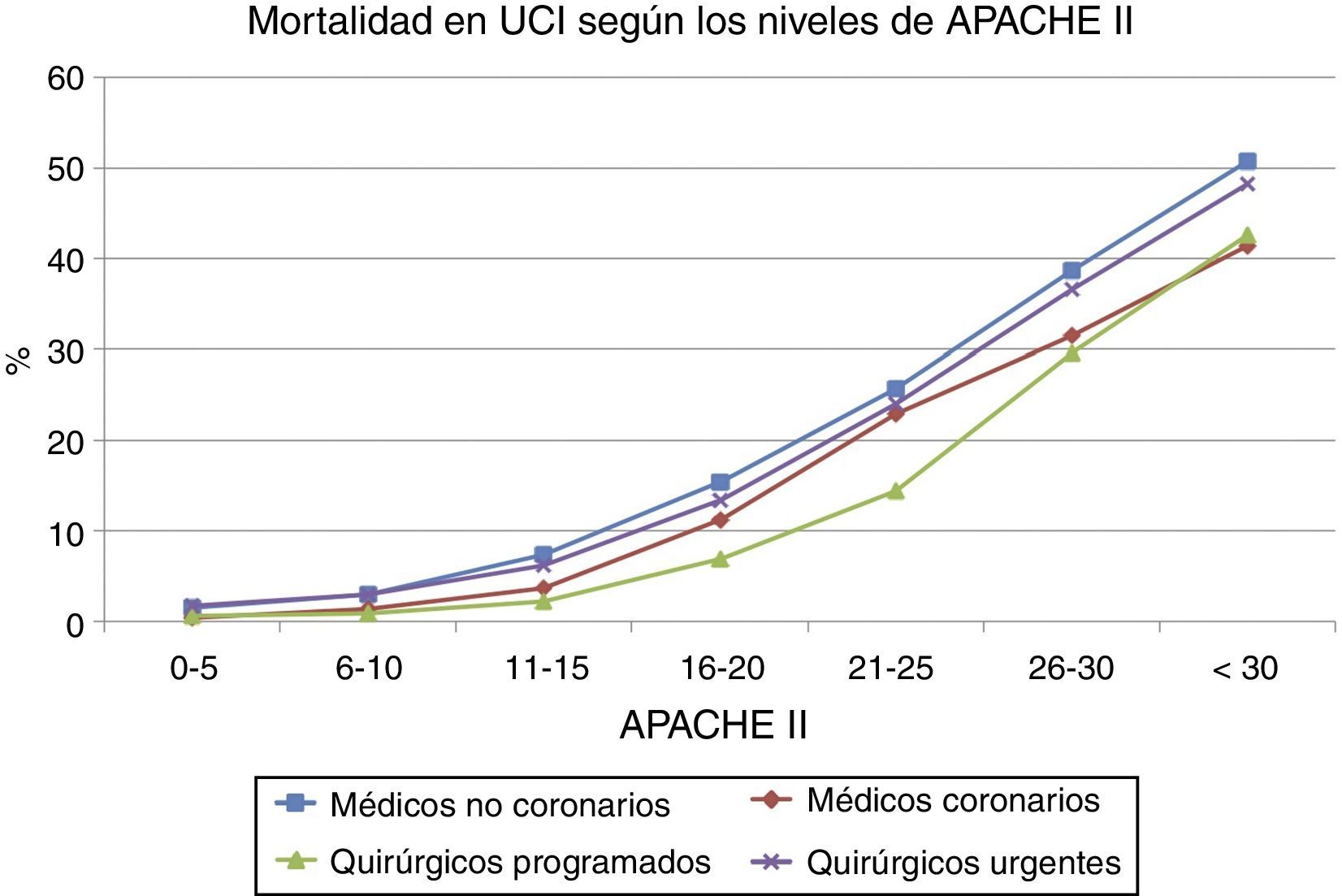
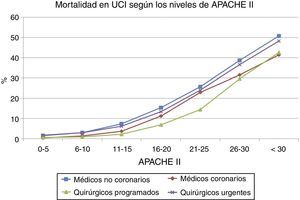
En la figura 1 se representan las diferencias en la mortalidad según el APACHE II estratificado entre los PMNC, PMC, PQP y PQU. La mortalidad en todos los estratos de APACHE II es inferior en PQP y PMC, mientras que es más próxima en PMNC y PQU. La capacidad discriminatoria (fallecimiento en la UCI) de la escala APACHE II medida por curvas ROC es superior para PM coronarios con un área de 0,860 (IC del 95%, 0,848-0,872) que para los pacientes quirúrgicos programados con un área de 0,824 (IC del 95%, 0,811-0,837), seguido de PMNC 0,787 (IC del 95%, 0,783-0,792) y de la correspondiente a los PQU: 0,777 (IC del 95%, 0,768-0,787).
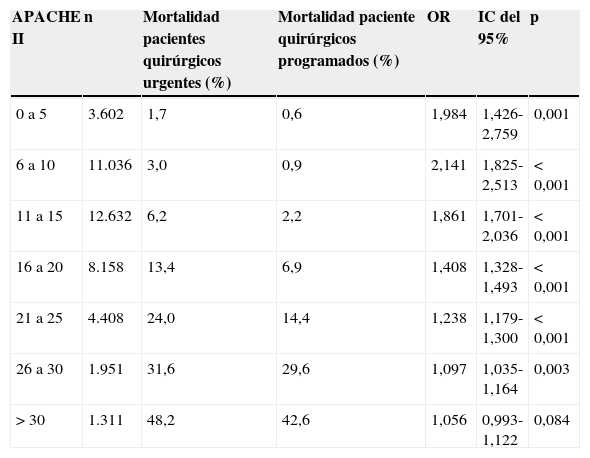
Si consideramos solamente a los pacientes cuyo motivo de ingreso en la UCI es quirúrgico, estratificados por el APACHE II, el riesgo de fallecimiento si la cirugía es urgente con respecto a los pacientes con cirugía programada es significativamente superior, OR: 1,971 (IC del 95%, 1,825-2,134; p < 0,001) (estadístico de Mantel-Haenszel). Este aspecto se muestra en la tabla 4, en la que se describen las diferencias en mortalidad por cada estrato de APACHE II entre pacientes ingresados por cirugía urgente o programada. La mayor diferencia corresponde a los pacientes con APACHE II entre 6 y 10: OR: 2,141, IC del 95%, 1,825-2,513 (p < 0,001), y la menor (de los que alcanzan significación estadística) a los pacientes con APACHE II entre 26 y 30: OR: 1,097, IC del 95%, 1,035-1,164 (p=0,003). Solamente en aquellos pacientes con APACHE II superior a 30 las diferencias no alcanzan significación estadística.
Comparación de los porcentajes de mortalidad de los pacientes ingresados tras cirugía urgente o programada, estratificados por los niveles de APACHE II
| APACHE II | n | Mortalidad pacientes quirúrgicos urgentes (%) | Mortalidad paciente quirúrgicos programados (%) | OR | IC del 95% | p |
|---|---|---|---|---|---|---|
| 0 a 5 | 3.602 | 1,7 | 0,6 | 1,984 | 1,426-2,759 | 0,001 |
| 6 a 10 | 11.036 | 3,0 | 0,9 | 2,141 | 1,825-2,513 | < 0,001 |
| 11 a 15 | 12.632 | 6,2 | 2,2 | 1,861 | 1,701-2,036 | < 0,001 |
| 16 a 20 | 8.158 | 13,4 | 6,9 | 1,408 | 1,328-1,493 | < 0,001 |
| 21 a 25 | 4.408 | 24,0 | 14,4 | 1,238 | 1,179-1,300 | < 0,001 |
| 26 a 30 | 1.951 | 31,6 | 29,6 | 1,097 | 1,035-1,164 | 0,003 |
| > 30 | 1.311 | 48,2 | 42,6 | 1,056 | 0,993-1,122 | 0,084 |
Este trabajo aporta información poco conocida sobre las características de los pacientes no seleccionados que ingresan en las UCI de España recogidos durante un periodo de 6 años, haciendo una comparación entre los pacientes cuyo motivo de ingreso en la UCI es médico y los ingresados en el postoperatorio inmediato. Se aporta además información sobre las características de los hospitales y las Unidades en las que ingresan esos pacientes, incluyendo el área geográfica.
Puesto que el ENVIN-HELICS es de carácter voluntario, podría reflejar de manera parcial la realidad del case-mix de los pacientes críticos, pero teniendo en cuenta que los Servicios de Medicina Intensiva representan el 71% de las camas de cuidados críticos del país y que en el ENVIN-HELICS participan el 79% de los 237 Servicios de Medicina Intensiva registrados1, creemos que el presente análisis refleja, si no totalmente, sí una amplia mayoría del case-mix de pacientes críticos en España. Los datos aportados constituyen el mayor registro de pacientes críticos no seleccionados realizado en nuestro país, datos que se reflejan en los informes anuales que son de libre acceso en http://hws.vhebron.net/envin-helics/index.asp.
Los PMNC constituyen el porcentaje más elevado de ingresos en la UCI (47,1%) con estancia prolongada y alta mortalidad (16,6%), por lo tanto, son pacientes que consumen (de forma global) la mayor parte de los recursos de las UCI en nuestro país. Es destacable el comportamiento de aquellos pacientes ingresados en la UCI tras una cirugía urgente (aquella que se indica con menos de 24 h hasta la realización del procedimiento quirúrgico), ya que son pacientes más graves, con mayor estancia en la UCI y que precisan más dispositivos invasivos para su tratamiento.
La proporción de PM y pacientes quirúrgicos varía ampliamente en los diferentes registros, oscilando entre un 60% de pacientes quirúrgicos en Dinamarca15, 31,7-36,5% en EE. UU.16,17, 42,8% en Reino Unido o 37,3% en el registro realizado por Iachipino et al. en UCI europeas, siendo el 15,7% tras cirugía electiva y el 21,6% tras cirugía urgente18. Según los datos reflejados en el registro ENVIN-HELICS, en las UCI españolas ingresa un mayor porcentaje de pacientes con patología médica (67, 2%) que quirúrgica (32,8%: 20,2% electivos y 12,7% urgentes). Asimismo, predominan los pacientes ingresados en hospitales de más de 500 camas (57,6%) con UCI polivalentes (87%), con 11 a 20 camas por Unidad como tamaño más frecuente (40,5%). Los pacientes quirúrgicos son sometidos a más procedimientos terapéuticos invasivos que el conjunto de los PM. Son los pacientes ingresados en el postoperatorio de cirugía urgente los que requieren más técnicas invasivas, lo que se traduce en una mayor proporción de infecciones nosocomiales (22,8%) y requerimiento de tratamientos antibióticos para infecciones nosocomiales, tanto ocurridas en el hospital como en la propia UCI.
La comparación de mortalidad estratificada por la gravedad es superior en los PQU que en los PQP en casi todos los niveles, lo que se ha descrito en otras series18. De hecho, se ha recomendado que en pacientes sometidos a cirugía urgente el APACHE II debe ser calculado previo a la cirugía19, lo que sugiere que estos pacientes deben ser considerados como de mayor gravedad que la aparente en el momento de ingreso en la UCI y, por tanto, se debe extremar sus cuidados y sopesar cuidadosamente el empleo de recursos.
Es evidente que dentro del conjunto de pacientes cuyo motivo de ingreso es no quirúrgico hay una gran miscelánea de case-mix, constituyendo los pacientes coronarios un grupo muy numeroso (29,8%) del total de los PM. La mortalidad, la estancia y las complicaciones de los pacientes con patología coronaria son menores que en el resto de los pacientes no quirúrgicos, razón por la cual se ha decidido separar a estos pacientes en el presente artículo.
Las limitaciones del estudio vienen marcadas por el carácter voluntario y multicéntrico del registro. No se han tenido en cuenta políticas de limitación de esfuerzo terapéutico o de altas a otras Unidades de Cuidados Intermedios, lo que puede modificar tanto el porcentaje de pacientes fallecidos como el tiempo de estancia en la UCI. A pesar de abarcar un considerable número de años, se ha dado por supuesto que otros factores que pueden influir poderosamente en la mortalidad o en la estancia no se han modificado. Otra limitación tiene que ver con el hecho de que las Unidades que han participado cada año han variado, aunque existe un número considerable de UCI que se han mantenido en todos los años de este análisis. Se ha utilizado la escala APACHE II por ser empleada de manera rutinaria en nuestro país, aunque quizá no sea la mejor de las escalas de gravedad actualmente en uso20,21, pero el amplísimo número de registros compensa la variabilidad interindividual en las observaciones. Por otro lado, la definición de cirugía urgente no deja de ser arbitraria (indicación quirúrgica en menos de 24 h) aunque es también la que se emplea en otros estudios españoles22.
Finalmente, y dado que las escalas pronósticas y predictoras de mortalidad se basan en mortalidad intrahospitalaria, utilizar en las comparaciones la mortalidad intra-UCI podría considerarse otra limitación. Sin embargo, se ha decidido emplear este valor por ser más fiable en esta base de datos (se trata de un dato obligatorio de rellenar, al contrario que la mortalidad hospitalaria). Por el contrario, el mayor valor de este estudio es el elevadísimo número de pacientes registrados en los años en que se ha realizado este análisis y que constituye una representación fiable del case mix de nuestros pacientes.
En resumen, se presentan datos relativos al case-mix de los pacientes ingresados en las UCI entre los años 2006 y 2011 registrados en el registro ENVIN-HELICS. Los pacientes que ingresan en una UCI en el postoperatorio de cirugía no electiva y aquellos PMNC son los pacientes más graves. Mientras que son los PMNC los que presentan mayor mortalidad, son los PQU los que precisan mayor estancia, requieren más dispositivos invasivos para su tratamiento y presentan más complicaciones infecciosas. Asimismo, la mortalidad de pacientes ingresados tras cirugía urgente excede a la comparable por el nivel de APACHE II con los PQP.
Así, este estudio puede servir como referencia a la hora de derivar recursos a las UCI españolas, en función del tipo hospitalario, de las especialidades disponibles y de la patología de los pacientes atendidos. Otra aplicación práctica a tener en cuenta es que, a mismo valor de APACHE II, no se debe subestimar la mortalidad probable en los PQU. Es nuestra opinión que el seguimiento del perfil poblacional de los pacientes ingresados en UCI debe ser de carácter continuo y actualizado, ya que la evolución de la medicina actual puede hacer que estas características cambien constantemente.
FinanciaciónEl registro ENVIN-HELICS ha sido financiado parcialmente y en distintos periodos por la Agencia de Calidad del Ministerio de Sanidad, Política Social e Igualdad y Aventis, Novartis y Pfizer.
Conflicto de interesesLos autores han declarado no tener ningún conflicto de intereses en la realización de este estudio.
Los autores agradecen su colaboración y la facilitación de datos a los directores/coordinadores del proyecto ENVIN, así como a todos aquellos compañeros que, de forma voluntaria, mantienen a diario viva esta iniciativa.