Analizar los factores contribuyentes (FC) que intervienen en la aparición de incidentes relacionados con la seguridad del paciente crítico.
DiseñoAnálisis post hoc del estudio SYREC.
ÁmbitoUn total de 79 servicios de Medicina Intensiva.
PacientesUn total de 1.017 pacientes, de los que se incluyeron 591 en los que se notificó al menos un incidente.
Variables de interés principalesFC categorizados según una adaptación del modelo propuesto por la National Patient Safety Agency del Reino Unido. Tipo, clase y gravedad de los incidentes relacionados con la seguridad del paciente.
ResultadosSe notificaron 2.965 FC (1.729 se comunicaron en incidentes sin daño y 1.236 en eventos adversos). El grupo de FC más frecuente fue el relacionado con el paciente. Los FC relacionados con el profesional se notificaron más en los incidentes sin daño. En cambio, los relacionados con la tarea se comunicaron más en los eventos adversos. Se declararon FC en todas las clases de incidentes. La mayoría de FC se notificaron en los incidentes menos graves aunque los FC relacionados con el paciente se asociaron a incidentes de mayor gravedad. Los incidentes que se asociaron a los FC relacionados con el profesional se consideraron evitables y los FC relacionados con el paciente, inevitables.
ConclusionesLos FC relacionados con el paciente fueron los más frecuentes y se relacionaron con los incidentes más graves y considerados inevitables. Los relacionados con el profesional se notificaron en las categorías menos graves y se consideraron evitables. La identificación de FC fue más frecuente en los incidentes sin daño.
To explore contributing factors (CF) associated to related critical patients safety incidents.
DesignSYREC study pos hoc analysis.
SettingA total of 79 Intensive Care Departments were involved.
PatientsThe study sample consisted of 1.017 patients; 591 were affected by one or more incidents.
Main variablesThe CF were categorized according to a proposed model by the National Patient Safety Agency from United Kingdom that was modified. Type, class and severity of the incidents was analyzed.
ResultsA total 2,965 CF were reported (1,729 were associated to near miss and 1,236 to adverse events). The CF group more frequently reported were related patients factors. Individual factors were reported more frequently in near miss and task related CF in adverse events. CF were reported in all classes of incidents. The majority of CF were reported in the incidents classified such as less serious, even thought CF patients factors were associated to serious incidents. Individual factors were considered like avoidable and patients factors as unavoidable.
ConclusionsThe CF group more frequently reported were patient factors and was associated to more severe and unavoidable incidents. By contrast, individual factors were associated to less severe and avoidable incidents. In general, CF most frequently reported were associated to near miss.
El entorno del paciente crítico es extremadamente complejo. En los servicios de Medicina Intensiva (SMI), factores como la gravedad de los pacientes, las barreras de comunicación, los procedimientos diagnósticos y terapéuticos invasivos1, así como el volumen de información que se maneja, propician la aparición de incidentes relacionados con la seguridad del paciente2.
Aunque no todos los incidentes relacionados con la atención sanitaria que ocurren en los SMI llegan a afectar a los pacientes, algunos pueden causar un daño temporal que requiere observación y cuidados adicionales, prolongando el tiempo de hospitalización y, en ocasiones, causando un daño permanente o incluso el fallecimiento3.
En este sentido, se deben subrayar 2 aspectos. El primero, que la mayoría de los incidentes detectados en los SMI son evitables4. El segundo, que aunque los errores pueden producirse en todas las áreas del hospital, los pacientes ingresados en los SMI son más vulnerables, y las consecuencias revisten mayor gravedad5,6.
En el ámbito de la seguridad del paciente se admite que la mayoría de los incidentes relacionados con la atención sanitaria ocurren tras errores activos de los profesionales, favorecidos por factores latentes del sistema. El análisis de estos, aplicados a la seguridad clínica, ha sido llevado a cabo basándose en los resultados de los análisis de la seguridad en otros campos, por ejemplo, el de la aviación7.
Una aproximación moderna de las instituciones que pretenda abordar de forma efectiva la seguridad de los pacientes con la intención de reducir la incidencia de los incidentes relacionados con la atención sanitaria, debe implicar el conocimiento de las causas que subyacen en la aparición de los mismos, y de sus factores contribuyentes (FC)8. Además, el conocimiento profundo de estos permitirá separar aquellos factores que influyen en un incidente aislado de aquellos que son comunes a los incidentes de una determinada institución o servicio9.
La clasificación sistemática de los factores FC y su análisis debería permitir el desarrollo de estrategias orientadas a mejorar las defensas y los fallos del sistema. En España no existe información exhaustiva acerca de los incidentes relacionados con la atención sanitaria en el ámbito del enfermo crítico y aún se aprecian más carencias cuando nos referimos a los factores que contribuyen a su aparición10. Por este motivo, a través de un convenio de colaboración entre el Ministerio de Sanidad y Política Social y la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC), se desarrolló el estudio multicéntrico Seguridad y Riesgo en el Enfermo Crítico (SYREC) cuyo objetivo principal consistió en estimar la incidencia de eventos adversos (EA) e incidentes sin daño (ISD) en el ámbito de la medicina intensiva, clasificarlos y evaluar su impacto y evitabilidad11. Los resultados de dicho estudio han sido publicados recientemente4.
El objetivo del presente estudio es analizar los factores que contribuyen a la aparición de ISD y EA en el paciente crítico y estudiar su relación con la clase, gravedad y evitabilidad de los incidentes relacionados con la atención sanitaria, a partir de los resultados del estudio SYREC.
Material y métodosDiseño: análisis post hoc del estudio SYREC (estudio multicéntrico, observacional, de cohortes, prospectivo, con un período de seguimiento de 24 h que tuvo lugar en los SMI).
Criterios de inclusión: todos los pacientes ingresados en los SMI participantes durante el periodo de observación. Se incluyó a los que ingresaron, fueron dados de alta o fallecieron durante el periodo de estudio.
Variables y mediciones:
- a)
Principal, FC notificados: se analizó la frecuencia, incidencia y tipo de FC. Para la categorización de los FC se utilizó una adaptación del modelo propuesto por la National Patient Safety Agency (NPSA) del Reino Unido12. Los FC se clasificaron en 8 grupos: factores individuales del profesional, factores de equipo y sociales, factores de comunicación, factores ligados a la tarea, factores ligados a equipamiento y recursos, condiciones de trabajo, factores del paciente y factores relacionados con el entrenamiento y educacionales. Dentro de cada grupo de FC, a su vez, se pudieron seleccionar uno o varios subfactores. Para cada incidente relacionado con la seguridad del paciente (IRSP) notificado, el notificante podía considerar uno o más grupos de FC y, dentro de ellos, uno o varios subfactores relacionados.
- b)
Secundarias, tipos de incidentes relacionados con la atención sanitaria: Se incluyeron los ISD y EA ocurridos, detectados y notificados durante el periodo de observación en la unidad, así como aquellos ocurridos fuera de la unidad pero que constituyeron el motivo de ingreso en la misma. ISD: incidente que no causa daño al paciente, bien porque no le alcanza o, aun haciéndolo, no tiene consecuencias. EA: todo incidente imprevisto e inesperado notificado por los profesionales que ha causado lesión o incapacidad o prolongación de estancia o fallecimiento, como consecuencia de la atención sanitaria y no relacionado con la evolución o posibles complicaciones de la enfermedad de base del paciente.
Clase de incidente (clasificación adoptada por los autores basada en la bibliografía): los incidentes se clasificaron en 11 clases: 1) medicación; 2) transfusiones de sangre y derivados; 3) vía aérea y ventilación mecánica; 4) accesos vasculares, sondas, tubos, drenajes y sensores; 5) fallo de aparatos y equipos médicos; 6) error diagnóstico; 7) pruebas diagnósticas; 8) cuidados de enfermería; 9) procedimientos; 10) infección nosocomial; 11) incidentes relacionados con la cirugía.
Gravedad del incidente: para su análisis se utilizó una adaptación de la clasificación de errores de medicación del grupo Ruiz-Jarabo13. Los cambios introducidos afectaron a las categorías A y B, que se unificaron. Debido a la dificultad, para valorar en muchas ocasiones las consecuencias del incidente se añadió una nueva categoría, la D (tabla 1).
Categorías de gravedad de los incidentes según la clasificación
| Incidente sin daño |
| Categoría A: circunstancias o situaciones con capacidad de producir un incidente pero que no llegan a producirlo por descubrirse y solucionarse antes de llegar al paciente |
| Categoría B: el incidente alcanzó al paciente y no le causó daño. No requirió monitorización ni intervención |
| Categoría C: el incidente alcanzó al paciente y no le causó daño, pero precisó monitorización o intervención para comprobar que no le había causado daño |
| Evento adverso |
| Categoría D: el incidente causó un daño imposible de determinar |
| Categoría E: el incidente contribuyó o causó daño temporal al paciente y precisó intervención |
| Categoría F: el incidente contribuyó o causó daño temporal al paciente y precisó o prolongó la hospitalización |
| Categoría G: el incidente contribuyó o causó daño permanente al paciente |
| Categoría H: el incidente comprometió la vida del paciente y se precisó intervención para mantener su vida |
| Categoría I: el incidente contribuyó o causó la muerte del paciente |
Fuente: Adaptado de la «Clasificación de errores de medicación del grupo Ruiz-Jarabo» Otero-López et al.13.
Evitabilidad del incidente: de acuerdo con la valoración del observador, los ISD y EA se clasificaron en: sin duda evitable, posiblemente evitable, posiblemente inevitable e inevitable.
Procedimiento: se invitó a participar a todas los SMI de España (220 unidades). Para ello se utilizó la página web de la SEMICYUC, el correo electrónico o el ordinario. Participaron finalmente 79 unidades. Tras confirmar la aceptación para participar en el estudio, en cada unidad se designaron 2 coordinadores (un médico y un enfermero), a los que se les envió un documento con el diseño e instrucciones del estudio con el objetivo de estandarizar los criterios de inclusión y recogida de datos. Se envió también material de apoyo y formativo a todos los profesionales de las unidades antes del inicio del estudio.
Para la recogida de datos se elaboró un cuestionario que se distribuyó en formato papel. El día del estudio, todos los médicos, enfermeros y auxiliares cumplimentaron de forma voluntaria y anónima los cuestionarios correspondientes. Los coordinadores de cada centro comprobaron la correcta cumplimentación, introdujeron los datos en un formato electrónico y los environ por correo electrónico a los investigadores principales del estudio.
Control de calidad de la recogida de datos: todos los incidentes comunicados fueron revisados de forma individual por los investigadores principales del estudio. Posteriormente, se celebró una reunión de consenso para revisar los discrepantes y decidir su inclusión o exclusión, así como para reclasificar aquellos que se consideraron incorrectamente clasificados.
Análisis estadístico: se realizó un análisis descriptivo de todas las variables incluidas en el estudio. Las variables cualitativas se presentan mediante distribución de frecuencias. En el caso de las variables cuantitativas se utilizó la media y la desviación estándar (DE) como medida de dispersión, o la mediana y rango intercuartil (RIQ), en caso de distribuciones asimétricas. En el análisis bivariante, para explorar la posible asociación entre las variables cualitativas se empleó el test de ji cuadrado. La comparación de medias para 2 grupos independientes se llevó a cabo mediante el test de la t de Student para muestras independientes y mediante el análisis de la varianza para más de 2 medias, en ambos casos cuando las variables se distribuyeron normalmente, de forma previa al estudio de la homogeneidad de varianzas. En los casos de distribución asimétrica, se utilizó el test de la mediana como test de contraste de hipótesis. Para el procesamiento de los datos recopilados en los formularios, se utilizó una base de datos Access y para su posterior análisis estadístico, el programa SPSS (versión 19.0).
Confidencialidad y aspectos éticos: debido a que el estudio fue observacional y no se realizó ninguna intervención, se consideró innecesario solicitar un consentimiento informado. El estudio ha sido aprobado por el Comité Ético de Investigación Clínica de Aragón. Cada SMI se responsabilizó de obtener los permisos necesarios a nivel local. En virtud de la ley orgánica 15/1999 de protección de datos de carácter personal14 y de la ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica15, se mantuvo el anonimato del paciente y el personal implicado en los incidentes respecto a los datos recogidos y enviados. Los resultados de este estudio no fueron vinculantes ni para los profesionales ni para los pacientes de forma directa y se ha decidido publicar tanto los resultados positivos como los de carácter negativo.
ResultadosParticiparon en el estudio 79 SMI pertenecientes a 76 hospitales. Se incluyó a 1.017 pacientes. De estos, en 591 (58%) se notificó al menos un incidente. Durante el periodo de estudio se notificaron un total de 1.424 IRSP: 943 ISD (66%) y 481 EA (44%). En 1.247 IRSP (87,57%), se comunicaron uno o más FC.
Factores contribuyente notificadosSe notificaron un total de 2.965 FC, 1.729 (58,31%) se comunicaron en 943 ISD y 1.236 (41,69%) en 481 EA, lo que supone una mediana de un FC por cada ISD (RIQ 1-2) y de 2,00 FC por cada EA (RIQ 1-3), p < 0,001. En un 12,7% de ISD y un 11,9% de EA no se notificaron FC.
Los grupos de FC notificados con más frecuencia fueron los relacionados con el paciente (21,9%), seguidos de las condiciones de trabajo (19,9%), y los referidos a los factores individuales del profesional (19,4%). En la tabla 2 se señalan las frecuencias de notificación de cada grupo de FC. En ella se describen también los subfactores más frecuentes señalados en cada grupo de FC y sus principales caraterísticas. Es destacable que dentro del grupo de FC relacionados con el paciente, la complejidad y la gravedad fueron las circunstancias más frecuentemente indicadas.
Características de los FC distribuidos por grupos
| Grupo de FC | Porcentajes de FC | Factores más notificados dentro de cada grupo de FC (%) | Clases de incidentes relacionados con cada grupo de FC (%) | Tipos de incidentes relacionados con cada grupo de FC (%) | Evitabilidad de los IRSP |
|---|---|---|---|---|---|
| Individuales del profesional | 19,4 | Factores cognitivos (8,9)Estrés (5,5)Falta de motivación (2,7) | Medicación (33,6)Pruebas diagnósticas (32,6)Transfusiones (28,6) | ISD (79,4)EA (20,6) | Evitables |
| De equipo y sociales | 1,4 | Roles no definidos (0,9)Falta de liderazgo (0,5)(-) | Pruebas diagnósticas (4,8)Procedimientos (4,4)Vía aérea y VM (3,8) | ISD (61,9)EA (38,1) | En todas las categorías |
| De comunicación | 4,9 | Órdenes verbales ambiguas (2,3)Órdenes mal dirigidas (0,6)Falta de compresión (1,4) | Medicación (14,8)Error diagnóstico (11,5)Pruebas diagnósticas (10,4) | ISD (80,7)EA (19,3) | Evitables |
| Ligados a la tarea | 8,4 | Ausencia de protocolos (4,3)No adhesión a protocolos (2,3)Protocolos no actualizados (1,1) | Infección nosocomial (20,4)Error diagnóstico (15,3)Cuidados (14,5) | ISD (42,6)EA (57,4) | Evitables |
| Formación y entrenamiento | 15,2 | Falta de supervisión (4,9)Falta de entrenamiento (4,5)Falta de conocimientos (5,6) | Procedimientos (20,5)Error diagnóstico (23,1)Accesos vasculares (16,5) | ISD (56,4)EA (43,6) | Evitables |
| Equipamiento y recursos | 8,9 | Funcionamiento incorrecto (4,7)Mantenimiento inadecuado (1,7)Situación incorrecta (0,7) | Aparatos (46,3)Procedimientos (8)Cuidados (5,8) | ISD (82,9)EA (17,1) | No evitables |
| Condiciones de trabajo | 19,9 | Excesivas cargas de trabajo (6,9)Presión de tiempo (3,9)Personal nuevo (2,2) | Transfusiones (46,3)Error diagnóstico (26,9)Medicación (20,3) | ISD (59,8)EA (40,2) | Evitables |
| Del paciente | 21,9 | Complejidad (10,4)Gravedad (8,7)Alteración del comportamiento (1,8) | Cirugía (65,6)Infección nosocomial (48,3)Vía aérea y VM (29,1) | ISD (30,4)EA (69,6) | No evitables |
EA: evento adverso; FC: factores contribuyentes; IRSP: incidentes relacionados con la seguridad del paciente; ISD: incidente sin daño; VM: ventilación mecánica.
Los grupos de FC de equipamiento y recursos, comunicación e individuales del profesional se notificaron más en los ISD (82,9; 80,7 y 79,4%, respectivamente). Por el contrario, los grupos de FC relacionados con el paciente, la tarea y la formación y el entrenamiento se comunicaron más en los EA (69,6; 57,4 y 43,6, respectivamente) (tabla 2).
Factores contribuyentes notificados en función de la clase de incidentes relacionados con la seguridad del pacienteSe declararon incidentes en las 11 clases de incidentes consideradas. La clase de incidentes con mayor porcentaje de FC notificados fueron las relacionados con el error diagnóstico (93,7%; 16 incidentes relacionados con la atención sanitaria, solo un incidente sin FC) y con la cirugía (93,6%; 47 incidentes relacionados con la atención sanitaria, solo 3 incidentes sin FC). Por el contrario, la clase de incidentes con menor porcentaje de FC notificados fueron los relacionados con la transfusión (80%). Aunque es preciso señalar que solo se señalaron 5 incidentes en esta categoría.
En la tabla 2 se señalan las clases de incidentes relacionadas con cada grupo de FC. Dentro del grupo de FC del paciente, las clases de incidentes más frecuentes se relacionaron con aspectos quirúrgicos. En cambio, las condiciones de trabajo y los factores individuales del profesional se relacionaron más frecuentemente con incidentes transfusionales y de la medicación.
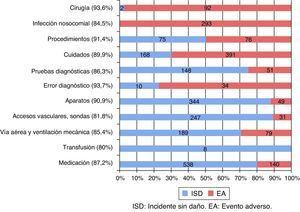
Por otro lado, en la figura 1 se resume la distribución de los FC comunicados según la clase y tipo de incidente. Es destacable que todos los FC notificados en relación con la transfusión fueron en ISD. En cambio, el 97,9% de los FC notificados en los incidentes quirúrgicos fueron en EA.
Grupos de factores contribuyentes en relación con el profesional que notificóDe los 2.965 FC notificados, 1.627 fueron notificados por enfermería, 896 por médicos del staff, 259 por médicos residentes, 156 por auxiliares de enfermería y 27 por otras categorías profesionales. En general, los médicos fueron los profesionales que más frecuentemente notificaron los FC del grupo relacionado con el paciente (32,1%) y, por el contrario, los que menos frecuentemente señalaron los grupos de FC individuales del profesional (11,4%) y del equipamiento y recursos (3,3%). Además, los médicos residentes fueron los profesionales que menos incidentes con FC relacionados con las condiciones de trabajo notificaron (10,4%). En la tabla 3 se muestra el número de FC notificados por grupos de factores y persona que notifica.
Distribución de los grupos de FC según el profesional que notifica
| DUE, n (%) | Médico staff, n (%) | Médico residente, n (%) | Auxiliar enfermería, n (%) | Otro, n (%) | |
|---|---|---|---|---|---|
| Individuales del profesional | 354 (21,7) | 102 (11,4) | 66 (25,5) | 45 (28,8) | 8 (29,6) |
| De equipo y sociales | 23 (1,4) | 14 (1,5) | 5 (1,9) | 0 | 0 |
| De comunicación | 108 (6,6) | 20 (2,2) | 12 (4,6) | 5 (3,2) | 0 |
| Ligados a la tarea | 126 (7,7) | 83 (9,7) | 30 (11,6) | 10 (6,4) | 0 |
| Formación y entrenamiento | 228 (14) | 162 (18,1) | 33 (12,7) | 23 (14,7) | 4 (14,8) |
| Equipamiento y recursos | 189 (11,6) | 30 (3,3) | 24 (9,3) | 20 (12,8) | 0 |
| Condiciones de trabajo | 327 (20,1) | 197 (21,9) | 27 (10,42 | 34 (21,9) | 7 (25,9) |
| Del paciente | 272 (16,7) | 288 (32,1) | 62 (23,9) | 19 (12,8) | 8 (29,6) |
| Total | 1.627 | 896 | 259 | 156 | 27 |
FC: factores contribuyentes.
La mayoría de los FC (2.011; 67,8%) se notificaron en los incidentes clasificados como menos graves (categorías A y D), mientras que 954 (32; 2%) fueron notificados en las categorías más graves (E-I). El grupo de FC que se relacionó con una mayor gravedad del IRSP fue el relacionado con el paciente.
Grupos de factores contribuyentes en relación con la evitabilidad del incidenteSe notificaron 2.535 FC en 1.136 incidentes relacionados con la seguridad del paciente clasificados como «sin duda evitables» o «posiblemente evitables» y 430 FC en 288 incidentes clasificados como «posiblemente inevitables» o «sin duda inevitables». En la tabla 4 se presenta la distribución de FC notificados por grupos de FC y evitabilidad del incidente. El grupo de FC individual del profesional y las condiciones de trabajo se relacionan con IRSP evitables. En cambio, los grupos de FC del paciente y equipamiento y recursos se señalan en relación con IRSP inevitables.
Distribución de FC notificados según la evitabilidad del incidente
| Sin duda evitable | Posiblemente evitable | Posiblemente inevitable | Sin duda inevitable | Total | |||||
|---|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | n | % | n | |
| Del profesional | 401 | 69,74 | 154 | 26,7 | 17 | 2,96 | 3 | 0,52 | 575 |
| De equipo | 31 | 73,81 | 10 | 23,81 | 0 | 0,00 | 1 | 2,38 | 42 |
| De comunicación | 109 | 75,17 | 32 | 22,07 | 2 | 1,38 | 2 | 1,38 | 145 |
| Ligados a la tarea | 100 | 40,16 | 124 | 49,80 | 17 | 6,83 | 8 | 3,21 | 249 |
| Formación y entrenamiento | 259 | 57,56 | 181 | 40,22 | 6 | 1,33 | 4 | 0,89 | 450 |
| Equipamiento y recursos | 126 | 47,91 | 79 | 30,04 | 41 | 15,59 | 17 | 6,46 | 263 |
| Condiciones de trabajo | 354 | 59,80 | 218 | 36,82 | 19 | 3,21 | 1 | 0,17 | 592 |
| Del paciente | 106 | 16,33 | 251 | 38,67 | 243 | 37,44 | 49 | 7,55 | 649 |
EA: evento adverso; FC: factores contribuyentes; ISD: incidente sin daño.
Los FC que intervienen en la aparición de IRSP han sido escasamente investigados en el ámbito de la Medicina Intensiva.
Hasta el momento, diferentes publicaciones han tratado de aproximarse, fuera del ámbito del paciente crítico, a los FC a través de estudios retrospectivos16–19 o mediante los sistemas de notificación20–23. Más recientemente, basándose en la medicina basada en la evidencia, se ha hecho un esfuerzo por estructurar los FC en grupos que ayuden a comprender la aparición de IRSP24. Lawton et al. señalan en este estudio los fallos activos (falta de seguimiento de las normas y protocolos) junto con los factores individuales (conocimiento y experiencia) y comunicación, como los bloques de FC más frecuentemente implicados en la aparición de IRSP. Los mismos autores destacan una debilidad que puede hacerse extensible a cualquier estudio que obtenga información a través de notificaciones: el profesional que las realiza probablemente no sea un experto en seguridad y puede señalar exclusivamente las causas más cercanas al incidente.
En el estudio que hemos llevado a cabo, basado en un sistema de notificación voluntaria incentivado por los coordinadores, el grupo de FC más frecuentemente notificado fue el ligado al paciente. Este hecho no es sorprendente, al ser los pacientes críticos especialmente vulnerables a sufrir un IRSP por la gravedad inherente a su estado. En segundo lugar, fue notificado el grupo de FC asociado a las condiciones del trabajo. En este sentido, Sanghera et al.25 señalaron las condiciones de trabajo como el principal FC relacionado con errores de medicación en pacientes críticos, seguidas de los factores relacionados con la comunicación.
Los datos de la literatura son heterogéneos. Por ejemplo, estudios basados en sistemas de notificación de incidentes en SMI han señalado como FC más frecuentemente notificados los factores humanos seguidos de los factores sistémicos que incluyen, por ejemplo, los aspectos ambientales del trabajo, el equipamiento y la comunicación, entre otros26. Del mismo modo, y basándose asimismo en un sistema de notificación multicéntrico en diferentes SMI norteamericanas, Holzmueller et al.27 describieron que los FC más frecuentemente asociados a los IRSP fueron los relacionados con la formación y el entrenamiento, seguidos de los relacionados con la comunicación. Probablemente, una de los aspectos determinantes que influyan en la falta de concordancia de los FC sea la metodología empleada en la detección del incidente, pudiendo derivarse interpretaciones diferentes respecto a los FC26.
En nuestro estudio hemos encontrado algunos hallazgos que consideramos interesantes. Por un lado, el número de FC notificados en los EA es superior a los notificados en los ISD. Aunque el mecanismo causal de los incidentes con y sin daño es similar, los profesionales encuentran más FC cuando se ha producido daño al paciente. Este hecho puede interpretarse como una forma de buscar más intensamente la causa de lo sucedido cuando ocurren los EA9. Por otro lado, es relevante señalar que los FC notificados son diferentes si se consideran por separado IDS y EA. En los primeros, los grupos de FC más señalados fueron los factores individuales del profesional seguidos de los factores de comunicación. En cambio, si consideramos los EA, aparecen los grupos de FC relacionados con la tarea y los relacionados con el paciente como los más frecuentes. Conviene señalar que en el grupo de FC relacionados con la tarea se incluyen aspectos tan importantes como la ausencia de protocolos específicos o la falta de adherencia a los mismos. Los primeros son relativamente fáciles de solucionar mediante su creación. La problemática relacionada con los segundos, la falta de adherencia a aquellos e incluso a las guías de tratamiento internacionalmente aceptadas, es motivo de continuo análisis28,29.
Otro aspecto destacable es la relación de los FC con la clase de IRSP. En el caso de los FC relacionados con el paciente, que fueron en general los más frecuentemente señalados, se asociaron con incidentes relacionados con la cirugía. Esta circunstancia podría traducir el hecho de haber llevado a cabo procedimientos quirúrgicos en pacientes con elevado nivel de gravedad. A su vez, los factores profesionales, los más frecuentemente señalados en los ISD, se asociaron con errores relacionados con la medicación. Finalmente, si analizamos los FC relacionados con la tarea, a su vez los más frecuentemente señalados en relación con los EA, comprobamos que se relacionan con la infección nosocomial. Este aspecto vuelve a señalar que los errores de omisión, de no seguimiento de las guías de práctica clínica, podrían estar detrás de la aparición de EA tan sensibles como la infección asociada a la atención sanitaria30.
En cuanto a la evitabilidad, como en estudios previos, el mayor porcentaje de incidentes fueron clasificados como evitables19. Los grupos de FC que se relacionaron con IRSP evitables fueron el individual del profesional seguido del de equipamiento. Por el contrario, los incidentes inevitables se asociaron fundamentalmente con los FC relacionados con el paciente.
Este estudio cuenta con algunas limitaciones. En primer lugar, en relación con la metodología empleada, el registro de incidentes lo realizaron profesionales de los SMI que, aunque habían recibido información básica en seguridad del paciente, no se pueden considerar expertos en dicho ámbito, lo que limita la identificación de los FC. Paralelamente, aunque la notificación realizada por los propios profesionales puede permitir la identificación de FC que no son fáciles de identificar con otras metodologías (por ejemplo, revisión de historias clínicas), puede limitar la valoración de los FC al no profundizar en un verdadero análisis causa-raíz. Dado el carácter de notificación voluntaria y anónima del estudio, no fue posible contemplar, como en otro tipo de metodologías, la asignación de un segundo evaluador que permitiera analizar la concordancia. En segundo lugar, los estudios basados en la notificación voluntaria identifican de forma más frecuente factores activos mientras que otros, como los observacionales o realizados a través de encuestas, favorecen la identificación de FC clasificados en otras categorías31. En tercer lugar, la identificación de los FC podría no ser extrapolable a otros ámbitos alejados de la Medicina Intensiva. Una revisión sistemática de FC relacionó determinados FC con relación al departamento o servicio en el que se realizó el estudio20. Finalmente, los FC más notificados, casi el 20% del total, han sido la complejidad y gravedad del paciente que, dado el ámbito del estudio, aportarían poca información, ya que la mayoría de los enfermos críticos presentarían dichos factores. Además, este FC se relacionó con los incidentes más graves y los considerados inevitables, asociación que puede deberse a factores propios de los comunicantes y a la falta de cultura de seguridad entre los profesionales sanitarios. Muchos profesionales consideran que los incidentes más graves son complicaciones propias de la enfermedad y, por tanto, los notifican en relación con el paciente y como inevitables, sin aceptar que estos sean problemas de seguridad de los pacientes.
Con las limitaciones mencionadas anteriormente, consideramos que la información obtenida del análisis de los resultados cuenta con gran valor, al permitirnos la identificación y análisis de FC para finalmente comprender mejor las circunstancias que favorecen o acompañan a los IRSP en los pacientes ingresados en los SMI españoles. Aunque existen publicaciones de referencia en diferentes países, consideramos indispensable disponer de estudios propios que ayuden a concienciarnos de la importancia de un problema escasamente estudiado en nuestro medio y, posiblemente por ello, infravalorado.
En resumen, los grupos de FC notificados con mayor frecuencia fueron los relacionados con el paciente, seguidos de las condiciones de trabajo y los referidos al profesional. La mayoría de FC se notificaron en los incidentes clasificados como menos graves y en la categoría de evitables. Los FC relacionados con el profesional se notificaron en las categorías menos graves de incidentes, principalmente ISD y, además, se consideraron evitables, mientras que los relacionados con el paciente se notificaron en los incidentes más graves y se consideraron inevitables. La mayoría de los FC fueron comunicados por enfermería seguido por los médicos.
FinanciaciónEstudio realizado a través de un convenio de colaboración entre el Ministerio de Sanidad, Servicios Sociales e Igualdad y la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses
Los autores del estudio agradecen a los coordinadores de los SMI participantes el apoyo prestado para la realización del trabajo.
Cánovas Robles J, Perales Pastor R, HGU Alicante (Alicante); Sánchez Ortega D, Serrano Calvache JA, H. de Torrecárdenas (Almería); de Rojas Román JP, Ramos Carbonero Y, H. Comarcal de Antequera (Antequera); Gutiérrez Fernández MJ, Fernández Álvarez V, H. San Agustín (Avilés); Umaran Sarachu MI, Monguillo Martiregui MJ, H. de Cruces (Baracaldo); Fernández Dorado F, Figueras Coloma E, Centro Médico Delfos (Barcelona); Morillas Pérez J, Portillo Jaurena E, SCIAS-H. de Barcelona (Barcelona); Sánchez Segura JM, Sola Sole N, H. Santa Creu i Sant Pau (Barcelona); Zavala Zegarra E, Cirerea A, H. Clínic-UCI Quirúrgica (Barcelona); Vázquez Sánchez A, Abad Peruga V, H. del Mar (Barcelona); Robles González A, Borja García MI, H. Vall d¿Hebron-Traumatología (Barcelona); Bellot Iglesias JL, Martínez Molina M, H. de Baza (Baza); Romero Pellerrejo J, Campillo Temiño C, Complejo Hospitalario de Burgos (Burgos); Martínez Hernández J, Alarcón Simarro N, H. Santa María del Rosell (Cartagena); Álvaro Sánchez R, Bernat Adell A, H. Universitario Asociado General de Castellón (Castellón); Molina Domínguez E, Ortega Carnicer J, H.G. de Ciudad Real (Ciudad Real); Alcalá López A, Pastor M, HGU de Elche (Elche); Palomeque Rico A, Nicolás Zambudio G, H. Sant Joan de Deu (Espluges); Alonso Ovies A, Balugo Huertas S, H. de Fuenlabrada (Fuenlabrada); Audicana Uriarte J, Sánchez Villamar AM, H. de Galdakao (Galdakao); Álvarez Villuendas A, Garfingou Llenas D, H. Dr. Josep Trueta (Gerona); Roca Guiseris J, García R, H. Virgen de las Nieves (Granada); Fernández del Campo R, Buendía F, H. de Hellín (Hellín); Bartual Lobato E, García Verdejo JA, H. Can Misses (Ibiza); Verduras Ruiz MA, Rodrigo Frontelo R, H. Severo Ochoa (Leganés); Pavía Pesquera MC, Pardos Peirós E, H. San Pedro (Logroño); Blanco Pérez J, Murado Bouso AM, H. Xeral-Calde Lugo (Lugo); Gómez Tello V, del Pozo Y, Clínica Moncloa (Madrid); Reyes García A, Toledano Peña J, H.U. de la Princesa (Madrid); Ramos Polo J, Suay Ojalvo C, H. Clínico San Carlos (Madrid); Menéndez de Suso JJ, Segovia Gaitán M, H. San Rafael (Madrid); Sáenz Casco L, Andrés Sarriá M, H. Central de la Defensa Gómez Ulla (Madrid); Jiménez Lendínez M, Romero C, H.U. La Paz (Madrid); Arias Verdú MD, García Santana JL, H. Parque San Antonio (Málaga); Arboleda Sánchez JA, Velasco Bueno JM, H. Costa del Sol (Marbella); Solsona Perlasia M, Vilalta Llibre M, Consorci Sanitari del Maresme (CSdM) (Mataró); García Fernández AM, Morales Adeva L, H. de Mérida (Mérida); Galdos Anuncibay P, Arias Castro I, H.G. de Móstoles (Móstoles); Gómez Ramos MJ, Cevidanes M, H.G.U. Reina Sofía (Murcia); Martínez Fresneda M, Banacloche Cano C, H. Virgen de la Arrixaca (Murcia); Carrillo Alcaraz A, Peñalver F, H. Morales Meseguer (Murcia); Iglesias Fraile L, Álvarez Méndez B, H.G. de Asturias (Oviedo); Rialp Cervera G, Bestard Socías C, H. Son Llàtzer (Palma de Mallorca); Rodríguez Albarrán F, Ballester Belcos R, Clínica San Miguel (Pamplona); Ramos Castro J, Herranz Ayesa MV, H. Virgen del Camino (Pamplona); Martínez Urionabarrenetxea K, Elizondo Soto A, H. de Navarra (Pamplona); Gil Cebrián J, Delgado Poullet N, H.U. Puerto Real (Puerto Real); Prieto Valderrey F, Nieto Galeano J, H. Santa Bárbara (Puertollano); Rovira Angles C, Cerrillo E, H.U. Sant Joan de Reus (Reus); Domínguez López S, Malnero López M, H. Valle del Nalón (Riaño); Baigorri González F, Jam Gatell R, H. de Sabadell-Corporació Parc Taulí (Sabadell); Lacueva Moya V, Hernández Santamaría F, H. de Sagunt (Sagunto); González Robledo J, Coca Hernández MA, H.U. de Salamanca (Salamanca); Azkárate Ayerdi B, Marcos A, H. Donostia (San Sebastián); Rull Rodríguez VE, Morras Pineda B, Complejo Hospitalario de Soria-H. de Santa Bárbara (Soria); Gilavert Cuevas MC, Aragonés M, H. Joan XXIII (Tarragona); Jurado Castro MT, Bell Ribatallada M, H. de Terrasa (Terrasa); Pérez-Pedrero Sánchez-Belmonte MJ, Pinilla López A, H. Virgen de la Salud (Toledo); Vázquez Casas JR, Herrero Gómez E, H. Verge de la Cinta (Tortosa); Soto Ibáñez JM, Romero Morán MA, H.U. Dr. Peset (Valencia); García Galiana E, Fernández Martínez A, Fundación Instituto Valenciano de Oncología (Valencia); Domínguez Quintero LA, Acebes Sancho BE, Domínguez Quintero LA, Palencia García MA, H. Río Hortega-Polivalente (Valladolid); Tizón Varela AI, de Castro Rodríguez P, Complexo Hospitalario Universitario de Vigo-H. Xeral Cíes (Vigo); Manzano Ramírez A, Ruiz de Ofenda E, H. Santiago Apóstol (Vitoria); Marcos Gutiérrez A, Larruscain León MV, H. Virgen de la Concha (Zamora); Temiño Palomera S, Lasheras Palomero L, Mutua de Accidentes de Zaragoza (Zaragoza); Gutiérrez Cía I, Moreno MA, H. Clínico Universitario Lozano Blesa-UCI Quirúrgica (Zaragoza); Tirado Angles G, González Caballero M, H. Royo Villanova (Zaragoza); Valero García R, Casa Venta J, H.U. Miguel Servet-Coronaria (Zaragoza); García Mangas P, Mahave Carrasco R, H.U. Miguel Servet-Polivalente (Zaragoza); Olmos Pérez F, Villabona Resano J, H.U. Miguel Servet-Cirugía Cardiaca (Zaragoza); Williams L, Patiño Y, Centro de Especialidades Anzoátegui, Lechería (Venezuela); Margarit Ribas A, Flamarique Zaratiegui MT, H. Nostra Senyora de Meritxell, Escaldes-Engordany (Andorra); Ortega RA, Sánchez Reinoso J, San Juan Bautista, Catamarca (Argentina); Diosdado Iraola Ferrer M, Mora Pérez Y, H.U. Dr. Gustavo Aldereguía Lima, Cienfuegos (Cuba); Carrazana Osorio V, Prieto Fuentemayor JR, H. Clínico-Quirúrgico Lucía Íñiguez Landín, Holguín (Cuba); Díaz Águila H, Companioni Sola Y, H. Mártires de 9 de Abril, Sagua la Grande (Cuba); Morales Valderas A, Solís Sotero M, H.U. Arnaldo Milian Castro, Santa Clara (Cuba).