INTRODUCCION
El edema pulmonar no cardiogénico (EPNC) secundario a obstrucción de la vía aérea superior se ha descrito esporádicamente desde 1977 sobre todo en niños, como consecuencia de epiglotitis y obstrucción por cuerpos extraños1,2. En adultos su presentación es excepcional, y se estima que aparece en el 11% de los casos con obstrucción de vía aérea. Se ha descrito en casos de ahorcamiento, estrangulación, epiglotitis, bocio hipotiroideo, tumores de vía aérea superior y mediastínicos, aspiración de cuerpos extraños, parálisis de cuerdas vocales, etc., aunque la causa más frecuente ha sido tras el desarrollo de laringoespasmo postextubación (LPE)1-5. La evolución es generalmente benigna resolviéndose el cuadro clínico en menos de 36 h, aunque algunos pacientes desarrollan insuficiencia respiratoria grave de consecuencias incluso fatales4. A continuación presentamos un caso de EPNC con hipoxemia grave secundario a obstrucción de la vía aérea superior por laringoespasmo postextubación y analizamos los posibles mecanismos patogénicos.
CASO CLINICO
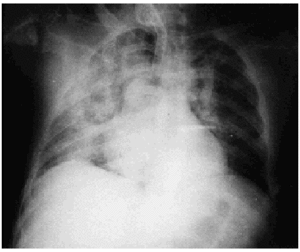
Varón de 27 años de edad con antecedentes de obesidad, traumatismo ortopédico y craneoencefálico hacía 5 años, que como consecuencia de este último requirió traqueostomía quirúrgica; en la actualidad se interviene de cadera de forma programada sin presentar complicaciones durante el acto de la intubación orotraqueal. A los 3 min postextubación desarrolla tiraje subcostal, disnea grave, estridor, estertores por ambos campos pulmonares, cianosis y desaturación arterial que disminuye rápidamente hasta el 50%; ante la imposibilidad de reintubación por laringoespasmo se realizó una traqueostomía urgente (en el mismo acto quirúrgico se objetivó una estenosis parcial traqueal), en la que se apreció la salida de abundantes secreciones sonrosadas, por lo que ingresó en la unidad de cuidados intensivos y se conectó a ventilación mecánica. La radiografía de tórax (fig. 1) evidenció la presencia de edema pulmonar con infiltrados alveolointersticiales preferentemente en el hemitórax derecho y de menor intensidad en la región perihiliar y el lóbulo superior izquierdo; la gasometría arterial con FiO2 de 1 fue: pH, 7,26; PaCO2, 52 mmHg; PaO2, 48 mmHg; CO3H, 22 mEq/l; EB; 3,6 mEq/l; SatO2, 81%; y el catéter de Swan-Ganz reveló presión capilar pulmonar (PCP) de 10 mmHg y gasto cardíaco de 5 l/min. Tras la administración inicial de 20 mg de furosemida por vía intravenosa y aplicación de presión positiva al final de la espiración (PEEP) de 10 cmH2O en el respirador la evolución es lenta pero satisfactoria, y se pudo disminuir progresivamente las concentraciones de oxígeno y los valores de PEEP a partir del segundo día y ser desconectado de ventilación mecánica al quinto día, por lo que fue dado de alta posteriormente.
Fig. 1. Radiografía de tórax que evidencia infiltrados alveolointersticiales diseminados más evidentes en el hemitórax derecho.
COMENTARIOS
La patogenia del EPNC por obstrucción de la vía aérea superior, aunque no bien comprendida, probablemente es multifactorial y se puede atribuir a la interrelación de varios procesos5,6: a) la disminución de la presión intratorácica al inspirar vigorosamente contra una vía aérea cerrada conlleva aumento del volumen sanguíneo pulmonar y consecuentemente de las presiones pulmonares, así como disminución de la presión hidrostática intersticial sobrepasando la capacidad de drenaje linfático pulmonar; b) la hipoxemia produciría una descarga importante de catecolaminas que desencadenaría vasoconstricción arterial pulmonar y alteraciones de la permeabilidad de la membrana capilar forzando el paso de fluidos intravasculares hacia el intersticio pulmonar, y c) la disminución de la presión intratorácica y la hipoxia podrían producir aumento de la poscarga del ventrículo izquierdo con o sin disminución del gasto cardíaco, causando un aumento en la presión capilar pulmonar. Algunos autores han descrito la aparición de edema pulmonar siguiendo a la liberación de la obstrucción; ello se explicaría por la generación de auto-PEEP durante los esfuerzos espiratorios vigorosos que contrarrestarían y evitarían el edema pulmonar hasta que se eliminara la obstrucción. Esta hipótesis sigue en controversia al igual que la referida por Masa-Jiménez et al7 que sugieren que puede correlacionarse mejor con el tipo de obstrucción; si fuese fija, las presiones espiratorias contrarrestarían a las inspiratorias y el edema pulmonar se desarrollaría al aliviar la obstrucción. En el caso de obstrucción variable al predominar la obstrucción inspiratoria con mayores presiones inspiratorias negativas, la formación de edema pulmonar se produciría antes de liberar la obstrucción. En nuestro caso el mecanismo ha podido ser mixto, y ha predominado el segundo mecanismo al objetivarse una desaturación arterial de oxígeno de hasta el 50%, coincidiendo con la obstrucción.
La sintomatología comienza generalmente en los primeros minutos tras la extubación, aunque en ocasiones puede demorarse varias horas, y la evolución normalmente es favorable. El desarrollo de insuficiencia respiratoria aguda con hipoxemia grave que requiere ventilación mecánica, como en nuestro caso, podría producir daño capilar pulmonar y probablemente esté mediando la resolución tardía como apuntan algunos autores, y ha sido descrita ocasionalmente6,8. En relación con los datos hemodinámicos con catéter de Swan-Ganz descritos por diferentes autores se han hallado presiones de enclavamiento pulmonares dentro de la normalidad al igual que nuestro caso, aunque recientemente se han descrito en la fase inicial presiones de enclavamiento elevadas en un tipo especial de edema como es el de las grandes alturas, en el que clásicamente la PCP ha sido normal y cuyo mecanismo patogénico tampoco estaba del todo aclarado9.
Entre los diferentes factores de riesgo involucrados se han descrito la cirugía nasooral o faríngea, obesidad, apnea durante el sueño, dificultad a la intubación, malposición del tubo orotraqueal y recientemente pacientes jóvenes que serían capaces de producir importantes presiones intratorácicas negativas5,10. En nuestro caso, la juventud del paciente con importante fuerza muscular inspiratoria, la obesidad y el LPE junto con la estenosis fija parcial traqueal han podido ser los factores desencadenantes. El tratamiento se basa en el restablecimiento temprano de la permeabilidad de la vía aérea y requiere en algunas ocasiones solamente oxigenoterapia o ventilación mecánica no invasiva, en otras, intubación endotraqueal y en los casos graves y de forma excepcional, como en nuestro caso, traqueostomía urgente y conexión a ventilación mecánica, así como restricción de fluidos y probablemente diuréticos. La administración de estos fármacos está sujeta a discusión, basándose en la normalidad de las presiones capilares pulmonares encontradas en diferentes estudios, pero su administración en las fases iniciales podría justificarse al tener un efecto venodilatador con disminución de la precarga ventricular antes que diurético y con más razón aún si se asume un aumento inicial de las presiones de enclavamiento, ya que fisiopatológicamente podría coexistir, como se ha demostrado recientemente en otro tipo de edema pulmonar9. Concluimos recomendando como medida profiláctica la extubación vigil, existiendo controversias sobre la administración previa de lidocaína y corticoides, así como una vigilancia estricta de la función respiratoria en aquellos pacientes postoperados con factores de riesgo durante las primeras horas postextubación.
Aunque en las unidades de cuidados intensivos ha sido ocasionalmente descrito, creemos que el intensivista debe tener in mente esta complicación tanto en pacientes en que se haya objetivado laringoespasmo durante la intubación como cuando se hayan requerido maniobras intempestivas, así como en los casos con malposiciones del tubo orotraqueal o con un nivel de sedación inadecuada con agitación y mordedura del mismo, habida cuenta del gran número de pacientes intubados que requieren fármacos sedoanalgésicos durante tiempo prolongado.