La pandemia por COVID-19, responsable del síndrome respiratorio agudo grave (SARS-CoV-2), está poniendo en jaque los sistemas sanitarios mundiales. El SARS-CoV-2 afecta principalmente al sistema respiratorio, pudiendo desarrollar un síndrome de distrés respiratorio agudo (SDRA). El 95% de los pacientes ingresados en las unidades de cuidados intensivos (UCI) recibieron soporte ventilatorio, fundamentalmente ventilación mecánica invasiva (VMI)1. La efectividad de la ventilación no invasiva (VNI) en la neumonía por virus influenza A (H1N1) quedó reflejada en series pequeñas2, no siendo así en series más amplias3, conduciendo a una falta de recomendación para su utilización4; al que se añade el fracaso de la misma en el síndrome respiratorio de Oriente Medio (MERS)5. Por otro lado, la VNI genera aerosoles que incrementaría el riesgo de transmisión entre el personal sanitario6,7. Por todo ello, las recomendaciones para la neumonía por SARS-CoV-2 son de no aplicar la VNI (o en casos seleccionados), en favor de la oxigenoterapia de alto flujo (ONAF) y desaconsejando su empleo en SDRA6,7.
Presentamos nuestra serie de 27 pacientes ingresados en el Servicio de Medicina Intensiva (SMI) entre marzo-mayo de 2020: 21 recibieron VNI, cinco recibieron VMI y una paciente recibió ONAF (no precisó VMI). En el soporte no invasivo se emplearon: BiPAP V60® (Respironics Inc., Pennsylvania, EE. UU.), respiradores de críticos Puritan Bennett® 980 (Covidien, Mansfield, EE. UU.), y en una ocasión CPAP-Boussignac® (Vygon, Ecouen, France). Los respiradores fueron montados con tubuladuras no humidificadas y puerto espiratorio protegido con filtro antibacteriano-antivírico6. Al ingreso del paciente en el SMI, se iniciaba el soporte en modo de presión continua positiva en la vía aérea (CPAP) (en la BiPAP V60 y en la CPAP-Boussignac), o de presión de soporte (PSV) sobre presión positiva al final de la espiración (PEEP) en los respiradores de críticos. Los niveles de CPAP/PEEP empleados fueron entre 12,5-20 cmH20. La VNI se aplicó de manera continua, salvo para hidratación o higiene. Se ajustó el nivel de FiO2 para conseguir una SatcO2 mínima de 94%. Una vez observada mejoría clínico-gasométrica, que permitía la reducción de la FiO2/CPAP, se procedía a desconexiones con ONAF. En los pacientes sometidos a VMI, los parámetros ventilatorios se ajustaron, según evolución a SDRA: volumen corriente (Vt) entre 4-7 mL/kg, mayor PEEP (> 10 cmH20) y FiO2 para conseguir una SatcO2 de 94%. En situaciones de hipoxemia franca, se realizaron sesiones de decúbito prono7.
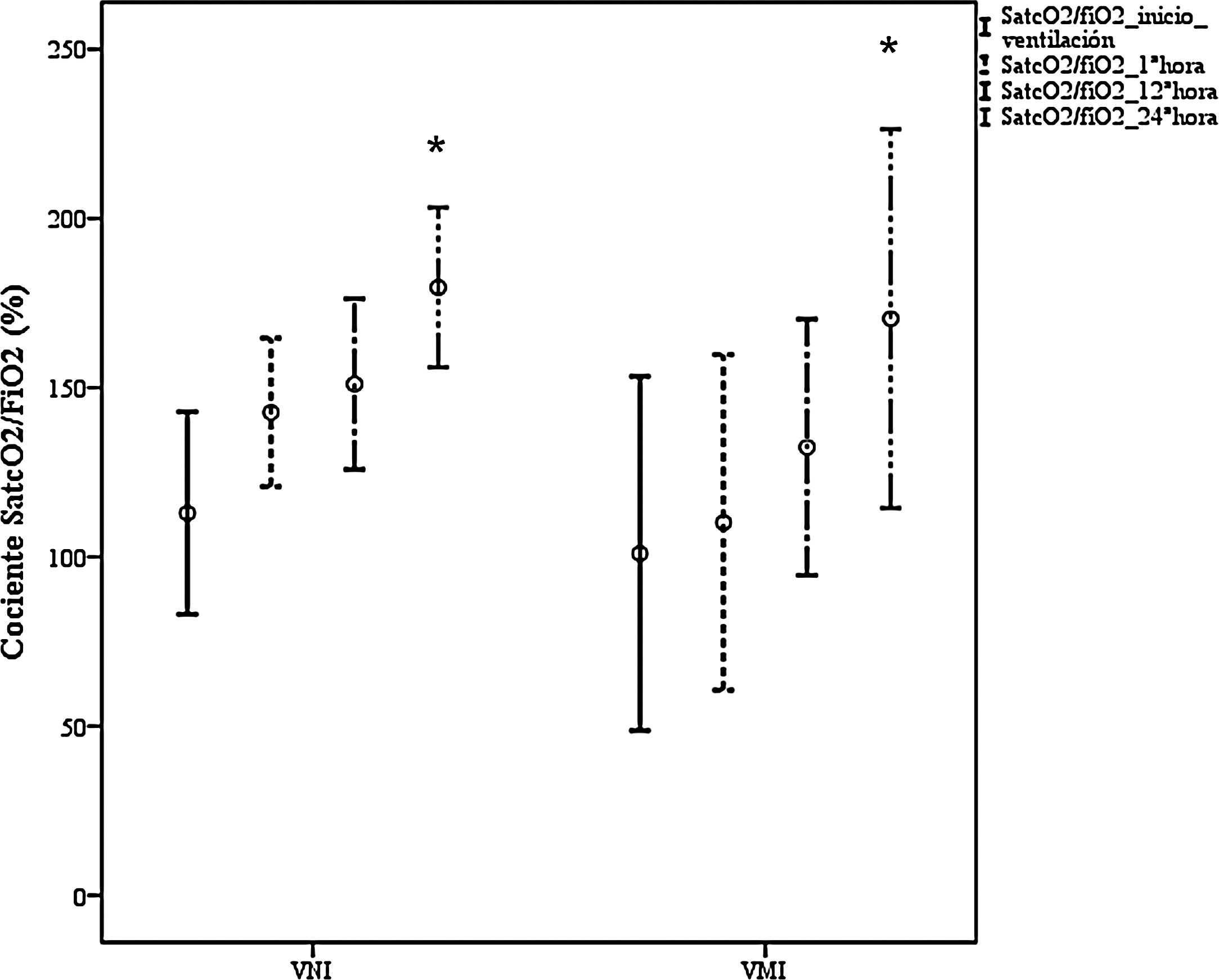
La muestra estaba compuesta en su mayoría por varones de 66 ± 14 años, con HTA (63%), con riesgo de muerte estimado por el Simplified Acute Physiological Score (SAPS) tres de 50 ± 4 puntos (probabilidad del 18%), y fallo orgánico calculado por Sequential Organ Failure Assessment (SOFA) de 4 ± 1 puntos. Los pacientes procedían en su mayoría de planta (88,5%), donde recibieron principalmente oxigenoterapia convencional (58%). Al ingreso en UCI, destacó la hipoxemia grave acompañada de taquipnea, sin repercusión sistémica. La comparación de variables demográficas, comorbilidades y parámetros clínicos entre los grupos de VNI y VMI, únicamente destacó un mayor grado de puntuación SOFA en el grupo VMI (6 ± 2 vs. 4 ± 1 en el grupo VNI, p < 0,05). Ambos dispositivos [fig. 1] proporcionaron mejoría significativa a las 24 horas del cociente SatcO2/FiO2 (p < 0,002), sin que se viesen diferencias significativas entre ambos dispositivos. Como se aprecia en la tabla 1, se observó una no significativa mayor tasa de complicaciones en el grupo VMI, mayor duración de la VM, de estancia hospitalaria, así como de mortalidad en UCI, y hospitalaria, con respecto VNI. El fracaso de VNI se produjo en un 48%, presentando más complicaciones que el grupo de éxito, pero igual que el grupo de VMI. Cinco miembros del personal sanitario se infectaron por SARS-CoV-2, ninguno de ellos había atendido a pacientes con VNI/CPAP.
Evolución cociente SatcO2/FiO2 entre VNI (n = 15 pacientes) y VMI (n = 4 pacientes) durante primeras horas de ventilación
* p < 0,002 SatcO2/FiO2 inicio ventilación vs. 24 horas ventilación.
SatcO2, saturación transcutánea de oxígeno; FiO2, fracción inspiratoria de oxígeno; VNI, ventilación no invasiva; VMI, ventilación mecánica invasiva.
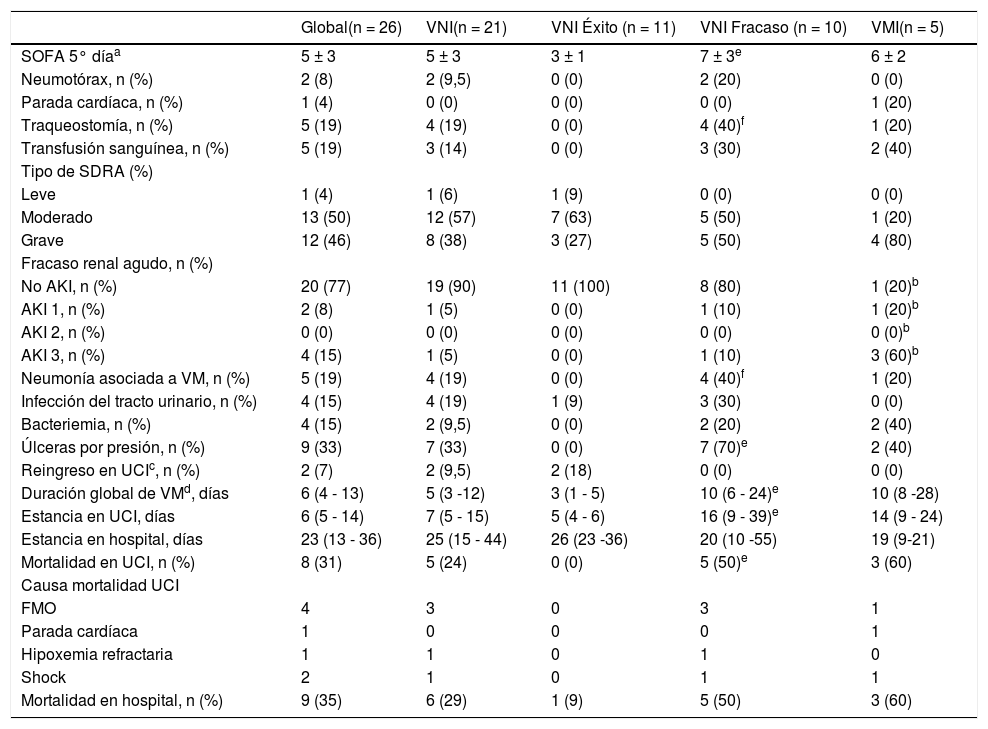
Análisis de resultados global y análisis comparativo en ventilación no invasiva (éxito y fracaso) vs. ventilación mecánica invasiva
| Global(n = 26) | VNI(n = 21) | VNI Éxito (n = 11) | VNI Fracaso (n = 10) | VMI(n = 5) | |
|---|---|---|---|---|---|
| SOFA 5° díaa | 5 ± 3 | 5 ± 3 | 3 ± 1 | 7 ± 3e | 6 ± 2 |
| Neumotórax, n (%) | 2 (8) | 2 (9,5) | 0 (0) | 2 (20) | 0 (0) |
| Parada cardíaca, n (%) | 1 (4) | 0 (0) | 0 (0) | 0 (0) | 1 (20) |
| Traqueostomía, n (%) | 5 (19) | 4 (19) | 0 (0) | 4 (40)f | 1 (20) |
| Transfusión sanguínea, n (%) | 5 (19) | 3 (14) | 0 (0) | 3 (30) | 2 (40) |
| Tipo de SDRA (%) | |||||
| Leve | 1 (4) | 1 (6) | 1 (9) | 0 (0) | 0 (0) |
| Moderado | 13 (50) | 12 (57) | 7 (63) | 5 (50) | 1 (20) |
| Grave | 12 (46) | 8 (38) | 3 (27) | 5 (50) | 4 (80) |
| Fracaso renal agudo, n (%) | |||||
| No AKI, n (%) | 20 (77) | 19 (90) | 11 (100) | 8 (80) | 1 (20)b |
| AKI 1, n (%) | 2 (8) | 1 (5) | 0 (0) | 1 (10) | 1 (20)b |
| AKI 2, n (%) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0)b |
| AKI 3, n (%) | 4 (15) | 1 (5) | 0 (0) | 1 (10) | 3 (60)b |
| Neumonía asociada a VM, n (%) | 5 (19) | 4 (19) | 0 (0) | 4 (40)f | 1 (20) |
| Infección del tracto urinario, n (%) | 4 (15) | 4 (19) | 1 (9) | 3 (30) | 0 (0) |
| Bacteriemia, n (%) | 4 (15) | 2 (9,5) | 0 (0) | 2 (20) | 2 (40) |
| Úlceras por presión, n (%) | 9 (33) | 7 (33) | 0 (0) | 7 (70)e | 2 (40) |
| Reingreso en UCIc, n (%) | 2 (7) | 2 (9,5) | 2 (18) | 0 (0) | 0 (0) |
| Duración global de VMd, días | 6 (4 - 13) | 5 (3 -12) | 3 (1 - 5) | 10 (6 - 24)e | 10 (8 -28) |
| Estancia en UCI, días | 6 (5 - 14) | 7 (5 - 15) | 5 (4 - 6) | 16 (9 - 39)e | 14 (9 - 24) |
| Estancia en hospital, días | 23 (13 - 36) | 25 (15 - 44) | 26 (23 -36) | 20 (10 -55) | 19 (9-21) |
| Mortalidad en UCI, n (%) | 8 (31) | 5 (24) | 0 (0) | 5 (50)e | 3 (60) |
| Causa mortalidad UCI | |||||
| FMO | 4 | 3 | 0 | 3 | 1 |
| Parada cardíaca | 1 | 0 | 0 | 0 | 1 |
| Hipoxemia refractaria | 1 | 1 | 0 | 1 | 0 |
| Shock | 2 | 1 | 0 | 1 | 1 |
| Mortalidad en hospital, n (%) | 9 (35) | 6 (29) | 1 (9) | 5 (50) | 3 (60) |
Motivo de reingreso: peritonitis (n = 1), insuficiencia respiratoria aguda con ingreso en Servicio de Anestesia (n = 1).
p ≤ 0,05 VNI éxito vs. VNI fracaso.
VNI: ventilación no invasiva; VMI: ventilación mecánica invasiva; SOFA: Sequential Organ Failure Assessment; SDRA: síndrome de distrés respiratorio agudo; AKI: acute kidney injury; UCI: Unidad de Cuidados Intensivos; VM: ventilación mecánica; FMO, fracaso multiorgánico.
La experiencia en epidemias previas nos enseñó que los pacientes presentaban IRA hipoxémica sin signos evidentes de trabajo respiratorio, lo que nos orientó hacia el empleo de aquellos dispositivos (CPAP/VNI) que proporcionasen niveles de PEEP elevados2. Empleamos la VNI como primera opción terapéutica en el 80,8% de los pacientes, cifra muy superior a la mayoría de las series publicadas, que oscila entre el 0 y el 61,9%, con una media de 11,3%1. La VMI conllevó estancias más largas, y no estuvo exenta de riesgos, dado que estos pacientes presentaron mayor tasa de neumonía nosocomial, fracaso renal avanzado y úlceras por presión. Las elevadas tasas de mortalidad con la VMI, junto con la mejoría en la oxigenación mostrada por la VNI, la reducción de la intubación en un 52%, y las menores tasas de complicaciones en el grupo VNI (más acusadas en el grupo de fracaso), nos conducen a pensar que se abre una ventana de oportunidad para uso de la VNI en aquellos pacientes que fueron sometidos a VMI directamente.
La recomendación de uso de ONAF vs. VNI6,7 se sustentó en un ensayo clínico multicéntrico que comparó oxigenoterapia convencional, VNI y ONAF. En el subgrupo de pacientes con paO2/FiO2 ≤ 200, la tasa de intubación y de mortalidad fue menor con la ONAF (53, 58 y 35%, p = 0,009, respectivamente) y (22, 28 y 12%, p = 0,03, respectivamente), que con VNI8. Pudimos observar que el 13% (14/106) de los pacientes del grupo de ONAF fueron tratados con VNI, y que el grupo de VNI recibió niveles de PSV y PEEP relativamente bajos (8 ± 3 cmH20 y 5 ± 1 cmH20, respectivamente), y durante periodos cortos de uso (mediana ocho horas/día). Es destacable que los niveles de soporte recomendados para reducir el trabajo respiratorio son más elevados (> 15 cmH20), y que se desaconseja retirar la VNI en periodos prolongados para evitar volver al estadio inicial9. Igualmente queremos alertar que una desconexión precoz de la VNI a ONAF puede ser perjudicial, ya que dos pacientes precisaron intubación tras usar la ONAF, motivada probablemente por un desreclutamiento pulmonar10.
Estos resultados cuestionarían las recientes recomendaciones, en cuanto a la restricción en el uso de VNI6,7. En conclusión, hemos visto que utilizar VNI en pacientes con neumonía por SARS-CoV-2 evita en un porcentaje considerable la intubación, y sus complicaciones. Deberíamos contemplar su utilización por personal entrenado, con las medidas de seguridad y barreras correctas, y de manera juiciosa en cuanto a la elección del paciente adecuado para su aplicación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.