Estimar el número y las características de potenciales donantes de órganos de personas fallecidas por muerte cardiocirculatoria.
Diseño y ámbitoEstudio retrospectivo observacional de los fallecidos entre 15-65 años entre el 2006 y 2014 en el Hospital General Universitario de Elche.
IntervenciónRealización de análisis univariante y modelo predictivo de regresión logística binaria para discriminar los factores relacionados con la contraindicación para la donación.
Variables de interésIdentificar los pacientes con contraindicaciones para la donación.
ResultadosDe los 1.510 pacientes fallecidos se excluyeron 1.048 por criterios crónicos de exclusión, 86 por evolucionar a muerte encefálica y 20 por pérdidas. Se analizaron 356 pacientes en 2 grupos: 288 en donación en asistolia ii y 68 en donación en asistolia iii. Resultaron potenciales donantes en asistolia ii 70 pacientes y 10 donantes en asistolia iii, lo que podría incrementar la actividad de donación en 8-9 donantes/año. Los pacientes fallecieron en: UCI, reanimación, urgencias, medicina interna, digestivo y neurología. Resultaron variables protectoras frente a contraindicación para la donación: fallecer en urgencias, parada cardiorrespiratoria previa o durante el ingreso, la enfermedad cardiológica, respiratoria y neurológica como causa de ingreso. Fallecer en el servicio de medicina interna se asoció a un mayor riesgo de contraindicaciones para la donación.
ConclusionesPoner en marcha un protocolo de donación en asistolia en nuestro hospital podría incrementar el potencial de donación en unos 8-9 donantes/año.
To evaluate the number and characteristics of potential organ donors among cardiocirculatory death cases.
Design and settingA retrospective observational study was made of individuals between 15-65 years of age who died in the period 2006-2014 in Elche University General Hospital (Alicante, Spain).
InterventionA univariate analysis and binary logistic regression predictive model were performed to discriminate factors related to donation contraindication.
Variables of interestIdentification of patients with donation contraindication.
ResultsOf the 1510 patients who died in the mentioned period, 1048 were excluded due to the application of exclusion criteria; 86 due to evolution towards brain death; and 20 due to losses. A total of 356 patients were analyzed, divided into two groups: 288 in non-heart beating donation II and 68 in non-heart beating donation III. Seventy patients were found to be potential non-heart beating donation II and 10 were found to be potential non-heart beating donation III, which could increase donation activity by 8-9 donors a year. The patients died in the ICU, Resuscitation, Emergency Care, Internal Medicine, Digestive Diseases and Neurology. The following protective factors against organ donation contraindication were identified: death in Emergency Care, cardiorespiratory arrest before or during admission, and heart, respiratory and neurological disease as the cause of admission. Death in Internal Medicine was associated to an increased risk of donation contraindication.
ConclusionsImplementing a non-heart beating donation protocol in our hospital could increase the donation potential by 8-9 donors a year.
La disminución de posibles donantes en muerte encefálica por accidentes de tráfico que hemos objetivado en los últimos años, junto con el aumento progresivo de las indicaciones para la realización de trasplantes de órganos, han determinado un aumento progresivo de pacientes que necesitan el trasplante de un órgano y están en lista de espera. Ello nos obliga a la optimización de todos los recursos disponibles para aumentar el número de donaciones, como es el caso de la donación en muerte cardiocirculatoria, ya ampliamente realizada a nivel internacional desde hace décadas.
Los donantes en muerte cardiocirculatoria o donantes en asistolia (DA), de los que se pueden extraer tejidos y órganos (riñones, hígado, pulmones, etc.), constituyen una gran fuente potencial de donantes, junto a los donantes en muerte encefálica (ME), que hasta ahora representan la mayoría de las donaciones en nuestro entorno, y de los que se pueden obtener tejidos y órganos (riñones, hígado, páncreas, corazón, pulmones, etc.).
Con el fin de ofrecer un marco adecuado para el desarrollo de múltiples programas de DA en nuestro país, la Organización Nacional de Trasplantes (ONT) realizó un Documento de consenso para la donación en asistolia1 en 2012, con las consideraciones éticas y legales oportunas y necesarias. Se define la muerte cardiocirculatoria como el cese irreversible de la función cardíaca, manifestada por la ausencia de latido cardíaco, demostrado por la ausencia de pulso central o por el trazado electrocardiográfico y de ausencia de respiración espontánea, ambas cosas durante un periodo de 5min2,3. Se hace hincapié en el reconocimiento de que el fallecimiento de la persona no viene determinado por la pérdida irreversible de la función cardíaca, sino por la pérdida irreversible de la función circulatoria (y respiratoria).
Para clasificar a este tipo de donantes la ONT aconseja utilizar la clasificación propuesta en la Conferencia de Maastricht de 19954 con la modificación realizada en la última reunión de Consenso Nacional en 2011 en Madrid1 (Maastricht modificada), por la importancia de discernir si la parada cardiorrespiratoria (PCR) acontece en el medio extra o intrahospitalario. El tipo i son víctimas de una muerte súbita, traumática o no, acontecida fuera del hospital que, por razones obvias, no son resucitables. El tipo ii son pacientes que sufren una PCR y son sometidos a maniobras de resucitación que no tienen éxito; se clasifican a su vez en IIa (PCR extrahospitalaria) y en IIb (intrahospitalaria). El tipo iii son pacientes en los que se espera PCR por la gravedad de su enfermedad y en los que se decide limitación del tratamiento de soporte vital (LTSV), de acuerdo con su voluntad o la de su familia. Es importante separar la LTSV de la donación como 2 procesos independientes; en primer lugar se decide la LTSV de acuerdo con el paciente y/o familiares y el equipo médico, y una vez decidida se plantea al paciente o a su familia la posibilidad de la donación tras el fallecimiento. Y por último, el tipo iv son aquellos pacientes que sufren una PCR durante o tras el diagnóstico de muerte encefálica. Igualmente se pueden clasificar en donantes controlados o no controlados, haciendo referencia a la previsión de la PCR, lo que puede hacer que se adopten las medidas de preservación más precozmente y de forma «controlada» con la consecuente disminución de los tiempos de isquemia. Los tipos i y ii se consideran donantes «no controlados» y los tipos iii y iv se consideran «controlados».
En España la redacción del Documento de consenso español sobre extracción de órganos de donantes en asistolia en el año 19955 y la reforma legal plasmada en el Real Decreto 2070/19993, hicieron posible que determinados centros hospitalarios desarrollaran programas para la donación en asistolia tipo ii, cada vez con mejores resultados6–10. La donación en asistolia tipo iii ha sido el procedimiento utilizado de forma habitual en Europa, EE. UU., Canadá y Australia11,12. Se han observado muy buenos resultados tanto en la supervivencia del injerto como del paciente que recibe el órgano, tanto en el caso del trasplante renal13, como en el hepático14 y pulmonar15.
Para clarificar la terminología de los donantes a lo largo de la fase del proceso de donación16,17, se definen los «donantes posibles» como aquellos pacientes con un daño cerebral grave o con un fallo circulatorio y sin contraindicaciones médicas aparentes para la donación de órganos. Se consideran «donantes potenciales» aquellos cuya función circulatoria ha cesado y en la que no van a iniciarse maniobras de reanimación o no va a continuarse con ellas, o aquellos en los que se espera el cese de la función circulatoria en un periodo de tiempo que permite la extracción de órganos para trasplante. Son «donantes elegibles» aquellos sin contraindicaciones médicas para la donación, en los que se ha constatado la muerte por el cese irreversible de la función circulatoria, según lo estipulado por la ley de la correspondiente jurisdicción, y en un periodo de tiempo que permite la extracción de órganos para trasplante. Son «donantes reales» los donantes elegibles en los que se ha obtenido el consentimiento para la donación y en los que se ha realizado una incisión con el objetivo de la extracción de órganos para trasplante, o aquellos en los que se ha extraído al menos un órgano para trasplante. Y por último, son «donantes utilizados» aquellos donantes reales en los que al menos se ha trasplantado un órgano.
Hay un alto número de pacientes fallecidos en el hospital que podrían ser candidatos a ser DA y que se pierden. El conocer el número de potenciales DA que podríamos detectar, así como las características y su procedencia, nos puede orientar sobre cómo poner en marcha un programa de donación en asistolia y hacia qué servicios hospitalarios dirigirnos. Por otro lado, podríamos explorar si es posible identificar los subgrupos de pacientes que van a ser potenciales DA con mayor probabilidad, así como identificar las contraindicaciones más frecuentes para la DA que pueden ser evitadas implementando determinados protocolos en el hospital (como el protocolo de LTSV o el de sepsis). Por lo tanto, el objetivo de este trabajo es conocer el número de potenciales donantes de órganos de personas fallecidas por muerte cardiocirculatoria entre los años 2006 y 2014 en el Hospital General Universitario de Elche (Departamento de Salud 20 de la Comunidad Valenciana), identificar los servicios de origen de dichos potenciales donantes, analizar los potenciales donantes según su categoría (tipo ii y tipo iii) y la viabilidad de los órganos y estudiar las características relacionadas con las contraindicaciones que ocasionan una mayor pérdida de potenciales donantes.
Pacientes y métodosEstudio retrospectivo transversal de todos los fallecidos adultos en muerte cardiocirculatoria del 2006 al 2014 en el Hospital General Universitario de Elche. El proyecto de Donación en asistolia fue aprobado por el Comité de Ética Asistencial de nuestro hospital para el desarrollo de todo el programa completo de Donación en asistolia, siendo este trabajo un preámbulo para su puesta en marcha.
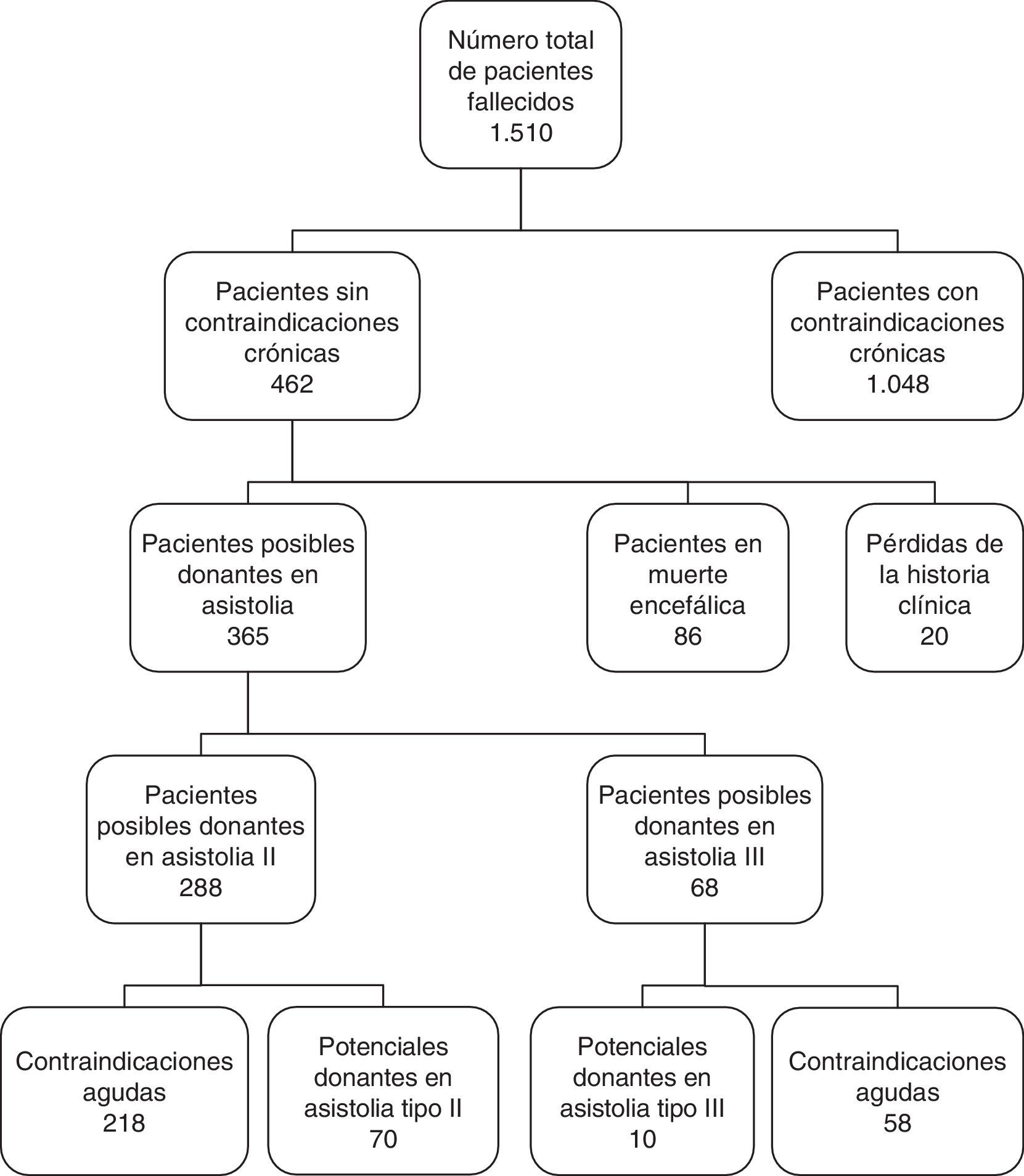
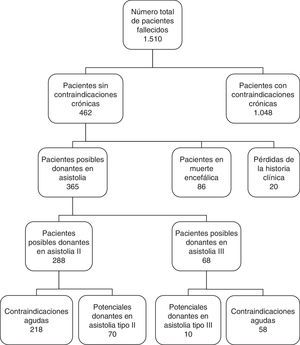
Inicialmente se elaboró un listado de todos los pacientes fallecidos a partir del registro de mortalidad de nuestro hospital entre los años 2006 y 2014. A través del programa informático hospitalario de historias clínicas de nuestro hospital, que incluye la codificación de todos los diagnósticos de todas las enfermedades en formato CIE-9, se seleccionaron los pacientes entre 15 y 65 años que no cumplían los criterios crónicos de exclusión generales para ser candidato a donante según las recomendaciones de la ONT18,19 (documento sobre infecciones y tumores de la ONT especificando las infecciones crónicas y los tumores que descartan la posible donación) documentadas en la historia clínica informática (fig. 1). Las infecciones agudas que contraindican la donación fueron revisadas posteriormente al revisar la historia clínica en papel, con el fin de diferenciar si la infección aguda era actual en el momento del fallecimiento o era un antecedente que en el momento del fallecimiento no suponía una contraindicación para la donación por haber ocurrido en el pasado. También se excluyeron los pacientes fallecidos cuyo diagnóstico de muerte se realizó bajo criterios neurológicos (muerte encefálica) y aquellos en los que no se pudo obtener acceso a la información clínica completa. Se revisaron detalladamente las historias clínicas de los pacientes seleccionados, siendo estos divididos en 2 grupos: posibles donantes en asistolia tipo ii (DAII) (aquellos que mueren por PCR imprevista) o posibles donantes en asistolia tipo iii (DAIII) (aquellos en los que se plantea LTSV previamente al fallecimiento). Se eliminaron aquellos con otros criterios generales de exclusión (infecciones agudas, fallo de órganos, sepsis, etc. en el momento del fallecimiento) y los que cumplieran alguno de los criterios de exclusión específicos para cada tipo de donación: en el caso de la DAII sería la PCR no presenciada y en el caso de la DAIII, un tiempo mayor de 120min entre la LTSV y la PCR. Revisamos el tipo de LTSV que se ha realizado (retirada de tratamientos, no instauración de nuevos tratamientos de soporte vital, no ingreso en UCI, orden de no reanimación, etc.). Cabe resaltar que hasta la fecha actual no existía un programa de donación en asistolia tipo iii, por lo era esperable que los pacientes con LTSV no recibiesen ningún tipo de maniobra de resucitación, lo que conlleva la no determinación de parámetros como el tiempo de reanimación, ni el tiempo de isquemia crítica, etc., ya que en este tipo de pacientes se evitan maniobras molestas, como son la toma de constantes.
Por último, se valoró la viabilidad previa a la PCR de los órganos de los potenciales donantes (pulmón, riñón e hígado). Las contraindicaciones para la donación renal fueron: la presencia de insuficiencia renal crónica (elevación de la creatinina o de la urea sérica crónicamente con aclaramiento de creatinina <60ml/min según la fórmula de Cockroft), presencia de proteinuria en rango nefrótico (>0,5g/24h), enfermedad renal primaria (nefropatía diabética, hipertensiva, poliquistosis, etc.). En el caso del hígado consideramos las siguientes contraindicaciones: hepatopatía previa (cirrosis, esteatosis >40%, poliquistosis hepática, hepatitis crónicas), infección intraabdominal no controlada, intoxicaciones con afectación hepática y rotura o traumatismo hepático. Consideramos las siguientes contraindicaciones para la donación de pulmón: edad superior a 55 años, traumatismos y enfermedades pulmonares crónicas, antecedentes de cirugía torácica, presencia de infiltrados pulmonares en la radiografía de tórax, broncoaspiración y/o secreciones purulentas.
Las variables cualitativas se expresan en forma de proporciones, y las variables cuantitativas como mediana y percentiles (P25 y P75). Para el análisis de las variables cuantitativas se utilizó el test «t» de Student, y en el caso de las variables cualitativas, el test de Chi cuadrado. Para discriminar los factores que se asocian a una mayor o menor contraindicación para la donación en general se elaboró un modelo predictivo de regresión logística binaria. Se consideró como estadísticamente significativa una p inferior a 0,05. Se utilizó el programa estadístico IBM SPSS Statistics v.19 (Madrid, España).
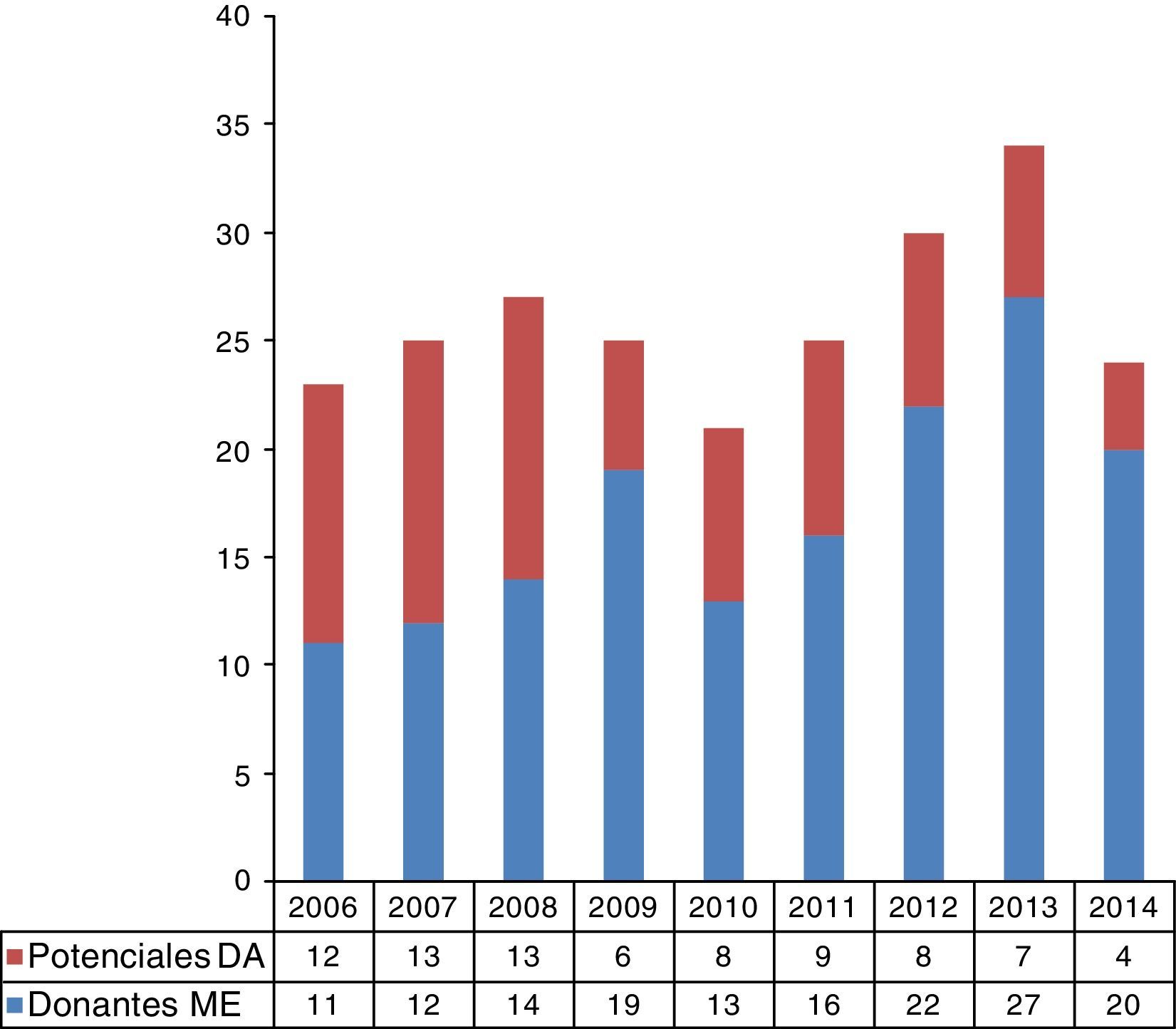
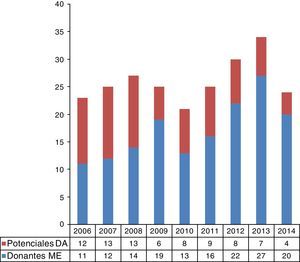
ResultadosDurante el periodo estudiado fallecieron en nuestro centro un total de 1,510 pacientes. De estos 462 pacientes cumplían los criterios de inclusión según su edad y sus diagnósticos informáticos. Ochenta y seis pacientes (18,6%) evolucionaron a ME, y en 20 casos no fue posible recuperar la historia clínica, siendo excluidos del estudio. Posteriormente revisamos detalladamente las historias clínicas de los 356 pacientes restantes, eliminando a aquellos con criterios de exclusión para la donación. De ellos, por el tipo de fallecimiento, 288 fueron posibles DAII y 68 posibles DAIII. Tras la revisión detallada de las historias clínicas se objetivaron 70 potenciales DAII y 10 potenciales DAIII en los 9 años estudiados (fig. 1). Si tenemos en cuenta la tasa de rechazo medio de nuestro hospital en dichos años (9,3%, datos no publicados) podría suponer una media de 8,9 donantes al año gracias a la donación en asistolia. Al extrapolar estos datos a la población atendida por nuestro hospital, de unos 170.000 habitantes20, concluimos que podría suponer un incremento de 47 donantes pmp en la donación. La evolución temporal de los potenciales DA (tipo ii y iii) calculados con respecto a los donantes reales en ME se muestra en la figura 2.
Los servicios principalmente implicados en los posibles DAII son, principalmente, la unidad de cuidados intensivos (32,3%), seguidos del servicio de medicina interna (14,1%), la unidad de reanimación postanestésica (13,8%), el servicio de medicina digestiva (13,8%) y el servicio de urgencias (10,4%). Los servicios responsables de los posibles DAIII fueron la unidad de cuidados intensivos (42,6%), el servicio de medicina interna (20,6%), el servicio de medicina digestiva (11,7%), los servicios de neurología-neurocirugía (10,3%) y el servicio de neumología (6%).
El tipo de LTSV que se realizó fue en el 59% de los casos no instaurar medidas nuevas de tratamientos vitales, en el 10% era la retirada de las medidas de soporte vital, en el 4% era el alta de la UCI y hasta en el 26,5% no constaba el tipo de limitación en ninguna parte de la historia clínica (sí registrado por enfermería). En cuanto al tiempo que pasaba entre la decisión de LTSV y el fallecimiento del paciente solo obtuvimos datos en 26 pacientes, con una mediana de 24 horas (P25: 1,75; P75: 48).
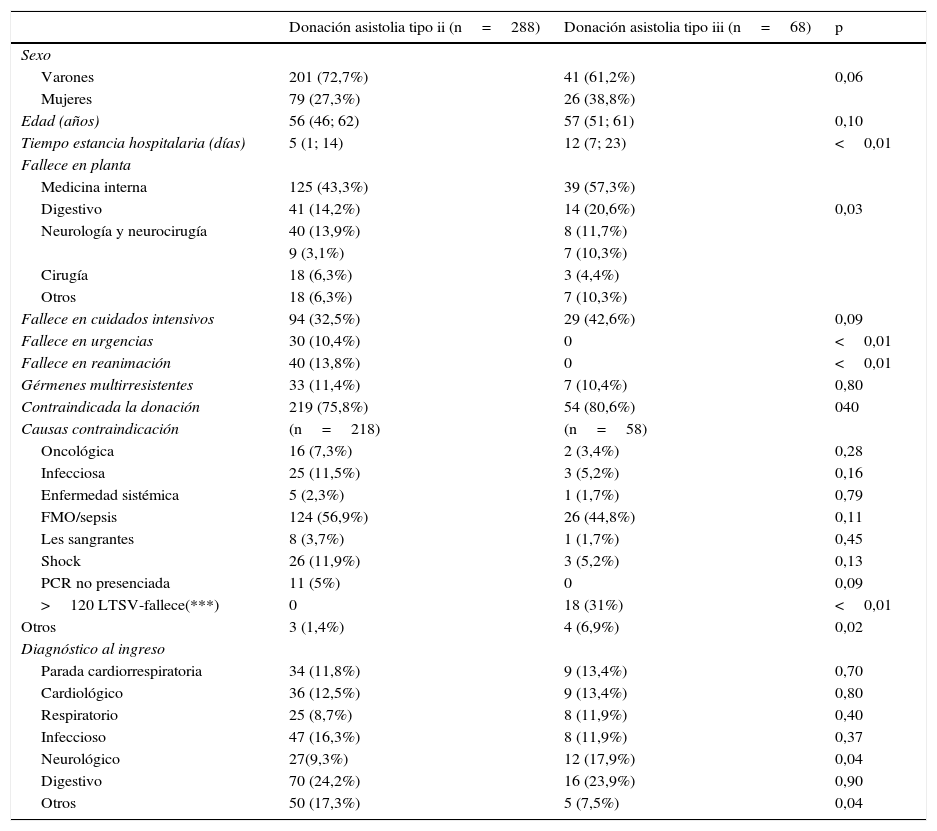
Al comparar el grupo de DAII y el de DAIII (tabla 1) observamos una mayor proporción de varones en el grupo de la DAII, sin alcanzar significación estadística. Se objetivan tiempos mayores de estancia en el grupo de la DAIII de forma significativa, así como que estos pacientes fallecen más en la planta de hospitalización y hay mayor proporción de enfermedad neurológica al ingreso.
Comparación entre los donantes en asistolia tipo ii y los donantes en asistolia tipo iii
| Donación asistolia tipo ii (n=288) | Donación asistolia tipo iii (n=68) | p | |
|---|---|---|---|
| Sexo | |||
| Varones | 201 (72,7%) | 41 (61,2%) | 0,06 |
| Mujeres | 79 (27,3%) | 26 (38,8%) | |
| Edad (años) | 56 (46; 62) | 57 (51; 61) | 0,10 |
| Tiempo estancia hospitalaria (días) | 5 (1; 14) | 12 (7; 23) | <0,01 |
| Fallece en planta | |||
| Medicina interna | 125 (43,3%) | 39 (57,3%) | |
| Digestivo | 41 (14,2%) | 14 (20,6%) | 0,03 |
| Neurología y neurocirugía | 40 (13,9%) | 8 (11,7%) | |
| 9 (3,1%) | 7 (10,3%) | ||
| Cirugía | 18 (6,3%) | 3 (4,4%) | |
| Otros | 18 (6,3%) | 7 (10,3%) | |
| Fallece en cuidados intensivos | 94 (32,5%) | 29 (42,6%) | 0,09 |
| Fallece en urgencias | 30 (10,4%) | 0 | <0,01 |
| Fallece en reanimación | 40 (13,8%) | 0 | <0,01 |
| Gérmenes multirresistentes | 33 (11,4%) | 7 (10,4%) | 0,80 |
| Contraindicada la donación | 219 (75,8%) | 54 (80,6%) | 040 |
| Causas contraindicación | (n=218) | (n=58) | |
| Oncológica | 16 (7,3%) | 2 (3,4%) | 0,28 |
| Infecciosa | 25 (11,5%) | 3 (5,2%) | 0,16 |
| Enfermedad sistémica | 5 (2,3%) | 1 (1,7%) | 0,79 |
| FMO/sepsis | 124 (56,9%) | 26 (44,8%) | 0,11 |
| Les sangrantes | 8 (3,7%) | 1 (1,7%) | 0,45 |
| Shock | 26 (11,9%) | 3 (5,2%) | 0,13 |
| PCR no presenciada | 11 (5%) | 0 | 0,09 |
| >120 LTSV-fallece(***) | 0 | 18 (31%) | <0,01 |
| Otros | 3 (1,4%) | 4 (6,9%) | 0,02 |
| Diagnóstico al ingreso | |||
| Parada cardiorrespiratoria | 34 (11,8%) | 9 (13,4%) | 0,70 |
| Cardiológico | 36 (12,5%) | 9 (13,4%) | 0,80 |
| Respiratorio | 25 (8,7%) | 8 (11,9%) | 0,40 |
| Infeccioso | 47 (16,3%) | 8 (11,9%) | 0,37 |
| Neurológico | 27(9,3%) | 12 (17,9%) | 0,04 |
| Digestivo | 70 (24,2%) | 16 (23,9%) | 0,90 |
| Otros | 50 (17,3%) | 5 (7,5%) | 0,04 |
Valores en forma de mediana, percentil 25 y percentil 75, o número (porcentaje).
FMO: fracaso multiorgánico; >120 LTSV-fallece: tiempo entre el fallecimiento y la limitación de tratamientos de soporte vital mayor de 120min.
En cuanto a la viabilidad de los órganos valorados obtuvimos un potencial de 77 hígados, 34 pulmones y 138 riñones. Las causas de hígados no viables fueron: 3 cirrosis y una hepatitis aguda. Los pulmones hubieran sido no viables en 58 pacientes, en 27 casos por criterios de edad, en 12 por edema agudo de pulmón, en 10 por EPOC severa, en 4 por TEP, en 3 por hipertensión pulmonar, en 5 por neumonía, en uno por fibrosis quística y en otro por SDRA. En el caso de los riñones en 11 pacientes no eran viables por cumplir criterios de insuficiencia renal crónica.
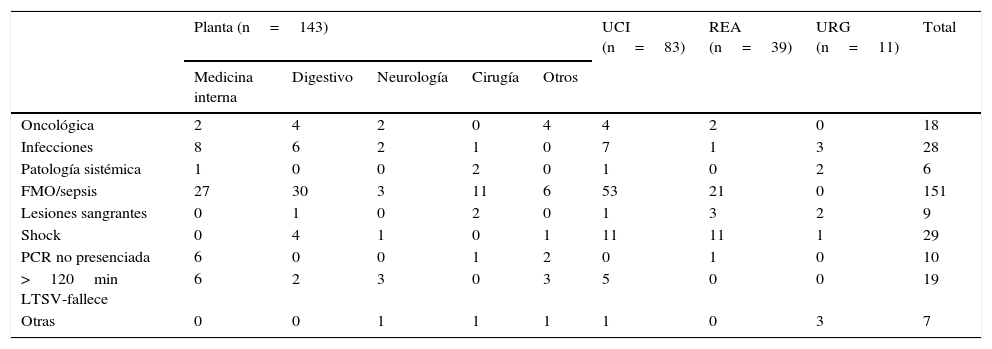
Cuando analizamos las causas que contraindican la donación en función del servicio responsable del paciente (tabla 2), destaca de forma predominante el fracaso multiorgánico (FMO) por sepsis, seguido de shock e infección.
Contraindicaciones para la donación de órganos según el servicio donde falleció el paciente
| Planta (n=143) | UCI (n=83) | REA (n=39) | URG (n=11) | Total | |||||
|---|---|---|---|---|---|---|---|---|---|
| Medicina interna | Digestivo | Neurología | Cirugía | Otros | |||||
| Oncológica | 2 | 4 | 2 | 0 | 4 | 4 | 2 | 0 | 18 |
| Infecciones | 8 | 6 | 2 | 1 | 0 | 7 | 1 | 3 | 28 |
| Patología sistémica | 1 | 0 | 0 | 2 | 0 | 1 | 0 | 2 | 6 |
| FMO/sepsis | 27 | 30 | 3 | 11 | 6 | 53 | 21 | 0 | 151 |
| Lesiones sangrantes | 0 | 1 | 0 | 2 | 0 | 1 | 3 | 2 | 9 |
| Shock | 0 | 4 | 1 | 0 | 1 | 11 | 11 | 1 | 29 |
| PCR no presenciada | 6 | 0 | 0 | 1 | 2 | 0 | 1 | 0 | 10 |
| >120min LTSV-fallece | 6 | 2 | 3 | 0 | 3 | 5 | 0 | 0 | 19 |
| Otras | 0 | 0 | 1 | 1 | 1 | 1 | 0 | 3 | 7 |
FMO: fracaso multiorgánico; >120min LTSV-fallece: más de 120min entre la limitación del tratamiento de soporte vital y el fallecimiento del paciente; PCR: parada cardiorrespiratoria; REA: reanimación; URG: urgencias; UCI: unidad de cuidados intensivos.
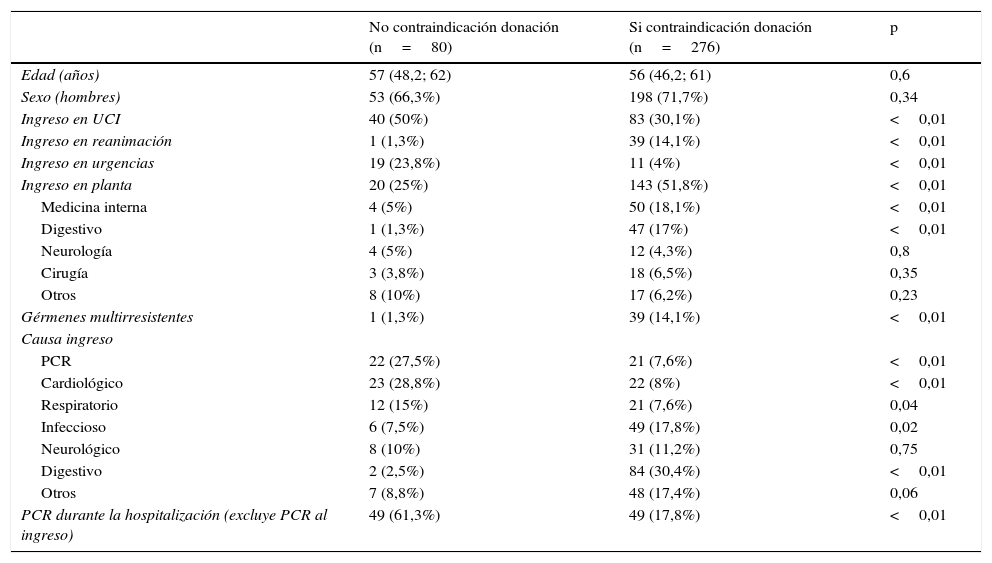
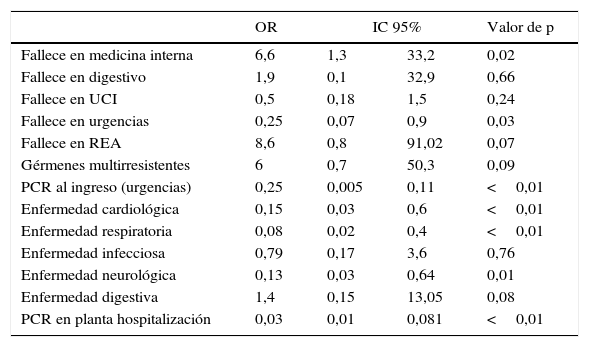
Las variables que mostraron diferencias al comparar los grupos con contraindicaciones y sin contraindicaciones mediante un estudio univariante se muestran en la tabla 3. Introducimos dichas variables en el modelo de regresión logística cuya variable dependiente es la presencia de contraindicaciones para la donación, y el resultado (tabla 4) mostró que son variables protectoras frente a la presencia de contraindicacicones para la donación: el fallecimiento del paciente en urgencias, la enfermedad cardiológica, ingreso por PCR, patología respiratoria y neurológica al ingreso y la PCR durante la estancia en el hospital. La variable de fallecimiento en el Servicio de Medicina Interna se asocia a un mayor riesgo de la presencia de contraindicaciones para la donación.
Comparación entre los grupos con y sin contraindicaciones para donación en asistolia
| No contraindicación donación (n=80) | Si contraindicación donación (n=276) | p | |
|---|---|---|---|
| Edad (años) | 57 (48,2; 62) | 56 (46,2; 61) | 0,6 |
| Sexo (hombres) | 53 (66,3%) | 198 (71,7%) | 0,34 |
| Ingreso en UCI | 40 (50%) | 83 (30,1%) | <0,01 |
| Ingreso en reanimación | 1 (1,3%) | 39 (14,1%) | <0,01 |
| Ingreso en urgencias | 19 (23,8%) | 11 (4%) | <0,01 |
| Ingreso en planta | 20 (25%) | 143 (51,8%) | <0,01 |
| Medicina interna | 4 (5%) | 50 (18,1%) | <0,01 |
| Digestivo | 1 (1,3%) | 47 (17%) | <0,01 |
| Neurología | 4 (5%) | 12 (4,3%) | 0,8 |
| Cirugía | 3 (3,8%) | 18 (6,5%) | 0,35 |
| Otros | 8 (10%) | 17 (6,2%) | 0,23 |
| Gérmenes multirresistentes | 1 (1,3%) | 39 (14,1%) | <0,01 |
| Causa ingreso | |||
| PCR | 22 (27,5%) | 21 (7,6%) | <0,01 |
| Cardiológico | 23 (28,8%) | 22 (8%) | <0,01 |
| Respiratorio | 12 (15%) | 21 (7,6%) | 0,04 |
| Infeccioso | 6 (7,5%) | 49 (17,8%) | 0,02 |
| Neurológico | 8 (10%) | 31 (11,2%) | 0,75 |
| Digestivo | 2 (2,5%) | 84 (30,4%) | <0,01 |
| Otros | 7 (8,8%) | 48 (17,4%) | 0,06 |
| PCR durante la hospitalización (excluye PCR al ingreso) | 49 (61,3%) | 49 (17,8%) | <0,01 |
Valores en forma de mediana, percentil 25 y percentil 75, o número (porcentaje).
PCR: parada cardiorrespiratoria.
Modelo de regresión logística binaria a partir de la variable dependiente contraindicación médica para la donación
| OR | IC 95% | Valor de p | ||
|---|---|---|---|---|
| Fallece en medicina interna | 6,6 | 1,3 | 33,2 | 0,02 |
| Fallece en digestivo | 1,9 | 0,1 | 32,9 | 0,66 |
| Fallece en UCI | 0,5 | 0,18 | 1,5 | 0,24 |
| Fallece en urgencias | 0,25 | 0,07 | 0,9 | 0,03 |
| Fallece en REA | 8,6 | 0,8 | 91,02 | 0,07 |
| Gérmenes multirresistentes | 6 | 0,7 | 50,3 | 0,09 |
| PCR al ingreso (urgencias) | 0,25 | 0,005 | 0,11 | <0,01 |
| Enfermedad cardiológica | 0,15 | 0,03 | 0,6 | <0,01 |
| Enfermedad respiratoria | 0,08 | 0,02 | 0,4 | <0,01 |
| Enfermedad infecciosa | 0,79 | 0,17 | 3,6 | 0,76 |
| Enfermedad neurológica | 0,13 | 0,03 | 0,64 | 0,01 |
| Enfermedad digestiva | 1,4 | 0,15 | 13,05 | 0,08 |
| PCR en planta hospitalización | 0,03 | 0,01 | 0,081 | <0,01 |
PCR: parada cardiorrespiratoria; REA: reanimación; UCI: unidad de cuidados intensivos.
El potencial de donación para los programas de donación en asistolia en nuestro país no está totalmente establecido21,22. La experiencia del Hospital Clínico San Carlos23, con criterios muy estrictos de selección, evidencia que el número de donantes utilizados procedentes del programa de donación en asistolia se puede situar en el momento actual en torno a 15-16 donantes pmp. El Hospital Clínic de Barcelona24 da cifras parecidas, en torno a 13 donantes reales pmp. Los datos se refieren a donantes en asistolia por parada cardiaca extrahospitalaria prácticamente en su totalidad. No hay suficientes datos en cuanto a los donantes tras la LTSV. En nuestro trabajo hemos estimado 80 potenciales DA tipo ii y iii en los 9 años estudiados (de 2006 a 2014). Si tenemos en cuenta la tasa de rechazo medio de nuestro hospital en dichos años (9,3%) podría suponer una media de 8,9 donantes al año gracias a la donación en asistolia. El 87,5% del incremento sería a expensas de la DAII y el 12,5% restante de la DAIII. Al extrapolar estos datos a la población atendida por nuestro hospital, de unos 170.000 habitantes, podría suponer un incremento de 47 donantes pmp.
En cuanto a las características de los pacientes estudiados, es lógico que los pacientes del grupo de DAIII tengan un mayor tiempo de estancia que los del grupo DAII, puesto que son pacientes en los que tarda un tiempo en plantearse la LTSV, ya que a su ingreso la mayoría no tienen limitaciones en el tratamiento, y conforme su evolución va siendo nefasta se plantea la LTSV. Fallecen también más en la UCI y en la planta de hospitalización (sobre todo neurología-neurocirugía), puesto que es en estos servicios donde se plantea y decide la LTSV tras un tiempo de tratamiento máximo, como demuestra algún estudio reciente24.
Una gran proporción de potenciales DAIII tienen gérmenes multirresistentes (FMO), lo que se relaciona con su mayor estancia hospitalaria. En cuanto a las causas de contraindicación para la donación, la primera en ambos grupos es la presencia de FMO por sepsis. De ello se deduce que la detección y tratamiento precoces de la sepsis en el ámbito hospitalario, incluso en pacientes con LTSV, podría traducirse en un menor número de contraindicaciones en los potenciales donantes. En el caso específico del grupo de DAIII la siguiente causa de contraindicación para la donación sería el tiempo entre la LTSV y el fallecimiento mayor de 120min. A este respecto cabría añadir que con un adecuado protocolo de LTSV25,26, así como su difusión en los servicios implicados, podría mejorarse las pautas a seguir en dicho proceso y mejorar los registros de dicha LTSV, que como hemos comprobado en nuestro trabajo en muchos casos no existen (no consta en el 26%) o son muy escasos (solo se limita a la no realización de medidas de reanimación en la mayoría de los casos [no RCP en un 48%]). Es llamativo que en los servicios de urgencias y reanimación no hayamos obtenido ningún paciente del grupo de DAIII, ya que no se ha registrado ningún paciente con LTSV. En el caso de urgencias no coincide con un estudio realizado en Francia y Bélgica27, donde hasta un 45% de los mayores de 65 años sí tienen LTSV a su ingreso en urgencias. Ello puede explicarse por la baja difusión de las voluntades anticipadas en nuestro país, así como la tendencia a baja LTSV que mostró el estudio Ethicus28 en las áreas mediterráneas. En cuanto a los pacientes ingresados en reanimación, probablemente sí se realiza la LTSV, pero no consta a su cargo, y pasa a cargo de los servicios quirúrgicos donde sí consta dicha LTSV.
En cuanto a las contraindicaciones para la donación en ambos grupos de DA, hemos observado que los pacientes ingresados en las áreas de medicina interna y digestivo tienen un porcentaje mayor de contraindicaciones; tras una revisión detallada de los datos hemos objetivado que se debe a un elevado número de enfermedad infecciosa con FMO en el área de medicina interna y en el servicio de digestivo, y a un elevado número de pacientes en situación de FMO secundarios a hepatopatías terminales en el área de digestivo. Los pacientes que ingresan en la UCI y en urgencias tienen una menor proporción de contraindicaciones para la donación. Hay diferencias significativas en cuanto a una menor proporción de contraindicaciones en los pacientes que ingresan por PCR, por enfermedad cardiológica (no PCR) y enfermedad respiratoria. Hay una mayor proporción de contraindicaciones en el grupo de enfermedad digestiva al ingreso.
En nuestro trabajo hemos encontrado como variable protectora de la presencia de contraindicaciones para la donación el fallecimiento del paciente en urgencias, y como variable de riesgo para la presencia de contraindicaciones para la donación el fallecimiento en medicina interna. Los pacientes que fallecen en los servicios de urgencias tienen menos contraindicaciones, puesto que el tiempo de estancia hospitalaria está reducido a su paso por dicho servicio, no llegando a ingresar en planta de hospitalización, con lo que presentan menos complicaciones evolutivas y menos infecciones nosocomiales, sobre todo en los que ingresan en situación de PCR. Por otro lado, los pacientes de medicina interna en muchos casos son pacientes con comorbilidad asociada, además de tener un área específica para los pacientes con enfermedades infecciosas a su cargo, siendo lógico este resultado por el tipo de afección. También debemos tener en cuenta que un tipo de LTSV consiste en no ingresar en servicios como UCI, quedando estos pacientes a cargo de servicios como el de medicina interna; se trata de pacientes de edad avanzada y con múltiples patologías (con muchas posibilidades de tener contraindicaciones para la donación en general).
Las estimaciones de potencialidad de donación, y en concreto el porcentaje de pérdidas por negativas familiares, vienen limitadas por el hecho que las tasas de rechazo históricas son extrapoladas a partir de las negativas obtenidas en dichos años en donantes en muerte encefálica.
Se sabe que en España las tasas de negativas familiares en el caso de la donación en asistolia tipo ii oscilan en torno al 6%1, y todavía no se disponen datos en cuanto a la tipo iii. Estas tasas de rechazo pueden variar entre unos tipos de donantes y otros, por lo que este hecho podría considerarse una limitación de nuestro estudio. En el caso de la viabilidad de los órganos, habría que tener en cuenta el número de órganos no válidos tras la valoración macroscópica por parte del equipo quirúrgico, que como es lógico no es valorable en nuestro trabajo, por lo que probablemente nuestros datos sobreestimen el número de órganos reales a trasplantar. También debemos añadir que no se han tenido en cuenta las posibles pérdidas por tiempos de reanimación o tiempos de isquemia elevados al hacer el mantenimiento de estos potenciales donantes, ya que los pacientes con LTSV no son sometidos a estas maniobras.
En contraposición, el hecho de haber encontrado registros muy pobres y escuetos de LTSV (o inexistentes por parte del personal médico) nos hace pensar en que se infraestima el número de pacientes reales con LTSV.
Como conclusión, a pesar de todas las limitaciones, parece útil poner en marcha un protocolo de DAII y DAIII en nuestro hospital, tras conocer que podríamos incrementar en 47 donantes pmp nuestra actividad en cuanto a la donación. Dichos pacientes se originan principalmente de los servicios de medicina intensiva, urgencias, unidades de reanimación, medicina interna, digestivo y neurología. La causa más frecuente de contraindicación para la DA en general es el desarrollo de FMO por la sepsis, y en el caso específico de la DAIII un tiempo prolongado entre la LTSV y el fallecimiento. Estos datos, junto a una escasa especificación de las medidas a limitar, nos hacen pensar que desarrollar y mejorar los protocolos hospitalarios de sepsis y el de LTSV serían muy adecuados para mejorar el rendimiento de un programa de DA.
AutoríaDña. Eva Tenza ha realizado el trabajo Estimación de potenciales donantes en muerte cardiocirculatoria intrahospitalaria en el Hospital General Universitario de Elche como trabajo fin de Máster en el curso 2014-2015, dentro del Máster de Investigación en Donación y Trasplante de Órganos de la Universidad de Barcelona, y no se ha enviado a ninguna publicación hasta la fecha actual.
Como directores de dicho trabajo han contribuido D. Ricard Valero y D. Vicente Arraez, así como en la revisión de la redacción del documento. Todos están de acuerdo con la versión final del artículo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.