INTRODUCCIÓN
La adicción a drogas constituye hoy día un grave problema por varias razones, pero quizás una de las más importantes sea la derivada del rechazo que, en líneas generales, produce debido, entre otros motivos, a que es percibida como un fenómeno autoinflingido, a pesar de la existencia de importantes componentes involuntarios en el proceso adictivo1. La recurrencia en la adicción y las frecuentes agudizaciones aportan las cualidades suficientes para ser considerada una enfermedad crónica y recidivante que precisa un tratamiento mantenido2.
La desintoxicación consiste, básicamente, en un proceso mediante el cual se provoca la desaparición del efecto de los opiáceos sobre los receptores del organismo, pero no elimina la causa subyacente de la dependencia, de forma que no constituye por sí misma un tratamiento definitivo3. Este hecho, junto a la elevada frecuencia de recaídas, ha generado un estado de opinión negativo hacia los métodos de desintoxicación. A pesar de ello, continúa siendo un paso imprescindible para iniciar la abstinencia, la deshabituación y la reinserción social en el paciente dependiente de opiáceos. Entendiendo el problema desde este punto de vista, es necesario considerar que el proceso terapéutico puede resultar muy complejo, y debe partir de la motivación del paciente, así como estar sustentado en el perfecto conocimiento, por parte del personal sanitario, de la compleja etiopatogenia de los procesos adictivos, así como de la problemática personal, familiar y social que rodea al toxicómano.
Los tratamientos clásicos de desintoxicación, basados en la reducción progresiva de las dosis de metadona, han tenido como resultados una elevada estancia hospitalaria con el consiguiente aumento de la patología nosocomial, los elevados costes, el aumento de las listas de espera y un elevado porcentaje de abandonos del tratamiento (altas voluntarias). En función de estos hechos, aparecieron las denominadas desintoxicaciones cortas, basadas en los trabajos de Gold et al4, en los que el proceso de desintoxicación quedaba reducido a 7-12 días mediante la introducción de nuevos fármacos (α-2-adrenérgicos) y la combinación de éstos con antagonistas de los opiáceos5-9. Posteriormente, algunos autores apreciaron que los métodos de desintoxicación cortos resolvían sólo de forma parcial los problemas que presentaban los clásicos, apareciendo los denominados métodos de desintoxicación ultracortos, en los que se pretendía reducir el tiempo de desintoxicación a 24-48 h10-13, utilizando los sedantes junto a los fármacos anteriores.
La trascendencia social del problema y las nuevas tendencias terapéuticas han generado la realización de numerosos estudios cuyo denominador común es la extraordinaria heterogeneidad tanto metodológica como a la hora de valorar los resultados.
Nuestro objetivo es valorar la eficacia de un protocolo de tratamiento de desintoxicación en pacientes adictos a opiáceos en UCI mediante una sedación controlada, de corta duración en monoterapia con midazolam, aplicando, como criterio de éxito o fracaso, la intensidad del síndrome de abstinencia a opiáceos (SAO). Por otra parte, pretendemos evaluar la calidad de la sedación y la seguridad del procedimiento.
En el Manual de Diagnóstico y Estadística de los Trastornos Mentales DSM-IV (1995) se define el síndrome de abstinencia como el conjunto de síntomas que se presentan cuando se produce la abstinencia a una determinada sustancia, tras un consumo reiterado, generalmente prolongado o a dosis elevadas. Los síntomas y signos varían según la sustancia consumida, desapareciendo cuando vuelven a consumir dicha sustancia.
El SAO aparece cuando se suprime bruscamente el consumo de opiáceos y comienza a manifestarse entre las 4 y 8 horas desde la última dosis, alcanzando el máximo grado de expresión clínica hacia las 48-72 h y desaparece del séptimo al décimo día. Inicialmente, suele aparecer sudación, lagrimeo, rinorrea y bostezos, que aumentan de forma progresiva y se acompañan posteriormente de midriasis, piloerección, escalofríos, temblores, trastornos del sueño, dolores osteomusculares, artralgias y anorexia, incrementándose de manera importante la ansiedad, la inquietud y la irritabilidad. Entre las 18 y 24 h aparecen alteraciones de la temperatura y la frecuencia cardíaca, pérdida de peso, insomnio, náuseas y agitación psicomotriz. A las 24-36 h aparecerán, finalmente, vómitos, diarreas y espasmos intestinales.
MATERIAL Y MÉTODOS
Se trata de un estudio prospectivo y abierto, realizado en pacientes con dependencia de opiáceos que, remitidos desde los centros de atención a drogodependientes (CAD), fueron ingresados en la unidad de desintoxicación hospitalaria (UDH) y que cumplían los criterios de inclusión (tablas 1 y 2).
A su llegada a la UDH se obtenía la firma del consentimiento informado, la historia clínica, la analítica sanguínea, el electrocardiograma, la radiología de tórax y la determinación de tóxicos en orina, para garantizar y comprobar la abstinencia durante al menos 24 h, así como la administración de omeprazol oral (20 mg) y la realización de un enema de limpieza.
A las 24 h (día 1) los pacientes ingresaban en la UCI donde, tras ser monitorizados y hacer una primera valoración del SAO (SAO al ingreso en la UCI), en las primera 3 horas se administró atropina intravenosa (0,01 mg/kg) y clonidina en dosis de 0,30 mg/h (si la presión arterial era ³ 90/60 mmHg y la frecuencia cardíaca ³ 55 lat/min). Posteriormente, se administraban 50 mg de naltrexona oral y antieméticos, iniciando a continuación la pauta de sedación con midazolam en perfusión intravenosa continua en dosis iniciales de 0,2 mg/kg/hora durante 6 h. La dosis de midazolam se modificó en función del grado de sedación obtenido según la escala de Ramsay et al14 (tabla 3), intentando mantener una sedación entre los niveles 2 y 4, utilizando, en caso de sedación excesiva, flumacenilo. (Ramsay 2 a 4: sedación adecuada; 3: sedación óptima; 1: sedación insuficiente; 5 y 6: sedación excesiva).
Tras suspender la sedación, y cuando los pacientes recuperaban completamente la conciencia, se procedió a una nueva valoración del SAO (SAO tras la primera pauta de sedación) según la escala de Wang et al modificada15 (tabla 4). Si el resultado del SAO era grave (³ 25 puntos), se instauraba sedación adicional durante 2-6 h, valorando de nuevo el SAO. Si era leve-moderado (≤ 24 puntos), se administraban 0,30 mg de clonidina por vía oral, 50 mg de naltrexona por vía oral y antieméticos, realizando una nueva valoración, y si era grave, se aplicó una nueva pauta de sedación con midazolam. Si por el contrario, el SAO era leve o moderado (≤24 puntos), se suspendía definitivamente la sedación, permaneciendo el paciente en la UCI hasta completar las 24 h de estancia.
Antes del alta de la UCI se administraron de nuevo 50 mg de naltrexona oral y 0,30 mg de clonidina oral y se revaluaba el SAO (SAO a las 24 h de estancia en la UCI) y, siempre que no hubiese complicaciones, se procedió al alta desde la UCI a la UDH donde los pacientes permanecían 24 h más, recibiendo clonidina y naltrexona en idénticas dosis y valorando el SAO cada 8 h. Al tercer día, en ausencia de contraindicaciones, se procedió al alta hospitalaria, volviendo a valorar el SAO en este momento (SAO al alta hospitalaria) y remitiendo al paciente al CAD para ser atendido en un plazo inferior a 72 h.
El SAO se valoró como de intensidad leve, moderada o grave (tabla 4), siendo los valores a considerar los del ingreso (valor de referencia), el del alta de la UCI (a las 24 h) y el del alta hospitalaria. Igualmente, se valoró la calidad de la sedación según la siguiente fórmula:
El grado de sedación fue considerado como "excelente" cuando en el 95-100% de las horas de sedación los pacientes hubiesen estado en el nivel adecuado/óptimo; "bueno", si se encontraban entre el 80-94% de las horas; y "pobre", si era menor del 80%. El resultado final se realizó de acuerdo con los indicadores y criterios que figuran en la tabla 5. Todo el desarrollo del estudio en la UCI y en la UDH fue realizado por el mismo investigador.
El análisis estadístico (descriptivo y por frecuencias) se ha realizado mediante el paquete SPSS y los resultados se expresan como media más desviación estándar (DE) (rango).
RESULTADOS
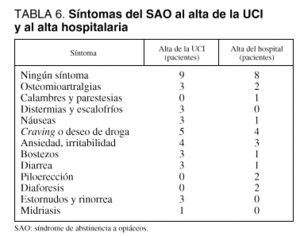
Hemos estudiado a 20 pacientes varones, adictos a opiáceos (heroína o metadona) con una edad media de 30,5 años (DE 14,9) (rango: 22-40 años). El tiempo medio de consumo de heroína fue de 11,5 años (DE 5) (rango: 2-20 años). El 45% de ellos consumían heroína y el resto metadona, con un consumo medio de heroína diario de 476,5 mg (DE 83,4) (rango: 300-500 mg/día) y de metadona de 67,3 mg diarios (DE 18,2) (rango: 15-80 mg/día). Todos los pacientes incluidos finalizaron el estudio. El tiempo medio de sedación total fue de 375 min (DE 67,1) (rango: 360-660 min), de los que la mayor parte corresponden a grado de sedación adecuada de 340,5 minutos (DE 75,7) (rango: 180-600 min). Siete pacientes presentaron en algún momento del proceso un estado de sedación insuficiente (grados 1 y 2 de la escala Ramsay et al) (47,14 min) (DE 18,2) (rango: 15-60 min) y 6 de ellos presentaron sedación excesiva (grado 5) (60 min) (DE 32,9) (rango: 30-120 min). La calidad de sedación obtenida reveló que en 13 pacientes fue "excelente", en 6 fue "buena" y sólo un paciente presentó sedación "pobre". La dosis media de midazolam fue de 325,9 mg (DE 305,1) (rango: 76-1410 mg). En 2 pacientes fue preciso utilizar flumacenilo. Ningún paciente precisó ventilación mecánica. Al alta de la UCI, la valoración del SAO reveló que 9 pacientes no presentaron este síndrome (cero puntos en la escala) y entre los 11 restantes la media del este síndrome fue de 4,64 puntos (DE 3,41) (rango: 2-14 puntos). Al alta hospitalaria, 8 pacientes no presentaron SAO y los 12 restantes presentaron un valor de SAO entre 1 y 12 puntos. La frecuencia y características de los síntomas del SAO vienen reflejados en la tabla 6. Dos pacientes presentaron complicaciones leves.
DISCUSIÓN
El hecho de que existan diferentes métodos de tratamiento para la desintoxicación de los pacientes adictos a opiáceos parece reflejar que no hay un tratamiento ideal, siendo éste un tema controvertido. Esta variabilidad tiene su base en los numerosos factores aplicados, como la duración de los tratamientos, el método utilizado, los fármacos empleados y la valoración de los resultados obtenidos.
El protocolo aplicado en este trabajo se sitúa en el contexto de los denominados ultracortos, aunque con algunas variaciones con respecto a trabajos previos. Así, hemos modificado la escala de Wang et al15 (tabla 4) para valorar el SAO, en un intento de hacer más estrictos los criterios que favorezcan el fracaso de la técnica, proporcionando un mayor valor a aquellos signos y síntomas que con mayor frecuencia aparecen durante la desintoxicación a opiáceos, incluyendo valores intermedios entre la ausencia o presencia de un determinado signo o síntoma. En segundo lugar, hemos incluido la utilización de atropina para intentar disminuir los síntomas gastrointestinales derivados del SAO, evitando así el uso de loperamida, agonista opiáceo, por otra parte, que ha sido utilizado en estudios previos16. Los fármacos que utilizamos fueron la naltrexona, un antagonista opiáceo de larga vida media, y un agonista *-2-adrenérgico para disminuir la respuesta adrenérgica que se produce durante el SAO17, ambos por vía oral, y una benzodiacepina de rápida y potente acción, con una vida media corta y de efecto fácilmente reversible, como el midazolam, para la sedación en monoterapia mediante administración endovenosa continua, así como tratamiento con antieméticos y omeprazol. Los pacientes fueron ingresados en una UCI, igual que en estudios previos10, lo que nos parece justificado en función de la administración de altas dosis de midazolam que, en nuestra opinión, requieren una vigilancia y monitorización especializada en orden a evitar complicaciones, a la vez que conseguir alcanzar un grado de sedación tal que el paciente se encuentre confortable (grados 2-4 de Ramsay et al) y así evitar niveles de sedación profunda, en la que tal vez sea preciso la intubación orotraqueal y la conexión a ventilación mecánica o la administración de flumacenilo, actitudes que consideramos no deseables y que han sido las bases del tratamiento de algunos autores11.
A pesar de que el número de casos estudiados es moderado, con el fin de seleccionar de forma cuidadosa la muestra, creemos que los resultados pueden ser suficientemente demostrativos como para proponer el tratamiento de desintoxicación con antagonistas opiáceos y α-2-adrenérgicos bajo sedación con midazolam en perfusión intravenosa continua de forma segura, puesto que ningún paciente precisó intubación orotraqueal ni ventilación mecánica invasiva. Otros autores han utilizado un método similar asociando otros fármacos, y presentaron una tasa de intubaciones orotraqueales que oscilaba entre el 4 y el 19%18-21.
Destacamos el gran porcentaje de sedación adecuada (grado de Ramsay et al 2-4) (86,4%) y el bajo valor del SAO, no presentando síntomas 9 de los 20 pacientes (0 puntos) y, en el resto, una media de 4,6 puntos. Sólo un paciente precisó una pauta de sedación adicional de 300 min de duración (presentó un SAO de 25 puntos tras la primera pauta de sedación), completando exitosamente el tratamiento. En cuanto a los acontecimientos adversos aparecidos, un paciente presentó atelectasia parcial resuelta con tratamiento conservador y otro presentó una neuroparesia transitoria. No aparecieron complicaciones graves.
El 95% de los pacientes fueron considerados al final del protocolo como "éxito", excepto uno de ellos que se consideró fracaso en función del parámetro calidad de sedación (insuficiente), si bien presentó un SAO leve. En nuestro estudio no hemos encontrado diferencias en cuanto al valor del SAO, dependiendo del tiempo de consumo de droga, tal como se describe en otros estudios12.
La selección de los pacientes fue, sin duda, estricta, puesto que además de estar incorporados a un programa de deshabituación previo, fue requisito indispensable que sólo presentaran dependencia a opiáceos, sin abuso o dependencia de otras drogas para evitar que la politoxicomanía pudiera interferir en los resultados22. Otro aspecto importante en nuestra casuística es que el tiempo de consumo de opiáceos es muy superior al de otras series13,23,24, aunque las dosis medias consumidas son similares. En nuestra opinión, el consumo previo de opiáceos debe ser bajo (< 1 g/día de heroína u 80 mg/día de metadona), ya que consumos mayores pueden favorecer la persistencia de síntomas de abstinencia y provocar el fracaso de esta técnica, probablemente debido a una excesiva saturación de los receptores opioides.
El protocolo utilizado en este trabajo puede ser realizado en 24-36 h para cumplir con éxito el tratamiento, pero en un intento de evitar el mayor número de riesgos posibles en esta fase del estudio, tal vez fuimos decididamente cautos a la hora de valorar el alta hospitalaria, y los pacientes permanecieron más de 48 h en el hospital.
Atendiendo a nuestros resultados, concluimos que el protocolo terapéutico propuesto, en función de los objetivos de calidad de sedación y disminución del SAO, puede ser efectivo para el tratamiento de desintoxicación ultracorta de pacientes adictos a opiáceos. Los escasos síntomas de abstinencia, junto con la buena tolerancia de la sedación y la ausencia de complicaciones mayores (insuficiencia respiratoria grave o fallecimiento), hacen que la sedación con midazolam en régimen de monoterapia pueda ser una alternativa eficaz a las pautas tradicionales. Por otra parte, consideramos que es necesaria una adecuada selección de los pacientes, así como cumplir unos requisitos basales mínimos, como son el consumo de una sola droga y a bajas dosis y la incorporación a un programa previo de deshabituación.