INTRODUCCION
Las infecciones respiratorias constituyen la primera causa de infección en las Unidades de Cuidados Intensivos (UCI)1, entre ellas la más frecuente es la neumonía asociada a la ventilación mecánica (NAVM) seguida de las traqueobronquitis.
La sospecha de infeccción pulmonar en estos pacientes clásicamente incluye la presencia de secreciones purulentas asociada a una combinación de datos como temperatura corporal, número de leucocitos, oxigenación y signos radiológicos, siendo este último dato el único discriminatorio entre neumonía y traqueobronquitis purulenta2.
Tradicionalmente se ha dividido a las neumonías entre precoces y tardías, ya que los microorganismos responsables de las mismas son diferentes, siendo las precoces producidas por flora habitual como Staphylococcus aureus, Streptococcus pneumoniae, otros estreptococos y Haemophilus influenzae, mientras que las tardías estarían producidas por microorganismos nosocomiales y en ocasiones resistentes como Pseudomonas aeruginosa, Staphylococcus aureus meticilín-resistente (SAMR) o Acinetobacter baumannii. Los factores de riesgo para su desarrollo son múltiples e incluyen la presencia de vía aérea artificial, la necesidad de reintubación, la posición corporal en supino, el uso de antibióticos previos a su aparición o el valor del pH gástrico, entre otros3.
Por otra parte, la adquisición de una NAVM aumenta la estancia hospitalaria de los pacientes y la mortalidad de los mismos4,5, al tiempo que eleva los costes de su tratamiento6.
La fibronectina (FBN) en una proteína de alto peso molecular (440.000 daltons), compuesta por dos cadenas de 220.000 daltons cada una, que forma parte de la superficie celular y de los tejidos en su forma insoluble, mientras que su forma soluble puede ser determinada en plasma7.
El descenso de sus concentraciones plasmáticas se ha relacionado con la presencia de infección a distintos niveles, como es el caso de la sepsis meningocócica o la sepsis por catéter8,9. Asimismo, se han observado niveles disminuidos de FBN en casos de coagulación intravascular diseminada10.
Se ha descrito el aumento de la susceptibilidad a la adherencia al epitelio bronquial de ciertos microorganismos como la Pseudomonas aeruginosa, asociado a un descenso de FBN en las superficies celulares de pacientes críticos11. Este hecho unido a la observación de un descenso en los niveles de FBN sérica en pacientes traumatizados podría sustentar la hipótesis de que la FBN sérica puede participar en consolidar la integridad tisular, favoreciendo la reparación de los tejidos tras un daño tisular agudo, y estimulando el aclaramiento por parte del sistema retículo-endotelial de ciertas partículas12. En este sentido, se podría considerar como hipótesis de trabajo que los niveles bajos de FBN sérica vendrían derivados de la presencia de infección pulmonar, y su medición podría orientarse como un marcador del proceso de infección.
Dado el impacto que tiene en la evolución de los pacientes críticos la adquisición de una NAVM, nos planteamos identificar mediante la determinación de la FBN sérica, a aquellos pacientes críticos y sometidos a ventilación mecánica, susceptibles de desarrollar una infección pulmonar.
MATERIAL Y MÉTODO
Estudio prospectivo de casos-control sobre pacientes ingresados en la UCI del Hospital Regional Carlos Haya de Málaga (UCI de tercer nivel con 42 camas que atiende todo tipo de patologías).
Criterios de inclusión
Pacientes sometidos a ventilación mecánica, en los que se preveía una duración prolongada de la misma.
Criterios de exclusión
Sospecha de infección al ingreso o inmunosupresión.
Grupo control (grupo 1)
Pacientes recién ingresados en UCI poscirugía programada, aún sometidos a ventilación mecánica tras la misma.
Grupo casos (grupo 2)
Pacientes recién ingresados en UCI por cualquier causa excepto infecciosa (confirmada o sospechada) sometidos a ventilación mecánica.
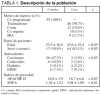
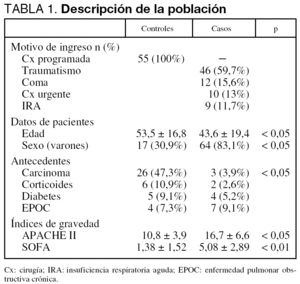
Se recogieron al ingreso datos epidemiológicos y de estado de salud previo, diagnóstico de ingreso, índices de gravedad APACHE II y SOFA13,14, utilización de tratamiento antibiótico y su indicación (profiláctico o empírico), presencia de shock (definido como presión arterial sistólica < 90 mmHg durante más de una hora o necesidad de fármacos inotropos o vasoactivos) y relación PaO2/FiO2.
El estudio fue aprobado por el Comité Ético y de Investigación Clínica del Hospital Carlos Haya, en los términos que se expresan.
No existe conflicto de intereses entre los autores y el estudio no ha recibido ningún tipo de financiación.
Duración del estudio desde julio de 2001 hasta mayo de 2002.
Metodología de recogida de muestras
Grupo control
Se extrajo al ingreso una muestra de sangre que se hacía coincidir con la extracción rutinaria, para determinación de FBN.
Grupo casos
1) El primer día se extrajo un aspirado endotraqueal (AE) para cultivo, así como una muestra de sangre periférica, que se hacía coincidir con la extracción de sangre rutinaria, para determinación de FBN.
2) El cuarto día se procedía a las mismas determinaciones, excepto si el paciente había sido extubado, en cuyo caso se recogía únicamente la muestra de sangre.
3) El séptimo día se procedía a una recogida de muestras similar al cuarto día.
Se consideró neumonía la existencia de secreciones purulentas con un cultivo cualitativo positivo de AE, junto con la aparición de un nuevo infiltrado radiológico o progresión de los ya existentes en la radiografía de tórax, y apoyaban el diagnóstico aunque no eran necesarios para el mismo, fiebre mayor de 38 ºC o menor de 36 ºC y leucocitosis mayor de 12.000 o menor de 4.000 leucocitos/mm3. La traqueobronquitis purulenta fue considerada con los mismos criterios que la neumonía, a excepción de los infiltrados radiológicos.
Se realizó un seguimiento de los pacientes hasta el décimo día, o en su caso hasta el alta o fallecimiento del paciente. Durante este período de seguimiento, se recogieron los resultados de aquellos
AE extraídos para cultivo a criterio del médico responsable de cada paciente.
Procesamiento de las muestras
Fibronectina
Se introdujo la muestra en tubo Vacutainer® con EDTA tripotásico como anticoagulante (Dade Behring). Se centrifugó a 2.500 rpm durante 5 minutos. La determinación fue llevada a cabo por nefelometría (Dade Behring). Rango de referencia con intervalo de confianza del 95%: 0,25-0,4 g/l.
Aspirado endobronquial
La muestra fue extraída en condiciones de esterilidad mediante dispositivo extractor destinado a tal fin Unomedical®. Se sembró la muestra cualitativamente en agar sangre en aerobiosis y en agar chocolate con un 5% de CO2 (Biomedics), incubándose a 35-37 ºC durante 24-48 horas.
La identificación y sensibilidad de los diferentes microorganismos obtenidos se llevó a cabo mediante sistema Vitek® (Biomerieux).
Se determinó la mortalidad de los sujetos de estudio durante el período de estancia en UCI.
Análisis estadístico
Las variables cuantitativas se expresan como media ± desviación estándar, las variables cualitativas se expresan como n (%). Para el análsis estadístico hemos usado la prueba de la t de Student o U de Mann-Witney para variables cuantitativas y la prueba de ANOVA para comparaciones múltiples. Para el análisis de las variables cualitativas hemos usado la prueba del χ2. Los resultados se muestran para un nivel de sinificación del 95%. Para la realización de los cálculos hemos usado el paquete estadístico SPSS para Windows®.
RESULTADOS
Se incluyeron un total de 55 controles (grupo 1) y 77 casos (grupo 2), cuyos datos epidemiológicos y niveles de gravedad se expresan en la tabla 1.
En el grupo 1, el 96,4% recibía antibióticos de manera profiláctica cuando se extrajeron las muestras. En el grupo 2, el 76,6% recibió antibióticos durante el período de recogida de muestras (hasta el séptimo día). El antibiótico más utilizado fue cefuroxima en el 61,7% de los pacientes, seguido de amoxicilina-clavulánico en el 15%, piperacilina-tazobactam en el 8,3% y gentamicina en el 3,3%.
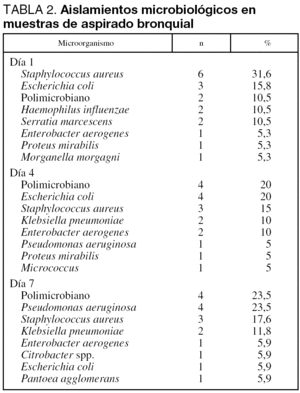
Diecinueve (24,7%) de los pacientes del grupo 2 presentaron un cultivo de AE positivo al ingreso, que en 2 (10,5%) fue polimicrobiano. El microorganismo más frecuentemente aislado fue Staphylococcus aureus, en 7 (36,8%) casos. Los aislamientos fueron más habituales en pacientes cuyo diagnóstico de ingreso fue coma (4 de 12 pacientes, 33,3%) e insuficiencia respiratoria aguda (3 de 9 pacientes, 33,3%), seguido de los pacientes traumatizados (11 de 46 pacientes, 23,9%) y finalmente cirugía urgente (1 de 10 pacientes, 10%).
El cuarto día continuaban ingresados 53 pacientes, 39 (73,6%) de ellos intubados y de éstos 20 (51,3%) presentaron un cultivo de AE positivo, en 4 (20%) fue polimicrobiano, siendo el microorganismo más frecuentemente aislado en este período Escherichia coli en 5 casos (25%) seguido de Staphilococcus aureus en 4 (20%).
El séptimo día continuaban ingresados 41 pacientes, de ellos 28 intubados (68,3%), presentando cultivo positivo de AE 17 (60,7%), en 4 de ellos (23,5%) el cultivo fue polimicrobiano y el microorganismo con más frecuencia aislado fue Pseudomonas aeruginosa en 5 (29,4%).
La relación de aislamientos se presenta en la tabla 2.
Los niveles de FBN al ingreso en el grupo 1 fueron de 0,39 ± 0,29 frente a 0,24 ± 0,11 en el grupo 2 (p < 0,01).
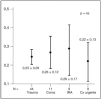
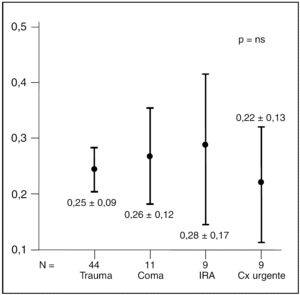
Se desglosaron por diagnóstico de ingreso los niveles de FBN, siendo las diferencias con el grupo 1 sólo significativas para los pacientes traumatizados (p < 0,05), no existiendo diferencias significativas entre los diferentes grupos diagnósticos (fig. 1).
Figura 1. Niveles de fibronectina (g/l) sérica al ingreso según el grupo etiológico. IRA: insuficiencia respiratoria aguda; Cx: cirugía.
La relación PaO2/FiO2 no cambió significativamente ante la presencia de infección respiratoria ni se relacionó con los niveles de FBN en nuestros pacientes.
Los pacientes en los que se aisló al ingreso algún microorganismo en AE no presentaron niveles de FBN significativamente más bajos (0,23 ± 0,10) que en los que no se aislaron (0,25 ± 0,12). Esta falta de relación se mantuvo para los distintos grupos diagnósticos. Tampoco apreciamos relación entre las cifras de FBN al ingreso y la presencia de cultivos positivos al cuarto (0,24 ± 0,09 frente a 0,23 ± 0,1) y séptimo día (0,25 ± 0,08 frente a 0,24 ± 0,11).
Presentaron infección durante el seguimiento 39 (50,6%) pacientes, tratándose de infección respiratoria en 27 casos (35,1% de los pacientes, el 69,2% de las infecciones): neumonía en 19 (24,7% de los pacientes, el 48,7% de las infecciones) y traqueobronquitis purulenta en 8 (10,4% de los pacientes, el 20,5% de las infecciones). El tiempo medio de aparición de la neumonía fue 4,6 ± 3,3 días y el de la traqueobronquitis purulenta de 8 ± 5,6 días.
Los microorganismos responsables de la infección respiratoria se presentan en la tabla 3.
Los niveles de FBN al ingreso y en el seguimiento con relación al desarrollo de infección pulmonar se presentan en la tabla 4.
La estancia media de la totalidad de los pacientes fue de 12,0 ± 12,7 días. En cuanto a los pacientes que desarrollaron infección pulmonar, la estancia media fue de 20,4 ± 12,9 días respecto a 7,5 ± 10,1 días en los pacientes sin infección pulmonar: 22,5 ± 13,7 días para neumonía y 15,4 ± 9,9 para traqueobronquitis. Sin embargo, aunque la estancia fue más elevada (12,5 ± 13,3 frente a 10,9 ± 11,9 días) en los pacientes con niveles de FBN por debajo de 0,30 frente a los que presentaban cifras más elevadas al ingreso, esta diferencia no fue significativa.
Los índices de gravedad APACHE II y SOFA al ingreso fueron predictivos de mortalidad (p < 0,01), no así los de FBN, datos que se muestran en la tabla 5.
DISCUSION
Ha sido referido el posible papel del descenso de FBN en la patogénesis de la neumonía por gramnegativos15, y es bien conocido que la mayoría de los pacientes ingresados en la UCI llegan a estar colonizados por diversos microorganismos, fundamentalmente por bacilos gramnegativos16. Nosotros encontramos que un importante porcentaje de nuestros pacientes presentan un cultivo positivo al ingreso en la Unidad, siendo el microorganismo más frecuente Staphylococcus aureus meticilín-sensible, si bien el porcentaje global de gramnegativos, incluyendo al Haemophilus influenzae, se constituye como el grupo más numeroso. A lo largo de los días siguientes la flora de nuestros pacientes se va modificando, con aumento progresivo de microorganismos gramnegativos, tanto Pseudomonas aeruginosa como otros bacilos entéricos gramnegativos especialmente Escherichia coli y Klebsiella pneumoniae, mostrando la evolución esperada de la colonización habitual de estos pacientes al séptimo día de estancia en nuestras unidades, patrón por otra parte concordante con el de la infección pulmonar documentada y referida a este período en el conjunto de los hospitales de nuestro medio, tal como se desprende del Estudio Nacional de Vigilancia de Infección Nosocomial (ENVIN)17. Posiblemente la ampliación del período de recogida de muestras, que se estableció unicamente hasta el séptimo día, hubiera dado como resultado el aislamiento de mayor número de microorganismos tipo Pseudomonas o Acinetobacter.
Es de destacar el hecho de que más del 70% de nuestros pacientes recibía antibióticos durante este período, de ellos más del 50% desde el mismo momento del ingreso, a pesar de que no existía sospecha de infección en ninguno de ellos. Consideramos que este alto porcentaje de uso de antibióticos desde el inicio se debe a que los traumatizados constituían un grupo importante (59,7% de la muestra total), y en estos casos nuestro protocolo de actuación incluye el uso de cefuroxima como profilaxis si existe otorragia, licuorragia u ocupación de senos, lo que sucede con frecuencia en los traumatismos craneoencefálicos graves.
En cuanto a la elevada utilización de antibióticos de forma empírica cuando es sospechada una infección respiratoria es la práctica habitual de actuación en nuestro medio, habida cuenta del impacto que la utilización precoz y adecuada de antibióticos tiene en la mortalidad de los pacientes con NAVM18,19. Posteriormente, el cambio antibiótico según antibiograma cuando éste está disponible es la regla en estos casos.
El diagnóstico de sospecha de neumonía en nuestra Unidad y el utilizado en este estudio se basa en los signos clínicos clásicos: fiebre o hipotermia, leucocitosis o leucopenia y presencia de infiltrados en la radiología simple de tórax, unido siempre a la presencia de secreciones purulentas. Con estos datos clínicos se extrae de forma rutinaria un aspirado endobronquial para cultivo, que de ser positivo confirma el diagnóstico de neumonía, o bien de traqueobronquitis purulenta si no existían infiltrados en la radiología de tórax.
La idoineidad de la técnica microbiológica diagnóstica de neumonía utilizada por nosotros (cultivos cualitativos de aspirado endobronquial) puede ser cuestionada. A pesar de que el método diagnóstico ideal de neumonía en los pacientes ventilados sigue siendo objeto de controversia, el AE simple no es una técnica considerada en la actualidad de alta rentabilidad diagnóstica, ni es la recomendada para el reconocimiento de la NAVM20, de modo que el diagnóstico de neumonía, si se opta por un método no invasivo como el AE, debería establecerse mediante cultivo cuantitativo de la muestra obtenida. En las UCI españolas y según se refiere en el ENVIN, el diagnóstico de neumonía se realiza por criterios clínicos en el 79,9% de los casos17. Por otra parte, el objetivo de este estudio no ha sido determinar la incidencia de infección respiratoria, sino conocer la eficacia de una determinación sencilla y fácil de aplicar en nuestra práctica clínica habitual para ayudarnos a establecer qué pacientes están en riesgo de desarrollar infección pulmonar, antes de que ésta se produzca, y fundamentalmente si los niveles de FBN sérica podrían identificar a aquellos pacientes que serían, en el curso de su estancia, infectados por gérmenes de conocida virulencia como la Pseudomonas aeruginosa y Acinetobacter baumannii, que en algunos casos de multirresistencia suponen la necesidad de aislamiento protector como tenemos establecido en el protocolo de nuestra Unidad.
En este sentido y conociendo el hecho de que son muchas las causas posibles de fiebre e infiltrados pulmonares en los pacientes sometidos a ventilación mecánica, distintas a la neumonía21, la búsqueda de métodos fáciles de aplicar y no invasivos sigue siendo objeto de interés. Recientemente ha sido revisado el CPIS (Clinical Pulmonary Infection Score), ideado como despistaje de neumonía en los pacientes ventilados mecanicamente, que mediante 6 parámetros sencillos (secreciones pulmonares, infiltrados de la radiografía de tórax, temperatura, leucocitos, relación PaO2/FiO2 y cultivo semicuantitativo de
AE simple) obtiene una adecuada información acerca de la presencia de neumonía, si bien las diferencias encontradas con relación al diagnóstico de sospecha no variaron de forma ostensible, incidiendo los propios autores en la conveniencia de incorporar otros marcadores biológicos de infección con el fin de que el diagnóstico llegue a ser lo más preciso posible22.
El diagnóstico de neumonía con los criterios aplicados en este estudio se produjo con una media de 5 días de estancia en la Unidad, algo menor de lo reportado por la literatura4, y el de la traqueobronquitis purulenta con una media de 6 días. Como era previsible, los pacientes previamente colonizados fueron los que con mayor frecuencia desarrollaron infección respiratoria, aunque no siempre los microorganismos que colonizaban la vía aérea fueron los responsables de la infección respiratoria que desarrollaron posteriormente.
Consideramos apropiado establecer un grupo control de pacientes ventilados mecánicamente y no infectados, con el objeto de determinar los niveles basales esperables en dicha población y poder compararlos con los obtenidos en nuestros casos cuando desarrollan infección pulmonar.
Los niveles de FBN sérica en nuestros casos se vieron claramente disminuidos con respecto a los de los controles, lo cual apoya la hipótesis de que la FBN desempeña algún tipo de papel como parte de la respuesta aguda a la agresión tisular y que esta agresión estará representada por algo más que la ventilación mecánica en sí misma, a la que estaban sometidos tanto los casos como los controles, quienes además habían estado recibiendo fármacos sedantes durante la intervención quirúrgica, al igual que los recibían los pacientes agudos recién ingresados en la Unidad. Este descenso de FBN sérica ha sido encontrado también por otros autores en pacientes sépticos con respecto a controles sanos23. En la misma línea se ha referido una recuperación progresiva de la FBN sérica desde valores muy disminuidos al inicio hasta valores normales en casos de bacteriemia documentada, conforme se produce la mejoría clínica de los pacientes24.
En cambio, y a pesar de que es sabida la disminución de FBN en epitelio bronquial de pacientes intubados, no hemos encontrado un descenso en sus niveles séricos en pacientes colonizados (según aislamientos respiratorios programados), apoyando el hecho conocido de que un aislamiento positivo en paciente estable y no inmunodeprimido y en ausencia de signos clínicos sugestivos de infección es un hecho frecuente y sin trascendencia clínica en el tipo de pacientes que nos ocupa, y que posiblemente el uso de antibióticos prescritos únicamente por este motivo no esté justificado.
En nuestro estudio no hemos observado disminución de la FBN sérica en pacientes con infección respiratoria, sea ésta neumonía o traqueobronquitis purulenta, no encontrando disminución de sus niveles al ingreso o en el seguimiento posterior de aquellos pacientes que desarrollaron la infección respiratoria después del séptimo día y esto ha sido así tanto para los casos de neumonía como de traqueobronquitis.
En cuanto al pronóstico vital y en contra de lo reportado en algunos estudios25, la FBN sérica no se ha mostrado como un marcador adecuado, no teniendo ninguna correlación con los niveles de APACHE II y SOFA que sí se han mostrado predictores de mortalidad, como era esperable. Si bien es cierto que el perfil de nuestros pacientes difiere en general del de aquéllos incluidos en otros estudios, tanto por lo referente a su nivel de gravedad como por la presencia de vía aérea artificial y ventilación mecánica en todos los pacientes, no hemos encontrado ningún estudio que correlacione los niveles de FBN en concreto con estos índices pronósticos, aunque algunos autores plantean el posible beneficio de la inclusión de la FBN formando parte de algún score específico de pacientes graves23.
Los pacientes con niveles de FBN sérica al ingreso más bajos tampoco tuvieron estancias más prolongadas.
Concluimos que la determinación de FBN sérica como método aislado en los pacientes ingresados en UCI tras un proceso agudo no se muestra como un marcador de gravedad ni se realaciona con el pronóstico vital de los pacientes. Tampoco ha demostrado su utilidad como marcador de infección respiratoria.
Queda por determinar si su asociación con otros signos clínicos o parámetros biológicos podría ser de utilidad en el diagnóstico precoz de infección pulmonar.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.