La presencia de una infección fúngica respiratoria en un paciente crítico se asocia con una elevada morbimortalidad.
ObjetivosDeterminar la incidencia de infección respiratoria por Aspergillus spp. en pacientes ingresados en UCI españolas, independientemente del origen de la misma, así como describir las tasas, características, evolución y factores pronóstico de los pacientes con dicha infección.
Material y métodoEstudio retrospectivo, abierto, observacional y multicéntrico que analiza la cohorte de pacientes con infección respiratoria por Aspergillus spp. ingresados en UCI españolas entre los años 2006-2012 (meses de abril, mayo y junio), incluidos en el registro nacional ENVIN-HELICS (108.244 pacientes y 825.797 días de estancia-UCI). Las variables relacionadas de forma independiente con mortalidad hospitalaria se han identificado mediante análisis de regresión logística múltiple.
ResultadosSe han incluido 267 pacientes en 79 de las 198 UCI participantes (2,46 casos por 1.000 pacientes ingresados en UCI y de 3,23 episodios por 10.000 días de estancia en UCI). Las infecciones se clasificaron desde un punto de vista clínico como neumonía relacionada con ventilación mecánica en 93 (34,8%) casos, neumonía no relacionada con ventilación mecánica en 120 (44,9%) y traqueobronquitis en 54 (20,2%). Se trata de pacientes de edad avanzada (64,8±17,1 años), con un elevado nivel de gravedad (APACHE II: 22,03±7,7), con enfermedad médica (64,8%), estancia prolongada en el hospital previa a la identificación del Aspergillus spp. (mediana 11 días), procedencia de salas de hospitalización (58,1%) y elevada mortalidad intra-UCI (57,3%) y hospitalaria (59,6%), con importantes diferencias dependiendo del tipo de infección. Los factores con riesgo independiente de mortalidad han sido: ingreso previo en una unidad de hospitalización (OR: 7,08; IC 95%: 3,18-15,76), antecedente de inmunosupresión (OR: 2,52; IC 95%: 1,24-5,13) y presencia de sepsis grave o shock séptico (OR: 8,91; IC 95%: 4,24-18,76).
ConclusionesLa tasa de infección respiratoria por Aspergillus spp. en pacientes críticos ingresados en UCI en España es baja, afectando a un grupo muy seleccionado de pacientes, cuya mortalidad hospitalaria es elevada y condicionada por factores no modificables.
The presence of respiratory fungal infection in the critically ill patient is associated with high morbidity and mortality.
ObjectivesTo assess the incidence of respiratory infection caused by Aspergillus spp. independently of the origin of infection in patients admitted to Spanish ICUs, as well as to describe the rates, characteristics, outcomes and prognostic factors in patients with this type of infection.
Material and methodsAn observational, retrospective, open-label and multicenter study was carried out in a cohort of patients with respiratory infection caused by Aspergillus spp. admitted to Spanish ICUs between 2006 and 2012 (months of April, May and June), and included in the ENVIN-HELICS registry (108,244 patients and 825,797 days of ICU stay). Variables independently related to in-hospital mortality were identified by multiple logistic regression analysis.
ResultsA total of 267 patients from 79 of the 198 participating ICUs were included (2.46 cases per 1000 ICU patients and 3.23 episodes per 10,000 days of ICU stay). From a clinical point of view, infections were classified as ventilator-associated pneumonia in 93 cases (34.8%), pneumonia unrelated to mechanical ventilation in 120 cases (44.9%), and tracheobronchitis in 54 cases (20.2%). The study population included older patients (mean 64.8±17.1 years), with a high severity level (APACHE II score 22.03±7.7), clinical diseases (64.8%) and prolonged hospital stay before the identification of Aspergillus spp. (median 11 days), transferred to the ICU mainly from hospital wards (58.1%) and with high ICU (57.3%) and hospital (59.6%) mortality rates, exhibiting important differences depending on the type of infection involved. Independent mortality risk factors were previous admission to a hospital ward (OR=7.08, 95%CI: 3.18-15.76), a history of immunosuppression (OR=2.52, 95%CI: 1.24-5.13) and severe sepsis or septic shock (OR=8.91, 95%CI: 4.24-18.76).
ConclusionsRespiratory infections caused by Aspergillus spp. in critically ill patients admitted to the ICU in Spain are infrequent, and affect a very selected group of patients, characterized by high mortality and conditioned by non-modifiable risk factors.
La presencia de una infección fúngica respiratoria en un paciente crítico ingresado en un servicio o unidad de cuidados intensivos (UCI) se asocia con una elevada morbimortalidad, en especial en aquellos que precisan de ventilación mecánica para el tratamiento de la insuficiencia respiratoria acompañante1–3. La mortalidad de los pacientes con insuficiencia respiratoria secundaria a aspergilosis pulmonar y necesidad de ventilación mecánica ha sido superior al 90% en algunas series4–8, por lo que algunos autores han recomendado no ingresar en UCI dichos pacientes, dado su mal pronóstico9.
Aunque la mayoría de procesos infecciosos por hongos se identifican en pacientes inmunodeprimidos (trasplante de órgano sólido o de células hematopoyéticas, neutropenia, quimioterapia, VIH) o en pacientes con enfermedad respiratoria crónica en tratamiento prolongado con corticoides, en ocasiones se ha detectado la aparición de estas infecciones en el contexto de la asistencia hospitalaria (intervenciones quirúrgicas, ingresos prolongados, tratamientos con nebulizadores, manipulación de la vía aérea) en forma de brotes epidémicos10–12. En muchos casos estos pacientes precisan ingresar en UCI para su tratamiento. Otros pacientes desarrollan esta infección durante su estancia en UCI o en unidades posquirúrgicas.
En España existe un registro de infecciones adquiridas en UCI desde el año 1994. El registro Estudio nacional de vigilancia de infección nosocomial-Hospital in Europe link for infection control through surveillance (ENVIN-HELICS) cuenta con la participación anual (por lo menos durante 3 meses) de más de 150 UCI del país 13, y acumula datos de infecciones respiratorias adquiridas en UCI o fuera de UCI de más de 150.000 pacientes (datos disponibles en la Web: http://hws.vhebron.net/envin-helics/)14. De cada paciente se conocen datos demográficos, factores de riesgo de infección relacionada con la actividad hospitalaria, infecciones (incluidas las diagnosticadas antes de su ingreso en UCI), respuesta sistémica, evolución en UCI y tratamientos administrados. Aunque la etiología predominante en las infecciones respiratorias es de origen bacteriano existe un pequeño grupo de pacientes en los que se identifican Aspergillus spp. como responsables de dichas infecciones.
En la literatura médica existe poca información sobre infecciones fúngicas respiratorias en pacientes críticos, por lo que se propone analizar de forma retrospectiva los pacientes incluidos en el registro ENVIN-HELICS que han sido diagnosticados de infección fúngica respiratoria durante su estancia en UCI. El objetivo de este estudio es determinar la incidencia de infección respiratoria por Aspergillus spp. en pacientes ingresados en UCI españolas, independientemente del origen de la misma, así como describir las características y evolución de los pacientes con dicha infección y los antifúngicos administrados para su tratamiento.
Material y métodosDiseño del estudioEstudio retrospectivo, abierto, observacional y multicéntrico de participación voluntaria que analiza la cohorte de pacientes ingresados en UCI españolas con infección respiratoria por Aspergillus spp.
Sujetos de estudioSe ha definido como caso a todos los pacientes ingresados en UCI e incluidos en el registro nacional ENVIN-HELICS14, en los que consta la presencia de una infección respiratoria en la que se ha identificado un Aspergillus spp. en alguna muestra respiratoria. Las infecciones se han clasificado como neumonía relacionada con ventilación mecánica (NVM), neumonía nosocomial no relacionada con ventilación mecánica (NN) y traqueobronquitis (TB), de acuerdo con los diagnósticos incluidos en el manual ENVIN-HELICS14. Se incluyeron los pacientes independientemente del origen de la infección (comunitaria, extra-UCI o intra-UCI) y del tipo de muestra que resultó positiva para Aspergillus spp. (esputo, broncoaspirado, cepillado bronquial o lavado broncoalveolar). Se excluyeron los pacientes con aislamiento de Aspergillus spp. en muestras respiratorias en ausencia de infección respiratoria.
Periodo de observaciónEl periodo de observación incluyó los meses de abril, mayo y junio entre los años 2006 y 2012 (ambos incluidos). Los pacientes se siguieron de forma continuada desde su ingreso hasta el alta de UCI o un máximo de 30 días.
Metodología de estudioNo existió una estrategia previamente establecida para la obtención de muestras. Las técnicas utilizadas para cada paciente fueron de elección del equipo médico que lo atendió. Se asume que para cada una de las técnicas empleadas para la obtención de muestras respiratorias se han seguido las recomendaciones establecidas. Así mismo, la metodología seguida para la identificación del Aspergillus spp. no fue previamente consensuada, y cada laboratorio de microbiología de los hospitales participantes ha utilizado aquellas técnicas que consideró más adecuadas o de las que disponía en su laboratorio. Las infecciones fueron clasificadas en función del lugar en donde fueron diagnosticadas como intra-UCI o extra-UCI, dependiendo del servicio en donde se estableció la sospecha diagnóstica, se solicitaron las pruebas en las que se identificó el Aspergillus spp. y/o se inició tratamiento específico con antifúngicos activos frente a Aspergillus spp.
Para cada paciente se han analizado variables demográficas (edad, sexo), nivel de gravedad al ingreso en UCI (APACHE II), enfermedad de base (médica, quirúrgica, traumática, coronaria), procedencia (comunidad, unidad de hospitalización, otro centro), antecedentes patológicos de riesgo (inmunodepresión, inmunodeficiencia, cirugía previa, neutropenia), dispositivos invasores (intubación, ventilación mecánica, catéter venoso central, técnicas de depuración extrarrenal, drenaje intraventicular), muestras respiratorias en las que se ha identificado Aspergillus spp., otros microorganismos identificados en las muestras respiratorias, tratamientos instaurados (antifúngicos utilizados y número de días de uso), respuesta clínica y evolución de los pacientes (mortalidad intra-UCI y días de estancia en UCI). En el registro se incluye la identificación de patógenos multirresistentes (PMR) durante la estancia en UCI. Las definiciones de las distintas variables, así como de los PMR se incluyen en el manual del registro ENVIN-HELICS14.
TratamientoEn el registro ENVIN-HELICS se incluyen todos los tratamientos antimicrobianos administrados durante la estancia del paciente en UCI. Para identificar el tratamiento administrado para la infección por Aspergillus spp. se han considerado solo aquellos antifúngicos con actividad frente a este patógeno y que el paciente recibió en los días siguientes a la identificación de la infección fúngica respiratoria. Para la decisión de tratar y la elección de los antifúngicos no se ha aplicado ningún protocolo terapéutico previamente consensuado. Se consideró que el tratamiento fue combinado cuando los antifúngicos activos frente a Aspergillus spp. se administraron de forma simultánea durante 2 o más días.
Medidas de frecuenciaLa tasa de pacientes con infección respiratoria por Aspergillus spp. se expresa en porcentaje definido como el número de pacientes diagnosticados de infección respiratoria por Aspergillus spp. durante su estancia en UCI, independientemente de dónde fue diagnosticada la infección, dividido por el número de pacientes ingresados en UCI por 100.
Análisis estadísticoSe presentan resúmenes descriptivos de los resultados. Las variables continuas se expresan como media y desviación estándar o mediana y percentil 25 y 75, según si la variable presentaba o no una distribución normal. Las variables categóricas se presentan en forma de frecuencias y porcentajes. En la comparación de subgrupos (pacientes con infección respiratoria por Aspergillus spp. identificada en UCI o fuera de UCI y pacientes que fallecen en el hospital o sobreviven) se utilizó la prueba de Chi cuadrado o la prueba exacta de Fisher para las variables cualitativas, y la prueba de «t» de Student o alternativamente la U de Mann-Whitney para las variables cuantitativas. Se aceptan como significativas diferencias con una p<0,05. Para identificar las variables relacionadas de forma independiente con mortalidad hospitalaria se aplicó un análisis multivariante de regresión logística en el que se incluyeron las variables con p<0,1 en el análisis univariado. Las variables se fueron eliminando si en el análisis multivariado no alcanzaron significación estadística, y su exclusión no modificaba los OR del resto de variables del modelo. Los análisis estadísticos se realizaron con el programa informático SPSS/18.0 (IBM Corp).
ResultadosEn el periodo analizado se han incluido en el registro ENVIN-HELICS 108.244 pacientes con 825.797 días de estancia en UCI. En 79 de las 198 UCI participantes (39,9%) se han identificado 267 pacientes (3,4 episodios por UCI con uno o más casos, uno mínimo, 18 máximo) diagnosticados de infección respiratoria en la que por lo menos uno de los microorganismos aislados era un Aspergillus spp. La tasa de infección respiratoria por Aspergillus spp. fue de 2,46 casos por 1.000 pacientes ingresados en UCI y de 3,23 episodios por 10.000 días de estancia en UCI. Las infecciones se clasificaron desde un punto de vista clínico como NVM en 93 (34,8%) casos, NN en 120 (44,9%) y TB en 54 (20,2%).
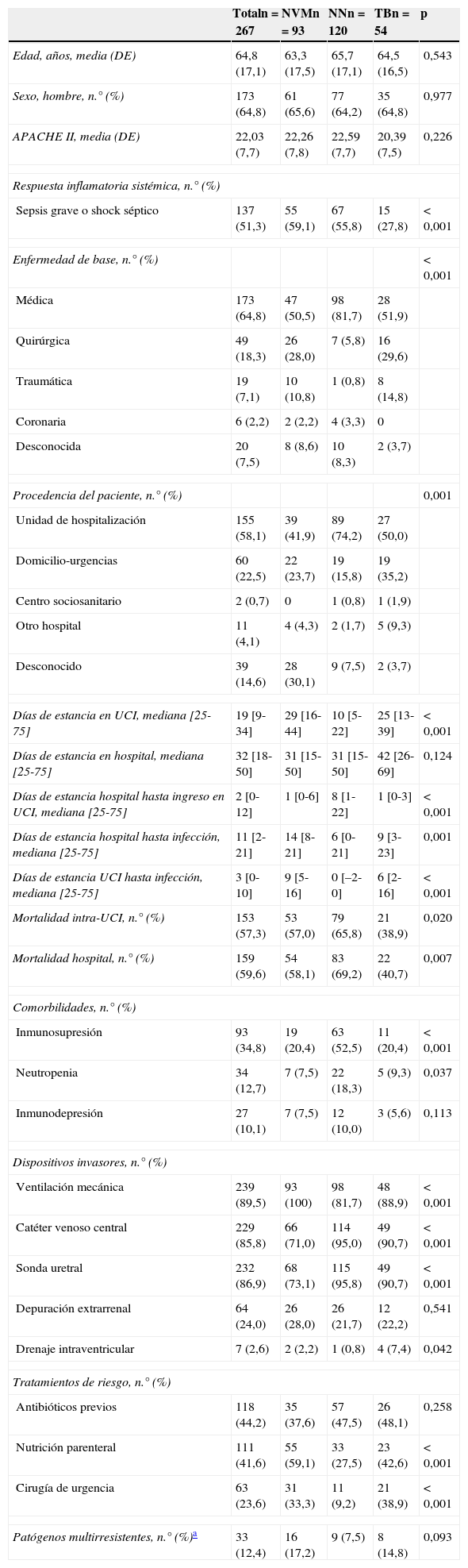
Las características de los pacientes con infección respiratoria por Aspergillus spp. dependiendo de su clasificación clínica se incluyen en la tabla 1. Se trata de pacientes de edad avanzada, con un elevado nivel de gravedad, con enfermedad médica, estancia prolongada en el hospital previa a la identificación del Aspergillus spp., procedencia de salas de hospitalización de forma predominante y elevada mortalidad intra-UCI, con diferencias significativas entre dichas variables dependiendo de la clasificación clínica de la infección. En la misma tabla se incluyen los factores de riesgo presentes en los pacientes con infección por Aspergillus spp. En casi la mitad de los casos presentan una condición asociada con riesgo de infecciones oportunistas, en especial inmunodepresión relacionada con la presencia de procesos neoplásicos en fase activa de tratamiento. Así mismo han utilizado durante su estancia en UCI un elevado número de dispositivos invasores y tratamientos asociados con riesgo de infección nosocomial y/u oportunista. La estancia previa en el hospital con anterioridad al diagnóstico de la infección respiratoria por Aspergillus spp. (expresada en mediana) ha sido de 11 días (rango 2-21) y la estancia previa en UCI de 2 días (rango 0-10). La respuesta clínica de la infección se ha valorado como de sepsis grave o shock séptico en 137 (51,3%) casos. Se han observado diferencias significativas en estas características dependiendo de la forma de presentación de la infección respiratoria, así como en la respuesta sistémica de la infección y en la mortalidad.
Características y factores de riesgo de los pacientes con infección respiratoria por Aspergillus
| Totaln=267 | NVMn=93 | NNn=120 | TBn=54 | p | |
|---|---|---|---|---|---|
| Edad, años, media (DE) | 64,8 (17,1) | 63,3 (17,5) | 65,7 (17,1) | 64,5 (16,5) | 0,543 |
| Sexo, hombre, n.° (%) | 173 (64,8) | 61 (65,6) | 77 (64,2) | 35 (64,8) | 0,977 |
| APACHE II, media (DE) | 22,03 (7,7) | 22,26 (7,8) | 22,59 (7,7) | 20,39 (7,5) | 0,226 |
| Respuesta inflamatoria sistémica, n.° (%) | |||||
| Sepsis grave o shock séptico | 137 (51,3) | 55 (59,1) | 67 (55,8) | 15 (27,8) | <0,001 |
| Enfermedad de base, n.° (%) | <0,001 | ||||
| Médica | 173 (64,8) | 47 (50,5) | 98 (81,7) | 28 (51,9) | |
| Quirúrgica | 49 (18,3) | 26 (28,0) | 7 (5,8) | 16 (29,6) | |
| Traumática | 19 (7,1) | 10 (10,8) | 1 (0,8) | 8 (14,8) | |
| Coronaria | 6 (2,2) | 2 (2,2) | 4 (3,3) | 0 | |
| Desconocida | 20 (7,5) | 8 (8,6) | 10 (8,3) | 2 (3,7) | |
| Procedencia del paciente, n.° (%) | 0,001 | ||||
| Unidad de hospitalización | 155 (58,1) | 39 (41,9) | 89 (74,2) | 27 (50,0) | |
| Domicilio-urgencias | 60 (22,5) | 22 (23,7) | 19 (15,8) | 19 (35,2) | |
| Centro sociosanitario | 2 (0,7) | 0 | 1 (0,8) | 1 (1,9) | |
| Otro hospital | 11 (4,1) | 4 (4,3) | 2 (1,7) | 5 (9,3) | |
| Desconocido | 39 (14,6) | 28 (30,1) | 9 (7,5) | 2 (3,7) | |
| Días de estancia en UCI, mediana [25-75] | 19 [9-34] | 29 [16-44] | 10 [5-22] | 25 [13-39] | <0,001 |
| Días de estancia en hospital, mediana [25-75] | 32 [18-50] | 31 [15-50] | 31 [15-50] | 42 [26-69] | 0,124 |
| Días de estancia hospital hasta ingreso en UCI, mediana [25-75] | 2 [0-12] | 1 [0-6] | 8 [1-22] | 1 [0-3] | <0,001 |
| Días de estancia hospital hasta infección, mediana [25-75] | 11 [2-21] | 14 [8-21] | 6 [0-21] | 9 [3-23] | 0,001 |
| Días de estancia UCI hasta infección, mediana [25-75] | 3 [0-10] | 9 [5-16] | 0 [–2-0] | 6 [2-16] | <0,001 |
| Mortalidad intra-UCI, n.° (%) | 153 (57,3) | 53 (57,0) | 79 (65,8) | 21 (38,9) | 0,020 |
| Mortalidad hospital, n.° (%) | 159 (59,6) | 54 (58,1) | 83 (69,2) | 22 (40,7) | 0,007 |
| Comorbilidades, n.° (%) | |||||
| Inmunosupresión | 93 (34,8) | 19 (20,4) | 63 (52,5) | 11 (20,4) | <0,001 |
| Neutropenia | 34 (12,7) | 7 (7,5) | 22 (18,3) | 5 (9,3) | 0,037 |
| Inmunodepresión | 27 (10,1) | 7 (7,5) | 12 (10,0) | 3 (5,6) | 0,113 |
| Dispositivos invasores, n.° (%) | |||||
| Ventilación mecánica | 239 (89,5) | 93 (100) | 98 (81,7) | 48 (88,9) | <0,001 |
| Catéter venoso central | 229 (85,8) | 66 (71,0) | 114 (95,0) | 49 (90,7) | <0,001 |
| Sonda uretral | 232 (86,9) | 68 (73,1) | 115 (95,8) | 49 (90,7) | <0,001 |
| Depuración extrarrenal | 64 (24,0) | 26 (28,0) | 26 (21,7) | 12 (22,2) | 0,541 |
| Drenaje intraventricular | 7 (2,6) | 2 (2,2) | 1 (0,8) | 4 (7,4) | 0,042 |
| Tratamientos de riesgo, n.° (%) | |||||
| Antibióticos previos | 118 (44,2) | 35 (37,6) | 57 (47,5) | 26 (48,1) | 0,258 |
| Nutrición parenteral | 111 (41,6) | 55 (59,1) | 33 (27,5) | 23 (42,6) | <0,001 |
| Cirugía de urgencia | 63 (23,6) | 31 (33,3) | 11 (9,2) | 21 (38,9) | <0,001 |
| Patógenos multirresistentes, n.° (%)a | 33 (12,4) | 16 (17,2) | 9 (7,5) | 8 (14,8) | 0,093 |
NN: neumonía nosocomial no relacionada con ventilación mecánica; NVM: neumonía relacionada con ventilación mecánica; TB: traqueobronquitis.
Pacientes con uno o más patógenos multirresistentes (Staphylococcus aureus resistente a meticilina, Enterococcus spp. resistente a vancomicina, Acinetobacter baumannii resistente a imipenem, Pseudomonas aeruginosa resistentes a 3 o más familias de antibióticos antipseudomonales, enterobacterias productoras de betalactamasas de espectro extendido y otros bacilos gram negativos multirresistentes).
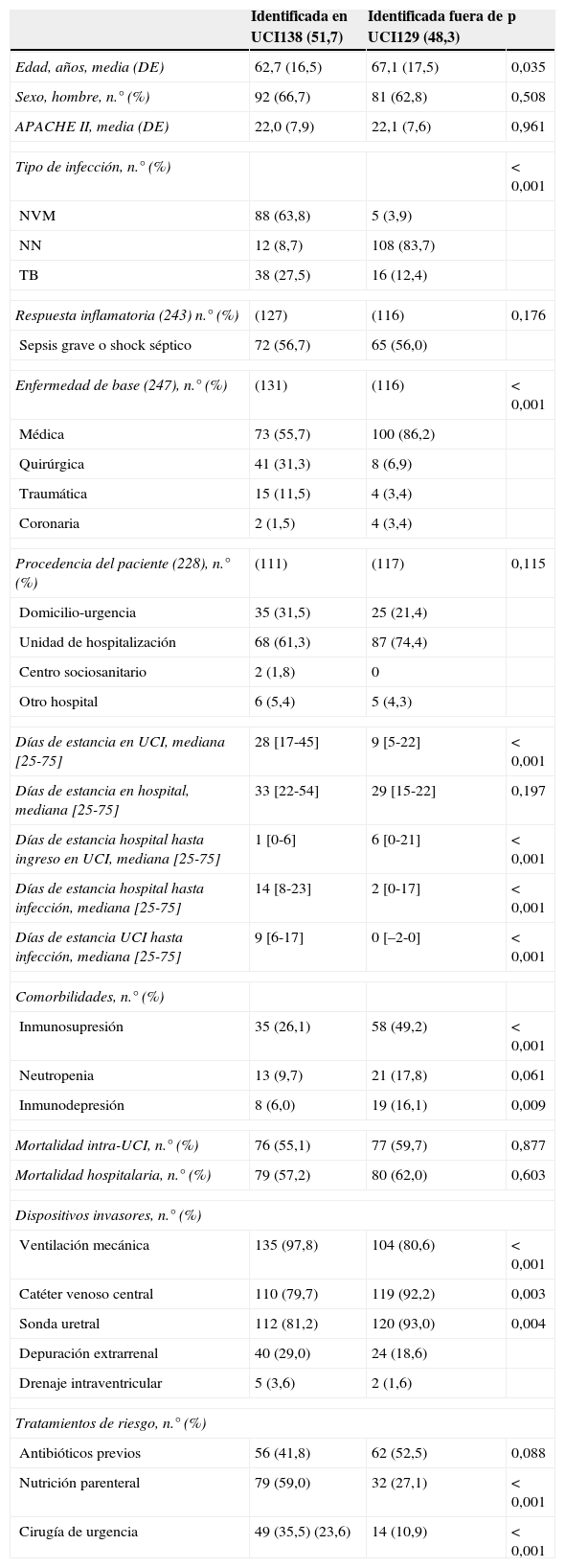
En 138 (51,7%) ocasiones la infección por Aspergillus spp. se ha identificado en UCI, siendo en el resto de ocasiones conocida o sospechada antes de su ingreso en dicha unidad. En la tabla 2 se incluyen las características de los pacientes dependiendo del lugar de diagnóstico de la infección. Se han observado importantes diferencias en la clasificación clínica de las infecciones, en las comorbilidades y dispositivos invasores utilizados, pero no en la respuesta inflamatoria sistémica o en la mortalidad intra-UCI y hospitalaria.
Características y factores de riesgo de los pacientes dependiendo del lugar de identificación de la infección respiratoria por Aspergillus
| Identificada en UCI138 (51,7) | Identificada fuera de UCI129 (48,3) | p | |
|---|---|---|---|
| Edad, años, media (DE) | 62,7 (16,5) | 67,1 (17,5) | 0,035 |
| Sexo, hombre, n.° (%) | 92 (66,7) | 81 (62,8) | 0,508 |
| APACHE II, media (DE) | 22,0 (7,9) | 22,1 (7,6) | 0,961 |
| Tipo de infección, n.° (%) | <0,001 | ||
| NVM | 88 (63,8) | 5 (3,9) | |
| NN | 12 (8,7) | 108 (83,7) | |
| TB | 38 (27,5) | 16 (12,4) | |
| Respuesta inflamatoria (243) n.° (%) | (127) | (116) | 0,176 |
| Sepsis grave o shock séptico | 72 (56,7) | 65 (56,0) | |
| Enfermedad de base (247), n.° (%) | (131) | (116) | <0,001 |
| Médica | 73 (55,7) | 100 (86,2) | |
| Quirúrgica | 41 (31,3) | 8 (6,9) | |
| Traumática | 15 (11,5) | 4 (3,4) | |
| Coronaria | 2 (1,5) | 4 (3,4) | |
| Procedencia del paciente (228), n.° (%) | (111) | (117) | 0,115 |
| Domicilio-urgencia | 35 (31,5) | 25 (21,4) | |
| Unidad de hospitalización | 68 (61,3) | 87 (74,4) | |
| Centro sociosanitario | 2 (1,8) | 0 | |
| Otro hospital | 6 (5,4) | 5 (4,3) | |
| Días de estancia en UCI, mediana [25-75] | 28 [17-45] | 9 [5-22] | <0,001 |
| Días de estancia en hospital, mediana [25-75] | 33 [22-54] | 29 [15-22] | 0,197 |
| Días de estancia hospital hasta ingreso en UCI, mediana [25-75] | 1 [0-6] | 6 [0-21] | <0,001 |
| Días de estancia hospital hasta infección, mediana [25-75] | 14 [8-23] | 2 [0-17] | <0,001 |
| Días de estancia UCI hasta infección, mediana [25-75] | 9 [6-17] | 0 [–2-0] | <0,001 |
| Comorbilidades, n.° (%) | |||
| Inmunosupresión | 35 (26,1) | 58 (49,2) | <0,001 |
| Neutropenia | 13 (9,7) | 21 (17,8) | 0,061 |
| Inmunodepresión | 8 (6,0) | 19 (16,1) | 0,009 |
| Mortalidad intra-UCI, n.° (%) | 76 (55,1) | 77 (59,7) | 0,877 |
| Mortalidad hospitalaria, n.° (%) | 79 (57,2) | 80 (62,0) | 0,603 |
| Dispositivos invasores, n.° (%) | |||
| Ventilación mecánica | 135 (97,8) | 104 (80,6) | <0,001 |
| Catéter venoso central | 110 (79,7) | 119 (92,2) | 0,003 |
| Sonda uretral | 112 (81,2) | 120 (93,0) | 0,004 |
| Depuración extrarrenal | 40 (29,0) | 24 (18,6) | |
| Drenaje intraventricular | 5 (3,6) | 2 (1,6) | |
| Tratamientos de riesgo, n.° (%) | |||
| Antibióticos previos | 56 (41,8) | 62 (52,5) | 0,088 |
| Nutrición parenteral | 79 (59,0) | 32 (27,1) | <0,001 |
| Cirugía de urgencia | 49 (35,5) (23,6) | 14 (10,9) | <0,001 |
NN: neumonía nosocomial no relacionada con ventilación mecánica; NVM: neumonía relacionada con ventilación mecánica; TB: traqueobronquitis.
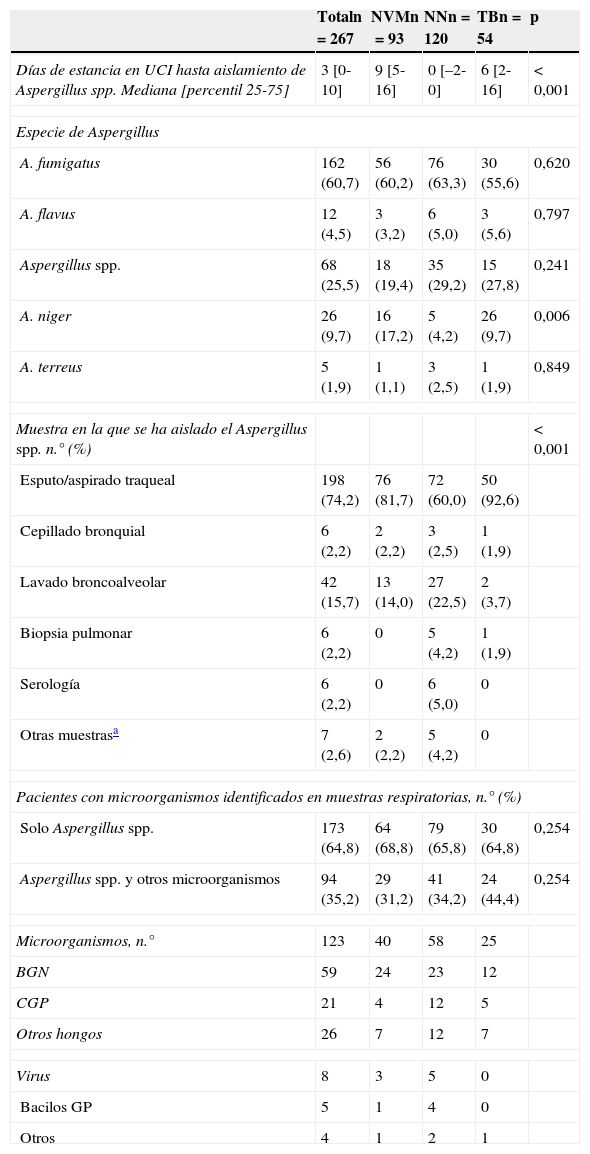
Ha predominado el aislamiento del Aspergillus spp. en muestras obtenidas mediante broncoaspirado (aspirado traqueal) seguido por las identificaciones en muestras obtenidas con procedimientos invasores, en especial las diferentes técnicas de lavado broncoalveolar con diferencias significativas dependiendo de la clasificación clínica de la infección (tabla 3). Así, las muestras obtenidas con técnicas invasivas han predominado en las infecciones con diagnóstico clínico de NVM y NN, mientras que el broncoaspirado y/o esputo en TB. En 5 (1,9%) casos se ha identificado en muestras de tejido pulmonar (biopsia) y en 2 (0,7%) casos en sangre. Las infecciones respiratorias por Aspergillus spp. se han acompañado de identificación de otros microorganismos en 94 (35,2%) ocasiones. Han predominado los bacilos gramnegativos (59 casos) y cocos grampositivos (21 casos), siendo también frecuentes la presencia de otros hongos (26 casos), en especial Candida spp. La presencia de PMR durante su estancia en UCI, en diferentes focos, se ha identificado en el 12,4% de los casos.
Características de las infecciones respiratorias por Aspergillus
| Totaln=267 | NVMn=93 | NNn=120 | TBn=54 | p | |
|---|---|---|---|---|---|
| Días de estancia en UCI hasta aislamiento de Aspergillus spp. Mediana [percentil 25-75] | 3 [0-10] | 9 [5-16] | 0 [–2-0] | 6 [2-16] | <0,001 |
| Especie de Aspergillus | |||||
| A. fumigatus | 162 (60,7) | 56 (60,2) | 76 (63,3) | 30 (55,6) | 0,620 |
| A. flavus | 12 (4,5) | 3 (3,2) | 6 (5,0) | 3 (5,6) | 0,797 |
| Aspergillus spp. | 68 (25,5) | 18 (19,4) | 35 (29,2) | 15 (27,8) | 0,241 |
| A. niger | 26 (9,7) | 16 (17,2) | 5 (4,2) | 26 (9,7) | 0,006 |
| A. terreus | 5 (1,9) | 1 (1,1) | 3 (2,5) | 1 (1,9) | 0,849 |
| Muestra en la que se ha aislado el Aspergillus spp. n.° (%) | <0,001 | ||||
| Esputo/aspirado traqueal | 198 (74,2) | 76 (81,7) | 72 (60,0) | 50 (92,6) | |
| Cepillado bronquial | 6 (2,2) | 2 (2,2) | 3 (2,5) | 1 (1,9) | |
| Lavado broncoalveolar | 42 (15,7) | 13 (14,0) | 27 (22,5) | 2 (3,7) | |
| Biopsia pulmonar | 6 (2,2) | 0 | 5 (4,2) | 1 (1,9) | |
| Serología | 6 (2,2) | 0 | 6 (5,0) | 0 | |
| Otras muestrasa | 7 (2,6) | 2 (2,2) | 5 (4,2) | 0 | |
| Pacientes con microorganismos identificados en muestras respiratorias, n.° (%) | |||||
| Solo Aspergillus spp. | 173 (64,8) | 64 (68,8) | 79 (65,8) | 30 (64,8) | 0,254 |
| Aspergillus spp. y otros microorganismos | 94 (35,2) | 29 (31,2) | 41 (34,2) | 24 (44,4) | 0,254 |
| Microorganismos, n.° | 123 | 40 | 58 | 25 | |
| BGN | 59 | 24 | 23 | 12 | |
| CGP | 21 | 4 | 12 | 5 | |
| Otros hongos | 26 | 7 | 12 | 7 | |
| Virus | 8 | 3 | 5 | 0 | |
| Bacilos GP | 5 | 1 | 4 | 0 | |
| Otros | 4 | 1 | 2 | 1 | |
NN: neumonía nosocomial no relacionada con ventilación mecánica; NVM: neumonía relacionada con ventilación mecánica; TB: traqueobronquitis.
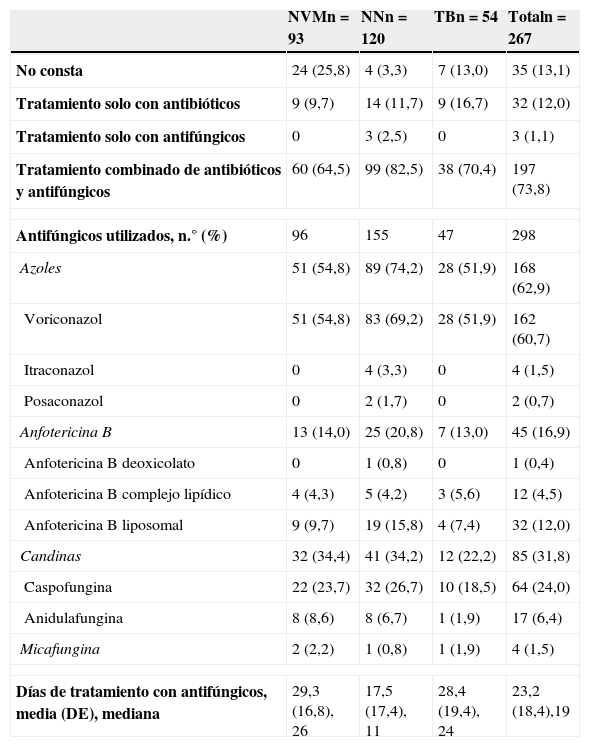
En 67 (25,1%) casos no se ha indicado ningún tratamiento (o no consta en el registro) para la infección por Aspergillus spp., lo que ha sido más frecuente en aquellas infecciones clasificadas con NVM y TB (tabla 4). En la mayoría de casos en los que se ha iniciado tratamiento ha sido en combinación con antibióticos. Entre los antifúngicos utilizados destaca voriconazol en 162 (60,7%) ocasiones, seguido de caspofungina en 85 (31,8%) pacientes y anfotericina B liposomal en 32 (12,0%). La duración del tratamiento antifúngico, expresado en mediana, ha sido de 19 días, siendo superior de forma significativa en las NVM (26 días) y TB (24 días) y en aquellos que sobrevivieron (26 días). En 51 (19,1%) ocasiones se ha utilizado tratamiento combinado con 2 antifúngicos activos frente a las infecciones respiratorias por Aspergillus spp., destacando la combinación de voriconazol y caspofungina en 31 (11,6%) ocasiones y de anfotericina B liposomal y voriconazol en 9 (3,4%).
Actitud terapéutica frente a las infecciones respiratorias por Aspergillus
| NVMn=93 | NNn=120 | TBn=54 | Totaln=267 | |
|---|---|---|---|---|
| No consta | 24 (25,8) | 4 (3,3) | 7 (13,0) | 35 (13,1) |
| Tratamiento solo con antibióticos | 9 (9,7) | 14 (11,7) | 9 (16,7) | 32 (12,0) |
| Tratamiento solo con antifúngicos | 0 | 3 (2,5) | 0 | 3 (1,1) |
| Tratamiento combinado de antibióticos y antifúngicos | 60 (64,5) | 99 (82,5) | 38 (70,4) | 197 (73,8) |
| Antifúngicos utilizados, n.° (%) | 96 | 155 | 47 | 298 |
| Azoles | 51 (54,8) | 89 (74,2) | 28 (51,9) | 168 (62,9) |
| Voriconazol | 51 (54,8) | 83 (69,2) | 28 (51,9) | 162 (60,7) |
| Itraconazol | 0 | 4 (3,3) | 0 | 4 (1,5) |
| Posaconazol | 0 | 2 (1,7) | 0 | 2 (0,7) |
| Anfotericina B | 13 (14,0) | 25 (20,8) | 7 (13,0) | 45 (16,9) |
| Anfotericina B deoxicolato | 0 | 1 (0,8) | 0 | 1 (0,4) |
| Anfotericina B complejo lipídico | 4 (4,3) | 5 (4,2) | 3 (5,6) | 12 (4,5) |
| Anfotericina B liposomal | 9 (9,7) | 19 (15,8) | 4 (7,4) | 32 (12,0) |
| Candinas | 32 (34,4) | 41 (34,2) | 12 (22,2) | 85 (31,8) |
| Caspofungina | 22 (23,7) | 32 (26,7) | 10 (18,5) | 64 (24,0) |
| Anidulafungina | 8 (8,6) | 8 (6,7) | 1 (1,9) | 17 (6,4) |
| Micafungina | 2 (2,2) | 1 (0,8) | 1 (1,9) | 4 (1,5) |
| Días de tratamiento con antifúngicos, media (DE), mediana | 29,3 (16,8), 26 | 17,5 (17,4), 11 | 28,4 (19,4), 24 | 23,2 (18,4),19 |
NN: neumonía nosocomial no relacionada con ventilación mecánica; NVM: neumonía relacionada con ventilación mecánica; TB: traqueobronquitis.
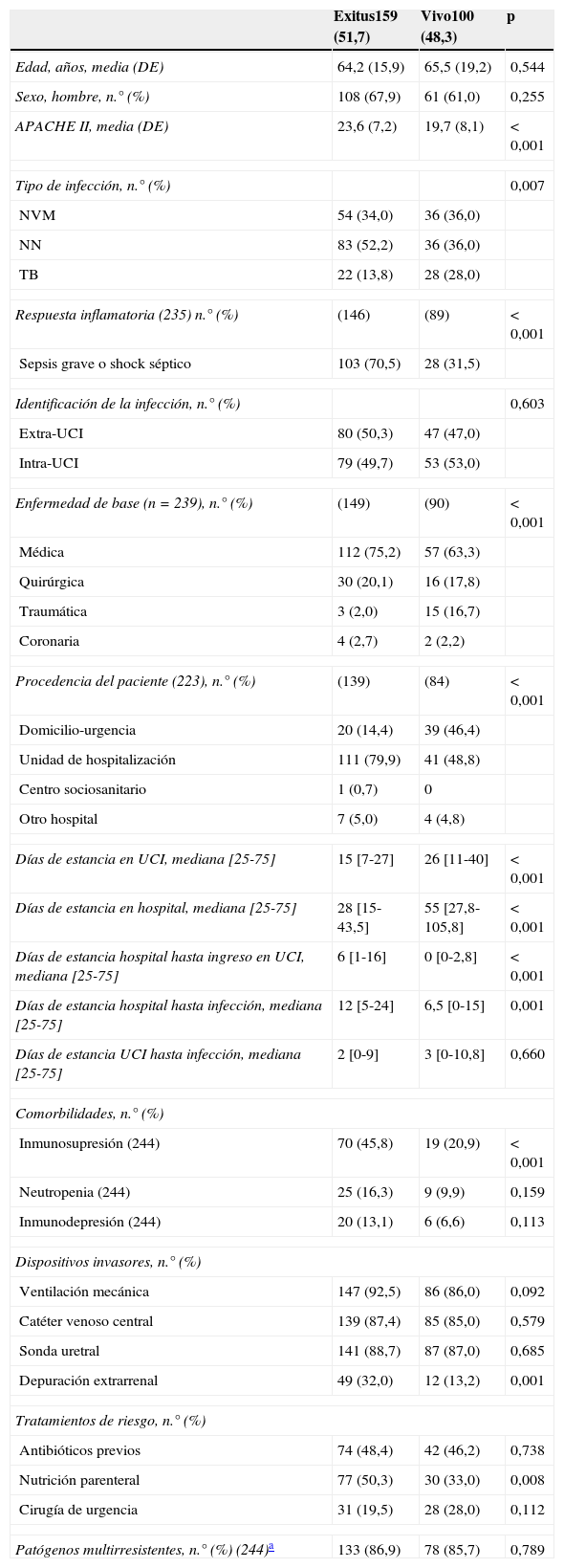
En 159 casos (59,6%) los pacientes han fallecido durante su estancia en el hospital, siendo más frecuente en aquellos clasificados como NN (69,2%) y NVM (58,1%). En la tabla 5 se incluye el análisis univariante de los factores relacionados con mortalidad hospitalaria. Los factores con riesgo independiente de mortalidad identificados en el análisis de regresión logística han sido: ingreso previo en una unidad de hospitalización (OR: 7,08; IC 95%: 3,18-15,76), antecedente de inmunosupresión (OR: 2,52; IC 95%: 1,24-5,13) e infección con respuesta sistémica de sepsis grave o shock séptico (OR: 8,91; IC 95%: 4,24-18,76). La mortalidad de los pacientes que presentaron estos 3 factores fue del 97,6%. El modelo presentó una buena calibración (test de Hosmer Lemeshow, p=0,541) y una elevada capacidad de discriminación con un AUC (IC 95%) de 0,821 (0,766-0,877).
Características y factores de riesgo de los pacientes con infección respiratoria por Aspergillus dependiendo de su evolución en el hospital (en 8 casos no se dispone de dicha información)
| Exitus159 (51,7) | Vivo100 (48,3) | p | |
|---|---|---|---|
| Edad, años, media (DE) | 64,2 (15,9) | 65,5 (19,2) | 0,544 |
| Sexo, hombre, n.° (%) | 108 (67,9) | 61 (61,0) | 0,255 |
| APACHE II, media (DE) | 23,6 (7,2) | 19,7 (8,1) | <0,001 |
| Tipo de infección, n.° (%) | 0,007 | ||
| NVM | 54 (34,0) | 36 (36,0) | |
| NN | 83 (52,2) | 36 (36,0) | |
| TB | 22 (13,8) | 28 (28,0) | |
| Respuesta inflamatoria (235) n.° (%) | (146) | (89) | <0,001 |
| Sepsis grave o shock séptico | 103 (70,5) | 28 (31,5) | |
| Identificación de la infección, n.° (%) | 0,603 | ||
| Extra-UCI | 80 (50,3) | 47 (47,0) | |
| Intra-UCI | 79 (49,7) | 53 (53,0) | |
| Enfermedad de base (n=239), n.° (%) | (149) | (90) | <0,001 |
| Médica | 112 (75,2) | 57 (63,3) | |
| Quirúrgica | 30 (20,1) | 16 (17,8) | |
| Traumática | 3 (2,0) | 15 (16,7) | |
| Coronaria | 4 (2,7) | 2 (2,2) | |
| Procedencia del paciente (223), n.° (%) | (139) | (84) | <0,001 |
| Domicilio-urgencia | 20 (14,4) | 39 (46,4) | |
| Unidad de hospitalización | 111 (79,9) | 41 (48,8) | |
| Centro sociosanitario | 1 (0,7) | 0 | |
| Otro hospital | 7 (5,0) | 4 (4,8) | |
| Días de estancia en UCI, mediana [25-75] | 15 [7-27] | 26 [11-40] | <0,001 |
| Días de estancia en hospital, mediana [25-75] | 28 [15-43,5] | 55 [27,8-105,8] | <0,001 |
| Días de estancia hospital hasta ingreso en UCI, mediana [25-75] | 6 [1-16] | 0 [0-2,8] | <0,001 |
| Días de estancia hospital hasta infección, mediana [25-75] | 12 [5-24] | 6,5 [0-15] | 0,001 |
| Días de estancia UCI hasta infección, mediana [25-75] | 2 [0-9] | 3 [0-10,8] | 0,660 |
| Comorbilidades, n.° (%) | |||
| Inmunosupresión (244) | 70 (45,8) | 19 (20,9) | <0,001 |
| Neutropenia (244) | 25 (16,3) | 9 (9,9) | 0,159 |
| Inmunodepresión (244) | 20 (13,1) | 6 (6,6) | 0,113 |
| Dispositivos invasores, n.° (%) | |||
| Ventilación mecánica | 147 (92,5) | 86 (86,0) | 0,092 |
| Catéter venoso central | 139 (87,4) | 85 (85,0) | 0,579 |
| Sonda uretral | 141 (88,7) | 87 (87,0) | 0,685 |
| Depuración extrarrenal | 49 (32,0) | 12 (13,2) | 0,001 |
| Tratamientos de riesgo, n.° (%) | |||
| Antibióticos previos | 74 (48,4) | 42 (46,2) | 0,738 |
| Nutrición parenteral | 77 (50,3) | 30 (33,0) | 0,008 |
| Cirugía de urgencia | 31 (19,5) | 28 (28,0) | 0,112 |
| Patógenos multirresistentes, n.° (%) (244)a | 133 (86,9) | 78 (85,7) | 0,789 |
NN: neumonía nosocomial no relacionada con ventilación mecánica; NVM: neumonía relacionada con ventilación mecánica; TB: traqueobronquitis.
Pacientes con uno o más patógenos multirresistentes (Staphylococcus aureus resistente a meticilina, Enterococcus spp. resistente a vancomicina, Acinetobacter baumannii resistente a imipenem, Pseudomonas aeruginosa resistente a 3 o más familias de antibióticos antipseudomonales, enterobacterias productoras de betalactamasas de espectro extendido y otros bacilos gram negativos multirresistentes).
La principal aportación de este estudio ha sido identificar la tasa nacional de infección respiratoria por Aspergillus spp. en pacientes críticos ingresados en UCI que afecta a 2,5 pacientes por cada 1.000 ingresados. No existen datos comparativos de esta tasa, ya que los registros nacionales que aportan datos de infecciones adquiridas en UCI (HELICS, NISS) se limitan al control de infecciones relacionadas con dispositivos invasores en las que no se incluyen traqueobronquitis o NN no relacionadas con ventilación mecánica. El número de casos aportados por cada UCI ha sido bajo, lo que indica que no se han producido brotes epidémicos en el periodo estudiado, ni que su presencia es endémica en las UCI españolas.
Los pacientes en los que se ha diagnosticado esta infección son pacientes con edad avanzada, estancia prolongada en el hospital previa a la identificación del Aspergillus spp. y con presencia de condiciones asociadas con alteración de la inmunidad como inmunosupresión, neutropenia e inmunodeficiencia. No se incluyen en el registro otros factores de riesgo que se han demostrado previamente relacionados con esta infección, como es la enfermedad respiratoria crónica, la utilización previa de corticoides, el trasplante de órgano sólido y el trasplante de células madre hematopoyéticas, englobándose la mayoría de estos factores en nuestro registro como inmunosupresión.
La mayoría de infecciones se han diagnosticado como neumonías no relacionadas con ventilación mecánica y de diagnóstico previo al ingreso en UCI. Sin embargo, estos pacientes precisan de ventilación mecánica en una elevada proporción tras su ingreso en UCI. Otro grupo de infecciones respiratorias se han identificado durante la ventilación mecánica, por lo que se han clasificado con NVM o TB. El diagnóstico diferencial entre neumonía y TB es difícil, ya que las manifestaciones clínicas pueden ser superponibles, con excepción de la imagen radiológica, que en estos pacientes tiene muchas limitaciones. La confirmación histológica de hifas invasivas en una muestra de tejido pulmonar o la presencia de un cultivo positivo de Aspergillus spp. en un lugar normalmente estéril (líquido pleural) permitiría obtener un diagnóstico de seguridad, pero ello es muy infrecuente en este grupo de pacientes. En nuestro estudio solo se ha logrado confirmación de la infección con muestras histológicas en 5 (1,9%) casos y se ha identificado en líquido pleural en 3 (1,1%) pacientes. En la mayoría de casos el diagnóstico se basa en el aislamiento de Aspergillus spp. en 2 o más muestras respiratorias en un paciente con factores de riesgo para el desarrollo de esta infección que no responde al tratamiento con antibióticos de amplio espectro, por lo que el diagnóstico de infección por Aspergillus spp. debe considerarse como probable o como posible en la mayoría de ocasiones y en menos casos como probada. Así, en nuestro estudio Aspergillus spp. se ha identificado en la mayoría de casos en muestras de aspirado traqueal, siendo menos frecuente el aislamiento con técnicas invasivas con cepillado bronquial o lavado broncoalveolar, siendo aún menos frecuente la utilización de técnicas serológicas en plasma o LBA. Es necesario aplicar un protocolo diagnóstico múltiple ante la sospecha de infección respiratoria por Aspergillus spp. en la que se incluyan técnicas radiológicas como la TAC torácica, procedimientos microbiológicos (PCR para Aspergillus spp.), técnicas serológicas en plasma y LBA (galactomanano) y procedimientos histológicos (biopsia pulmonar, necropsias) cuando sea posible.
Aspergillus fumigatus ha sido la especie más frecuentemente identificada, estando mucho menos presentes el resto de especies. Persiste un considerable número de aislamientos sin identificación de especie, en especial en aquellos casos que han sido clasificados como TB. No se han observado diferencias en la evolución dependiendo de la especie identificada.
Voriconazol ha sido el tratamiento más utilizado para la infección por Aspergillus spp. en nuestro estudio. Este antifúngico es el recomendado en primera línea en la mayoría de guías o recomendaciones, y se basa su indicación en un único estudio aleatorizado y comparativo frente a anfotericina B deoxicolato. No existen datos comparativos entre voriconazol, las diferentes candinas o anfotericinas lipídicas para el tratamiento de la aspergilosis pulmonar, aunque se han comparado de forma prospectiva y aleatorizada 2 dosis de anfotericina B liposomal (3 frente a 10mg/kg) en el tratamiento de aspergilosis pulmonar invasiva, y de forma retrospectiva las 2 formulaciones lipídicas disponibles en nuestro país con resultados similares en curación y supervivencia a los 12 meses, aunque con mejor tolerancia de anfotericina B liposomal15,16. Recientemente se ha publicado un documento de consenso sobre el tratamiento de la infección fúngica respiratoria en el paciente crítico, y en el mismo se recomienda también en primera línea la anfotericina B liposomal17.
La mortalidad de los pacientes diagnosticados de infección respiratoria por Aspergillus ha sido elevada, en especial en los pacientes con NVM y NN, al igual que en otras series de aspergilosis pulmonar en pacientes críticos1-9. Los factores de riesgo relacionados de forma independiente con mortalidad han identificado un modelo de paciente en el que el riesgo de muerte es extraordinariamente elevado. Se trata de pacientes inmunodeprimidos que desarrollan la neumonía nosocomial antes de ingresar en UCI, y en los que existe una importante respuesta sistémica frente a la infección. La presencia de los 3 factores se asocia con una mortalidad superior al 97%, por lo que el ingreso en UCI de estos pacientes podría ser cuestionado.
La principal limitación de este estudio reside en las características de la base utilizada, ya que esta se diseñó inicialmente para registrar las infecciones adquiridas en UCI relacionadas con dispositivos invasores. La incorporación posterior de otras infecciones presentes en los pacientes en el periodo de vigilancia (independiente de su origen y localización) como la NN no relacionada con ventilación mecánica y la TB ha incrementado su valor y posibilitado este estudio, pero añade un posible sesgo de diagnóstico al incorporar infecciones no previstas inicialmente que son difíciles de diagnosticar en la práctica clínica. Así mismo, las variables introducidas en los análisis (factores de riesgo, métodos diagnósticos, criterios clínicos) están limitadas por el diseño de la base inicial, por lo que no se han podido incorporar al análisis otras variables, ya conocidas, asociadas con esta infección como son la enfermedad pulmonar crónica o la utilización de corticoides. Finalmente, su característica multicéntrica introduce otro importante sesgo en la metodología empleada para el diagnóstico de la infección, tanto en lo que hace referencia a la obtención de las muestras como a las técnicas utilizadas para su procesamiento. Sin embargo, algunos de estos sesgos se han minimizado con la realización de 2 auditorías (años 2008 y 2010)18 y la realización cada año de talleres para homogeneizar los criterios diagnósticos en los que han participado la mayoría de médicos que alimentan la base de datos.
Finalmente se puede concluir que la tasa de infección respiratoria por Aspergillus spp. en pacientes críticos ingresados en UCI es baja, afectando a un grupo muy seleccionado de pacientes, en los que el diagnóstico de la infección se basa en datos clínicos, microbiológicos y radiológicos de baja especificidad y en los que el tratamiento actual es poco efectivo. Es necesario plantear protocolos de estudio más agresivos en los pacientes de riesgo e iniciar el tratamiento precozmente con antifúngicos de probada eficacia frente a este patógeno. Dada la elevada mortalidad de los pacientes con esta infección podría justificarse en el momento actual la utilización combinada de varios antifúngicos.
Grupo de estudio infección fúngica en unidades de cuidados intensivosSe han incluido como autores los responsables de las UCI que han aportado más de 10 casos a la serie de pacientes analizados. La relación de médicos colaboradores en el registro ENVIN entre los años 2006 y 2012 se puede consultar en los informes anuales del registro, disponibles en la página Web: http://hws.vhebron.net/envin-helics/
FinanciaciónEl análisis de los casos de infección respiratoria por Aspergillus se ha realizado en parte con el apoyo de una donación de Gilead España.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Debemos agradecer la colaboración de Sergio Mojal, del Instituto Municipal de Investigación del Hospital del Mar, por su asesoramiento metodológico y análisis estadísticos.