La mucormicosis (zigomicosis) es una infección necrosante producida por hongos de la clase Zigomicetos y el orden mucoral. Se trata de una enfermedad de curso fulminante, asociada a bajas tasas de supervivencia, relacionadas en general con un diagnóstico precoz y un tratamiento quirúrgico-antibiótico agresivo1. Habitualmente, se asocia a individuos con factores de riesgo, como puede ser la diabetes mellitus, el tratamiento con glucocorticoides a altas dosis, los trasplantes de médula ósea u órganos sólidos, la neutropenia o las enfermedades neoplásicas, aunque también está descrita su aparición en individuos inmunocompetentes sin dichos factores de riesgo1-6.
La enfermedad traumática grave, descrita como un injury severity score (ISS) mayor de 16, es considerada, basándose en casos aislados, un factor de riesgo para la aparición de este tipo de infecciones fúngicas invasoras, no quedando completamente aclarada su incidencia real1,5-7.
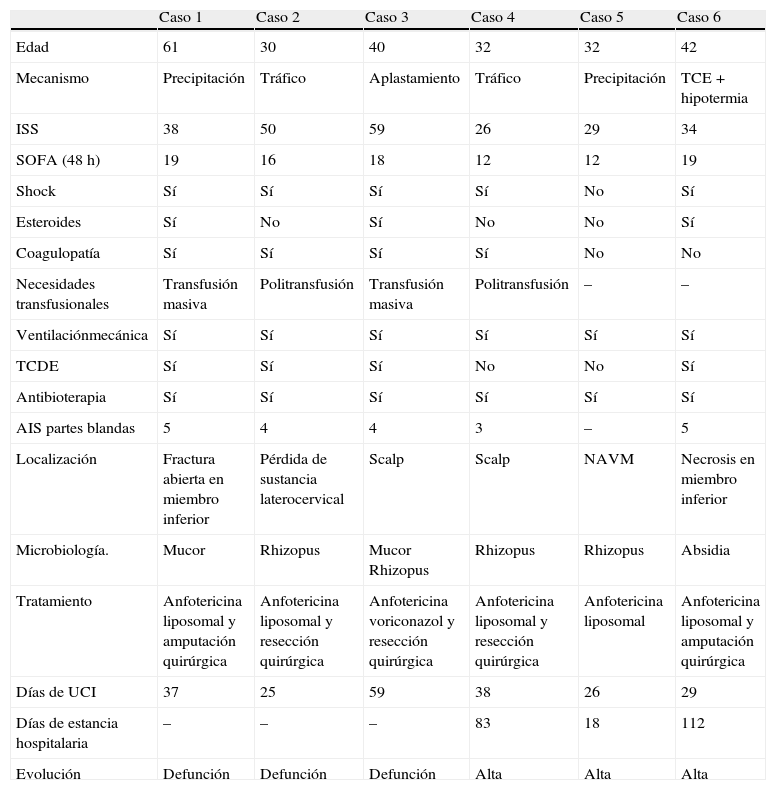
A continuación, se presenta una serie de casos de mucormicosis asociada a la enfermedad traumática, cuyas características principales pueden verse en la tabla 1.
Relación de casos
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 | Caso 6 | |
| Edad | 61 | 30 | 40 | 32 | 32 | 42 |
| Mecanismo | Precipitación | Tráfico | Aplastamiento | Tráfico | Precipitación | TCE + hipotermia |
| ISS | 38 | 50 | 59 | 26 | 29 | 34 |
| SOFA (48 h) | 19 | 16 | 18 | 12 | 12 | 19 |
| Shock | Sí | Sí | Sí | Sí | No | Sí |
| Esteroides | Sí | No | Sí | No | No | Sí |
| Coagulopatía | Sí | Sí | Sí | Sí | No | No |
| Necesidades transfusionales | Transfusión masiva | Politransfusión | Transfusión masiva | Politransfusión | – | – |
| Ventilaciónmecánica | Sí | Sí | Sí | Sí | Sí | Sí |
| TCDE | Sí | Sí | Sí | No | No | Sí |
| Antibioterapia | Sí | Sí | Sí | Sí | Sí | Sí |
| AIS partes blandas | 5 | 4 | 4 | 3 | – | 5 |
| Localización | Fractura abierta en miembro inferior | Pérdida de sustancia laterocervical | Scalp | Scalp | NAVM | Necrosis en miembro inferior |
| Microbiología. | Mucor | Rhizopus | Mucor Rhizopus | Rhizopus | Rhizopus | Absidia |
| Tratamiento | Anfotericina liposomal y amputación quirúrgica | Anfotericina liposomal y resección quirúrgica | Anfotericina voriconazol y resección quirúrgica | Anfotericina liposomal y resección quirúrgica | Anfotericina liposomal | Anfotericina liposomal y amputación quirúrgica |
| Días de UCI | 37 | 25 | 59 | 38 | 26 | 29 |
| Días de estancia hospitalaria | – | – | – | 83 | 18 | 112 |
| Evolución | Defunción | Defunción | Defunción | Alta | Alta | Alta |
Transfusión masiva: activación de protocolo de la unidad de transfusión masiva.
Politransfusión: 6 o más concentrados de hematíes en las primeras 24 h.
AIS: Abbreviated Injury Scale; ISS: Injury Severity Scale; NAVM: neumonía asociada a ventilación mecánica; SOFA: Sequential Organ Failure Assessment; TCDE: técnicas continuas de depuración extracorporal.
Se trata de una infección poco frecuente, aunque cuya incidencia se encuentra en aumento2,8, probablemente en relación con un incremento de la población inmunosuprimida, la mejoría de las herramientas diagnosticas y el uso generalizado de agentes antifúngicos2,8-10.
Clínicamente, la infección por este tipo de hongos se caracteriza por la aparición de zonas de infarto y necrosis en los tejidos del huésped, debido a la invasión de la vasculatura por las hifas6. Hay varias formas de presentación clínica; rino-órbito-cerebral (la más frecuente, típica de pacientes diabéticos), cutánea, pulmonar, diseminada y gastrointestinal.
En cuanto al manejo, se recomienda una combinación de tratamiento quirúrgico, con desbridamiento y amputación de los segmentos afectados, y tratamiento médico. La trombosis vascular producida por los hongos y la consiguiente necrosis tisular pueden dificultar la penetración de los agentes antifúngicos en el lugar de la infección. De ahí la importancia de un desbridamiento quirúrgico agresivo.
A pesar de que la extensión de la cirugía, así como el momento de su realización, no están claramente definidos, en la literatura existen estudios que demuestran la importancia del tratamiento quirúrgico precoz para conseguir un resultado favorable2,6,7.
En general, este tipo de hongos se caracterizan por su gran resistencia frente a los diferentes fármacos antifúngicos, recomendándose como tratamiento inicial un polieno.
Por lo tanto, el tratamiento de primera línea de elección sería la anfotericina B liposomal a altas dosis (5-7,5mg/kg/día), aunque también se ha demostrado en diferentes series la eficacia del posaconazol, que podría ser utilizado como un tratamiento de segunda línea.
De la misma manera, existen estudios que han demostrado la eficacia de la combinación de polienos con equinocandinas, así como de la utilización de quelantes del hierro, basándose en el hecho de que hongos como el Rhizopus oryzae precisan de hierro para su crecimiento y patogénesis1,6.
Clásicamente, y sobre la base de casos aislados, se ha incluido el traumatismo grave como factor de riesgo de la mucormicosis, debido fundamentalmente a la pérdida de sustancia de las lesiones y a la inmunosupresión secundaria a la propia enfermedad traumática, o a las medidas de soporte empleadas en ella1-3,5-7,10. Sin embargo, no existen estudios que sean capaces de demostrar dicha asociación.
En esta revisión, se presentan 6 casos de pacientes ingresados en el hospital como consecuencia de un traumatismo severo, definido por un ISS superior a 16. Concretamente, se trata de 6 varones de mediana edad, sin antecedentes patológicos llamativos, ni factores de riesgo asociados clásicamente con la mucormicosis, con ISS muy elevados (por encima de 30) y que precisan de ingresos prolongados en la unidad de cuidados intensivos.
Destacan los 4 primeros casos, en los que, debido a su mecanismo lesional, presentan importantes lesiones de partes blandas; ingresan en situación de shock, con coagulopatía asociada, precisando por ello de grandes dosis de hemoderivados, tratamiento corticoideo y medidas de soporte respiratorio y renal de manera prolongada. Es precisamente en esas lesiones de partes blandas donde se produce el crecimiento de los hongos.
Esta asociación se puede explicar por la inmunosupresión relacionada con el traumatismo, influida, además, por la necesidad de tratamiento corticoideo, politransfusión de hemoderivados y terapias de soporte prolongado.
Es fundamental en estos pacientes realizar un diagnóstico precoz y un tratamiento adecuado y agresivo, basado en la combinación de fármacos antifúngicos y cirugía.