INTRODUCCIÓN
La inflamación aguda de la glándula parótida tras una anestesia general es una complicación infrecuente y transitoria. Actualmente no se conoce con exactitud cuál puede ser su etiología, aunque los casos descritos en la literatura tienen en común la manipulación de la cavidad orofaríngea en relación con las maniobras de intubación y procedimientos anestésicos en general1,2. La justificación de nuestro trabajo se basa en que es una entidad poco frecuente, siendo aún más raros los casos documentados de parotiditis transitoria en el contexto del paciente de cuidados intensivos.
A continuación describimos el caso de un paciente que desarrolló una parotidis aguda tras la realización de una traqueotomía quirúrgica reglada estando previamente intubado y sedoanalgesiado de forma continua.
CASO CLÍNICO
Paciente de 70 años que se intervino de forma programada de un proceso expansivo extraaxial en fosa craneal posterior con efecto masa sobre el hemisferio cerebeloso izquierdo (según estudio anatomopatológico, meningioma meningoteliomatoso grado I), con colapso del cuarto ventrículo sin hidrocefalia. El paciente ingresó en la Unidad de Cuidados Intensivos (UCI) para control postoperatorio. Al 5.º día se extubó aunque existía una tetraparesia marcada con mínima movilidad de la extremidad inferior derecha. El día 13.º de evolución tuvo que ser nuevamente intubado por mal manejo de secreciones. El paciente estaba sedado con midazolam en perfusión continua 0,3 mg/kg/h y analgesiado con morfina 2 mg/h. El 16.º día se realizó traqueotomía quirúrgica reglada para proteger la vía aérea superior. El paciente se colocó en decúbito supino y el cuello en hiperextensión. Durante la intervención se administró una dosis adicional de midazolam 30 mg, fentanilo 0,15 mg y rocuronio 50 mg. Sin incidencias durante el acto quirúrgico, que duró 45 minutos. Se realizó laringoscopia directa para limpieza de secreciones y retirada del tubo endotraqueal. No se produjeron manipulaciones laboriosas por vía aérea difícil ni aumento de presión en vía aérea por desadaptación o secreciones durante la maniobra.
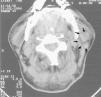
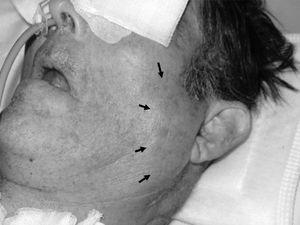
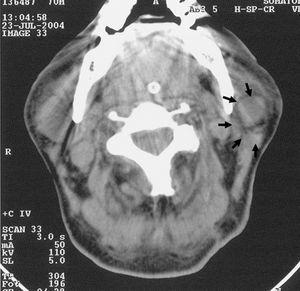
A partir de las 4-6 horas de la intervención se observó un progresivo edema facial bilateral en área preauricular extendida al ángulo de las ramas mandibulares y zona submaxilar. Ante la sospecha inicial de una complicación secundaria a la traqueotomía se realizó una revisión de la zona peritraqueostoma sin apreciarse enfisema subcutáneo ni desarrollo de hematomas. A la palpación existía una zona indurada, no adherida a planos profundos y sin crepitación. Tras descartar un problema directamente relacionado con el acto quirúrgico pensamos en un problema de retorno venoso, por lo que se modificó la sujeción de cánula de traqueotomía y se retiró la vía venosa yugular sin evidenciarse mejoría. El edema alcanzó su máximo a las 24 horas. A las 48 horas el edema se limita en ambas zonas preauriculares predominantemente en lado izquierdo (fig. 1) y es cuando centramos el problema sobre glándulas salivares. No se observó salida de material purulento a través del conducto de Stenon ni signos de amigdalitis. A las 72 horas del inicio del proceso se realizó tomografía axial computarizada (TAC) craneal (como control postoperatorio de exéresis de tumor cerebral) que evidenció un aumento de partes blandas en glándula parotídea izquierda (fig. 2).
Figura 1. Edema de partes blandas en región preauricular y submaxilar de predominio izquierdo tras traqueotomía.
Figura 2. Tomografía axial computarizada cervical en la que se observa un edema unilateral de la glándula parótida.
La determinación seriada de amilasemia demostró aumento de las cifras en la primera determinación (a las 48 horas del problema con 183 U/l) sin llegar a duplicar los valores de referencia (entre 40-140 U/l en nuestro laboratorio); segunda y tercera determinación (72 y 96 horas) con valores altos pero dentro del rango (135 y 110 U/l).
La evolución fue una recuperación total del cuadro al 6.º día, sin precisar tratamiento específico.
El paciente, tras mejoría progresiva que permitió desconexión de ventilación mecánica, presentó nuevo deterioro respiratorio secundario a infección nosocomial con inestabilidad hemodinámica falleciendo al 48.º día de su ingreso.
DISCUSIÓN
La primera referencia bibliográfica de la que disponemos de inflamación aguda de glándulas salivares tras manipulación de cavidad oral fue descrita por Blackford3 en 1944 tras realizar una broncoscopia rígida. El paciente presentó una inflamación aguda de la glándula parótida y submaxilar. No fue hasta 1968 que Attas et al1 describieron una parotiditis aguda asociada a un procedimiento anestésico y posteriormente Reilly2 acuñó el término anglosajón anesthesia mumps. La parotiditis anestésica es una inflamación uni o bilateral de las glándulas salivares mayores (parótida, submaxilar y sublingual) que puede aparecer durante la inducción anestésica4, el mantenimiento o en las siguientes horas del postoperatorio5.
La glándula parótida es la más afectada, aunque pueden inflamarse el resto de glándulas. Las manifestaciones clínicas pueden variar desde un malestar y ligera tumefacción de la parótida hasta una inflamación con obstrucción de la vía aérea4.
En nuestro caso, la inflamación afectó inicialmente a las glándulas parotídeas y submaxilares pero sin expresión sintomática, ya que el paciente se hallaba bajo los efectos de sedoanalgesia y con vía aérea asegurada por traqueotomía.
Aunque se denomina parotiditis postanestésica, en todos los casos se produce una manipulación de la cavidad orofaríngea con diferentes procedimientos, como son broncoscopios3, endoscopias rígidas6, fibrogastroscopias7,8, mascarillas laríngeas9 o exclusivamente tras intubación orotraqueal1,2, que desencadenan la inflamación de las glándulas.
Desde el punto de vista de la afectación glandular salivar, el diagnóstico diferencial debe hacerse con la parotiditis epidémica producida por un paramyxovirus tras un período de incubación de 3 semanas. La parotiditis bacteriana produce supuración a través del conducto de Stenon y signos de infección, pudiendo incluso producir una obstrucción de la vía aérea superior10.
Actualmente se desconoce con claridad cuál puede ser la etiología, aunque puede ser multifactorial. Los fármacos utilizados durante la inducción anestésica, como los narcóticos y la atropina, producen constricción de los conductos de drenaje y asociado a una inhibición anticolinérgica podría desencadenar el proceso5. En nuestro caso el paciente estaba previamente sedoanalgesiado y únicamente se añadió un relajante muscular. La manipulación de la orofaringe y la tráquea pueden motivar una estimulación del sistema parasimpático y producir un fenómeno de hiperemia, vasodilatación e inflamación de la glándula1,11.
A diferencia de los casos descritos en la bibliografía, el paciente previamente estaba intubado y la inflamación glandular se produjo tras un nuevo procedimiento como es una traqueotomía. Un mecanismo traumático en manipulaciones laboriosas de la vía aérea o simplemente la oclusión directa sobre los orificios de salida de las glándulas también podrían explicar este proceso12.
Nosotros creemos que la manipulación que sufrió el paciente con el laringoscopio al movilizar el tubo endotraqueal, que no fue mayor que la empleada en su anterior intubación orotraqueal reglada, y la posición de la cabeza durante el procedimiento pudieron desencadenar todo el proceso.
En los pacientes ingresados en UCI sometidos a traqueotomía13,14 (ya sea quirúrgica o percutánea), la aparición postoperatoria de aumento de partes blandas en la zona anatómica correspondiente a las glándulas salivares nos obliga a realizar un diagnóstico diferencial (tabla 1) con procesos derivados directamente de la técnica15 (hematoma, enfisema o infección), de la sujeción de la cánula de traqueotomía (dificultad de retorno venoso y compresión de catéter venoso) y también, como añadimos en nuestro caso, de la manipulación de la cavidad orofaríngea (parotiditis postanestésica).
Aunque es un proceso benigno, sin trascendencia clínica, que no precisa de tratamiento y con recuperación total a los pocos días, es importante conocer esta entidad para evitar exploraciones complementarias y ansiedad al equipo médico responsable y familiares.
Como conclusión final podemos afirmar que la inflamación aguda y transitoria de las glándulas salivares debe tenerse en cuenta ante la aparición de edema en zona parotídea, tras realizarse una manipulación de la cavidad orofaríngea.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses
Manuscrito aceptado el 22-XII-2004.
Correspondencia: Dr. L. Serviá Goixart.
Servicio de Cuidados Intensivos.
Hospital Universitario Arnau de Vilanova.
Avda. Alcalde Rovira Roure, 80.
25198 Lleida. España.
Correo electrónico: luis.servia@airtel.net