Reclutamiento alveolar en el síndrome de distrés respiratorio agudo (SDRA) se define como la entrada de gas en zonas previamente no ventiladas o en zonas pobremente ventiladas. El reclutamiento alveolar durante una maniobra de reclutamiento (MR) dependerá de la duración de la maniobra, del tejido pulmonar reclutable, del balance entre reclutamiento de áreas colapsadas y sobredistensión de las áreas ventiladas. La estimación del reclutamiento alveolar se realiza con la tomografía computarizada de tórax y,a pie de cama, con la construcción de curvas de volumen y presión, la ecografía pulmonar y la tomografía por impedancia. La evidencia científica nos indica que la utilización de las MR en pacientes con SDRA sigue sujeta a controversia. Estudios aleatorizados del SDRA o bien no han demostrado beneficio o bien han revelado un incremento de la mortalidad y, por ello, no se recomienda su uso rutinario.
Alveolar recruitment in acute respiratory distress syndrome (ARDS) is defined as the penetration of gas into previously unventilated areas or poorly ventilated areas. Alveolar recruitment during recruitment maneuvering (RM) depends on the duration of the maneuver, the recruitable lung tissue, and the balance between the recruitment of collapsed areas and over-insufflation of the ventilated areas. Alveolar recruitment is estimated using computed tomography of the lung and, at the patient bedside, through assessment of the recruited volume using pressure-volume curves and assessing lung morphology with pulmonary ultrasound and/or impedance tomography. The scientific evidence on RM in patients with ARDS remains subject to controversy. Randomized studies on ARDS have shown no benefit or have even reflected an increase in mortality. The routine use of RM is therefore not recommended.
El fenómeno de reclutamiento alveolar en el enfermo con síndrome de distress respiratorio agudo (SDRA) no tiene una definición universalmente aceptada, ni desde la perspectiva anatómica/morfológica ni desde la perspectiva funcional1,2. Ello es debido a la metodología que se emplea para su análisis y cuantificación. La definición de reclutamiento comúnmente aceptada se basa en la evaluación a través de tomografía pulmonar de la entrada de gas en zonas previamente no ventiladas, incluyendo o no la entrada de gas en zonas pobremente ventiladas3,4. Esta evaluación se realiza de acuerdo a la modificación en el rango de densidades radiológicas en el pulmón. Cuando se emplean los métodos basados en la mecánica pulmonar o en la dilución de gases inertes, el reclutamiento tiene en cuenta el gas que ha penetrado tanto en zonas previamente no ventiladas como en aquellas que se encontraban parcialmente ventiladas4,5.
Tipos de Maniobra de ReclutamientoUna maniobra de reclutamiento (MR) alveolar consiste en el aumento transitorio de la presión alveolar a niveles superiores a las de la ventilación protectora. El reclutamiento alveolar durante una MR depende de varios factores: la duración de la maniobra, la existencia de tejido pulmonar reclutable, el balance entre reclutamiento de áreas colapsadas y sobredistensión de las áreas ventiladas, la respuesta hemodinámica durante la maniobra (que determina, en gran medida, su tolerancia) y el nivel de presión positiva al final de la espiración (positive end-expiratory pressure o PEEP) necesario después de la MR. Este nivel de PEEP después de la MR se suele ajustar de acuerdo a un incremento de la distensibilidad pulmonar o a un aumento sostenido de la oxigenación6–9. Se han descrito numerosos procedimientos de reclutamiento alveolar siendo dos los más utilizados6,10,11:
- -
Aplicación de CPAP entre 30 y 40 cmH2O por un período de 30 a 40 segundos.
- -
Ventilación en presión controlada por presión y elevación de la PEEP hasta límites de 30-40 cmH2O con presiones pico no superiores a 50-60 cmH2O.
Las maniobras con CPAP sostenido producen descensos más marcados del gasto cardíaco y de la presión arterial que la maniobra de reclutamiento de ventilación controlada por presión, probablemente, porque ésta última proporciona una presión inspiratoria pico limitada e intermitente en la vía aérea, lo que permite el retorno venoso a diferencia de la presión constante de la maniobra con CPAP6,12. No existen estudios que comparen la incidencia de barotrauma o efecto sobre la mortalidad según la maniobra de reclutamiento utilizada.
El grado de deterioro hemodinámico producido por las MR y su impacto clínico es dependiente, en gran medida, del nivel de volemia en el momento de realización de la maniobra. Estudios experimentales han demostrado que los efectos hemodinámicos de las MR pueden ser potenciados por hipovolemia siendo el mecanismo principal la caída del retorno venoso y el llenado ventricular, pudiendo conducir en los casos más extremos a asistolia. En situaciones de normovolemia el aumento de la postcarga del ventrículo derecho por incremento de la presión intratorácica constituye la causa principal de disminución de gasto cardíaco12–15.
Estimación del ReclutamientoLos estudios de imagen y mecánica pulmonar revelan que el reclutamiento alveolar ocurre desde que se inicia la insuflación hasta el final de la misma16. Por tanto, un aspecto fundamental del reclutamiento es que éste ocurre durante la inspiración. De este modo la presión positiva espiratoria final (PEEP) no da lugar per se a un reclutamiento, sino que evita el desreclutamiento y colapso alveolar espiratorio1,2. En consecuencia, la magnitud del reclutamiento dependerá de la presión de fin de inspiración, y para idénticos niveles de PEEP, el reclutamiento observado en pacientes con lesión pulmonar aguda y ventilados con volúmenes circulantes bajos (6ml/kg) es menor que el observado a volúmenes circulantes más elevados (10ml/kg)17. Sin embargo, cuando los pacientes se ventilan con una presión meseta de vías aéreas de alrededor de 30 cmH2O, la combinación PEEP elevada con volumen circulante bajo genera un mayor reclutamiento que la combinación volumen circulante elevado y PEEP más baja. Estos hallazgos traducen la importancia de evitar el desreclutamiento posterior a cualquier maniobra de reclutamiento alveolar17.
Diversos métodos han sido desarrollados para evaluar el grado de reclutamiento existente, algunos de ellos se basan en la construcción de curvas de volumen y presión en donde se modifica el nivel de PEEP y se estima la ganancia entre el ascenso o el descenso del volumen total de gas espirado entre dos puntos de PEEP. Al construir estos dos puntos, cualquier modificación en el nivel de PEEP dará lugar a un aumento o descenso en el nivel de volumen de gas espirado: si éste es superior al esperado (que viene determinado por la complianza y el gradiente de presión), ello implica que existe un reclutamiento17,18. Este principio también aplica para los métodos de dilución de gases en los cuales se evalúa la concentración de gases inertes (helio o nitrógeno habitualmente) en donde se calcula a diferentes niveles de PEEP la mayor o menor dilución del gas, lo que traduce un mayor o menor volumen pulmonar4,6.
El método de imagen tradicionalmente empleado para estimar el reclutamiento alveolar, y que se podría considerar como el “gold standard”, es la tomografía computarizada de tórax. Con esta técnica se analizan las densidades radiológicas del tejido pulmonar en los cortes realizados. La densidad se expresa en unidades Hounsfield. Las densidades tienen un intervalo entre +100 hasta -1000. Así, y dependiendo de los autores3–4, se consideran zonas no aireadas las comprendidas entre +100 y -100 unidades Hounsfield, zonas pobremente aireadas las comprendidas entre -100 a -500 unidades Hounsfield, zonas bien aireadas las comprendidas entre -500 a -900 unidades Hounsfield, y zonas hiperinsufladas entre -900 y -1000 unidades Hounsfield. A partir de las densidades respectivas se calcula el volumen de gas en cada una de las zonas y los cambios inducidos por la PEEP y/o el volumen circulante, con lo que puede estimarse el reclutamiento.
Más recientemente, la estimación del reclutamiento alveolar se ha realizado a la cabecera de la cama y de manera no invasiva con técnicas de imagen más sencillas que la tomografía computarizada de tórax. Estas técnicas incluyen la ultrasonografía pulmonar y la tomografía de impedancia eléctrica19,20. En manos expertas, diversos índices de ultrasonido pulmonar muestran una buena correlación con el reclutamiento alveolar estimado a partir de la tomografía computarizada de tórax21,22. Por último, la tomografía eléctrica de impedancia permite estimar no sólo el reclutamiento alveolar sino también la hiperinsuflación inducida por la ventilación, por lo que podría ser una herramienta muy útil para individualizar los parámetros ventilatorios23,24.
La oxigenación es el método más usado para evaluar la respuesta al reclutamiento. Los ejemplos más sencillos para evaluar la respuesta al reclutamiento con la oxigenación son los utilizados en el estudio ART y en el estudio ALVEOLI. En el estudio ART el criterio para determinar la respuesta al reclutamiento fue un cambio en la relación PaO2/Fi O2 >50mmHg, el método utilizado fue el ascenso gradual en el nivel de PEEP con presión inspiratoria de 15cmH2O15. En el estudio ALVEOLI el criterio de respuesta a la maniobra de reclutamiento alveolar fue el incremento entre el 5 y 9% de la SaO2 posterior a la maniobra de CPAP 40cmH2O por 40 segundos25.
Maniobras de Reclutamiento en el Paciente NeurocríticoLa interacción pulmón-cerebro es uno de los principales retos en los pacientes neurocríticos, en esta interacción, se ha demostrado que la hipoventilación e hipoxemia incrementan el flujo cerebral derivando en un mayor riesgo de edema cerebral e hipertensión intracraneana. El SDRA se ha asociado a una alta morbi-mortalidad en los pacientes neurocríticos, por lo que las MR alveolar son de bastante interés para el manejo de estos pacientes26–28.
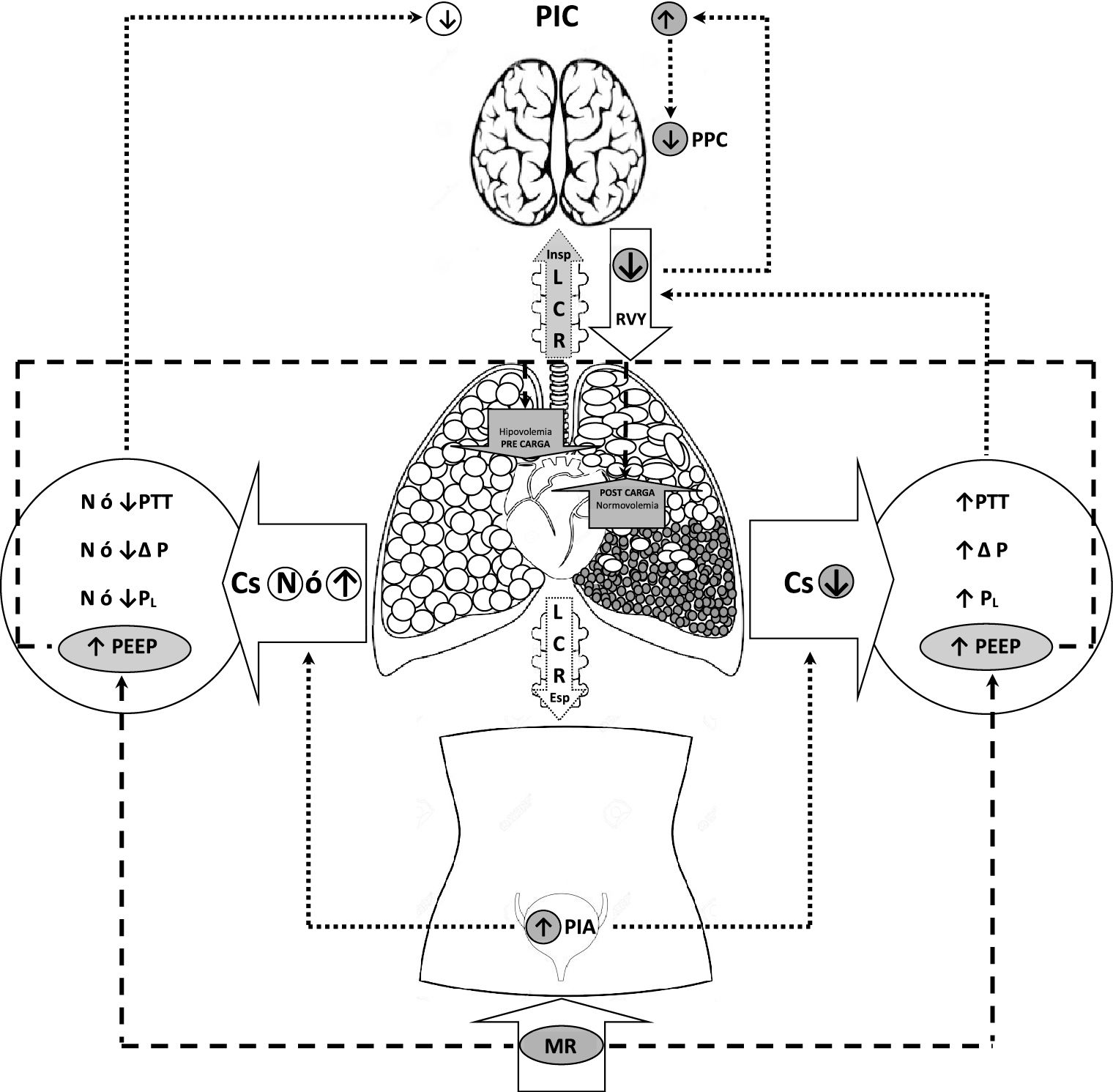
Está bien establecido el beneficio de la ventilación protectora, así como el beneficio de medidas como el decúbito prono. Las MR y el uso de altos niveles de PEEP se han utilizado para mejorar la oxigenación del paciente en insuficiencia respiratoria aguda refractaria. Sin embargo, debido al aumento de la presión intra-torácica y su consecuente disminución del retorno venoso, esto puede producir efectos deletéreos como el incremento de la presión intracraneal (PIC) y la disminución en la presión de perfusión cerebral (PPC).27,29,30. La figura 1 describe las distintas interacciones entre presión intracraneal, intraabdominal e intratorácica.
Sistema multicompartimental de interacción de presión intrabdominal, intratorácica e intracraneal. El incremento de la PIA y de la PTT (MR) con Cs baja, y su repercusión sobre las presiones intrapulmonares, condiciona un flujo ascendente de LCR durante la inspiración y dificultad del RVY con el consiguiente incremento de la PIC. Por su parte, el incremento de la PEEP (MR), según el estado de volemia, puede condicionar descenso de la precarga cardiaca y aumento de la postcarga del ventriculo derecho.
Abreviaturas: Cs: Distensibilidad pulmonar, PTT: Presión transtorácica, Δ P: Presión motriz, PL: Presión transpulmonar, PIA: Presión intraabdominal, PEEP: Presión positiva fin espiración, LCR: Líquido cefaloraquídeo, RVY: Retorno venoso Yugular, PPC: Presión perfusión cerebral, PIC: Presión intracraneal, MR: Maniobra de reclutamiento.
Las MR en el paciente neurocrítico están sujetas a controversia31. Wolf et al32, Pulitano et al. 26 y McGuire et al. 33 documentaron la seguridad del uso de PEEP elevada en paciente con lesión cerebral, mostrando que los incrementos de la PIC secundarios al incremento de PEEP no eran clínicamente significativos. Nermer et al34, también documentaron la seguridad del uso de MR basadas en el aumento de la presión inspiratoria sobre niveles de 15 cmH2O de PEEP, con el objetivo de mejorar la oxigenación; este estudio no mostró cambios significativos en la PIC o en la PCC. Borsellino et al. 29 en una revisión sistemática, encontraron una gran variabilidad de los estudios realizados y concluyó que no hay razón científica para no realizar MR a los pacientes con lesión cerebral aguda siempre que exista la posibilidad de monitorizar la hemodinámica y perfusión cerebral. Finalmente, la relación entre las variaciones de PEEP y su efecto sobre la PIC está en relación con la mecánica del sistema respiratorio26,35.
En resumen, las MR basadas en aumento de la presión inspiratoria en pacientes neurocríticos han demostrado mejoría en la oxigenación. Sin embargo, debido al riesgo de lesión cerebral secundaria, se deben realizar únicamente bajo la estricta monitorización de la hemodinámica y perfusión cerebral, priorizando la seguridad del estado neurológico e individualizando en cada caso.
Evidencia CientíficaLa uitlización de las MR en pacientes con SRDA sigue sujeta a controversia. Los últimos estudios aleatorizados sobre el uso de MR han demostrado de forma unánime un incremento de la oxigenación pero sin mejoría en la mortalidad8,36–38 o incremento de la misma en el grupo tratado con optimización de la PEEP tras maniobra de reclutamiento alveolar15. Por ello, se considera que las MR no deben ser de uso generalizado en enfermos con SDRA2,39,40. Recientemente, Constantin et al. 41 han personalizado la VM en el SDRA según la morfología radiológica de la lesión pulmonar. Los pacientes aleatorizados en el grupo control recibieron un VT de 6ml/kg, un nivel de PEEP según una tabla FiO2/PEEP y decúbito prono precoz y los pacientes en el grupo personalizado se trataron según la morfología de la lesión pulmonar. Los pacientes con lesión focal pulmonar recibieron un VT de 8ml/kg, PEEP entre 5 y 9cmH2O y decúbito prono precoz. Los pacientes con lesión difusa se trataron con un VT de 6ml/kg, PEEP para alcanzar una presión de fin de inspiración de 30cmH2O y MR. No hubo diferencias de mortalidad entre el grupo control y el grupo de tratamiento personalizado, aunque un 21% de pacientes fueron erróneamente clasificados al no identificarse de forma correcta la lesión pulmonar como focal o difusa. Un resultado relevante de este estudio fue la mayor supervivencia en el grupo personalizado correctamente clasificado y una mayor mortalidad en el grupo de tratamiento personalizado erróneamente clasificado. El estudio de Constantin et al. 41 pone de manifiesto la dificultad de administrar la ventilación mecánica de forma individualizada en los pacientes con SDRA. Una RM aplicada a un paciente con SDRA focal puede ser deletérea ya que puede inducir fenómenos de sobrepresión y deformación en las zonas pulmonares aireadas, redistribución de la circulación pulmonar a las zonas no ventiladas con incremento del cortocircuito pulmonar y elevación de las resistencias vasculares pulmonares y de la postcarga del ventrículo derecho, fenómenos todos ellos conocidos por su potencial de incrementar la lesión prestablecida por el propio SDRA7,12,15,42.
ConclusiónEl soporte ventilatorio invasivo en el SDRA debe basarse en la evidencia de un VT protector y la administración de decúbito prono precoz y en la individualización de la PEEP y otros tratamientos adyuvantes según la etiología del SDRA y la morfología de la lesión pulmonar39,40. Las MR alveolar han sido utilizadas como una estrategia de rescate ante la hipoxemia refractaria, y su aplicación requiere de un conocimiento amplio de la fisiopatología respiratoria y una valoración precisa del impacto de estas maniobras en órganos distantes al pulmón, en particular el sistema cardiovascular. Son, en definitiva, una intervención de riesgo cuando no se realizan de forma individualizada y cuando la evaluación de la respuesta no se monitoriza adecuadamente.
FinanciaciónEl presente trabajo ha sido parcialmente financiado por CIBER Enfermedades Respiratorias (ISCiii, Madrid).
Contribución de los AutoresTodos los autores del grupo VentiBarna han contribuido a las discusiones previas sobre la orientación del manuscrito y a su redacción posterior.
Conflicto de InteresesLos autores del Grupo VentiBarna declaran ausencia de cualquier relación financiera o personal que pueda suponer un conflicto de intereses.