Cada vez son más los pacientes que sobreviven a su estancia en las unidades de cuidados intensivos (UCI) y un porcentaje significativo se convertirán en pacientes crónicos. El síndrome post-cuidados intensivos (PICS-P) descrito recientemente afecta a un número importante de pacientes (30-50%). Engloba las secuelas físicas (principalmente respiratorias y neuromusculares), cognitivas (alteraciones de la memoria y de la atención) y psíquicas (depresión, ansiedad, estrés y/o síndrome de estrés postraumático) al alta de las UCI y que impactan de forma negativa en su calidad de vida1.
Este síndrome afecta también a los familiares (PICS-F), convirtiéndolos en una población vulnerable, en muchas ocasiones olvidada, que sufre consecuencias negativas físicas, psicológicas y sociales, por las que se deteriora su propia calidad de vida2.
Los familiares de los pacientes críticos sufren con frecuencia ansiedad (70%), depresión (35%) y estrés postraumático (35%), que puede perdurar años. En un estudio reciente el 16% de los familiares no habían reducido el nivel de depresión al año del alta3. Además presentan síntomas físicos como fatiga y comportamientos de riesgo para la salud como alteraciones del sueño, descanso insuficiente, falta de ejercicio físico, alimentación desequilibrada y falta de adherencia al tratamiento médico. La carga que supone el cuidado de un paciente poscrítico afecta a aspectos personales sobre sus planes vitales, relaciones sociales y profesionales, y favorece los conflictos familiares4.
El concepto de medicina centrada en la persona reconoce las necesidades no solo del paciente sino también de los familiares durante la enfermedad crítica.
Aunque se han descrito factores relacionados con la aparición del PICS-F5, todavía son pocos los estudios que abordan de forma específica este síndrome. El estudio de Torres et al.6, publicado en la revista Medicina Intensiva, realizado en una UCI médico-quirúrgica de Portugal aporta información relevante al respecto. El estudio evalúa el impacto de los diferentes componentes del PICS-P en la sobrecarga del cuidador. De los 168 familiares entrevistados el nivel de sobrecarga fue bajo en el 34,5% y moderado-alto en el 15,5%. El hallazgo principal del estudio fue que la presencia de componentes psicológicos del PICS-P (ansiedad y depresión) a los 3 meses del alta de la UCI influía de forma negativa en la sobrecarga de los cuidadores. Ni las secuelas físicas de los pacientes ni otras variables estudiadas (edad, género, SAPS-II o la estancia en la UCI) impactaron de forma significativa en dicha sobrecarga. Los autores destacan entre las limitaciones del estudio el que se realizara en un solo centro y el tamaño de la muestra que podría ser insuficiente para extrapolar los resultados; la falta de anonimato que podría haber influido en la sinceridad de las respuestas y el no haber evaluado variables de los propios familiares consideradas en otros estudios. Finalmente, la pérdida de seguimiento del 31% podría alterar los resultados.
A pesar del interés y de las aportaciones del estudio, especialmente relevantes en mostrar la necesidad de incluir a las familias en los cuidados de la enfermedad crítica y ofrecerles soporte a lo largo del tiempo, quedan importantes lagunas a la hora de establecer la mejor estrategia para abordar estos síndromes. Además es necesario disponer de herramientas validadas que permitan de forma homogénea comparar los resultados.
Las estrategias dirigidas a detectar y prevenir el PICS requieren una aproximación multidisciplinar estructurada y precoz al ingreso del paciente crítico. Las medidas deben permitir la detección de factores de riesgo, no solo para la aparición de secuelas en los pacientes sino también en los familiares. Son muchas las iniciativas y recomendaciones establecidas para reducir la aparición del PICS-P, en todas sus dimensiones, que de forma paulatina se van implantando en las UCI como objetivos diarios. Pero todavía son escasas las estrategias que han demostrado evidencia científica en reducir los efectos negativos del ingreso en las UCI sobre las familias, y todavía menos las unidades que las incorporan de forma sistemática en los cuidados.
El concepto de «ICU Liberation»7, es una iniciativa de mejora de la calidad basada en la implantación del paquete de medidas ABCDEF con alta evidencia científica, que ha demostrado que cuando se aplica de forma global mejora los resultados y reduce la aparición del PICS. El control del dolor, la sedación adecuada, el manejo del delirium, mantener los pacientes despiertos y en respiración espontánea, la movilización precoz y la implicación y participación de las familias han demostrado reducir el impacto no solo en la supervivencia de los pacientes sino en las secuelas de los pacientes y familiares al alta de la UCI. Su incorporación en la práctica clínica requiere un cambio filosófico y cultural con una visión integral que aborde al paciente y la familia en todas sus dimensiones y el trabajo en equipo de todos los profesionales implicados en el cuidado del enfermo crítico. Si realmente queremos mejorar los resultados hemos de ser capaces de reconocer estas necesidades. El éxito de algunas iniciativas8 debe ayudar a vencer la resistencia al cambio, con una visión abierta que permita de forma paulatina pero efectiva reducir los daños evitables asociados a la atención del paciente crítico.
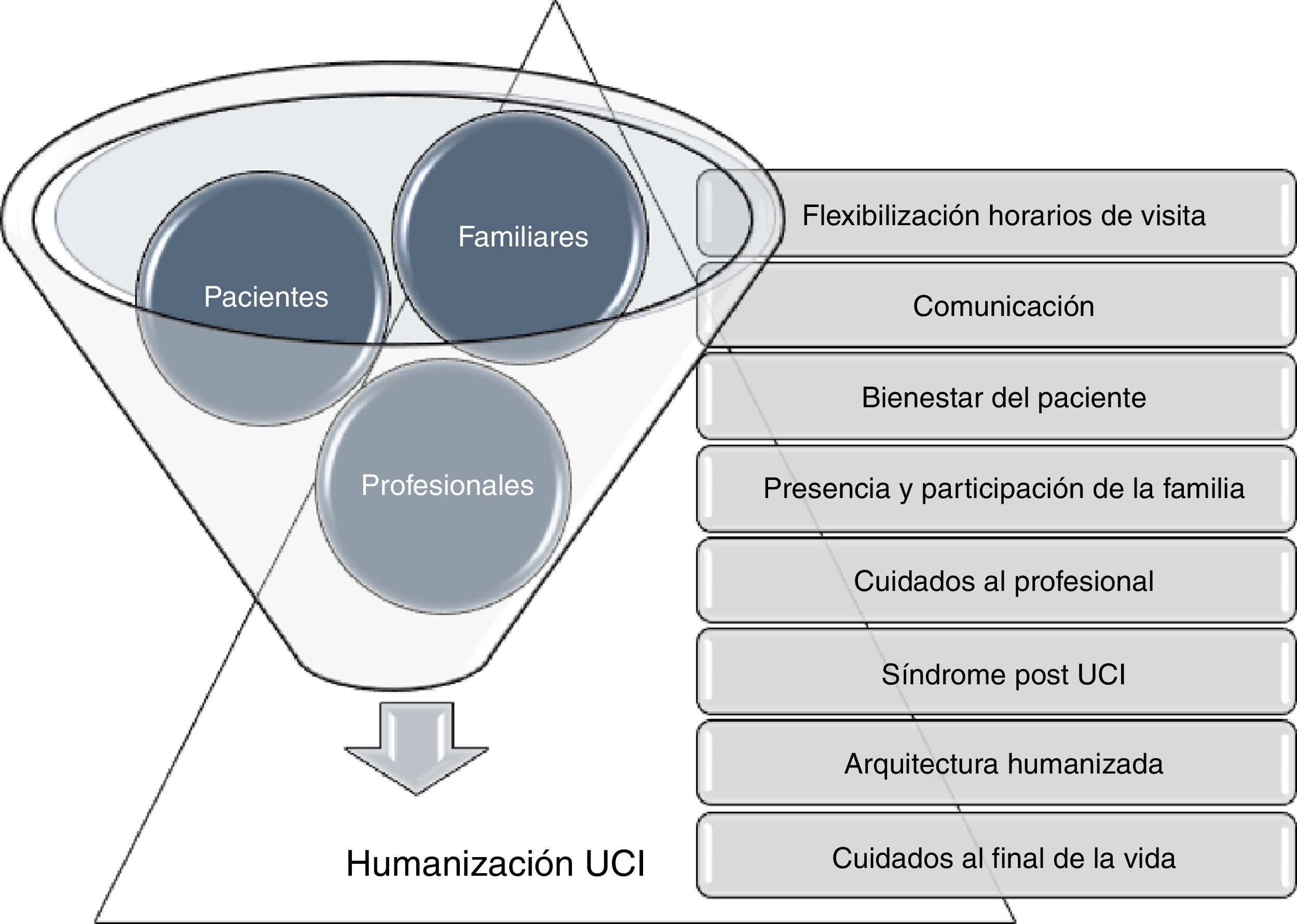
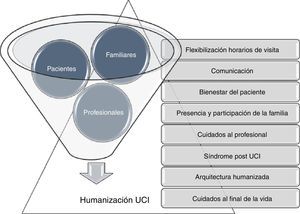
La humanización de los cuidados intensivos que recientemente ha cobrado relevancia a través de diferentes proyectos, como el Proyecto HU-CI9 favorece a través de las líneas estratégicas incluidas en el Plan de Humanización de las UCI de la Comunidad de Madrid, acciones específicas dirigidas a reducir este síndrome (fig. 1). La puesta en marcha de unidades de seguimiento al alta de las UCI, facilitará la continuidad asistencial del proceso, y evaluar el impacto de estas actuaciones. Las UCI deben considerar ampliar su cartera de servicios ofreciendo este recurso de forma multidisciplinar, con el objetivo de reintegrar a los pacientes y familiares en la sociedad tras el episodio crítico con las mínimas secuelas físicas, cognitivas y psíquicas10.
Dirección General de Coordinación de la Atención al Ciudadano y Humanización de la Asistencia Sanitaria. Plan de Humanización de la Asistencia Sanitaria 2016-2019. Líneas estratégicas del Plan de Humanización de las Unidades de Cuidados Intensivos (UCI) de la Comunidad de Madrid. Disponible en: http://www.madrid.org/bvirtual/BVCM017902.pdf
Las familias y los cuidadores de los pacientes que sobreviven al alta de las UCI constituyen el soporte fundamental de estos pacientes, además de absorber un importante coste económico del sistema sanitario. Por ello, y porque además es posible hacerlo, no podemos olvidarlos.