La enfermedad tromboembólica venosa, que incluye la trombosis venosa profunda (TVP) y el tromboembolismo pulmonar (TEP), es la tercera enfermedad cardiovascular más frecuente, después de la enfermedad coronaria y la enfermedad cerebrovascular. Presenta una alta morbi-mortalidad en la población general, y aún mayor en el paciente internado1,2. El tratamiento habitual de esta patología es la anticoagulación. Sin embargo, existen situaciones clínicas donde la misma se encuentra inicialmente contraindicada, o el paciente presenta recurrencia de embolismo pulmonar bajo adecuada anticoagulación. En estos casos puede recurrirse a la interrupción del flujo de la vena cava con dispositivos mecánicos, definitivos o transitorios, para prevenir el tromboembolismo pulmonar. Varias complicaciones son posibles, durante la colocación o alejadas del procedimiento.
Describimos un caso de tromboembolismo pulmonar bilateral, secundario a la migración del filtro de vena cava inferior a la circulación pulmonar.
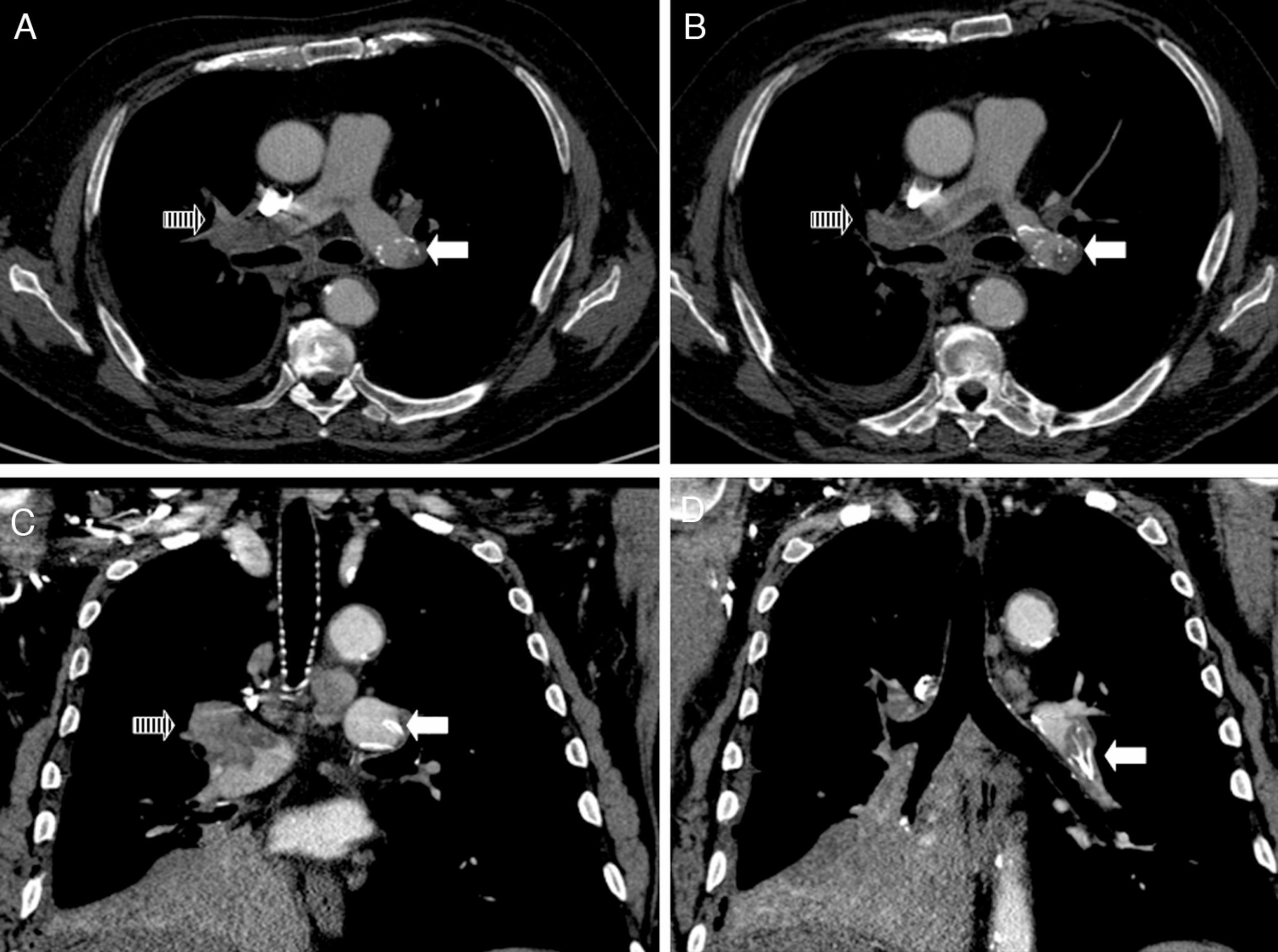
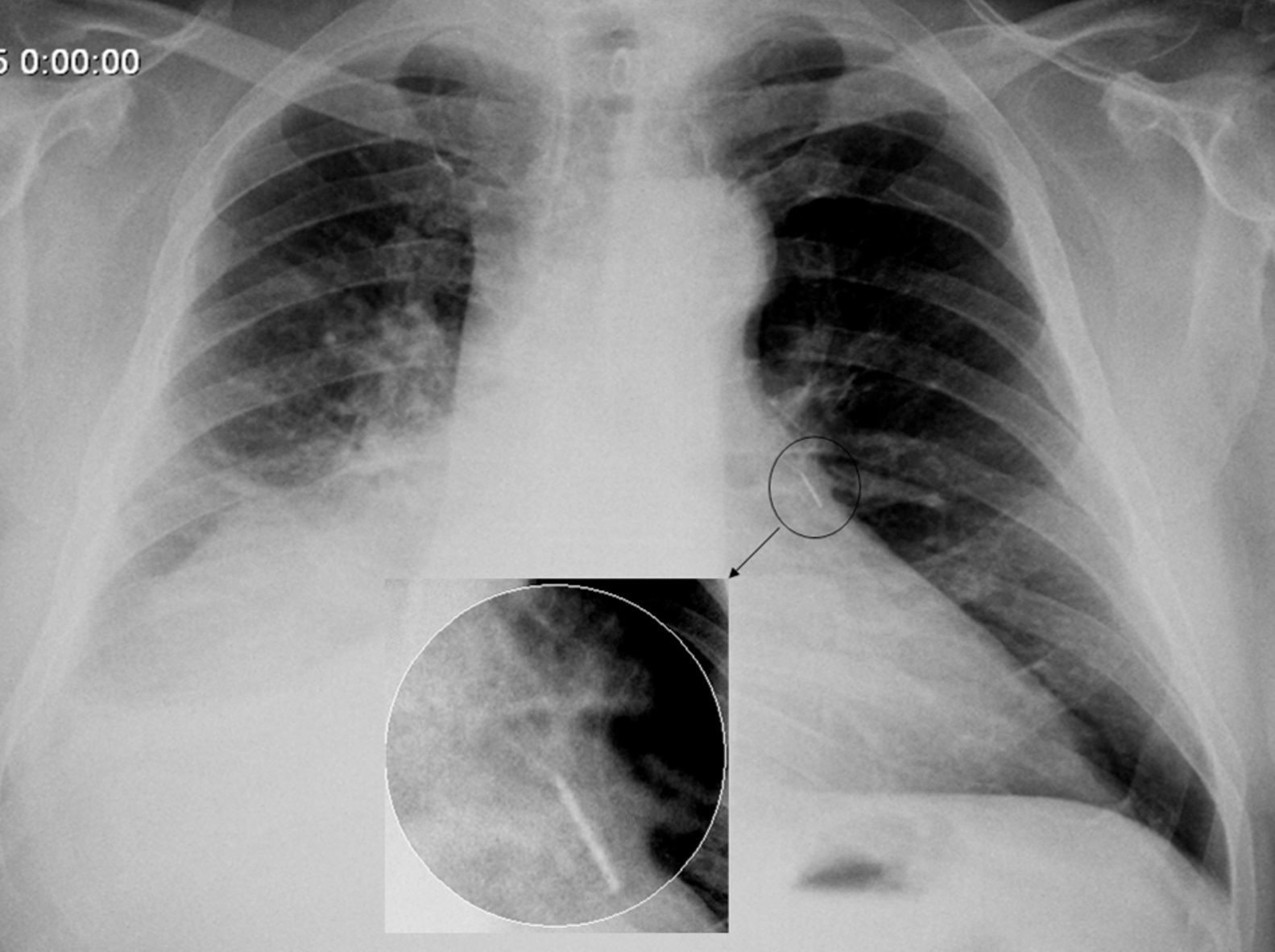
Paciente masculino de 66 años, con diagnóstico de adenocarcinoma de pulmón (estadio iv, con metástasis óseas, en tratamiento con quimioterapia), que desarrolla tromboembolismo pulmonar (TEP), por lo que se indica anticoagulación con heparina, y posterior administración de dicumarínicos. A los 2 meses presenta nuevo episodio de TEP bajo adecuado rango de anticoagulación, por lo que se coloca filtro en vena cava inferior (ELLA Filter®, ELLA-CS sro, República Checa), y continua tratamiento farmacológico con enoxaparina (100mg c/12 horas) más acenocumarol. A los 40 días el paciente presenta disnea súbita y dolor torácico. Se realiza angio-tomografía de tórax, donde se evidencia migración de filtro de vena cava inferior en proyección de la arteria pulmonar izquierda, con trombo adherido, e imagen de trombo pulmonar sub-lobar derecho (fig. 1). Se decide anticoagulación con heparina sódica endovenosa. Angiografía digital evidencia migración de filtro de vena cava inferior a rama lobar inferior izquierda asociado a trombo intra filtro, que se insinúa a bronquio fuente derecho, con fragmento en ramo lobar derecho. Se intenta retirar el filtro, pero es imposible, dado que el mecanismo de cierre y retracción del mismo se encuentra en una rama pulmonar secundaria, en posición distal. El paciente es dado de alta con doble anticoagulación (enoxaparina más acenocumarol). Una radiografía de tórax efectuada a los 2 meses, demuestra la permanencia del filtro en campo pulmonar izquierdo (fig. 2). A 6 meses de seguimiento el paciente permanece vivo, continuando tratamiento quimioterápico, y con hipertensión pulmonar crónica, con presión sistólica pulmonar de 58mm Hg (evaluada por ecocardiograma).
Desde la aparición del «paraguas» de Mobin-Uddin, en 19673, los filtros de vena cava inferior han sido utilizados en pacientes con TVP de miembros inferiores con contraindicaciones para anticoagulación o recurrencia de embolia pulmonar bajo adecuados niveles de anticoagulación. Están descriptas varias complicaciones con estos dispositivos, como las lesiones vasculares durante su colocación, la trombosis en el sitio de inserción, la migración del filtro, la obstrucción de la vena cava (2,7–19%4,5), el embolismo pulmonar recurrente (2-5%6,7), y la fractura del dispositivo en la colocación, o en su retiro.
La migración del filtro de vena cava inferior se define como el desplazamiento cefálico, o caudal, mayor a 1cm de la posición original8. Con esta definición la tasa de migración puede alcanzar hasta un 18%9. Las migraciones fuera de la vena cava inferior son mucho menos frecuentes. En la revisión más extensa de la bibliografía10, se describen 83 casos de filtros intracardíacos (43 en aurícula derecha, 19 en la válvula tricúspide, 20 en ventrículo derecho, y uno intracardíaco), y solamente 15 casos de migración al árbol vascular pulmonar.
Las causas por las cuales un filtro de vena cava puede migrar son diversas, y habitualmente desconocidas. La mayoría se producen durante la colocación, y asociadas al operador8,10, como la interacción entre la cuerda de piano y el filtro, la colocación de un filtro de tamaño inapropiado en una megacava, o la falta de apertura del mismo. Todas estas causas son de detección precoz, y actualmente se encuentran en disminución, secundariamente al desarrollo de nuevas tecnologías, y al entrenamiento de los operadores. Dentro de las causas alejadas de migración, la más común es el llamado «efecto vela». El mismo consiste en la obstrucción del filtro por un trombo grande, o varios pequeños, con el posterior aumento de la presión distal. Esto produciría el desprendimiento del filtro, y su ascenso por el sistema venoso10. Probablemente por este motivo migro el filtro de VCI en el paciente, dada el trombo adherido en la parte posterior del filtro.
La migración hacia la circulación pulmonar, y alejado del momento de la colocación, es un diagnóstico difícil de realizar desde la clínica. Habitualmente es un hallazgo radiológico inesperado. El espectro de signos y síntomas es muy amplio, desde su ausencia, hasta la muerte súbita. Pueden confundirse con un infarto agudo de miocardio, pericarditis, o arritmias severas, ya que cuando se manifiestan, producen dolor torácico, disnea, hipotensión o arritmias.
El tratamiento de la migración de los filtros de VCI es su extracción, ya sea por vía percutánea, o cirugía a cielo abierto. No existe evidencia de menor morbilidad o mortalidad, con alguna técnica en particular. Para elegir un procedimiento se deben tener en cuenta varios factores: las características del paciente, la experiencia del operador, y la localización y orientación del filtro. Actualmente se desconocen las secuelas a largo plazo en la vasculatura pulmonar de los filtros10, por lo cual se aconseja intentar retirarlo, independientemente de la presencia de síntomas o no. En este caso se decidió no extraerlo por vía quirúrgica, dado la condición del paciente con un cáncer de pulmón avanzado. Llamativamente, a pesar del compromiso de la vasculatura pulmonar, en el seguimiento a 6 meses no ha presentado nuevos episodios sugestivos de embolia de pulmón, ni progresión local del trombo adherido al filtro.