Las técnicas endovasculares se han convertido en una herramienta esencial para el tratamiento de la patología de aorta torácica descendente (TEVAR). El objetivo es analizar las indicaciones y resultados del TEVAR urgente a nivel nacional en relación con la cirugía programada.
Diseño y ámbito de estudioRegistro multicéntrico retrospectivo de pacientes con patología de aorta torácica descendente tratados de urgencia mediante técnicas endovasculares entre los años 2012-2016 en 11 servicios clínicos.
Pacientes, criterios de inclusión1) Aneurismas de aorta torácica rotos, 2) roturas traumáticas de aorta torácica y 3) disecciones de aorta torácica tipo B (DATBc) complicadas.
Variables principalesMortalidad, supervivencia y tasa de reintervenciones.
Variables secundariasDatos demográficos, factores de riesgo cardiovasculares, datos específicos por indicación, datos técnicos y complicaciones postoperatorias.
ResultadosSe obtuvieron 135 TEVAR urgentes (111 varones, edad media 60,4 ± 16,3 años): 43 aneurismas aórticos rotos (31,9%), 54 disecciones tipo B (40%) y 32 roturas aórticas traumáticas (23,7%) y otras etiologías 4,4%. La mortalidad global a los 30 días fue del 18,5%, siendo superior en los aneurismas de aorta torácica rotos (27,9%). La supervivencia media actuarial ha sido del 67± 6% a los 5 años. La tasa de ictus postoperatoria fue del 5,2% y la tasa de isquemia medular del 5,9%. Las reintervenciones aórticas fueron necesarias en 12 pacientes (9%).
ConclusionesLa patología de aorta descendente urgente puede ser tratada mediante técnicas endovasculares con resultados óptimos y baja morbimortalidad, aunque ligeramente superior a los casos electivos. Este registro aporta por primera vez, información de la realidad clínica diaria del TEVAR urgente en España.
Endovascular techniques have become an essential tool for the treatment of descending thoracic aortic disease (thoracic endovascular aneurysm repair [TEVAR]). The aim is to analyze the indications and outcomes of emergency TEVAR at national level in relation to elective surgery.
Study design and scopeA retrospective multicenter registry of patients with descending thoracic aortic disease treated on an emergency basis using endovascular techniques between 2012-2016, in 11 clinical units.
Patients, inclusion criteria1) Ruptured descending thoracic aortic aneurysms; 2) Blunt traumatic thoracic aortic injury; and 3) Complicated acute type B aortic dissections (TBADc).
Primary variablesPatient mortality, survival and reoperation rate.
Secondary variablesDemographic data, cardiovascular risk factors, specific data by indication, technical resources and postoperative complications.
ResultsA total of 135 urgent TEVARs were included (111 men, mean age 60.4 ± 16.3 years): 43 ruptured thoracic aortic aneurysms (31.9%), 54 type B dissections (40%) and 32 traumatic aortic injuries (23.7%), and other etiologies 4.4%. The overall mortality rate at 30 days was 18.5%, and proved higher in the ruptured descending thoracic aortic aneurysms group (27.9%). The mean actuarial survival rate was 67± 6% at 5 years. The postoperative stroke rate was 5.2%, and the paraplegia rate was 5.9%. Aortic reoperations proved necessary in 12 patients (9%).
ConclusionsEmergency descending thoracic aortic diseases can be treated by endovascular techniques with optimal results and low morbidity and mortality – though the figures are slightly higher than in elective cases. This registry provides, for the first time, real information on the daily clinical practice of emergency TEVAR in Spain.
Hasta hace poco más de una década1, la reparación de la aorta torácica se realizaba de forma clásica mediante cirugía abierta (CA) a la que se consideraba el «gold standard». La aplicación de las técnicas endovasculares sobre la aorta torácica (TEVAR), tanto en cirugía urgente como programada, ha revolucionado este campo. Mediante ambas técnicas se pueden tratar lesiones complejas de aorta torácica urgentes como: las disecciones de aorta complicadas (disecciones de aorta torácica tipo B [DATBc]), aneurismas de aorta torácica rotos (AATR), hematomas intramurales, úlceras penetrantes de aorta, traumatismos torácicos (rotura traumática de aorta torácica [TAT]), etc. La evidencia acumulada a nivel mundial muestra que el TEVAR puede reducir la mortalidad2–4, paraplejia y la tasa global de complicaciones con respecto a la CA y esto la ha convertido en el procedimiento de elección en pacientes de alto riego y en situación crítica.
El tratamiento endovascular consiste en el implante de una endoprótesis mediante acceso femoral, utilizando control fluoroscópico, con el objetivo de excluir dichas lesiones. Son técnicas a priori menos invasivas que la cirugía abierta convencional, lo que conlleva una menor morbimortalidad5. Aunque se trata de un tratamiento novedoso, no está exento de complicaciones severas que se pueden clasificar en dos categorías: las relacionadas con el dispositivo (endofugas, migración o rotura del stent...) y complicaciones isquémicas secundarias a eventos embólicos (paraplejia, isquemia medular o isquemia cerebral…)6.
Hasta el momento, no existen ensayos clínicos aleatorizados en ninguna de las patologías indicadas, que apoyen la superioridad del tratamiento endovascular urgente frente a la cirugía abierta, y la mayor parte de la evidencia científica disponible se basa en registros y series de casos internacionales7,8.
El objetivo de este estudio observacional fue analizar la práctica clínica real, en cuanto a indicaciones y resultados del TEVAR en situaciones de urgencia, a través de los datos obtenidos de un registro multicéntrico (Regis-TEVAR). Esta es la primera publicación de los resultados del TEVAR urgente a nivel nacional.
Pacientes y métodosDiseño y ámbito del estudioPor parte del Capítulo de Cirugía Endovascular (CCEV) de la Sociedad Española de Angiología y Cirugía Vascular (SEACV) se propuso a todos los Servicios de Angiología y Cirugía Vascular del territorio español, la participación en un registro retrospectivo multicéntrico sobre los pacientes con patología de aorta torácica descendente que hubieran sido tratados de forma programada o urgente, mediante técnicas de reparación endovascular (TEVAR). Once Unidades aceptaron participar en la recogida de datos de pacientes operados entre los años 2012 y 2016, previo consentimiento por parte de los Comités de Ética a nivel local.
Pacientes o participantesUn total de 287 pacientes fueron incluidos en este registro nacional (Regis-TEVAR); se dividieron en dos grupos según la indicación de la cirugía fuera electiva (la que pudo ser demorada al menos 24 h) y cirugía urgente o emergente (la que se realizó antes de las 24 h). De los 287 pacientes, 135 fueron sometidos a cirugía urgente y seleccionados como objetivo del presente trabajo. Se incluyeron las siguientes indicaciones: 1) AATR, 2) TAT, 3) DATBc complicadas, según se detallan en la tabla 1, disponible solo como material suplementario en la versión electrónica (criterios de inclusión y de exclusión). El objetivo fundamental de este trabajo es el estudio descriptivo de las características técnicas y resultados de los pacientes operados de forma urgente, siendo los 152 pacientes operados de forma electiva un referente de comparación en aspectos puntuales con respecto a la cirugía urgente.
Variables de interés principalesDe cada paciente se obtuvieron datos preoperatorios, datos específicos según la indicación de la reparación, datos intraoperatorios y datos postoperatorios hasta un total de 56 variables descriptivas de la técnica y de resultado (tabla 2, material suplementario disponible solo en la versión electrónica). Estas variables habían sido previamente validadas por el VASCUNET (https://vascunet.org), comité de trabajo de la Sociedad Europea de Cirugía Vascular (ESVS) creado en 1997, con la finalidad de aunar información de más de 15 registros vasculares de Europa, Australia y Nueva Zelanda.
De forma específica para cada patología se analizó: tipo de complicación para la reparación urgente en las disecciones, diámetro aórtico en los aneurismas rotos y el grado de traumatismo de aorta torácica (tipo I, tipo II, tipo III o tipo IV) según la clasificación de Azizzadeh et al.9.
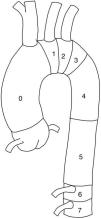
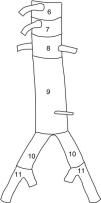
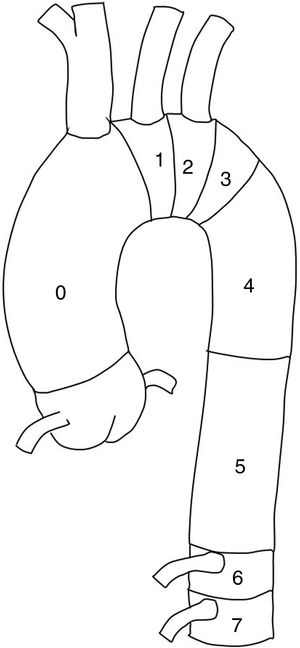
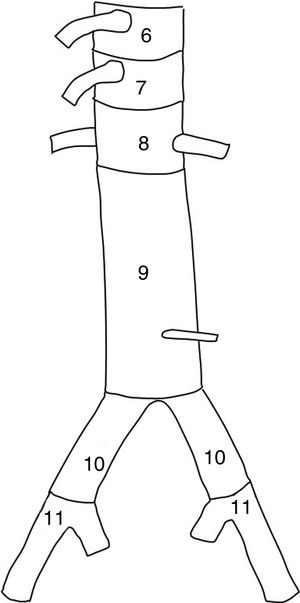
En cuanto a la técnica quirúrgica, se analizó el número de stent implantados y las zonas de anclaje proximal y distal según la clasificación de Fillinger et al.10 (figs. 1 y 2). Se consideró el tipo de endoprótesis utilizada (Valiant, Zenith Alfa, Captivia, TAG, etc.) junto con el porcentaje de ramas del cayado revascularizadas o cubiertas durante el procedimiento y cuáles específicamente (arteria subclavia izquierda, carótida izquierda, tronco celíaco, arteria mesentérica superior o renales), para a posteriori valorar su relación con posibles complicaciones postoperatorias. Dichas complicaciones clínicas fueron: infección, hemorragia postoperatoria que requiriera reintervención, paraplejia postoperatoria, accidente cerebrovascular (ACV), eventos coronarios agudos, insuficiencia renal con necesidad de diálisis, fallo respiratorio e isquemia intestinal. También se analizó la supervivencia a los 30 días y en el periodo de seguimiento de 5 años. Se tuvo en cuenta el porcentaje de reintervenciones, es decir, cualquier tipo de procedimiento endovascular (extensiones, embolizaciones, reangioplastia…) con el objetivo de corregir fallos técnicos en los primeros 30 días.
Las variables continuas se expresan como media ± desviación estándar. Los datos categóricos se dan en porcentaje. La supervivencia tanto perioperatoria, como hasta los 5 años, se ha estimado mediante el análisis de Kaplan-Meier. La comparación de las tasas de supervivencia se ha hecho mediante la prueba de Log-rank y el test de Gehan. El análisis estadístico se realizó mediante el programa IBM SPSS 24. El nivel de significación estadística se ha alcanzado para p<0,05.
ResultadosPoblaciónDesde 2012 hasta 2016 se incluyeron de forma consecutiva 287 pacientes: 152 operados de forma electiva y 135 de forma urgente. De los 135 TEVAR urgentes: 111 fueron varones (82,2%%) y 24 mujeres (17,8%), procedentes de 11 Servicios de Angiología y Cirugía Vascular de España. La inclusión de pacientes por centro osciló entre 8 y 78 casos. La edad media fue de 60,4 ± 16,3 años (más jóvenes que en la cirugía electiva con 67,4 ± 11,15 años). El 12,6% de los pacientes eran diabéticos, con cardiopatía isquémica en el 38,5% y EPOC en el 22,2%. Los principales factores de riesgo cardiovasculares pueden verse en la tabla 1: destacó un riesgo ASA V preoperatorio en el 42,9% (58 de los pacientes urgentes), frente a un 2% de ASA V en los casos de cirugía electiva.
Datos demográficos y factores de riesgo de la población de estudio
| Características generales | N = 135 |
|---|---|
| Sexo | Varones 82,2% (111)Mujeres 17,8% (24) |
| Edad | 60,4 ± 16,32 (16-86) |
| Factores de riesgoDiabetes mellitusCardiopatía isquémicaEPOCEnfermedad cerebrovascular | 12,6% (17)38,5% (52)22,2% (30)10,4% (14) |
| Paraparesia preoperatoria | 2,2% (3) |
| Grado ASAASA IASA IIASA IIIASA IVASA V | 2,2% (3)2,9% (4)25,1% (34)26,6% (36)42,9% (58) |
Los datos continuos se presentan como la media ± desviación estándar (rango) y los datos categóricos se muestran en porcentajes y en números.
ASA: Escala de riesgo anestésico de la American Society of Anesthesiologist; EPOC: enfermedad pulmonar obstructiva crónica.
La indicación más frecuente para TEVAR urgente fue las disecciones tipo B complicadas, 54 casos (40%); seguidos de los AATR, 43 casos (31,9%) y las roturas traumáticas de aorta torácica (TAT) 32 casos (23,7%) y otros casos menos frecuentes como hematomas intramurales y úlceras penetrantes complicadas (4,4%) (tabla 2). El diámetro medio de la aorta torácica en los 43 casos de aneurisma rotos, fue de 67,67 ± 22,4mm, superior al diámetro aórtico en los casos de reparación electiva (61,31 ± 16,05mm).
Datos específicos según el tipo de patología que afecte a la aorta torácica descendente (ATD)
| Indicaciones de reparación endovascular urgente N = 135 | ||||
|---|---|---|---|---|
| Disecciones de aorta tipo B complicadas (DATBc) | 54 casos (40%) | |||
| Tipo de complicacionesa | ||||
| Isquemia visceral | 17 (31,5%) | |||
| Rotura | 12 (22,2%) | |||
| Dolor refractario | 10 (18,5%) | |||
| Dilatación | 1 (1,9%) | |||
| Aneurisma de aorta torácica rotos (AATR) | 43 casos (31,9%) | |||
| Diámetro aórtico medio = 67,67 ± 22,4mm | ||||
| Rotura traumática de aorta torácica (TAT) | 32 casos (23,7%) | |||
| Grado de severidad de la lesiónb | ||||
| Tipo I | Tipo II | Tipo III | Tipo IV | |
| 13,1% | 26,3% | 1856,3% | 1134,4% | |
Severidad de la lesión de la aorta torácica según la clasificación de Azizzadeh et al.9. Los datos continuos se presentan como la media ± desviación estándar (rango) y los datos categóricos se muestran en porcentajes y en números.
De los 54 pacientes con DATB complicadas, 31,5% comenzaron con una isquemia visceral, 22,2% con rotura aórtica y el 18,%5 con dolor refractario al tratamiento lo que obligó a su reparación urgente. Con respecto a los TAT (32 casos), el 56,3% fueron lesiones clasificadas como tipo III o pseudoaneurismas y 11 (34,4%) tipo IV (roturas aórticas) según la clasificación de Azizzadeh et al.9.
Técnica del procedimientoNo fueron incluidos en este estudio datos como tipo de acceso femoral (percutánea vs. abierta), empleo de ultrasonidos (ecografía transesofágica o IVUS), drenaje lumbar del LCR, etc. Se analizó el tipo de endoprótesis utilizada (Gore TAG, Relay, Valiant, etc.) y el número de stent desplegados, no encontrándose diferencias estadísticamente significativas. El anclaje de la endoprótesis fue proximal a la arteria subclavia izquierda (ASI), concretamente en las zonas 0 y 1 (fig. 1) en tan solo un 2,2% de los casos, lo cual supuso la cobertura de 3 arterias carótidas izquierdas, todas ellas revascularizadas en el mismo acto quirúrgico. En la zona 2, se anclaron un 41,5% de las TEVAR, lo que implicó la cobertura de 58 arterias subclavia izquierda (ASI, 43% del total), siendo revascularizadas solo 6 de ellas (un 4,4% de los casos), un porcentaje muy inferior al 30,9% de ASI revascularizadas en los casos de reparación electiva (tabla 3). No se encontraron diferencias estadísticamente significativas en la tasa de paraplejia o de ACV entre el grupo de pacientes con ASI cubierta y revascularizada, frente a los casos donde no se llevó a cabo dicha revascularización. El anclaje distal (fig. 2) se produjo en un 48,1% sobre la zona 5 y un 38,5% en la zona 4, lo que hace un total del 86,6% de los anclajes distales por encima del tronco celíaco sin cobertura de ramas viscerales. Sobre las zonas 6, 7 y 8 se desplegaron un 8,9% de las endoprótesis, lo que supuso la cobertura de 4 troncos celíacos (25% revascularizados, cuando asociaron patología en los otros dos ejes), 2 arterias mesentéricas superiores (100% revascularizadas) y 4 renales (100% revascularizadas).
Resultados y complicaciones principales según el tipo de patología
| DATBc | AAT | TAT | TEVARurgente | TEVARelectiva | |
|---|---|---|---|---|---|
| N.° (%) | 54 (40%) | 43 (31,9%) | 32 (23,7%) | 135 | 152 |
| Edad media | 60,13 ± 12,1 | 71,11 ± 11,5 | 45,5 ± 16,6 | 60,4 ± 16,32 | 67,4 ± 11,15a |
| Mortalidad a los 30 días | 11 (20,4%) | 12 (27,9%) | 2 (6,3%) | 25 (18,5%) | 8 (5,3%)a |
| Reintervenciones | 7 (13%) | 3 (7,1%) | 2 (6,3%) | 12 (9%) | 11 (7,3%) |
| ASI cubiertas | 35 (64,8%) | 7 (16,3%) | 15 (46,9%) | 58 (43%) | 54 (35,5%) |
| ASI revascularizadas | 5 (9,3%) | 1 (2,3%) | 0 | 6 (4,4%) | 47 (30,9%)a |
| Complicaciones postoperatorias | |||||
| ACV | 5 (9,3%) | 2 (4,7%) | 0 | 7 (5,2%) | 2 (1,3%) |
| Paraplejia | 5 (9,3%) | 1 (2,3%) | 2 (6,3%) | 8 (5,9%) | 7 (4,6%) |
| Hemorragia | 1 (1,9%) | 5 (11,6%) | 1 (3,1%) | 7 (5,2%) | 9 (5,9%) |
| Infección | 5 (9,3%) | 8 (18,6%) | 5 (15,6%) | 18 (13,3%) | 4 (2,6%)a |
| Eventos coronarios | 2 (3,7%) | 1 (2,3%) | 0 | 3 (2,2%) | 3 (2%) |
| Hemodiálisis | 10 (18,5%) | 5 (11,6%) | 2 (6,3%) | 17 (12,6%) | 4 (2,6%)a |
| Fallo respiratorio | 11 (20,4%) | 10 (23,3%) | 11 (34,4%) | 33 (24,4%) | 10 (6,6%)a |
| Isquemia mesentérica | 6 (11,1%) | 2 (4,7%) | 0 | 8 (5,9%) | 2 (1,3%)a |
La mortalidad global de los casos de TEVAR urgente fue de 18,5% (25 de los 135 pacientes murieron durante los primeros 30 días tras la operación) frente a un 5,3% en los casos de cirugía electiva (8/152), aunque dicha diferencia no fue estadísticamente significativa: 20,4% en las DATBc, 27,9% en los ATTR y 6,3% en los TAT.
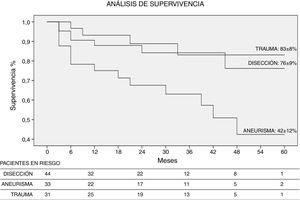
Se ha calculado la supervivencia por método actuarial de Kaplan-Meyer, para un seguimiento máximo de 60 meses. El 67±6% llegaron vivos al final del periodo de seguimiento. La supervivencia actuarial según la patología fue del 76% en los casos de DATBc, 42% en los AATR y del 83% en TAT a los 5 años (fig. 3). La comparación de las tasas de supervivencia según el tipo de patología, encontró diferencias estadísticamente significativas (test de Gehan; p<0,05).
Las reintervenciones durante el ingreso fueron necesarias en 12 pacientes (9%), más frecuentes en las disecciones (13%) que en el resto de patologías. Estas reintervenciones fueron el 60% debidas a fallos técnicos asociados a los dispositivos: como endofugas tipo I, fallos de oclusión de ASI, etc.
Complicaciones postoperatorias inmediatasLa frecuencia de hemorragias postoperatorias fue del 5,2%, siendo más alta en los aneurismas torácicos rotos (11,6%) (tabla 3). La infección de cualquier localización, alcanzó el 13,3% (18,6% en los AATR). La mayor parte de estas infecciones eran respiratorias (11,1%), posiblemente debido a la contusión pulmonar asociada y la dificultad en la ventilación. Se presentaron 5,2% casos de ACV postoperatorio preferentemente en las disecciones (9,3%), porcentaje bastante superior al 1,3% en los casos operados de forma electiva. La frecuencia de paraplejias postoperatorias fue del 5,9% (las más alta de nuevo en disecciones 9,3%, 2,3% en los AATR y 6,3 en los TAT). Eventos coronarios ocurrieron en un 2,2% de los pacientes intervenidos y 12,6% precisaron hemofiltración postoperatoria (18,5% en las disecciones). La isquemia mesentérica se presentó en el 5,9% de los casos, siendo más frecuente entre las disecciones (11,1%). En pacientes con traumatismos torácicos, una tercera parte sufrió fallo respiratorio postoperatorio.
DiscusiónAnálisis de mortalidad en cirugía abierta urgente vs. reparación endovascular urgenteLas lesiones urgentes de aorta torácica, entre las que se incluyen: DATBc, AATR y TAT, constituyen un reto para los profesionales que las atienden. La reparación urgente de estas patologías asocia una elevada morbimortalidad, y a pesar de los avances en técnicas quirúrgicas y en el manejo perioperatorio, continúa siendo una cirugía de muy alto riesgo11. Las técnicas endovasculares, aunque inicialmente fueron desarrolladas para el tratamiento de los aneurismas abdominales, se han convertido en la técnica de elección en situaciones de urgencia ya que la morbimortalidad publicada en la literatura es favorable a esta técnica frente a la CA clásica12. Un reciente metaanálisis que incluye 14.580 pacientes (10.672 operados con CA y 3.908 con técnicas endovasculares) muestra mejores resultados perioperatorios para las TEVAR, a pesar de que a los pacientes eran de mayor riesgo quirúrgico13. Sin embargo, sigue faltando evidencia suficiente que compare los resultados a los 5 y 10 años entre ambas técnicas. En concreto, en el caso de los AATR la literatura disponible muestra una mortalidad intrahospitalaria entre el 24,6% y el 45,6% para la CA, mientras que para los TEVAR oscila entre 17,4% y el 30%14. En nuestra serie la mortalidad global fue del 18,5%, aunque específicamente para esta patología fue del 27,9%, la mayor de las tres indicaciones. No hemos podido realizar una comparación de nuestra serie con operados por CA puesto que no era el objetivo, lo cual supone una limitación del estudio. La reciente Guía Europea para el tratamiento endovascular de aorta torácica descendente (GPC-ESVS)15, recomienda en casos de AAT rotos que la reparación endovascular sea la primera opción terapéutica cuando la anatomía sea apropiada (recomendación 23: clase I, nivel de evidencia B).
En el caso de las DATBc, el objetivo de la reparación urgente tanto en CA y como en los TEVAR, no es solo cubrir el desgarro existente en la íntima de la aorta, sino también reducir la presión en la falsa luz y con ello mejorar la perfusión de los órganos vitales como el intestino y los riñones. En nuestra serie, un 31,5% de los casos de DATB comenzaron con isquemia mesentérica como principal indicación preoperatoria. A pesar de que los resultados de la CA sobre las DATBc han mejorado en las últimas décadas, sus complicaciones permanecen altas y su mortalidad oscila entre el 25% y el 50% de los casos16, debido a los largos tiempos operatorios y el sangrado abundante. La GPC-ESVS considera a la CA en DATBc, una alternativa al tratamiento endovascular cuando este haya fallado o esté contraindicado (recomendación 19: Clase IIa, nivel de evidencia C). Actualmente existen 3 metaanálisis con resultados a corto y medio plazo de pacientes con DATBc y TEVAR, cuya mortalidad oscila entre el 2,6% y el 9,8% (algo superior en nuestra serie, 20,4%) y las complicaciones neurológicas entre el 0,6% y el 3,1%17–19. La presencia de complicaciones viscerales por hipoperfusión son predictores de mayor mortalidad20, por ello una de las principales ventajas del TEVAR frente a la CA es que permite estabilizar al paciente de una forma más rápida, menos invasiva y con ello reducir el síndrome de mala perfusión asociado a las DATBc21. En nuestra serie, 6/8 casos de isquemia mesentérica postoperatoria se produjeron en las DATBc (11,1%) con una mortalidad del 16,7% en estos casos.
En el caso de los traumatismos torácicos al igual que en las DATBc y los AATR, el tratamiento convencional de las lesiones aórticas fue siempre la reparación abierta y la interposición de una prótesis. La mortalidad de la CA en TAT ha sido muy alta (entre un 24% y un 42%) debido a que los traumatismos asocian contusión pulmonar, daño a órganos sólidos, traumatismo craneal, necesidad de anticoagulación para la cirugía, etc. Debido a esto, se ha tenido un gran interés en desarrollar una técnica menos invasiva para los TAT y el TEVAR se ha convertido en imprescindible desde sus inicios, demostrando una reducción de la mortalidad al 9,7% (6,3% en nuestra serie)22,23. La GPC-ESVS recomienda en estos pacientes al TEVAR como primera opción terapéutica (recomendación 29: Clase I, nivel de evidencia C).
Análisis de TEVAR electiva vs. TEVAR urgenteUna vez establecidas las ventajas del TEVAR frente a la CA en las patologías de ATD, existen diferencias importantes en cuanto a los resultados, según la técnica se realice de forma electiva o urgente. En nuestro registro, la mortalidad de las endoprótesis fue del 5,3% cuando la reparación fue electiva, frente al 18,5% en las reparaciones endovasculares urgentes, aunque dicha diferencia no fue estadísticamente significativa. Existe información en nuestra serie que puede justificar estas diferencias, como el hecho de que el ASA (escala de riesgo anestésico de la American Society of Anesthesiology) preoperatorio de los casos urgentes fuera V en el 42,9% frente a un 2% de ASA V en los electivos. También se conoce que la mayor edad de los pacientes y el mayor diámetro de los AAT son predictores de mayor mortalidad24. Ambas circunstancias concurren en nuestro grupo de TEVAR urgente frente al electivo (tabla 5).
En el caso de los traumatismos de nuestra serie, el 56,3% fueron tipo III (pseudoaneurismas de aorta torácica) y el 34,4% tipo IV (transecciones completas). Esto es un es un indicador de la mayor gravedad en los pacientes urgentes. En los TEVAR electivos, estos porcentajes fueron menores y con lesiones menos severas (tipo I y tipo II). Una revisión extensa de la bibliografía25 que incluye 139 estudios y 7.768 pacientes, sugiere que la reparación aórtica en los TAT debe demorarse si tiene otras lesiones severas que precisen estabilización, pero si el tipo de lesión aórtica es severa la reparación debe ser urgente (recomendación 27: clase I, nivel de evidencia C)15,26.
Análisis del TEVAR urgente por indicaciónDisecciones de aorta tipo B complicadas
De entre las 3 indicaciones urgentes de reparación de ATD, las DATBc conllevan las mayores complicaciones postoperatorias. En nuestra serie presentan mayor tasa de ACV postoperatorio, de paraplejia y de necesidad de hemofiltración (9,3%, 9,3% y 18,5% respetivamente) en comparación con los ATTR y los TAT (tabla 3). Por eso es importante es estos pacientes hacer un análisis del riesgo desde el principio, para así poder determinar si la mejor opción en cada caso es el tratamiento médico, la CA o el TEVAR. Aun así y aunque no existen RCT, cada vez hay más evidencia de que en las DATB complicadas, la intervención endovascular urgente tiene más beneficio que las otras dos opciones12,20,27,28.
Aneurismas de aorta torácica rotos
La mortalidad en este subgrupo es la más alta 27,9% (20,4% en DATBc y 6,3% en TAT), posiblemente debido a que se trata de pacientes significativamente más mayores (edad media de 71,11 ± 11,5 años) y con diámetros de aorta mayores que la cirugía electiva. En nuestra serie presentan mayores tasas de infección (18,4%, la mayor parte infecciones respiratorias secundarias a la contusión pulmonar) y de hemorragia postoperatoria (11,6%) frente al resto de grupos. Debido a todo lo anterior, las técnicas endovasculares siempre se han considerado una opción atractiva en estos pacientes de alto riesgo. Una reciente revisión de la Cochrane Collaboration29 ha intentado demostrar que el TEVAR es una buena alternativa a la CA para reducir esta alta morbimortalidad, pero no lo ha conseguido debido a la ausencia de RCT y aunque la evidencia es alta, esta proviene sobre todo de estudios no randomizados o series de casos. Aun así, en 3 Guías de Practica Clínica internacionales se recomienda el TEVAR frente a la CA en AATR, cuando la anatomía y las comorbilidades lo permitan5,24,30.
Traumatismos de aorta torácica
Los TAT son una urgencia quirúrgica potencialmente mortal que es causada más comúnmente por una lesión por aceleración/desaceleración rápida sufrida por un accidente automovilístico y/o un trauma torácico cerrado. Esto condiciona que los pacientes tratados sean más jóvenes (edad media en nuestra serie de 45,5 ± 16,6 años), sufren menos complicaciones comparativamente con las otras dos entidades (ningún ACV o evento coronario, ni necesidad de hemofiltración postoperatoria en nuestra serie) y la mortalidad a los 30 días es menor (6,3% de los casos, frente al 27,9% de los AATR). En los traumatismos, el TEVAR ha irrumpido de forma espectacular y a pesar de que no existen RCT que determinen que el uso de esta técnica asocia menor morbimortalidad31, la gravedad de la situación, los resultados de metaanálisis y largas series de casos clínicos, hacen que sea la técnica elegida por la mayor parte de los cirujanos.
A pesar de toda la esperanza traída por la tecnología endovascular emergente, las limitaciones del TEVAR no pueden obviarse. Existen tres principales fuentes de preocupación. La primera son los riesgos asociados al manejo de las guías en arco aórtico, la necesidad de cubrir una gran extensión de la aorta torácica u ocluir la ASI, lo que conlleva un incremento del riesgo de ACV y paraplejia postoperatoria (en nuestro registro un 5,2% y un 5,9% de los pacientes). A pesar de este alto riesgo, son múltiples las revisiones sistemáticas y metaanálisis que han demostrado tasas más bajas de complicaciones neurológicas postoperatorias en el TEVAR que en la CA32. La segunda preocupación es la alta tasa de reintervenciones entre los pacientes con TEVAR que oscilan entre el 7,6% y el 9% a los 30 días, frente el 0% al 2,9% en la CA (9% en nuestra serie). En muchas ocasiones este riesgo podría estar relacionado con la situación de urgencia, ya que los médicos no tendrían la oportunidad de optimizar el tamaño de la prótesis y el sitio de despliegue, dando lugar a fallos de anclaje o de material a largo plazo33. Esto puede influir negativamente en la calidad de vida de los pacientes tratados con TEVAR. Y por ultimo, la tercera preocupación son los resultados a largo plazo del tratamiento endovascular. En el futuro, se deben realizar más estudios, con un marco de tiempo de seguimiento más largo, para determinar si hay beneficios de supervivencia en TEVAR a largo plazo frente a la cirugía abierta. Esto será importante para la elección del tratamiento en pacientes más jóvenes, que tienen una expectativa de vida más larga.
Aunque nuestro estudio incluye un número elevado de casos, no son todos los que se operan en España, lo cual puede suponer un sesgo de selección; tampoco podemos obviar que se trata de un estudio retrospectivo y multicéntrico, con variabilidad en los protocolos aplicados. Estas limitaciones se deben tener en cuenta a la hora de sacar conclusiones, pero la ausencia de ensayos clínicos randomizados comparativos de esta nueva técnica con la cirugía clásica, hace que registros de series de casos como el nuestro cobren una gran importancia.
ConclusionesEl tratamiento endovascular de la patología urgente de ATD ha supuesto un cambio revolucionario en el manejo perioperatorio de estos pacientes, tanto a nivel quirúrgico como en las unidades de cuidados intensivos. Este estudio representa la evaluación más grande de pacientes con patología de ATD tratados de forma urgente con TEVAR en España y puede ofrecer la mejor evidencia disponible actualmente con respecto al tratamiento de esta enfermedad potencialmente mortal. Es la primera vez que se refleja la práctica clínica real que se está realizando en nuestro entorno a nivel nacional. Dada la naturaleza crónica de esta patología, se requiere una vigilancia continua después de TEVAR y una mejora adicional del diseño de los endoprótesis para disminuir las complicaciones relacionadas con el endoprótesis y mejorar la supervivencia a largo plazo.
FinanciaciónEste estudio no ha sido financiado por ninguna beca ni fuente de financiación externa. El registro se llevó a cabo independientemente de la industria y soportado por el interés científico del Capítulo de Cirugía Endovascular de la SEACV y de sus participantes.
Autoría/colaboradoresTodos los autores han proporcionado comentarios críticos y han ayudado a dar forma a la investigación, el análisis y la investigación.
Autor 1: Cristina López Espada. Ha concebido el estudio y estado a cargo de la dirección general y la planificación. Recopiló los datos y escribió el documento con la aportación de todos los autores.
Autor 2: José Patricio Linares Palomino. Ha concebido y desarrollado la teoría; también diseñó el modelo y el análisis estadístico.
Autor 3: José Manuel Domínguez González. Aportó datos y desarrolló el marco teórico.
Autor 4: Elena Iborra Ortega. Aportó datos y supervisó el proyecto.
Autor 5: Pascual Lozano Vilardell. Aportó datos y diseñó las figuras para comprender el texto.
Autor 6: Teresa Solanich Valdaura. Contribuyó con datos y realizó el análisis estadístico.
Autor 7: Guido Volo Pérez. Contribuyó con datos y ayudó a supervisar el proyecto.
Autor 8: Estrella Blanco Cañibano. Aportó datos y desarrolló el marco teórico.
Autor 9: Andrés Álvarez Salgado. Aportó datos y verificó los métodos estadísticos.
Autor 10: Juan Carlos Fernández Fernández. Aportó datos y ayudó en el diseño de las figuras.
Autor 11: Manuel Hernández Rydings. Contribuyó con datos y ayudó a supervisar el proyecto.
Autor 12: Manuel Miralles Hernández. Contribuyó con datos y contribuyó al diseño e implementación de la investigación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Capítulo de Cirugía Endovascular (CCEV) y a la Sociedad Española de Cirugía Vascular (SEACV) por su apoyo a este proyecto con el fin de promover iniciativas de mejora de la calidad asistencial en nuestra especialidad.