Hay suficiente evidencia de que la malnutrición es un factor de riesgo independiente de morbimortalidad en el paciente crítico, con un aumento de la tasa de infecciones, la estancia en la Unidad de Cuidados Intensivos (UCI) y el hospital, los días de ventilación mecánica (VM) y la dificultad para la cicatrización de las heridas.
En la práctica clínica diaria es difícil alcanzar los objetivos nutricionales, sobre todo con nutrición enteral (NE), debido tanto a las interrupciones por intolerancia gastrointestinal como por otros motivos (exámenes radiológicos, técnicas endoscópicas, procedimientos quirúrgicos). Por otra parte, la existencia de complicaciones inherentes a la administración de NE y nutrición parenteral (NP) hace necesario establecer protocolos de monitorización y seguridad que ayuden a conseguir la administración de los requerimientos calculados con el menor número de complicaciones posibles.
Preguntas1. ¿Qué parámetros debemos monitorizar durante la administración del tratamiento nutricional especializado en el paciente crítico?La monitorización del tratamiento nutricional en el paciente crítico debe ayudar a alcanzar el objetivo de aporte calórico y proteico, identificando la presencia de factores que pueden actuar como impedimentos para dicho objetivo, así como ayudar también a identificar precozmente las posibles complicaciones que puedan surgir.
En NP, es relativamente fácil alcanzar los requerimientos programados, lo que no sucede con NE. En ambas, el inicio debe ser progresivo (50-60% de lo medido o calculado) para alcanzar el objetivo de requerimientos al tercer o cuarto día. En NE, debe controlarse la cantidad real de dieta administrada en 24h (volumen eficaz), evitando en lo posible las interrupciones innecesarias. En los pacientes que precisen interrupción de la misma para realizar procedimientos diagnósticos o terapéuticos, esta debe reducirse al mínimo para prevenir un inadecuado aporte nutricional. El uso de protocolos de administración y monitorización de la NE mejora el cumplimiento de los objetivos nutricionales, por lo que deben implementarse1, incluyendo balances hídrico, calórico y proteico, posibles signos de deshidratación o hiperhidratación y la posición de la sonda de NE tras su colocación y antes del inicio de la nutrición (tabla 1).
Principales parámetros para monitorizar en el soporte nutricional
| Parámetros | Periodicidad de monitorización |
|---|---|
| Volumen eficaz administrado (proteínas y calorías) | Cada 24h |
| Complicaciones mecánicas (en relación con la inserción o la permanencia de sondas y catéteres) | Cada 24h |
| Complicaciones metabólicas (disglucemia, balance hídrico, desequilibrio hidroelectrolítico) | Monitorización según protocolos |
| Iones: sodio, potasio, cloro, fósforo y magnesio | Al menos cada 24h |
| Albúmina y/o proteínas de vida media corta, colesterol, triglicéridos y linfocitos | Una vez por semana |
Las complicaciones gastrointestinales de la NE, como aumento del residuo gástrico, estreñimiento, diarrea asociada a NE, vómitos, regurgitación, dolor o distensión abdominal y broncoaspiración, son causa de hiponutrición, por lo que se deben identificar y tener protocolos de manejo1,2.
La disglucemia (hiperglucemia, hipoglucemia y variabilidad glucémica) es una complicación metabólica frecuente en el paciente crítico, sea o no diabético, que puede exacerbarse con el soporte nutricional tanto parenteral como enteral, por lo que deben establecerse protocolos para su control.
Los controles bioquímicos tanto al ingreso como diarios y semanales deben formar parte del protocolo de monitorización, principalmente para detectar posibles alteraciones iónicas y prevenir el síndrome de realimentación, sobre todo en pacientes con alteraciones crónicas de la función renal, hepática o cardiaca1,3 (tabla 1). No se ha demostrado que estos controles sean útiles para valorar la eficacia del soporte nutricional.
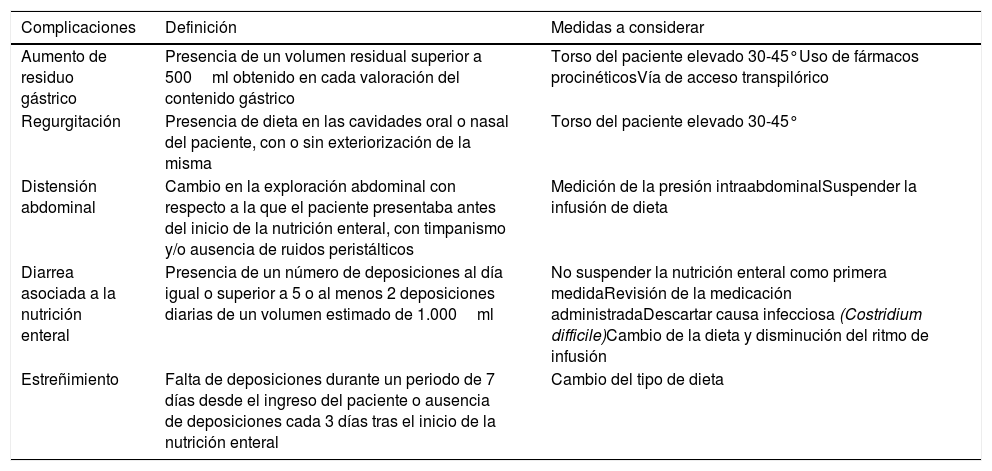
2. ¿Disponemos de criterios para definir la intolerancia a la nutrición enteral? ¿Cómo podemos optimizar el objetivo calórico/proteico en pacientes con intolerancia a la nutrición enteral?En la práctica diaria, con frecuencia es difícil conseguir los requerimientos calculados en NE debido a cierto grado de intolerancia, lo que puede tener consecuencias en la evolución de los pacientes críticos. Son varios los criterios establecidos para valorar dicha intolerancia, siendo los más importantes el aumento del residuo gástrico (ARG), la distensión abdominal y la diarrea4 (tabla 2).
Complicaciones gastrointestinales con la nutrición enteral
| Complicaciones | Definición | Medidas a considerar |
|---|---|---|
| Aumento de residuo gástrico | Presencia de un volumen residual superior a 500ml obtenido en cada valoración del contenido gástrico | Torso del paciente elevado 30-45°Uso de fármacos procinéticosVía de acceso transpilórico |
| Regurgitación | Presencia de dieta en las cavidades oral o nasal del paciente, con o sin exteriorización de la misma | Torso del paciente elevado 30-45° |
| Distensión abdominal | Cambio en la exploración abdominal con respecto a la que el paciente presentaba antes del inicio de la nutrición enteral, con timpanismo y/o ausencia de ruidos peristálticos | Medición de la presión intraabdominalSuspender la infusión de dieta |
| Diarrea asociada a la nutrición enteral | Presencia de un número de deposiciones al día igual o superior a 5 o al menos 2 deposiciones diarias de un volumen estimado de 1.000ml | No suspender la nutrición enteral como primera medidaRevisión de la medicación administradaDescartar causa infecciosa (Costridium difficile)Cambio de la dieta y disminución del ritmo de infusión |
| Estreñimiento | Falta de deposiciones durante un periodo de 7 días desde el ingreso del paciente o ausencia de deposiciones cada 3 días tras el inicio de la nutrición enteral | Cambio del tipo de dieta |
El ARG es una complicación frecuente de la NE en los pacientes críticos, aunque los volúmenes aceptados como ARG varían de forma considerable con resultados contradictorios en la incidencia de neumonía aspirativa en pacientes con ARG. El estudio REGANE5 no encontró diferencias en la incidencia de neumonía comparando un residuo de 200ml (control) frente a otro de 500ml (estudio), observando que los pacientes del grupo estudio recibían mayor aporte de NE y destacando que su medición permite detectar un vaciamiento gástrico enlentecido e implementar medidas para reducir las consecuencias. En otros estudios no se observan beneficios en monitorizar el residuo6 e incluso se plantean inconvenientes con su monitorización. La aparición de vómitos y regurgitación de la dieta se relaciona con el ARG, favorecido por factores como la incorrecta posición de la sonda de nutrición o del paciente, lo que supone un riesgo elevado de broncoaspiración4.
La distensión abdominal constituye una señal de alarma que indica una incapacidad del tubo digestivo para procesar los sustratos infundidos. El aumento de la presión intraabdominal (PIA) puede conducir a un síndrome compartimental, ya que se reduce el flujo sanguíneo en la mucosa intestinal, disminuye el pH intramucoso gástrico y se puede producir isquemia, que es la responsable del inicio y el mantenimiento de la respuesta inflamatoria y el síndrome de disfunción multiorgánica7.
El valor de la PIA se ha relacionado con la intolerancia a la NE, tanto en el momento de su inicio como durante el curso evolutivo. Hill et al.8 observaron que valores elevados de PIA predecían una intolerancia a la NE y se asociaban a una mayor estancia hospitalaria y una mayor mortalidad. Un estudio del Grupo de Trabajo de Metabolismo y Nutrición de la SEMICYUC valoró la asociación entre los niveles de PIA y la intolerancia a la NE en pacientes críticos con VM y si su valor absoluto podía predecir la intolerancia a la NE9. Se estableció un valor de PIA de 14mmHg como punto de corte para predecir dicha intolerancia, aunque con baja sensibilidad y especificidad.
La diarrea es frecuente en el paciente crítico, pero solo en un 10-18% de los casos es secundaria a la NE, diarrea asociada a NE, siendo mayoritariamente multifactorial. Considerar la dieta enteral como responsable de la diarrea debería ser un diagnóstico de exclusión. Un manejo protocolizado ante la aparición de diarrea asociada a NE, como el cambio de fórmula, la adición de fibra o la disminución del ritmo de infusión, permite con frecuencia mantener la NE y evitar su suspensión, por lo que se deberá descartar la causa exacta. Revisar la medicación administrada e investigar posibles causas infecciosas permiten descubrir el factor causal en muchas ocasiones10.
Detectada la posibilidad de intolerancia, debemos aplicar medidas para intentar optimizar los aportes. Entre otras, la posición del paciente, los procinéticos, la NP complementaria o la colocación de una sonda de alimentación pospilórica.
Aunque la posición elevada del torso del paciente 30-45° es un estándar aceptado en el cuidado del paciente que recibe NE, no es adecuadamente utilizada en el entorno clínico. Se ha constatado que la posición del paciente semiincorporado reduce la incidencia de neumonía asociada a VM11.
La adición de procinéticos como la eritromicina o la metoclopramida mejora el vaciamiento gástrico, el reflujo gastroesofágico, la aspiración pulmonar y la tolerancia a la NE. Una revisión sistemática y metaanálisis de 13 ensayos clínicos aleatorizados ha demostrado que los agentes procinéticos, comparados con el placebo o la no intervención, disminuyen la intolerancia a la NE, sin un claro impacto sobre la neumonía, la mortalidad y la estancia en la UCI12.
Se ha constatado que con la utilización de la vía yeyunal, comparada con la vía gástrica, se produce un menor número de complicaciones gastrointestinales, a expensas de una reducción en los episodios de ARG13. Sin embargo, no hay diferencias en cuanto a la incidencia de neumonía nosocomial, la duración de la nutrición, la estancia en la UCI y la mortalidad, por lo que solo se recomienda su uso en los casos de alta probabilidad de intolerancia gástrica.
3. ¿Cómo hacer la transición de la nutrición enteral a la nutrición oral de forma segura? ¿Cómo abordar la disfagia en el paciente crítico?La nutrición oral (NO) debe aportar la energía, los nutrientes y los fluidos que el paciente precisa y estar adaptada a su situación clínica. Antes de su inicio, debe evaluarse la estabilidad clínica y nutricional, el patrón respiratorio y de la deglución y el adecuado estado cognitivo. La transición debe ser cuidadosa, adecuadamente controlada y vigilando en cada momento la eficacia y la seguridad de la deglución, incrementando la NO de forma progresiva, hasta alcanzar el 75% de los requerimientos calculados, con una pauta de NE descendente hasta conseguir su retirada14.
La incidencia de incompetencia faríngea y laríngea en pacientes que requieren el uso de una vía aérea artificial no está bien establecida, estimándose una proporción superior al 40% en pacientes recientemente extubados y entre el 50-84% en pacientes que requieren traqueostomía15. La disfagia se acompaña de un estado de deshidratación, malnutrición y aumento del riesgo de aspiración de secreciones o nutrición, causando complicaciones respiratorias graves16.
La vía aérea artificial aumenta el riesgo de lesión de las vías aéreas superiores y de afección laríngea, que, a su vez, afectan a la mecánica de las vías respiratorias, a la aerodinámica y a los reflejos protectores, aunque hasta el momento no se ha establecido una relación entre el tiempo de intubación y la presencia de disfagia16.
En pacientes extubados no se dispone de estudios que demuestren el mejor momento para la reintroducción de la nutrición oral. En pacientes con VM>96h, dada la mayor probabilidad de padecer algún grado de disfagia16, la NO se iniciará 24h después de la extubación. En el resto de los pacientes se mantendrá un margen de 12-24h en dieta absoluta para evitar posibles complicaciones asociadas a la broncoaspiración en caso de reintubación por fracaso de la extubación15.
El test más utilizado para la valoración de la disfagia en los pacientes críticos es el Clinical Bedside Assessment, que incluye una entrevista con el paciente, un examen físico y la búsqueda de signos potenciales de aspiración durante la deglución (tos, voz húmeda)17. El método de exploración clínica volumen-viscosidad18 puede detectar la existencia de un trastorno de la deglución y permite establecer cuál es la viscosidad y el volumen más adecuado. La limitación de esta exploración es la detección de las aspiraciones silentes, lo cual hace necesaria una exploración instrumental para el diagnóstico definitivo de la disfagia, mediante videofluoroscopia o fibroendoscopia.
En los pacientes traqueostomizados, se puede comprobar la existencia de disfagia mediante una correcta exploración física, observando la eficacia de la masticación y, si quedan dudas, se considera el inicio de la NO tras una prueba de azul de metileno negativa (test de Evans), mientras que si la prueba es positiva se mantendrá al paciente en dieta absoluta por boca15.
En los pacientes con disfagia, realizar cambios en el volumen y la textura de los alimentos facilita el tránsito orofaríngeo y minimiza las posibilidades de aspiración traqueobronquial. Cuando no se cubren las necesidades nutritivas y de hidratación con la alimentación adaptada, se debe complementar con suplementos orales o con nutrición enteral14,17.
4. ¿Qué niveles de glucemia debemos mantener en el paciente crítico? ¿Es distinto el objetivo glucémico en pacientes diabéticos respecto a los no diabéticos?La hiperglucemia de estrés está asociada de forma independiente con la mortalidad en el paciente crítico19. Sin embargo, el estudio NICE-SUGAR20 con 6.104 pacientes, el mayor estudio multicéntrico que ha comparado el control estricto de la glucemia (80-108mg/dl) con el convencional (≤180mg/dl), puso en evidencia que el control estricto se asociaba a una mayor mortalidad a los 90 días (27,5 frente a 24,9%, IC 95% 1,02-1,28; p=0,02) y a una mayor incidencia de hipoglucemia grave (6,8 frente a 0,5%; p<0,001).
Metaanálisis posteriores han confirmado que el tratamiento intensivo con insulina aumenta el riesgo de hipoglucemia grave y no se asocia a un beneficio en la mortalidad del paciente crítico21, excepto en el paciente de cirugía reglada, incluida la cirugía cardiaca.
La diabetes influye en el control glucémico del paciente crítico, aunque cabe destacar, tal y como se ha observado en un metaanálisis22, que la diabetes mellitus por sí misma no se relaciona con un aumento de la mortalidad en la UCI, con excepción de los pacientes de cirugía cardiaca.
Krinsley et al.23 llevaron a cabo un estudio internacional multicéntrico, con 44.964 pacientes, en el que se analizó el papel de la diabetes y la relación de hiperglucemia, hipoglucemia y variabilidad glucémica con la mortalidad en un grupo heterogéneo de pacientes críticos. En el análisis multivariante se observó que los rangos de glucemia que se relacionan, de forma independiente, con un descenso de la mortalidad en los pacientes diabéticos son 110-180mg/dl al compararlo con el rango de glucemia>180mg/dl. En los pacientes no diabéticos la mortalidad es menor en rango 110-140mg/dl que con glucemias>180mg/dl.
En un estudio retrospectivo y observacional, con 10.320 pacientes críticos24, se observó que el control estricto de la glucemia condiciona una mayor mortalidad en los pacientes diabéticos con mal control glucémico (hemoglobina glucosilada elevada).
Otros estudios posteriores22–24, al igual que el NICE-SUGAR20 y los metaanálisis posteriores21, determinan que la hipoglucemia se asocia, de forma independiente, con un aumento de la mortalidad tanto en pacientes diabéticos como no diabéticos, y no solo la hipoglucemia grave (<40mg/dl), sino también la hipoglucemia moderada (<70mg/dl).
En el estudio de Krinsley et al.23 también se pudo observar que, para toda la cohorte de 44.964 pacientes, la diabetes estaba independientemente asociada con un descenso en el riesgo de mortalidad, aunque sin poder determinar las causas.
5. ¿Debemos monitorizar la variabilidad glucémica en el paciente crítico? ¿Pueden las dietas enterales específicas para hiperglucemia disminuir la variabilidad glucémica y mejorar el control glucémico?La hiperglucemia, la hipoglucemia y la variabilidad glucémica son los parámetros que permiten abordar el control glucémico en el paciente crítico23. Los índices más utilizados para monitorizar la variabilidad glucémica son: 1) la desviación estándar (DE) de la glucosa en sangre, que se define como la raíz cuadrada promedio de la desviación de los valores respecto de la media; 2) el porcentaje del coeficiente de variación (CV), que es la relación entre la DE de una muestra y su media, y 3) el glycemic lability index, que se basa en los cambios de la glucosa en el tiempo para obtener una medida de su labilidad, no habiéndose establecido, por el momento, cuál es el más adecuado en el paciente crítico23,25,26.
La variabilidad glucémica se asocia, de forma independiente, con un aumento de la mortalidad del paciente crítico26,27. Se ha observado que la presencia o no de diabetes determina cambios en dicha relación, de forma que el aumento de la variabilidad glucémica (CV≥20%) se asocia con una mayor mortalidad en los pacientes no diabéticos23,24. Por todo ello, la variabilidad glucémica debería tenerse en cuenta para el mejor control glucémico.
Las dietas enterales específicas para hiperglucemia se caracterizan, en líneas generales, por presentar una menor cantidad y diferente naturaleza de hidratos de carbono (menor índice glucémico), una mayor riqueza en grasas monoinsaturadas y la utilización de fibra (principalmente soluble) junto con proteínas de soja y antioxidantes.
Aunque los estudios para evaluar las dietas específicas en el paciente crítico son muy escasos, se ha constatado un mejor control glucémico, con una disminución significativa de los niveles plasmáticos y capilares de glucemia, así como de las necesidades de insulina, al compararlas con dietas estándar28,29. Mesejo et al. han publicado un ensayo clínico aleatorizado, prospectivo y multicéntrico con 157 pacientes con VM donde comparaban 2 dietas específicas para diabetes (una de ellas de nueva generación) con una dieta estándar, todas hiperproteicas25. Las dietas específicas para diabetes consiguieron mejorar el control glucémico, con una disminución de la glucemia capilar y plasmática y de los requerimientos de insulina, además de reducir el riesgo de infección nosocomial. Se constató, así mismo, una fuerte asociación, en la primera semana de estancia, entre los índices de variabilidad glucémica y la aparición de traqueobronquitis/1.000 días de VM (glycemic lability index r=0,962, p=0,05; DE r=0,969, p=0,06; CV r=0,961, p=0,04).
Por lo que respecta a la relación entre las dietas específicas y la variabilidad glucémica, la bibliografía es aún menor y solo un estudio se ocupa de este problema en el paciente crítico25. En él se observó que los pacientes críticos que recibían dietas específicas para diabetes también presentaban una disminución de la variabilidad glucémica medida mediante la DE, el CV y el glycemic lability index modificado, durante la primera semana de estancia en la UCI.
6. ¿Influye el tipo de nutrición parenteral, con bolsa tricameral o preparada en Farmacia, en el desarrollo de infección asociada a catéter?Las ventajas atribuidas al uso de las NP premezcladas respecto a las preparadas en Farmacia estarían relacionadas con una mayor seguridad y unos menores costes30. Entre estas ventajas destacan una disminución del riesgo de contaminación por una menor manipulación, mejores condiciones de conservación, reducción potencial de errores en su elaboración, disponibilidad inmediata y disminución de los costes globales. Sin embargo, se han descrito varias limitaciones: a) escasa variabilidad en el contenido de macronutrientes y electrólitos; b) elevado contenido en glucosa, con mayor riesgo de hiperglucemia; c) posibilidad de contaminación durante la manipulación para añadir vitaminas y oligoelementos, y d) posiblemente, una similar seguridad con reducción de costes de personal cuando se emplean procesos automatizados de preparación en Farmacia.
Los datos existentes respecto al empleo de las NP premezcladas en pacientes críticos son limitados, habiendo sido la mayoría extraídos de estudios retrospectivos y observacionales, por lo que algunas recomendaciones de expertos señalan que el uso de NP premezcladas no presenta ventajas en términos de resultados clínicos respecto a las NP preparadas en Farmacia, bajo campana de flujo laminar.
Uno de los beneficios clínicos potenciales de las fórmulas premezcladas sería la reducción de bacteriemias y de infecciones asociadas a catéter, por la menor probabilidad de contaminación de la mezcla durante la elaboración, aunque la evidencia existente es baja. Varios estudios retrospectivos observacionales han revelado una menor incidencia significativa de bacteriemias en pacientes que recibieron una NP premezclada frente a los que se administraba NP preparada en Farmacia31,32, sin que la presencia de lípidos en la formulación premezclada se haya asociado de forma significativa con un aumento en la incidencia de infecciones. En un estudio multicéntrico, internacional, abierto, prospectivo y aleatorizado (EPICOS Study), que incluyó 406 pacientes críticos33, el grupo que recibió NP preparada en Farmacia tuvo un aumento significativo en la incidencia de bacteriemia en comparación con el grupo que recibió NP premezclada (46 eventos [22,5%] frente a 34 eventos [16,8%]; p=0,03). La incidencia de infección asociada a catéter (bacteriemias/1.000 catéteres-día) fue mayor en el grupo con NP elaborada en Farmacia frente al grupo con NP premezclada (13,2/1.000 frente a 10,3/1.000; p<0,0001). No se observaron diferencias significativas en la incidencia de sepsis grave, disfunción de órganos, hiper/hipoglucemias, mortalidad a los 28 días y estancia en la UCI o en el hospital entre ambos grupos. La falta de datos sobre los procesos de elaboración y esterilidad de las NP preparadas en Farmacia de los distintos centros hospitalarios participantes limita la validez del estudio. Un estudio multicéntrico, prospectivo y aleatorizado que comparaba una fórmula comercial tricameral con una NP preparada en Farmacia, con inclusión de 240 pacientes posquirúrgicos, no observó diferencias significativas en relación con complicaciones, mortalidad o tiempo de estancia34.
7. ¿Cómo podemos administrar de forma segura los fármacos por sonda enteral en pacientes que reciben nutrición enteral?Es importante considerar la compatibilidad de los fármacos con la nutrición cuando se administran por el mismo acceso enteral, ya que se pueden alterar sus características físico-químicas o farmacocinéticas y disminuir su eficacia o aumentar su toxicidad35,36.
Sus propiedades de absorción y actividad pueden cambiar en función del lugar de administración del tubo digestivo y de la forma farmacéutica utilizada37. En general, se deben elegir formas líquidas frente a sólidas, ya que se consigue una mezcla más homogénea y una mejor disolución del principio activo. Las formas sólidas deberán triturarse hasta obtener un polvo fino y se reconstituirá la preparación con 10-15ml de agua, para favorecer la absorción y evitar la obstrucción de la sonda. No deben administrarse por sonda las formulaciones de liberación retardada, las grageas, las cápsulas de gelatina blanda o los comprimidos sublinguales. Tampoco formulaciones líquidas con un pH inferior a 3,5, ya que el pH del yeyuno es neutro o alcalino y pueden existir incompatibilidades por diferencia de pH37.
En las formulaciones líquidas muy viscosas se recomienda diluir el medicamento para evitar la obstrucción de la sonda hasta alcanzar una osmolaridad de en torno a los 300mOsm/kg, sobre todo si la sonda es pospilórica. Se puede calcular el volumen adecuado de dilución mediante la siguiente fórmula: volumen final (ml)=volumen de solución (ml)×(osmolaridad del preparado/osmolaridad deseada)37. Así mismo, para evitar incompatibilidades y prevenir la obstrucción de la sonda, esta debe lavarse antes y después de la administración de cada fármaco con 10ml de agua35.
Deben administrarse los fármacos por separado. En las formas líquidas se recomienda administrar primero los preparados de menor viscosidad y luego los de mayor viscosidad35. Además, no deben administrarse de forma simultánea con la NE ni deben incorporarse a la fórmula, ya que no hay datos suficientes acerca de la estabilidad. Cuando el paciente recibe NE intermitente pueden aprovecharse los intervalos sin nutrición para administrar el fármaco lavando la sonda antes y después de la administración. Si la NE se administra en infusión continua, debe lavarse la sonda después de la administración del fármaco con 20ml de agua35,36.
8. ¿Deben desarrollarse protocolos locales de prescripción y administración del tratamiento nutricional especializado para aumentar la seguridad y la eficiencia en su aporte?El empleo de protocolos en la práctica diaria en la UCI permite reducir la variabilidad asistencial, mejorando la calidad y la seguridad del paciente. Una nutrición inadecuada se asocia a un peor pronóstico en pacientes críticos, con un aumento de la estancia hospitalaria, una mayor tasa de infecciones, un retraso en la curación de heridas, un incremento de los costes y un aumento de la mortalidad38.
Los protocolos de tratamiento nutricional especializado deberían conseguir una mejora del aporte nutricional y prevenir e identificar la aparición de complicaciones relacionadas con el mismo. Estos protocolos deben adaptarse a las particularidades de cada UCI, debiendo existir un proceso de formación de los profesionales implicados antes de ser aplicados.
Se ha constatado que, con frecuencia, no se alcanzan los requerimientos programados en la NE. Esto se debe, entre otros factores, a la infraprescripción, el inicio con ritmo bajo y progresión lenta de la velocidad de infusión, el mantenimiento de un ritmo constante sin compensar las interrupciones temporales que se producen o a la presencia y manejo de las complicaciones gastrointestinales38. Algunos de estos factores se podrían corregir o evitar con el empleo de protocolos de NE.
La aplicación de protocolos de NE en pacientes críticos se asocia a un aumento del aporte nutricional, un inicio más precoz y una mayor probabilidad de alcanzar los requerimientos, pero no ha demostrado ninguna reducción de la mortalidad ni resultados clínicos significativos39. Un ensayo clínico aleatorizado prospectivo y multicéntrico en 1.118 pacientes críticos mostraba de forma significativa que los pacientes en los que se utilizaba un protocolo de NE según guías nutricionales basadas en la evidencia alcanzaban los objetivos calóricos con mayor frecuencia y se iniciaba la NE más precozmente respecto a aquellos en los que no se aplicaba40. Sin embargo, resultados clínicos como mortalidad, disfunción de órganos y tiempo de estancia en la UCI y hospitalaria fueron similares en ambos grupos. Otro ensayo clínico aleatorizado prospectivo y multicéntrico con inclusión de 1.059 pacientes críticos evaluaba un protocolo de NE novedoso respecto a los tradicionales, basando su objetivo en el volumen diario administrado41. Se evidenció una mayor eficacia en el aporte calórico y proteico administrado, de forma significativa, sin diferencias en los resultados clínicos entre ambos grupos. Una revisión sistemática confirma los datos observados en estos estudios42.
En relación con el tratamiento nutricional especializado parenteral, se ha comprobado que el empleo de protocolos y la existencia de equipos de soporte nutricional mejoran la eficacia y la seguridad, reduciendo la tasa de complicaciones asociadas40.
Recomendaciones- •
Se recomienda monitorizar la aparición de complicaciones gastrointestinales en el paciente crítico con NE, en particular, ARG, distensión abdominal y diarrea. (Nivel de evidencia: moderado. Grado de recomendación: alto).
- •
Durante la administración de NE se recomienda mantener el torso del paciente elevado 30-45°. (Nivel de evidencia: alto. Grado de recomendación: alto).
- •
En los pacientes con intolerancia gástrica o riesgo de aspiración se recomienda administrar procinéticos durante 3-5 días consecutivos y/o colocar sonda pospilórica. (Nivel de evidencia: moderado. Grado de recomendación: moderado).
- •
Si la NO no es posible, se aconseja mantener la nutrición por sonda hasta que el paciente sea capaz de ingerir al menos el 75% de sus requerimientos por vía oral. (Nivel de evidencia: bajo. Grado de recomendación: moderado).
- •
En los pacientes con VM prolongada y/o traqueostomizados se recomienda una exploración clínica para valorar la existencia de disfagia antes del inicio de NO y administrar productos de alimentación adaptada. (Nivel de evidencia: bajo. Grado de recomendación: moderado).
- •
Se recomienda mantener el valor de glucemia por debajo de 180mg/dl y, si es posible, próximo a 150mg/dl, iniciando tratamiento con insulina cuando la glucemia supere los 150mg/dl. (Nivel de evidencia: alto. Grado de recomendación: alto).
- •
Evitar el control estricto de la glucemia (80-110mg/dl), especialmente en pacientes diabéticos (Nivel de evidencia: moderado. Grado de recomendación: moderado), y evitar la hipoglucemia en todos los pacientes críticos, tanto diabéticos como no diabéticos. (Nivel de evidencia: alto. Grado de recomendación: alto).
- •
Se recomienda la medición y el control de la variabilidad glucémica por su importante repercusión en la morbimortalidad del paciente crítico. (Nivel de evidencia: moderado. Grado de recomendación: moderado).
- •
Se recomienda la utilización de dietas enterales específicas para diabetes en el control de la hiperglucemia de estrés. (Nivel de evidencia: moderado. Grado de recomendación: moderado).
- •
La administración de fármacos por sonda en pacientes con NE debe tener en cuenta el lugar de administración, la preferencia de formas líquidas frente a sólidas, la separación de los fármacos entre sí y si pueden administrarse concomitantemente con la nutrición enteral. (Nivel de evidencia: bajo. Grado de recomendación: moderado).
- •
Se recomienda el empleo de protocolos de administración y mantenimiento de tratamiento NP y NE que incluyan: volumen administrado, balances nutricionales, prevención y tratamiento de las complicaciones gastrointestinales, de la disglucemia y controles analíticos. (Nivel de evidencia: moderado. Grado de recomendación: alto).
La Dra. Mar Juan-Díaz declara haber recibido honorarios por parte de Nestlé Healthcare Nutrition, Abbott Nutrition, Fresenius Kabi y Vegenat Nutrición para la participación en estudios educacionales y para la asistencia a eventos científicos. La Dra. Mateu-Campos declara haber recibido financiación por parte de Fresenius Kabi, Gambro y Pfizer para la asistencia a congresos científicos. El Dr. Sánchez-Miralles y la Dra. Martínez-Quintana declaran no tener ningún conflicto de intereses. El Dr. Mesejo-Arizmendi declara haber recibido honorarios por su participación en actividades financiadas por Vegenat Nutrición, Nestlé Healthcare Nutrition, Abbott Nutrition y Baxter Nutritional Care, consistentes en estudios clínicos, asistencia a congresos científicos, cursos y simposios y a reuniones de grupos de trabajo.
Nota al suplementoEste artículo forma parte del suplemento «Recomendaciones para el tratamiento nutrometabólico especializado del paciente crítico. Grupo de Trabajo de Metabolismo y Nutrición de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC)», que cuenta con el patrocinio de Abbott Nutrition.