Valorar en individuos con lesión medular traumática (LMT) la relación entre la mortalidad y la necesidad de UCI y las alteraciones objetivadas mediante resonancia magnética (RM) precoz, analizando alteraciones parenquimatosas, disrupción de ligamentos vertebrales (DLV) y compresión del cordón medular (CCM).
DiseñoEstudio retrospectivo.
ÁmbitoHospital de tercer nivel, unidad de lesionados medulares y UCI.
PacientesIndividuos con LMT aguda entre los años 2010 y 2019.
IntervencionesAnálisis de RM realizada en las primeras 72horas.
Variables de interésIngreso en UCI y mortalidad.
ResultadosRecogidos 269 casos. El patrón que se asoció a una mayor mortalidad fue la hemorragia (16,7%) por 12,5% de los edemas a un nivel y 6,5% de los edemas a múltiples niveles (p=0,125). Lo mismo aconteció con los ingresos en UCI: 69,0% en hemorragia por 60,2% en edema múltiple y 46,3% en edemas cortos (p=0,018).
Con respecto a la CCM, la mortalidad fue del 13,4% con 59,2% de ingresos en UCI por 2,2% y 42,2% de quienes no presentaban compresión (p=0,020 y p=0,003). Las cifras de éxitus e ingreso en UCI en los individuos con DLV fueron del 15,0% y el 67,3%, respectivamente, por un 6,2% y 44,4% de los individuos sin DLV (p<0,001 y p=0,013).
ConclusionesLa presencia de hemorragia medular, CCM y DLV se asoció a una mayor necesidad de UCI. Existe un significativo aumento de la mortalidad en los casos con CCM y DLV.
To assess in individuals with traumatic spinal cord injury (TSCI) the relationship between mortality and need for ICU and early magnetic resonance imaging (MRI), analyzing spinal parenchymal alterations, disruption of vertebral ligaments (DVL) and spinal cord compression (SCC).
DesignRetrospective study.
SettingThird-level hospital, Spinal Cord Injury Unit and ICU.
PatientsIndividuals with acute TSCI between 2010 and 2019.
InterventionAnalysis of MRI performed in the first 72h.
Variables of interestAdmission to ICU and mortality.
Results269 cases collected. The pattern that demonstrated higher mortality was cord hemorrhage (16.7%) for 12.5% of single-level edema and 6.5% of multilevel edema (p=0.125). The same happened with ICU admissions: 69.0% in hemorrhage, 60.2% in multilevel edema and 46.3% in short edema (p=0.018).
Analyzing CCM, mortality was 13.4% with 59.2% of ICU admissions, for 2.2% and 42.2% of individuals without cord compression (p=0.020 and p=0.003). The figures of death and ICU admission among cord injuries with DVL were 15.0% and 67.3%, for 6.2% and 44.4% of the individuals without DLV (p<0.001 and p=0.013).
ConclusionsThe presence of spinal cord hemorrhage, SCC and DVL was associated with a higher admission in ICU. A significant increase in mortality was observed in cases with SCC and DVL.
La lesión medular (LM) es una patología que supone un importante reto para los profesionales sanitarios. La disrupción de las vías medulares conlleva, además de la alteración sensitiva y motora, importantes repercusiones a nivel de la función cardiorrespiratoria, motivo por el que se considera fundamental la integración en el equipo multidisciplinar de los especialistas en cuidados críticos, especialmente durante la fase aguda1.
Los factores de riesgo de mortalidad en la LM están ampliamente estudiados a medio y largo plazo. Sin embargo, no existen apenas estudios que valoren el riesgo de complicaciones durante las primeras horas2. Con base en estudios realizados a más amplio plazo se conoce que la edad avanzada, las lesiones a nivel cervical y, dentro de éstas, el grado de lesión3,4, constituyen los principales factores de mal pronóstico5.
Debido a ello, resulta importante realizar una correcta exploración neurológica de manera precoz para establecer el nivel y grado de lesión. La exploración física reglada según los estándares de la American Spinal Injury Association (ASIA) ha demostrado ser el método más fiable para el diagnóstico y clasificación de la LM6. No obstante, la realización de esta valoración requiere de la colaboración del paciente, lo que no siempre es factible durante la fase aguda de la lesión. Por ello, resulta relevante contar con métodos alternativos para poder al menos estimar las características de la lesión, siendo una opción interesante las técnicas de imagen. De entre todas las disponibles, la que permite valorar el parénquima medular junto con los ligamentos y discos vertebrales, es la resonancia magnética (RM)7, considerada estándar de referencia en LM y siendo por ello recomendada su realización en todos los casos8.
La relación entre la imagen de RM y el pronóstico de la LM ha sido enunciada hace décadas9. En los últimos años, una serie de trabajos han relacionado la existencia de determinados patrones de lesión parenquimatosa con una peor evolución10–14. Sintetizando los más interesantes, se puede establecer la siguiente clasificación, siendo peor el pronóstico conforme se avanza en la misma:
- -
Patrón sin daño medular
- -
Edema a un nivel
- -
Edema a varios niveles
- -
Hemorragia medular
- -
Sección medular
Además del patrón, diversos autores han analizado otros posibles factores de mal pronóstico objetivables mediante RM. De entre ellas, la más evaluada ha sido la presencia de compresión del cordón medular (CCM)15, demostrándose de manera general una peor evolución en los casos en que ésta se produce. Aunque menos extendido, en los últimos años han sido publicados varios artículos en los que se concluye la existencia de un peor pronóstico en los casos de LM que concurren con disrupción de ligamentos vertebrales (DLV), habiendo demostrado su valor pronóstico las lesiones de los ligamentos amarillos y longitudinal anterior y posterior16–18.
En el presente estudio se evalúa la influencia de las alteraciones objetivadas mediante RM realizada en las primeras horas de evolución en el pronóstico vital y la necesidad de cuidados críticos de los individuos con lesión medular traumática (LMT). De esta forma, se pretende proporcionar una nueva herramienta para facilitar su manejo agudo.
Pacientes y métodosÁmbito del estudioEl estudio fue realizado en un centro hospitalario de tercer nivel, recogiendo los datos de los pacientes que pasaron por la Unidad de Lesionados Medulares (ULM).
Características del estudioSe planteó un estudio observacional y descriptivo con seguimiento retrospectivo.
PacientesSe seleccionaron los individuos con ingreso en la ULM entre enero de 2010 y diciembre de 2019.
Criterios de inclusión: edad superior a 18 años, LMT aguda y realización de un estudio de RM en las primeras 72 horas.
Criterios de exclusión: antecedente de patología neurológica que suponga una pérdida de funcionalidad importante previa a la lesión o implique la presencia de una alteración de la señal medular en RM, existencia de instrumentación vertebral en la zona lesionada.
Recogida de datosRecopiladas las siguientes variables: edad, sexo, etiología, tiempo hasta la RM, patrón de lesión en RM, presencia de CCM, presencia de DLV, nivel y grado de la LM al ingreso, presencia de lesiones vertebrales u otras lesiones asociadas, índice de comorbilidad de Charlson, ingreso en UCI y mortalidad intrahospitalaria.
La edad fue valorada tanto como media±DE, como por grupos de edad, dividiendo según los individuos fuesen o no menores de 65 años, por ser la cifra más ampliamente utilizada en trabajos sobre LM19,20.
Las LM fueron analizadas con la cooperación de un facultativo experto en radiología del sistema nervioso central. Para el estudio del patrón de lesión se siguió la clasificación antes enunciada: patrón normal, edema a un nivel, edema superior a un nivel, hemorragia medular y sección completa10–14. Se consideró edema a un nivel a aquel que presentaba una extensión sagital inferior al tamaño de un complejo disco-vertebral adyacente. Se determinó que existía RLV cuando se objetivó una alteración de al menos uno de los siguientes componetes del sistema ligamentoso vertebral: ligamentos amarillos, ligamento longitudinal anterior y ligamento longitudinal posterior16–18.
Las características de la lesión medular fueron evaluadas según los estándares internacionales para la clasificación de la LM de acuerdo con la ASIA21. Para simplificar el análisis, los niveles de lesión se agruparon en tetraplejias altas (niveles C1 a C4), tetraplejias bajas (C5 a C8) y paraplejias.
Análisis estadísticoLos datos fueron analizados utilizando el programa de IBM® SPSS® Statistics V20 (IBM Corp, 2010, Armonk, NY. EE. UU.). Se efectuó un estudio descriptivo de las variables, expresando las cuantitativas como media±desviación típica, y las cualitativas como valor absoluto y porcentaje. La comparación de medias se realizó por medio de la t-Student, la comparación múltiple de medias mediante el test de Kruskal-Wallis y la asociación de las variables cualitativas se estimó utilizando el test de Chi-cuadrado.
Aspectos éticos y legalesLos datos se tomaron del registro de ingresos de la ULM y la historia clínica electrónica, siendo posteriormente codificados y anonimizados. Los datos utilizados fueron tratados siguiendo las pautas del Comité de Ética de Investigación del área sanitaria, cumpliendo con la Ley Orgánica 3/2018, del 5 de diciembre, de protección de datos y garantía de los derechos digitales, exigida en nuestro país. El estudio fue aprobado por el Comité de Ética con el código de registro 2020/370.
ResultadosDurante el periodo de estudio ingresaron 720 individuos con lesión medular aguda, siendo 489 de etiología traumática. De ellos, 269 casos cumplieron con los criterios de inclusión. En el 77,3% de ellos, la RM fue realizada en las primeras 24 horas tras la lesión.
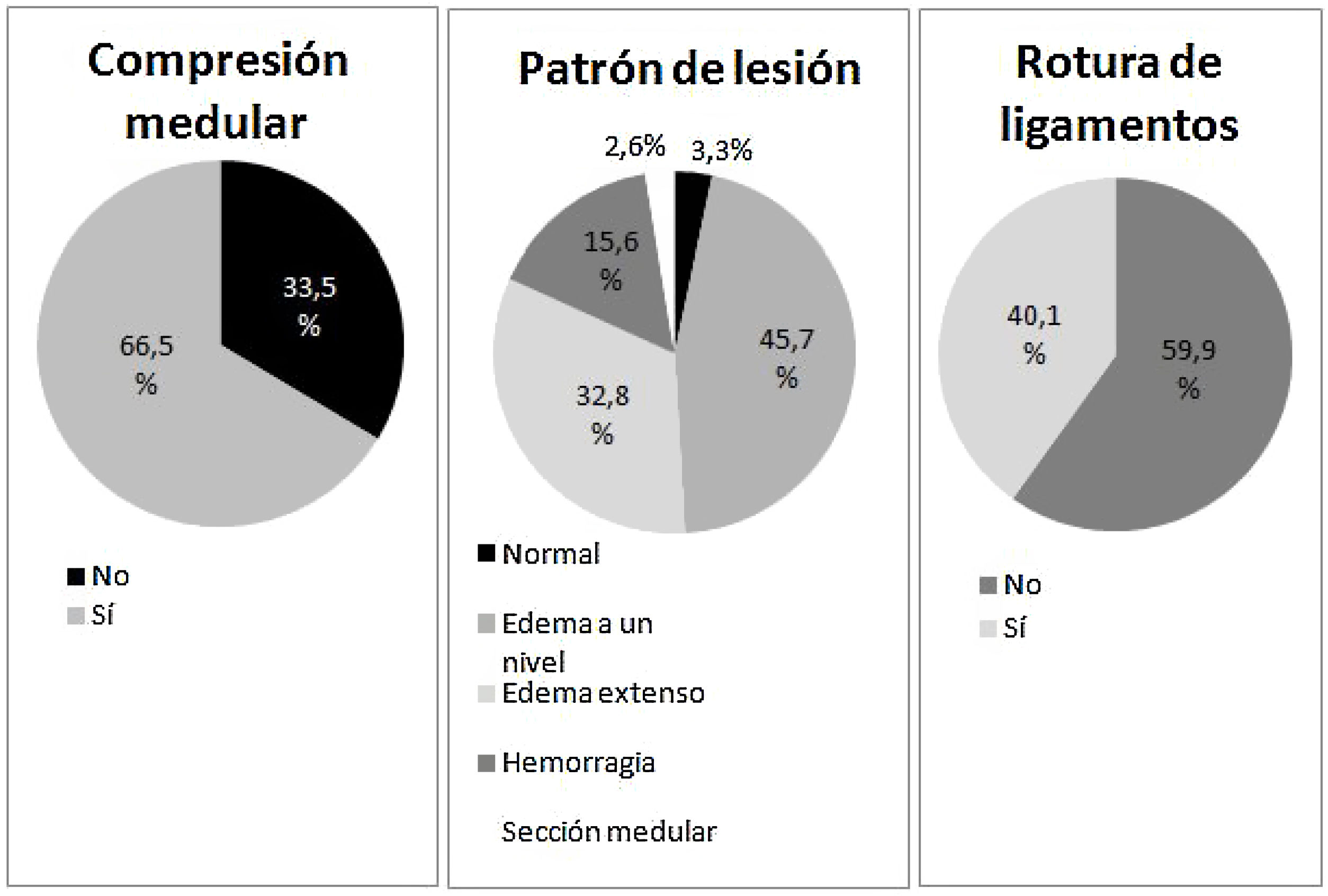
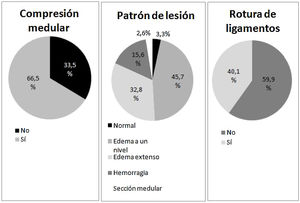
Un 30,3% (n=80) de los individuos que pudieron ser correctamente valorados (en cinco casos el nivel de colaboración no era adecuado) presentaban lesiones completas y en un 69,3% (n=183) se localizaba a nivel cervical. Los datos se resumen en la tabla 1.
ASIA por grado de lesión y características de imagen en RM de la muestra según el nivel de lesión
| Nivel | Tetraplejia C1-4 | Tetraplejia C5-8 | Paraplejia | TOTAL |
|---|---|---|---|---|
| ASIA | N (%) | N (%) | N (%) | N (%) |
| A | 21 (20,4) | 17 (21,2) | 42 (51,9) | 80 (30,3) |
| B | 6 (5,8) | 8 (10,0) | 15 (18,5) | 29 (11,0) |
| C | 39 (37,9) | 16 (20,0) | 15 (18,5) | 70 (26,5) |
| D | 37 (35,9) | 39 (48,8) | 9 (11,1) | 85 (32,2) |
| Patrón | N (%) | N (%) | N (%) | N (%) |
| Normal | 3 (2,9) | 4 (4,9) | 1 (1,2) | 8 (3,0) |
| Edema a 1 nivel | 44 (41,9) | 45 (54,9) | 34 (42,0) | 123 (45,9) |
| Edema multinivel | 46 (43,8) | 27 (32,9) | 15 (18,5) | 88 (32,8) |
| Hemorragia | 10 (9,5) | 6 (7,3) | 26 (32,1) | 42 (15,7) |
| Sección completa | 2 (1,9) | 0 | 5 (6,2) | 7 (2,6) |
| Compresión | N (%) | N (%) | N (%) | N (%) |
| Sí | 69 (65,7) | 52 (63,4) | 58 (71,6) | 179 (66,8) |
| No | 36 (34,3) | 30 (36,6) | 23 (28,4) | 89 (33,2) |
| Rotura ligamentosa | N (%) | N (%) | N (%) | N (%) |
| Sí | 39 (37,5) | 26 (31,7) | 42 (52,5) | 107 (40,2) |
| No | 65 (62,5) | 56 (68,3) | 38 (47,5) | 159 (59,8) |
RM: resonancia magnética.
Los lesionados fueron sometidos a estudios de RM en los que se registraron las alteraciones que se detallan en la figura 1. Pocos individuos fueron clasificados como patrón normal o sección completa, siendo el edema el patrón más repetido. Por nivel de lesión, los porcentajes de hemorragia, CCM y DLV fueron similares entre tetraplejia alta y baja, pero no al compararse éstas con la paraplejia.
Con respecto a la etiología, la más frecuente fue la de las caídas (n=183), de las cuales el 63,4% fueron caídas de altura (considerando bajo este epígrafe las precipitaciones desde una altura superior a 1 metro). La segunda en frecuencia fueron los accidentes de tráfico (n=56). Se registraron también tres lesiones por zambullida y 27 por otras causas (en su mayoría traumatismos directos). El porcentaje de tetraplejias en las diferentes etiologías fue similar entre los tres grupos mayoritarios, suponiendo un 74,0% de los tráficos, 68,3% de las caídas (si analizamos sólo las caídas de nivel, las tetraplejias supusieron el 89,6%) y 66,7% de otras causas traumáticas. Las zambullidas fueron todas tetraplejias.
Cotejando por etiología, los patrones de RM presentaban cifras similares, como se aprecia en la tabla 2, existiendo un porcentaje discretamente mayor de tráficos entre los patrones hemorrágico y de sección. También se registraron más DLV entre quienes sufrieron accidentes de tráfico, pero no se apreciaron diferencias según la existencia de CCM.
Relación entre la etiología de la lesión y los hallazgos de la resonancia
| Tráfico | Caída | Zambullida | Otros | |
|---|---|---|---|---|
| N (%) | N (%) | N (%) | N (%) | |
| Patrón normal | 0 | 7 (3,85) | 1 (33,3) | 1 (3,7) |
| Edema a 1 nivel | 26 (46,4) | 84 (45,9) | 0 | 13 (48,2) |
| Edema a varios niveles | 17 (30,4) | 65 (35,5) | 0 | 6 (22,2) |
| Hemorragia medular | 11 (19,6) | 23 (12,6) | 2 (66,7) | 6 (22,2) |
| Sección medular | 2 (3,6) | 4 (2,2) | 0 | 1 (3,7) |
| Compresión: no | 17 (30,4) | 62 (33,9) | 2 (66,7) | 9 (33,3) |
| Compresión: sí | 39 (69,6) | 121 (66,1) | 1 (33,3) | 18 (66,7) |
| Ligamentos íntegros | 25 (44,6) | 120 (66,3) | 1 (33,3) | 14 (51,8) |
| Disrupción de ligamentos | 31 (55,4) | 61 (33,7) | 2 (66,6) | 13 (48,2) |
Los grupos constituidos fueron analizados para detectar diferencias poblacionales que pudiesen constituir un sesgo, exponiéndose los datos en la tabla 3. Se excluyeron de los análisis los grupos de imagen normal y sección medular debido a su baja muestra. Dentro de los patrones de lesión parenquimatosa se detectaron diferencias significativas en cuanto a edad (p=0,006), siendo más elevada entre aquellos que presentaban edema extenso (63,7±18,2), mientras que los individuos con hemorragia medular eran los más jóvenes (51,4±21,7). No obstante, al analizar la muestra por grupo de edad, no se advirtieron diferencias según los lesionados fuesen o no menores de 65 años (p=0,070). Por otro lado, se demostró una edad significativamente menor entre los individuos con DLV en comparación con el grupo sin lesión ligamentosa (p=0,013). En lo referente al sexo, ningún grupo presentaba diferencias importantes.
Características generales de los diferentes grupos
| Edad | +65 años | Sexo: varón | RM antes de 24 h | |||||
|---|---|---|---|---|---|---|---|---|
| media±DE | p | N (%) | p | N (%) | p | N (%) | p | |
| Patrón normal | 54,7±18,6 | 3 (33,3) | 8 (88,9) | 8 (88,9) | ||||
| Edema a 1 nivel | 59,0±19,3 | 53 (43,1) | 95 (77,2) | 97 (78,9) | ||||
| Edema a varios niveles | 63,7±18,2 | 0,006 | 44 (50) | 0,070 | 38 (57,6) | 0,262 | 63 (71,6) | 0,266 |
| Hemorragia | 51,4±21,7 | 12 (28,6) | 33 (78,6) | 35 (83,3) | ||||
| Sección medular | 53,9±24,1 | 2 (28,6) | 5 (71,4) | 5 (71,4) | ||||
| Compresión: no | 57,4±18,3 | 0,330 | 32 (35,6) | 0,131 | 70 (77,8) | 0,576 | 68 (75,6) | 0,632 |
| Compresión: sí | 59,9±20,5 | 82 (45,8) | 131 (73,2) | 140 (78,2) | ||||
| Ligamentos íntegros | 61,4±19,0 | 0,017 | 73 (45,6) | 0,353 | 119 (74,4) | 0,911 | 118 (73,8) | 0,023 |
| Disrupción de ligamentos | 55,8±20,5 | 41 (38,3) | 80 (74,8) | 90 (84,1) | ||||
Con respecto a las comorbilidades (tabla 4), las cifras del índice de Charlson fueron similares en todos los grupos, sin hallarse diferencias significativas. En cuanto a las lesiones concomitantes, sí se detectó un porcentaje significativamente mayor de fracturas en las lesiones hemorrágicas (p<0,001) y los casos que presentaban DLV (p<0,001) y CCM (p=0,016). También se produjeron más lesiones asociadas en los individuos con lesión hemorrágica (p=0,007) y DLV (p=0,022), pero no se detectaron diferencias según existiese o no CCM (p=0,518).
Comorbilidades de los diferentes grupos
| Charlson | Lesión asociada | Lesión vertebral | ||||
|---|---|---|---|---|---|---|
| media±DE | p | N (%) | p | N (%) | p | |
| Patrón normal | 0,7±0,9 | 2 (22,2) | 5 (55,6) | |||
| Edema a 1 nivel | 0,7±1,2 | 45 (36,6) | 68 (55,3) | |||
| Edema a varios niveles | 0,7±1,4 | 0,623 | 40 (45,4) | 0,007 | 58 (65,9) | <0,001 |
| Hemorragia | 0,4±0,7 | 27 (64,3) | 39 (92,8) | |||
| Sección medular | 0,4±0,8 | 4 (57,1) | 6 (85,7) | |||
| Compresión: no | 0,5±1,2 | 0,180 | 37 (41,1) | 0,518 | 50 (55,6) | 0,016 |
| Compresión: sí | 0,7±1,1 | 81 (45,2) | 126 (70,4) | |||
| Ligamentos íntegros | 0,7±1,3 | 0,169 | 61 (38,1) | 0,022 | 77 (48,1) | <0,001 |
| Disrupción de ligamentos | 0,5±1,0 | 56 (52,3) | 98 (91,6) | |||
En la presente muestra, un 53,5% (n=144) de los individuos precisaron ingresar en UCI. De ellos, el 47,9% lo hizo en las primeras 24h tras la lesión y el 35,4% entre 24 y 48h más tarde. Un total de 26 pacientes fallecieron durante la hospitalización, suponiendo una mortalidad global del 9,7%, con cuatro fallecidos en las primeras 24h y tres entre el primer y el séptimo día.
Con los datos recopilados se examinaron las alteraciones que se asociaban con una mayor mortalidad e ingreso en UCI (tabla 5). De esta forma, aunque se observó que los individuos con patrón hemorrágico presentaban mayor riesgo de éxitus, el contraste de hipótesis no demostró diferencias significativas (p=0,125). Sí se detectó un significativo aumento de la mortalidad entre los lesionados que presentaban CCM (p=0,003) y DLV (p=0,013), en comparación con quienes no sufrieron estas lesiones. El porcentaje de individuos que ingresaron en UCI también fue significativamente mayor en los casos de DLV (p<0,001) y CCM (p=0,020) en comparación con quienes no presentaban esta alteración. De la misma manera, se demostró una menor necesidad de UCI entre los individuos que presentaban patrón de edema a un nivel en comparación con el edema de mayor extensión y la hemorragia medular (p=0,018).
Análisis del riesgo de ingreso en UCI y mortalidad según los datos obtenidos de la RM
| UCI no | UCI sí | p | Éxitus | No éxitus | p | |
|---|---|---|---|---|---|---|
| N (%) | N (%) | N (%) | N (%) | |||
| Patrón normal | 8 (88,9) | 1 (11,1) | 0 | 9 (100) | ||
| Edema a 1 nivel | 66 (53,7) | 57 (46,3) | 8 (6,5) | 115 (93,5) | ||
| Edema a varios niveles | 35 (39,8) | 53 (60,2) | 0,018 | 11 (12,5) | 77 (87,5) | 0,125 |
| Hemorragia | 13 (31,0) | 29 (69,0) | 7 (16,7) | 35 (83,3) | ||
| Sección medular | 3 (42,9) | 4 (57,1) | 0 | 7 (100) | ||
| Compresión: no | 52 (57,8) | 38 (42,2) | 0,020 | 2 (2,2) | 88 (97,2) | 0,003 |
| Compresión: sí | 73 (41,1) | 106 (58,9) | 24 (13,4) | 155 (86,6) | ||
| Ligamentos íntegros | 89 (55,6) | 71 (44,4) | <0,001 | 10 (6,2) | 150 (93,8) | 0,013 |
| Disrupción de ligamentos | 35 (32,7) | 72 (67,3) | 16 (15,0) | 91 (85,0) |
UCI: Unidad de Cuidados Intensivos; RM: resonancia magnética.
En el presente estudio se ha pretendido evaluar la utilidad de las alteraciones objetivadas mediante RM realizada en las primeras horas de evolución de la LMT, para proporcionar una nueva herramienta que complemente los factores pronósticos ya conocidos, analizando específicamente el patrón de lesión parenquimatosa y alteraciones extramedulares.
En la presente muestra, el patrón de lesión parenquimatosa más frecuente fue el edema a un nivel (45,7%), a diferencia de otros trabajos evaluados en los que existían porcentajes superiores de edema a varios niveles. Esto podría deberse a que en los estudios analizados se utilizaban imágenes de RM realizados en momentos más tardíos. Al día de hoy sabemos que el desarrollo de los cambios de señal en RM tras la LM varía a lo largo de los primeros días, incrementándose en la mayoría de los casos la longitud del edema tras las primeras 24 horas22. De la misma forma, el metaanálisis de 2011 de Bozzo8 halló porcentajes de lesión hemorrágica superiores a los de la presente muestra (oscilando del 22 al 32%) a excepción de uno de los estudios recopilados23.
Las lesiones cervicales incompletas fueron las más comunes, algo que otros trabajos también han reflejado relacionándolo con el incremento de las LMT secundarias a caídas de baja energía en pacientes ancianos24,25. Esto podría justificar la mayor edad media de los individuos con edema medular al compararse con el patrón hemorrágico, pues mientras éste es más común en ancianos, los segundos se asocian generalmente a traumatismos de mayor energía (caídas de altura, accidentes de tráfico), más frecuentes entre individuos jóvenes26.
En la presente muestra los individuos ingresaron en UCI siempre tras realizarse la pertinente valoración por ULM en nuestro centro. El tiempo transcurrido desde la lesión al ingreso en críticos podría parecer elevado, pero es preciso aclarar que, al tratarse de un centro de referencia, este tiempo abarca la atención en el lugar del accidente, el transporte hasta al hospital más próximo, las atenciones recibidas en dicho hospital y el posterior traslado a nuestro centro.
Un dato importante a extraer del análisis es la mayor necesidad de cuidados intensivos entre los individuos con DLV, CCM y hemorragia medular. La razón de esto reside, en gran parte, en que estas alteraciones se asocian habitualmente con traumatismos de mayor energía, y por ello presentarán con mayor frecuencia lesiones concomitantes que incrementan la gravedad. Aún así, si bien la presencia de CCM y DLV sí ha demostrado aumentar la mortalidad, no se ha objetivado lo mismo con las lesiones parenquimatosas hemorrágicas. Este hecho parece relacionarse con la menor edad media de los individuos con lesión hemorrágica al compararlos con los otros patrones, especialmente el edema medular a varios niveles, cuya media de edad fue más de 10 años superior, pues tanto en la LM como en cualquier otra patología, la edad aumenta de forma significativa la mortalidad.
Podría plantearse la posibilidad de que sea la energía del traumatismo y no propiamente las alteraciones de la RM lo que justifica la mayor mortalidad. No obstante, esta hipótesis fue evaluada por McCarthy et al.27 sin encontrarse diferencias significativas, si bien en este caso se valoró la evolución a largo plazo y la muestra analizada era pequeña. Los propios autores del trabajo apuntan que la categorización de las lesiones en alta/baja energía resulta un tanto arbitraria, lo que dificulta la elaboración de estudios al respecto. No hemos encontrado otros estudios que evalúen esta hipótesis.
La mortalidad de la presente muestra fue del 9,7%, ocurriendo sólo un 1,5% durante el primer día. Las cifras son inferiores a las descritas en otras muestras, si bien no disponemos de datos referentes a la fase prehospitalaria. Estudios como los que integran la revisión de Hagen et al.28, presentaron cifras diversas de mortalidad prehospitalaria e intrahospitalaria, en todos los casos mayores a las del presente trabajo. Sin embargo, las diferentes características de la muestra y las diversas épocas y sistemas de salud en los que se realizaron dificultan la realización de comparaciones.
Es interesante analizar un artículo de Lalwani et al.29 cuyos casos fueron obtenidos en un departamento de medicina forense, seleccionándose de entre los fallecidos aquellos que presentaban daño medular. A partir de esta premisa se desgrana la mortalidad durante las diferentes fases de la atención médica. Así, durante la fase 2, que abarca los momentos entre la llegada del paciente a Urgencias hasta el paso a UCI/planta, se produjeron el 16,13% de los éxitus. El grueso de los fallecimientos, más del 70%, tuvo lugar durante la fase de hospitalización en planta. Este trabajo observó, asimismo, que la mortalidad durante las primeras fases se debió en su mayoría a inestabilidad hemodinámica y traumatismo cráneo-encefálico, mientras que en etapas más tardías era secundaria a patología respiratoria.
Apenas hemos encontrado estudios de morbimortalidad con objetivos equiparables al presente, pues la mayoría realizan un seguimiento a más largo plazo y en pocos se analiza la relación con las características de la RM. Al igual que en el presente trabajo, Selden et al.30 observaron en una muestra más pequeña que la presente, un peor pronóstico entre los individuos con edema medular a varios niveles, hemorragia y CCM; no obstante, el objetivo principal de su estudio era la valoración de la recuperación neurológica y no de la morbimortalidad.
LimitacionesEl presente trabajo se centra en el análisis de la imagen de RM. Si bien se podrían haber analizado otros factores pronósticos, como los descritos en la introducción, se ha preferido limitarnos exclusivamente en los objetivos del estudio para evitar factores de confusión
El criterio de ingreso en UCI de individuos con LM aguda no está sujeto a protocolos estrictos, siendo en algunos centros dependientes del modelo de atención a la LMT aguda, por lo que los resultados podrían no ser completamente extrapolables a muestras de otros centros. En este caso se han seguido las recomendaciones de los organismos internacionales.
ConclusionesLos patrones de imagen de la lesión parenquimatosa en los estudios de RM proporcionan información sobre la necesidad de ingreso en UCI, siendo mayor el riesgo en el edema extenso y la hemorragia intraparenquimatosa. Asimismo, otras alteraciones extramedulares de la RM (RLV y CCM) conllevan un mayor riesgo de mortalidad y necesidad de ingreso en UCI. De este modo, se demuestra que la RM realizada en las primeras 72 horas tras una LMT permite obtener información acerca del pronóstico vital de los individuos, resultando de ayuda en la planificación del manejo durante la fase aguda.
Contribución de los autoresRMB ha sido responsable de la concepción y diseño del estudio, así como de la redacción del borrador.
OVM ha sido responsable de la adquisición e interpretación de los datos.
SPG ha sido responsable del análisis estadístico.
RMMF y ARS han sido responsables de la aprobación definitiva del borrador.
MEFV y SSB han sido responsables de la adquisición de los datos.
AMM ha sido responsable de la concepción del estudio y la revisión crítica.
FinanciaciónNinguna
Conflictos de interésLos autores declaran no tener ningún conflicto de intereses.