La inmunosupresión en el trasplante se ha modificado en los últimos años con el descubrimiento de nuevos fármacos que intentan atacar las distintas vías de la respuesta inmunológica, con la idea de conseguir una inmunosupresión más personalizada y con menores efectos secundarios.
A pesar de seguir los pasos de los otros trasplantes de órganos sólidos, el trasplante pulmonar, por sus especiales características no ha conseguido similares resultados a medio y largo plazo.
El mejor entendimiento de los mecanismos de rechazo, el control farmacodinámico de los fármacos, las nuevas vías de administración que disminuyan los efectos secundarios y los nuevos fármacos o procesos inmunomoduladores contribuyen a mejorar las expectativas de este trasplante en un próximo futuro.
Immunosuppression in transplantation has experienced changes in recent years as a result of the introduction of new drugs that act upon the different pathways of the host immune response with the purpose of securing more individualized immune suppression, with fewer side effects.
Although following in the steps of other solid organ transplant modalities, lung transplantation, because of its special characteristics, has not yielded similar middle- and long-term results.
Improved understanding of the underlying rejection mechanisms, the pharmacodynamic control of drugs, new administration routes designed to reduce the side effects, and new drug substances or immune modulating processes will all contribute to improve the expectations associated to lung transplantation in the near future.
El trasplante de pulmón fue el último de los órganos sólidos en incorporarse al grupo de trasplantes con buenos resultados y es considerado, actualmente, como una aceptada opción terapéutica para un grupo seleccionado de pacientes con enfermedad pulmonar terminal.
A pesar de aprovechar la experiencia de los otros trasplantes, el trasplante pulmonar, por sus especiales características, no ha conseguido resultados similares a largo plazo, considerándose adecuadas supervivencias del 80% al primer año y del 50% a los 5 años de seguimiento.
Respecto a los factores inmunológicos, los principales problemas del trasplante pulmonar son:
▪El contacto directo con el exterior a través de las vías respiratorias altas. Esta comunicación directa no solo facilita la llegada de gérmenes y el desarrollo de infecciones, sino que además es el vehiculo para otras noxas, procedentes del propio organismo (reflujo gastroesofágico o colonizaciones nasales o bucales) o contenidas en el aire que respiramos. Estas agresiones van a provocar, en ocasiones, el inicio de la respuesta inmunológica del organismo, que si no es controlada conducirá al rechazo rápido o progresivo del órgano trasplantado.
▪La imposibilidad de realizar cross-match previo al trasplante
▪El elevado nivel de antígenos que contiene el pulmón donante.
Estos factores favorecen que el trasplante de pulmón necesite un alto nivel de inmunosupresión, especialmente en el postoperatorio inmediato, a pesar de lo cual, mantiene unos altos índices de rechazo agudo en ese periodo.
La aparición de nuevos y más potentes inmunosupresores, que actúan sobre las distintas vías de la respuesta inmunológica, permiten una inmunosupresión más personalizada. Al principio, la inmunosupresión utilizada provenía, fundamentalmente, de la experiencia adquirida en otros órganos, y más tarde de trabajos retrospectivos, frecuentemente de un único centro, que recogían las primeras experiencias en trasplante de pulmón. La falta de evidencia científica llevó a la realización de estudios multicéntricos aleatorizados; estos proporcionaron ideas, pero no establecieron evidencias concluyentes que reforzaran la utilización de dichos fármacos en el trasplante pulmonar. Por esto, a lo largo del trabajo, la mayor parte de las recomendaciones van a estar basadas en estudios de un bajo grado de evidencia, y algunos de los fármacos recomendados no tienen aprobada la indicación en trasplante pulmonar1.
La inmunosupresión clásica ha incluido siempre la utilización de 3 fármacos, asociados o no a inducción, con anticuerpos mono o policlonales.
La inclusión de 3 fármacos ayuda a minimizar los efectos secundarios de los mismos y permite atacar las diferentes vías de la respuesta inmunológica. Con ese objetivo se asocian habitualmente un inhibidor de la calcineurina, (ciclosporina o tacrolimus), un fármaco antiproliferativo (azatioprina o micofenolato mofetil) y corticoides2.
En el presente trabajo se revisan y ponen al día algunos de los más importantes aspectos de la inmunosupresión en el trasplante pulmonar.
Situación actual de la inducciónEl principal objetivo del tratamiento de inducción es disminuir el rechazo agudo en los primeros momentos del trasplante, mediante la inhibición de la proliferación o la depleción de las células T, consideradas las principales células efectoras de la respuesta celular inmune.
La inducción con OKT3 se utilizó en los primeros trasplantes cardiopulmonares y, posteriormente, los anticuerpos policlonales tuvieron un importante papel en los inicios del trasplante pulmonar, si bien el elevado índice de infecciones en el mismo animaba a evitar la inducción salvo en casos seleccionados. En 2001, un estudio comparativo entre OKT3, ATG y daclizumab, mostró una mayor tasa de infecciones bacterianas en los pacientes con OKT3, en comparación con los otros 2 regímenes de inducción, lo que supuso que dejase de utilizarse como inducción en el trasplante pulmonar. Ninguno de los agentes de inducción retrasó el desarrollo de rechazo crónico o mejoró la supervivencia de los pacientes3.
Anticuerpos policlonales y antagonistas de las IL-2 se han mostrado habitualmente eficaces en disminuir el número de rechazos agudos en el postoperatorio inmediato. Por otra parte, son fármacos que permiten retrasar el inicio de la inmunosupresión en los casos de insuficiencia renal posquirúrgica4.
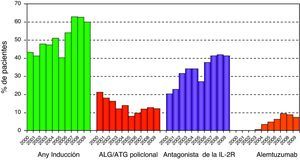
Aunque el principal ensayo prospectivo, randomizado y multicéntrico (LUNAS) solo demostró menor número de rechazos agudos en los tratados con Basiliximab® y no mostró diferencias significativas respecto al desarrollo de BOS ni a la supervivencia (comunicación personal), la ausencia de efectos secundarios mostrada en este ensayo y en otros trabajos clínicos realizados con anticuerpos monoclonales quiméricos4,5 es posiblemente la principal causa de que un mayor número de grupos de trasplante hayan vuelto a utilizar, en los últimos años, la inducción en el tratamiento inicial del trasplante pulmonar, como podemos comprobar en las gráficas del registro de la ISHLT (fig. 1)6.
Uso de inducción a lo largo de los últimos años de trasplante pulmonar. Registro ISHLT. Análisis limitado a pacientes tomando prednisona y vivos al alta hospitalaria. ALG: globulina antilinfocítica; ATG: globulina antitimocítica; IL-2R receptor de inteleucina 2. (Adaptada de Christie et al.6)
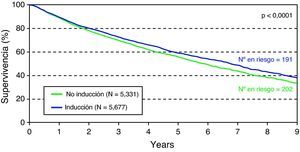
Los datos del registro internacional, que muestran una mejor supervivencia en los pacientes con inducción (fig. 2)6, la posibilidad de reducir el número de rechazos agudos y de evitar el daño renal retrasando el inicio o disminuyendo los niveles necesarios para mantener una correcta inmunosupresión, son factores suficientemente importantes que también apoyarían su uso5.
Supervivencia actuarial de los trasplantes pulmonares realizados entre 2000 y 2009, estratificados por el uso de inducción. Registro ISHLT. (Adaptada de Christie et al.6).
Es relativamente novedoso el uso del alemtuzumab en inducción por unos pocos hospitales. Se trata de un anticuerpo monoclonal humanizado contra el antígeno CD52, presente en la superficie de las células B y T, así como en monocitos macrófagos, células NK y timocitos. Este fármaco produce una gran depleción leucocitaria, con recuperación de las distintas poblaciones celulares en diferentes periodos postrasplante7, mostrando episodios de rechazo agudos menos graves, y la disminución de las tasas de citomegalovirus (CMV) en comparación con la inducción con timoglobulina. Sin embargo, un trabajo actual no encuentra diferencias en la supervivencia o el rechazo agudo en pacientes tratados con y sin alemtuzumab8. Hace poco tiempo, se ha publicado un análisis retrospectivo de datos recogidos prospectivamente en un solo centro de 336 receptores pulmonares clasificados según el tipo de inducción: timoglobulina, alemtuzumab, daclizumab y ninguno. Se analizó la supervivencia del paciente y del injerto, la tasa de rechazo agudo celular, la bronquiolitis linfocítica y la bronquiolitis obliterante, y los trastornos linfoproliferativos tras el trasplante. Alemtuzumab mostró los mejores resultados en comparción con los otros, salvo en los síndromes linfoproliferativos donde no existieron diferencias9.
Novedades en la inmunosupresión de mantenimientoLos anticalcineurínicos siguen siendo los fármacos básicos en la inmunosupresión del trasplante pulmonar. Tacrolimus y ciclosporina neoral se han mostrado como excelentes inmunosupresores. La monitorización, exclusivamente farmacocinética, es uno de los principales problemas para conseguir la inmunosupresión más eficaz y personalizada, y los efectos secundarios de estos fármacos uno de los factores importantes de la morbimortalidad a largo plazo en estos pacientes.
Son varios los ensayos clínicos en los que se ha asociado a tacrolimus con menor incidencia de rechazo agudo y BOS10,11. También se ha visto que la conversión de CsA a tacrolimus estabiliza la evolución del BOS12, y recientemente, en un estudio multicéntrico se ha demostrado que a 3 años, tacrolimus disminuye el riesgo de desarrollo de BOS frente a CsA13. Así pues, los últimos datos del registro internacional muestran que el empleo de tacrolimus es mayor tanto en la inmunosupresión al alta como en mantenimiento6.
La principal novedad en esta área ha sido la aparición de Advagraf®. Se trata de una nueva formulación de tacrolimus que permite la liberación prolongada del fármaco. Este nuevo medicamento permite la utilización de tacrolimus, en dosis única, favoreciendo así un mejor cumplimiento terapéutico. Hasta la fecha, la experiencia en trasplante de pulmón se limita a series unicéntricas de pocos pacientes estables convertidos a Advagraf®, en los que la conversión fue segura14. También hay un estudio farmacocinético que tras la conversión mg: mg de Prograf® a Advagraf® de 20 pacientes estables, mostró datos comparables de AUC, Cmin y una buena correlación AUC/Cmin para las 2 formulaciones15. En el trasplante de otros órganos, múltiples estudios sugieren la seguridad del empleo de Advagraf®, especialmente en riñón, hígado y corazón16.
Otra novedad, de especial interés en el postoperatorio inmediato, es la administración del tacrolimus por vía sublingual, especialmente indicado en los casos de gastroparesia del postoperatorio inmediato. A pesar de no haber podido demostrarse el mecanismo de absorción del producto, ayuda a conseguir los niveles sanguíneos correctos del fármaco y evitar la administración por vía intravenosa y su correspondiente neurotoxicidad17.
Respecto a los fármacos antilinfocitarios, en los últimos años se han incorporado los mTOR (mammalían target of rapamycin) a nuestro armamentario terapéutico. Son derivados semisintéticos del macrólido inmunosupresor natural rapamlcina, a los que se atribuye efectos inmunosupresores, antineoplásicos y acción antifibrosante.
En las células, estos medicamentos forman un complejo que suprime la proliferación de células T mediada por citoquinas, inhibiendo la progresión de fase G, a fase S del ciclo celular.
Sirolimus y everolimus son los 2 principales fármacos de esta familia que comparten mecanismo de acción y gran parte de los efectos secundarios y la toxicidad.
La principal complicación de este grupo de fármacos es que, debido a su efecto antiproliferativo, interfiere con la cicatrización, por lo que no es posible su utilización en el postoperatorio inmediato. Existen algunas experiencias que vinculan el uso de estos fármacos con una mayor incidencia de dehiscencias de las suturas bronquiales18.
Aunque existan pocas evidencias para utilizar los mTOR en el tratamiento habitual del trasplante pulmonar19, basándose en los estudios publicados y en la propia experiencia, el consenso de los grupos españoles recomienda su utilización en insuficiencia renal20 y BOS, en pacientes con más de 3 meses de seguimiento y menos de 5 años, siempre que el cambio se produzca en etapas iniciales de ambas complicaciones. Asimismo, parece conveniente utilizar su efecto antiproliferativo en pacientes seleccionados que presenten determinadas enfermedades tumorales malignas tras el trasplante21.
Inmunosupresores inhaladosUna de las ventajas del trasplante pulmonar es la administración de tratamientos por vía inhalatoria, lo que permite un acceso directo de la medicación al órgano trasplantado, y por otra parte, evita los efectos secundarios sistémicos, ya que la absorción del fármaco por esta vía es escasa.
Un trabajo prospectivo y randomizado con ciclosporina inhalada versus placebo mostró mejoría significativa en la supervivencia y el tiempo libre de BOS, sin que existieran diferencias en efectos adversos o infecciones22. Este resultado de un solo centro ha estimulado la realización de ensayos multicéntricos que se están desarrollando en el momento actual.
Los corticoides inhalados se han empleado en múltiples enfermedades respiratorias, sin embargo, los estudios realizados en trasplante pulmonar no han mostrado evidencias significativas que justifiques su uso. En cualquier caso, algunos trabajos sugieren su utilización en la bronquiolitis linfocítica, basados en la posible reducción de los marcadores de inflamación de la vía aérea23.
Fármacos inmunomoduladoresAlgunos medicamentos utilizados como profilaxis en el trasplante han demostrado propiedades inmunomoduladores que aconsejan su utilización, con esta nueva función, en el trasplante pulmonar.
La pravastatina mostró, en un trabajo de trasplante cardiaco, que además de mejorar los niveles de colesterol, disminuía la tasa de rechazo agudo, la vasculopatía coronaria y mejoraba la supervivencia en el primer año postrasplante. En el trasplante pulmonar, un trabajo retrospectivo comparó un grupo de 39 pacientes que recibieron estatinas, con un grupo control de 161 pacientes que no las recibieron, mostrando supervivencia de forma significativa, además de menor tasa de rechazo agudo y crónico. Siguiendo estos resultados, y debido a que numerosos trabajos han demostrado que las estatinas poseen propiedades antitinflamatorias e inmunomoduladores, algunos grupos han considerado añadir este tratamiento, de forma sistemática, a los pacientes con sospecha o diagnóstico de BOS24.
La azitromicina, y otros macrólidos, mostraron propiedades inmunomoduladoras en la fibrosis quística, junto a su efecto sobre la adherencia de las bacterias y la formación del biofilm de la vía aérea. Esto indica que tiene un efecto protector contra la infección y subsecuente inflamación en estos pacientes. Por otra parte, aumenta la motilidad gástrica, pudiendo mejorar el reflujo gastroesofágico. Se ha demostrado un efecto beneficioso en los pacientes que están iniciando el desarrollo de BOS. Analizando los que respondieron mejor al tratamiento, se encontró que tenían >15% de neutrófilos y altos niveles de IL-8 en el lavado broncoalveolar, por lo que en la actualidad se considera un tratamiento a largo plazo para este grupo de pacientes. Aunque los distintos mecanismos de acción podrían estimular su uso más global, debemos recordar que pudieran desarrollarse resistencias, especialmente en pacientes que pudieran desarrollar infecciones por micobacterias atípicas25.
Rechazo humoralDesde el inicio del trasplante, el rechazo agudo se ha considerado preferentemente celular. En los últimos años se ha demostrado que coexiste, habitualmente, con un rechazo humoral, mediado por anticuerpos anti-HLA que pueden estar presentes en el receptor o ser formados de nuevo en el postrasplante. Su mecanismo de acción todavía no se conoce con exactitud, pero contribuye de forma importante a la disfunción del injerto a medio y largo plazo26. Aunque el rechazo humoral agudo es muy poco frecuente, parece que cada día existen más evidencias de la participación de la inmunidad humoral en el desarrollo de numerosos casos de disfunción crónica del injerto27. La detección de dichos anticuerpos en el seguimiento rutinario del paciente, y el tratamiento con inmunoglobulinas y con rituximab para conseguir la depleción de los linfocitos B, se considera una aceptable posibilidad de tratamiento todavía no estandarizado28.
FotoféresisCon el objetivo de disminuir la elevada inmunosupresión necesaria para evitar el rechazo agudo y crónico, y los efectos secundarios de la misma, algunos programas comenzaron a utilizar la fotoforesis extracorpórea en el trasplante de pulmón. Esta técnica separa una parte de la sangre enriquecida con células mononucleares y la incuba con un agente fotosensibilizante, sometido a radiación ultravioleta, siendo reinfundido al individuo posteriormente. Se ha demostrado que estos linfocitos, monocitos y células dendríticas, secuestradas en el bazo y en el hígado del receptor, poseen un efecto inmunomodulador por diferentes mecanismos29. Aunque no se han definido completamente sus indicaciones, los resultados de los estudios retrospectivos existentes sugieren que puede ser útil en la bronquiolitis obliterante, siempre que comencemos el tratamiento en los estadios iniciales de la enfermedad y en los pacientes con rechazos agudos repetidos30,31.
Fármacos genéricosAunque la situación económica actual y la legislación vigente, respecto a la finalización de las patentes de diversos fármacos inmunosupresores, favorecen la utilización de fármacos genéricos, el trasplante y en especial el trasplante pulmonar, requiere consideración especial por diferentes motivos.
La inmunosupresión necesaria requiere mantener unos niveles sanguíneos muy estrechos, por lo que es imprescindible que los estudios de bioequivalencia se realicen con las condiciones de estos pacientes y no en voluntarios sanos. Recordemos que el tratamiento de los pacientes trasplantados incluyen fármacos con interacciones o toxicidad, donde la biodisponilidad del fármaco inmunosupresor y los niveles conseguidos en sangre son esenciales para conseguir mantener la función del órgano trasplantado. Permitir amplias variabilidades, por encima o por debajo de los niveles exigidos, puede llevar a una pérdida del balance rechazo infección, que facilitaría el deterioro del órgano trasplantado32.
ConclusiónLa inmunosupresión, en el trasplante pulmonar, se ha modificado en los últimos años gracias al desarrollo de nuevos fármacos, que atacan las diferentes vías de la respuesta inmunológica y permiten una tendencia hacia una inmunosupresión más individualizada. Las notorias diferencias del trasplante pulmonar con los trasplantes de otros órganos sólidos marcan la necesidad de trabajos prospectivos que establezcan evidencias y orienten hacia la utilización de estos nuevos fármacos. Un seguimiento muy próximo de estos pacientes, que nos permita detectar y tratar precozmente los problemas que afecten al balance infección-rechazo, y los efectos secundarios de la inmunosupresión, siguen siendo el principal factor sobre el que podemos actuar para conseguir buenos resultados a medio y largo plazo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.