Las alteraciones del metabolismo hidrocarbonado no conocidas son frecuentes en los pacientes con infarto agudo de miocardio, sin que exista un consenso en que pacientes estudiar para su identificación precoz. Nuestro objetivo es evaluar qué variables al ingreso se asocian al diagnóstico posterior de una alteración de dicho metabolismo.
DiseñoEstudio de cohortes prospectivo.
ÁmbitoServicio de Medicina Intensiva del Hospital Universitario Virgen de la Arrixaca (Murcia), España.
PacientesUn total de 138 pacientes ingresados en la UCI con infarto agudo de miocardio sin diabetes conocida ni de novo fueron, transcurrido un año, estudiados mediante un test de sobrecarga oral de glucosa.
Variables principalesSe recogieron variables clínicas y parámetros analíticos al ingreso y trascurrido un año. Además, al año, se realizó una sobrecarga oral de glucosa y se estudió la capacidad diagnóstica para la diabetes de las variables al ingreso mediante las curvas ROC y análisis multivariable.
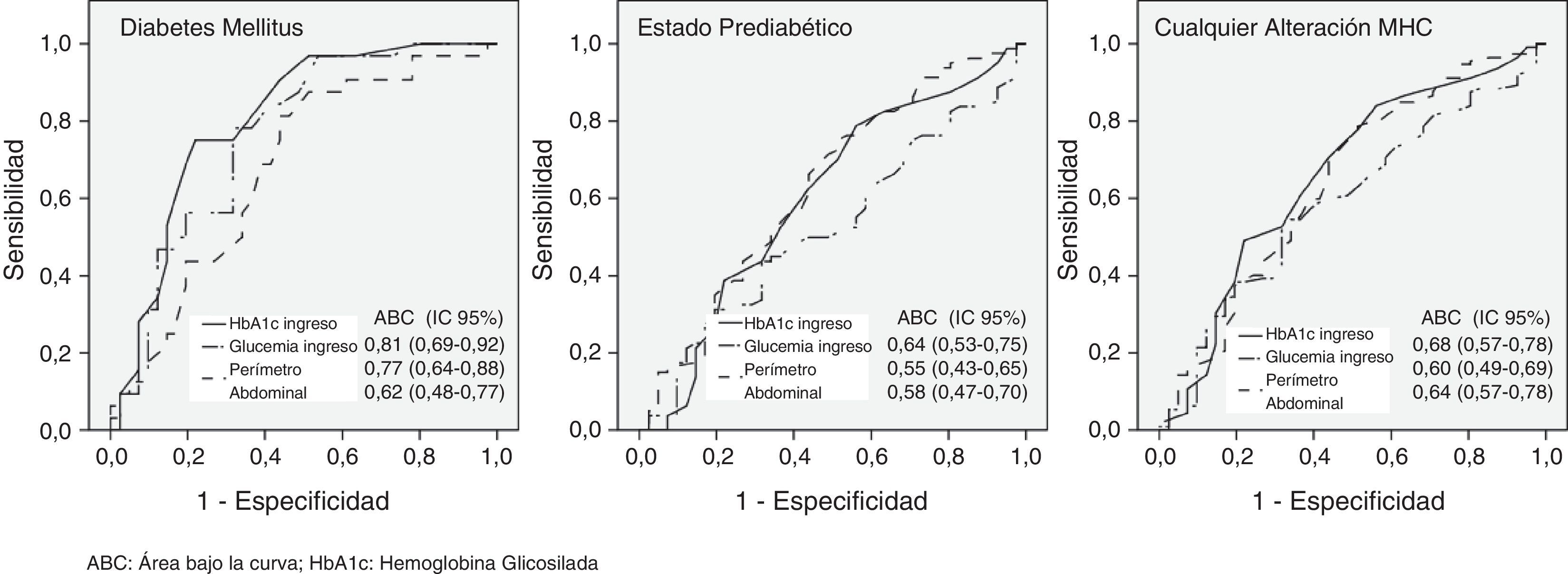
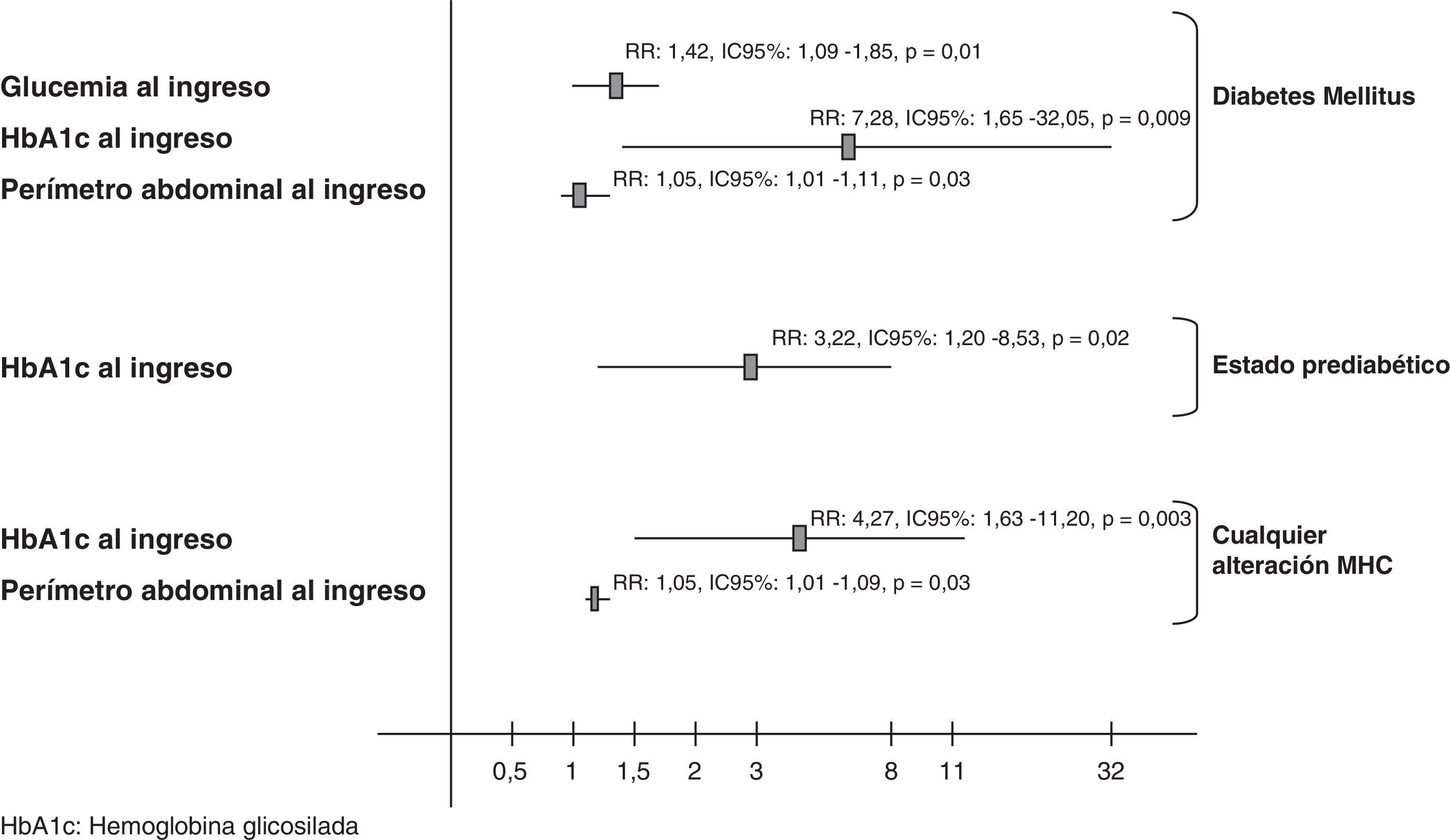
ResultadosEntre 138 pacientes estudiados, 112 (72,5%) presentaron una alteración del metabolismo hidrocarbonado, incluido un 16,7% de diabetes. La HbA1c se asoció independientemente con el diagnóstico de diabetes (RR: 7,28, IC 95%: 1,65-32,05, p = 0,009) y presentó la mejor área bajo la curva ROC para diabetes (0,81, IC 95%: 0,69-0,92, p < 0,001).
ConclusionesEn los pacientes con infarto agudo de miocardio, la HbA1c ayuda a identificar aquellos con alteración del metabolismo hidrocarbonado transcurrido un año. De esta forma, su determinación en este grupo de pacientes puede ser utilizada para identificar a aquellos que precisan un estudio mas detallado para establecer un diagnóstico precoz.
Undiagnosed abnormal glucose metabolism is often seen in patients admitted with acute myocardial infarction, although there is no consensus on which patients should be studied with a view to establishing an early diagnosis. The present study examines the potential of certain variables obtained upon admission to diagnose abnormal glucose metabolism.
DesignA prospective cohort study was carried out.
SettingThe Intensive Care Unit of Arrixaca University Hospital (Murcia), Spain.
PatientsA total of 138 patients admitted to the Intensive Care Unit with acute myocardial infarction and without known or de novo diabetes mellitus. After one year, oral glucose tolerance testing was performed.
Main outcomesClinical and laboratory test parameters were recorded upon admission and one year after discharge. Additionally, after one year, oral glucose tolerance tests were made, and a study was made of the capacity of the variables obtained at admission to diagnose diabetes, based on the ROC curves and multivariate analysis.
ResultsOf the 138 patients, 112 (72.5%) had glucose metabolic alteration, including 16.7% with diabetes. HbA1c was independently associated with a diagnosis of diabetes (RR: 7.28, 95%CI 1.65 to 32.05, P = .009), and showed the largest area under the ROC curve for diabetes (0.81, 95%CI 0.69 to 0.92, P = .001).
ConclusionsIn patients with acute myocardial infarction, HbA1c helps identify those individuals with abnormal glucose metabolism after one year. Thus, its determination in this group of patients could be used to identify those subjects requiring a more exhaustive study in order to establish an early diagnosis.
Las alteraciones del metabolismo hidrocarbonado (MHC), especialmente la diabetes mellitus (DM), constituyen un importante problema de salud pública por estar asociadas a un aumento del riesgo cardiovascular1,2, aunque su detección y tratamiento precoz mejoran su pronóstico3. A su vez, en los pacientes que presentan un evento cardiovascular4–6, incluido el infarto agudo de miocardio (IAM), se asocian con frecuencia alteraciones del MHC previamente no conocidas. Estas 2 evidencias sostienen la recomendación de que ante un evento cardiovascular3,5,7 no debiera perderse la oportunidad de confirmar o descartar la existencia de cualquier alteración del MHC. Esta recomendación es especialmente importante en España y en concreto en nuestra región dada la elevada prevalencia con la que los pacientes con IAM presentan DM conocida8–10.
Para el diagnóstico de una alteración del MHC durante un IAM tanto la hiperglucemia al ingreso como la glucemia basal en los primeros días pueden ser secundarias al estrés y por sí mismas no tener valor7,11, por lo que la disponibilidad de los resultados de una prueba de sobrecarga oral de glucosa (SOG)7,8,12,13 que permite la detección tisular de la resistencia a la insulina podría aumentar la capacidad de identificar a los pacientes con estado prediabético. Sin embargo, a pesar de las recomendaciones actuales, la SOG se practica en menos de la mitad de los pacientes sin DM conocida ingresados por un evento cardiovascular agudo14. Entre los motivos que explican esta infrautilización de la SOG se ha sugerido su coste económico, los posibles efectos secundarios, la variabilidad técnica y la fiabilidad según el escenario clínico15,16. Además, no existe un consenso sobre cuál es el momento ideal para realizar la SOG15,17–19 ya que cuando se realiza precozmente en más del 40% de los casos en los que la prueba resulta normal se ve seguida de la aparición ulterior de alteraciones del MHC, incluida la DM15. La hemoglobina A1c (HbA1c) puede mejorar la identificación de los pacientes con mayor riesgo de alteración del MHC16, aunque, desafortunadamente, su consideración única no cuenta con la suficiente aceptación como criterio diagnóstico aislado. Todas estas razones explicarían el por qué no es infrecuente que durante la hospitalización por un evento cardiovascular no se establezca ni descarte la existencia de una alteración del MHC, privando al paciente, en el primero de los casos, de un control glucometabólico precoz con el consiguiente impacto pronóstico a largo plazo3.
Con estas reflexiones nos propusimos identificar qué variables obtenidas al ingreso por IAM se asociaban a la existencia a medio plazo de una alteración del MHC y, de este modo, seleccionar aquellos pacientes más susceptibles en los que no debiera omitirse un estudio más exhaustivo.
Material y métodosDe todos los pacientes ingresados desde enero de 2006 hasta enero de 2008 en la Unidad Coronaria del Servicio de Medicina Intensiva del Hospital Universitario Virgen de la Arrixaca (Murcia) con el diagnóstico de IAM se seleccionó a aquellos sin DM conocida ni diagnosticados de DM «de novo» durante el ingreso. El diagnóstico de IAM se estableció por la presencia de al menos 2 de los siguientes criterios: dolor torácico típico de duración > 30min, cambios electrocardiográficos que indicaran isquemia o necrosis y un incremento de la fracción MB de la creatincinasa (CK-MB) ≥ 2 veces el valor normal. La DM de novo se estableció siempre con el paciente en situación estable por la evidencia en, al menos, 2 valoraciones de hiperglucemia ocasional ≥ 200mg/dl transcurridas las primeras 12 h de su ingreso y/o hiperglucemia en ayunas > 140mg/dl en, al menos, 2 ocasiones tras las primeras 48 h de evolución, incluidos los días de estancia en planta y/o un valor de HbA1c ≥ 6,5%. El paciente se consideró en situación estable tras el ingreso cuando se cumplieron los siguientes criterios: ausencia de dolor persistente y/o recurrencia de dolor isquémico, ausencia de arritmias, incluida la taquicardia sinusal superior a 90 lpm, o cualquier signo de insuficiencia cardiaca, alteración hemodinámica u otras complicaciones. En todos los casos, entre otras variables, se recogió de forma prospectiva el peso, la talla, el perímetro abdominal y la determinación inmediata al ingreso de glucemia y HbA1c. De todos los pacientes dados de alta que cumplieron los mencionados criterios se seleccionó, de forma aleatoria, utilizando dicha herramienta del paquete estadístico utilizado, a la mitad de los mismos para una evaluación del MHC transcurridos 12 meses del ingreso, mientras que al resto se les sometió a una encuesta telefónica para conocer su situación vital, tratamientos y la existencia del posible diagnostico ulterior a su ingreso de una alteración del MHC.
Los pacientes evaluados fueron citados para la determinación de sus medidas antropométricas (peso, talla y perímetro abdominal), conocer su situación clínica, estilo de vida y tratamiento. En todos los casos se descartó que el paciente se encontrara siguiendo una dieta específica y/o con restricción de hidratos de carbono. La analítica practicada incluyó, entre otras determinaciones, glucosa plasmática venosa, HbA1c, insulinemia, colesterol total, LDL-colesterol, HDL-colesterol, triglicéridos (TAG), determinación de marcadores de riesgo cardiovascular (lipoproteína A) e inflamatorios (proteína C reactiva), hemograma y coagulación. Además, a todos los pacientes se les realizó una SOG mediante la administración de 75 g de glucosa tras 12 h de ayuno.
A efectos de su comparación, los pacientes fueron clasificados, de acuerdo con los criterios de 2010 de la American Diabetes Association20, en 3 grupos diferentes:
- 1)
Metabolismo de la glucosa normal: glucemia basal < 100mg/dl (5,6 mmol/l) y glucemia tras TSOG < 140mg/dl (7,8 mmol/l).
- 2)
Estado prediabético:
- -
Alteración de la glucosa en ayunas (AGA): glucemia basal entre 100 y 125mg/dl (5,6 a 6,9 mmol/l) y glucemia TSOG < 140mg/dl (7,8 mmol/l).
- -
Intolerancia a la glucosa (IG): glucemia tras TSOG entre 140 y 199mg/dl (7,8 a 11,0 mmol/l).
- -
- 3)
Diabetes mellitus: glucemia en ayunas ≥ 126 (7 mmol/l) y/o glucemia tras TSOG ≥ 200mg/dl (11,1 mmol/l).
A efectos de determinar si los pacientes seleccionados para la evaluación del MHC eran representativos de la población general se compararon las características al ingreso de los pacientes evaluados y no evaluados, así como su situación vital y posible diagnóstico de DM a lo largo del año transcurrido desde su alta. En el grupo de los pacientes evaluados las características clínicas y los datos analíticos, tanto al ingreso como en el seguimiento, fueron comparados atendiendo a su clasificación en los distintos grados de alteración del MHC (normal, estado prediabético y DM). Por otro lado, se realizaron las curvas Receiving Operador Curves (ROC) para valorar la capacidad de la glucemia al ingreso, la HbA1c y el perímetro abdominal en la detección de DM, el estado prediabético o cualquier alteración del MHC (suma de DM y estado prediabético). En último lugar, se procedió a un análisis multivariable con el fin de determinar qué variables obtenidas al ingreso se asociaban con la presencia de una alteración del MHC evidenciada al año en los grupos anteriormente citados.
Análisis estadísticoLas variables cuantitativas con distribución normal son presentadas como media y desviación estándar (DE) y las de distribución no normal como mediana y rango intercuartílico (RIQ). Las variables con distribución normal fueron comparadas entre grupos mediante el test de t-Student y aquellas con distribución no normal mediante la U de Mann-Whitney. Las variables cualitativas son presentadas como números y/o porcentajes y fueron analizadas utilizando tablas de contingencia y la χ2. Con el fin de analizar la sensibilidad y la especificidad de algunas variables para determinar las diferentes alteraciones del MCH se utilizaron las curvas ROC. En el análisis de regresión logística se incluyeron las variables que presentaron diferencias significativas en el análisis bivariado y aquellas con relevancia clínica, atendiendo a evidencias previas, aunque no existieran diferencias (edad, sexo, índice de masa corporal y perímetro abdominal al ingreso, antecedentes de hipertensión arterial, dislipidemia o enfermedad vascular no coronaria y glucemia y HbA1c al ingreso). Se consideró como significativo un valor de p < 0,05 y se utilizó el programa estadístico SPSS versión 15.0.
El estudio fue aprobado por el Comité de Investigación y Ético del hospital y todos los pacientes que participaron en el estudio fueron informados del mismo y firmaron un consentimiento informado.
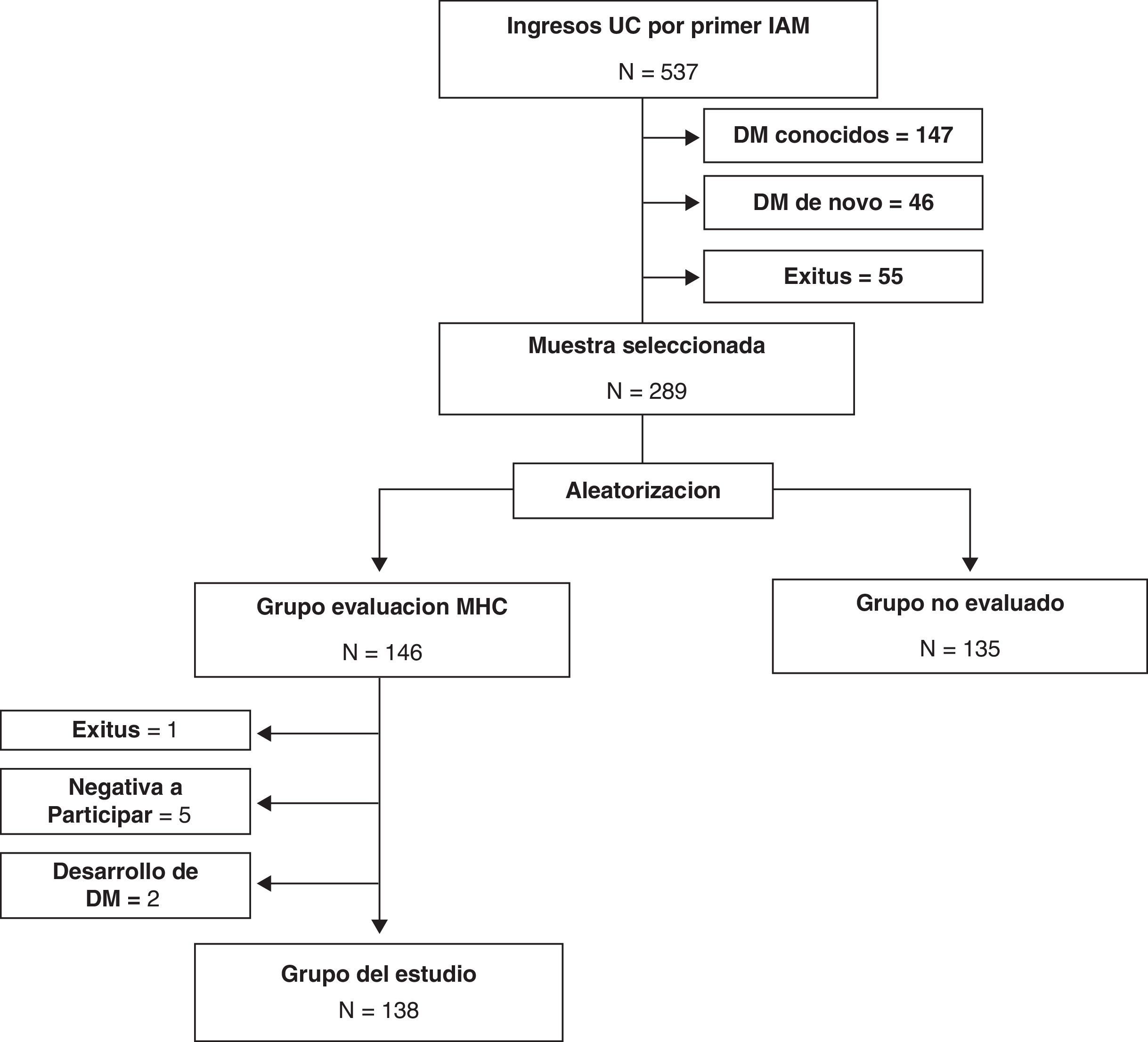
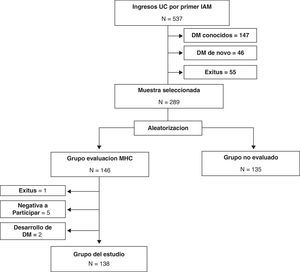
ResultadosSelección de la muestra a estudiarDurante el periodo de estudio ingresaron en la Unidad Coronaria 537 pacientes por un primer IAM, 55 de los cuales fallecieron durante el ingreso. De los 482 restantes, 147 presentaban DM conocida y en otros 46 casos se estableció el diagnóstico de DM «de novo». De esta forma, los pacientes potencialmente objeto de evaluación del MHC fueron 289, de los cuales 146 fueron asignados aleatoriamente a evaluación del MHC al año del alta. La evaluación se llevó a cabo en 138 pacientes ya que no se pudo realizar en 8 casos por diferentes razones: un fallecimiento antes del año, 5 denegaron participar y 2 habían sido diagnosticados de DM. En los sujetos no asignados a evaluación del MHC se constató la situación vital de todos ellos, 3 pacientes habían fallecido y otros 3 habían sido diagnosticados de DM tras su alta (fig. 1).
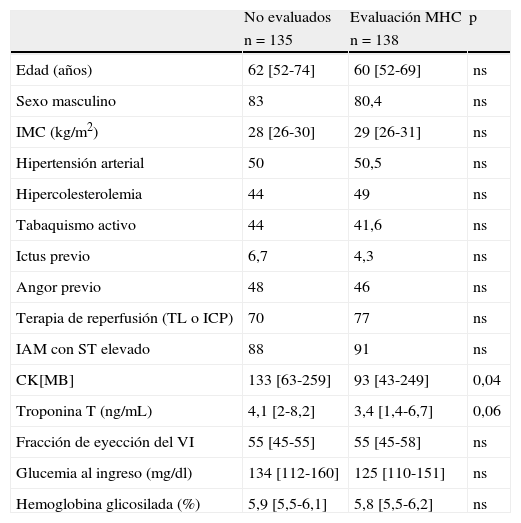
Características de la población evaluadaLos pacientes seleccionados para la evaluación del MHC y los que no lo fueron mostraron características similares en cuanto a edad, porcentaje de hombres, antecedentes personales, índice de masa corporal (IMC), glucemia, HbA1c y tratamiento de reperfusión (trombolisis o intervencionismo coronario percutáneo). Igualmente, la presentación con elevación del segmento ST, valores de pico de troponina T, CK[MB] y la fracción de eyección del ventrículo izquierdo (FEVI) fueron similares en ambos grupos (tabla 1).
Antecedentes y datos antropométricos
| No evaluados | Evaluación MHC | p | |
| n = 135 | n = 138 | ||
| Edad (años) | 62 [52-74] | 60 [52-69] | ns |
| Sexo masculino | 83 | 80,4 | ns |
| IMC (kg/m2) | 28 [26-30] | 29 [26-31] | ns |
| Hipertensión arterial | 50 | 50,5 | ns |
| Hipercolesterolemia | 44 | 49 | ns |
| Tabaquismo activo | 44 | 41,6 | ns |
| Ictus previo | 6,7 | 4,3 | ns |
| Angor previo | 48 | 46 | ns |
| Terapia de reperfusión (TL o ICP) | 70 | 77 | ns |
| IAM con ST elevado | 88 | 91 | ns |
| CK[MB] | 133 [63-259] | 93 [43-249] | 0,04 |
| Troponina T (ng/mL) | 4,1 [2-8,2] | 3,4 [1,4-6,7] | 0,06 |
| Fracción de eyección del VI | 55 [45-55] | 55 [45-58] | ns |
| Glucemia al ingreso (mg/dl) | 134 [112-160] | 125 [110-151] | ns |
| Hemoglobina glicosilada (%) | 5,9 [5,5-6,1] | 5,8 [5,5-6,2] | ns |
Datos expresados en porcentajes excepto las variables cuantitativas en mediana y rango intercuartílico.
CK[MB]: fracción MB de la creatincinasa; IAM: infarto agudo de miocardio; ICP: intervencionismo coronario percutáneo; IMC: índice de masa corporal; MHC: metabolismo hidrocarbonado; ns: no significativo; TL: trombolisis intravenosa; VI: ventrículo izquierdo.
Los 138 pacientes estudiados tras la SOG se distribuyeron de forma que 38 (27,5%) mostraban un MHC normal y de los 100 (72,5%) restantes, el 27,5% se clasificaron como AGA, el 28,3% como IG y el resto (16,7%) como DM (fig. 2).
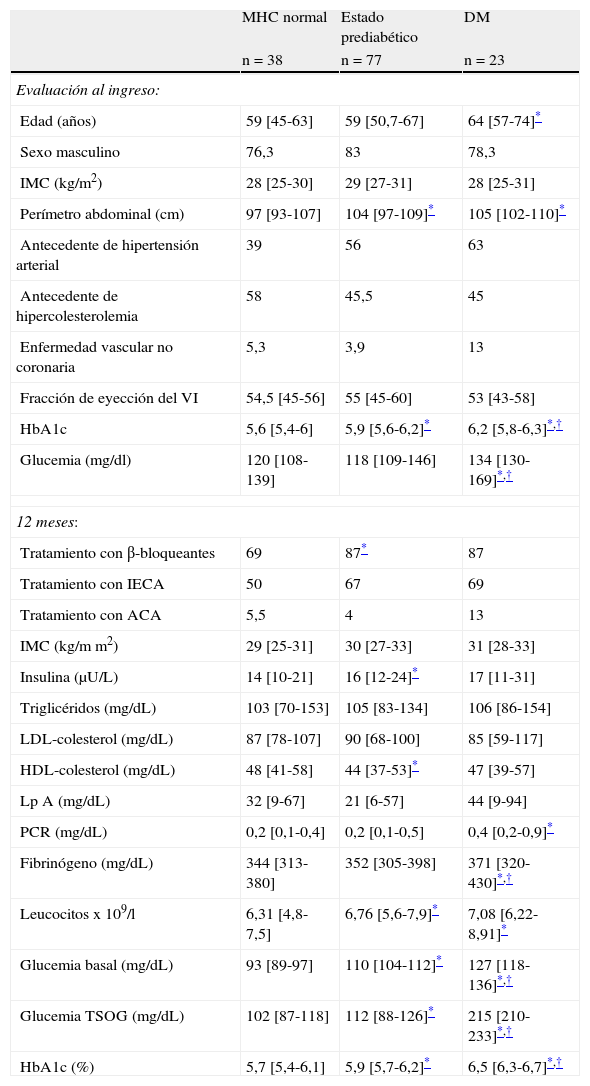
Excepto un frecuente antecedente de hipertensión arterial, no se apreciaron diferencias significativas entre los distintos grados de alteración del MHC en el momento del ingreso en cuanto al sexo, hipercolesterolemia, enfermedad vascular no coronaria, IMC o FEVI. Las principales diferencias detectadas se encontraron en el perímetro abdominal, glucemia y HbA1c al ingreso, siendo estos valores significativamente mayores en los pacientes con DM y estado prediabético con respecto al grupo del MHC normal, diferencias igualmente significativas entre los pacientes con DM y aquellos con estado prediabético (tabla 2). Con respecto al tratamiento previo, los pacientes con estado prediabético o DM recibían más frecuentemente β-bloqueantes e inhibidores de la enzima convertidora de angiotensina (IECA), aunque la diferencia fue estadísticamente significativa solo en el caso de los β-bloqueantes. En cuanto a los valores de laboratorio, el grupo de pacientes con un estado prediabético presentaban un mayor nivel de insulina y menor de HDL-colesterol que los pacientes con MHC normal. Además, los pacientes con DM presentaban significativamente mayores niveles de PCR, fibrinógeno y leucocitos (tabla 2) en comparación con el grupo de MHC normal.
Características de los pacientes según el MHC
| MHC normal | Estado prediabético | DM | |
| n = 38 | n = 77 | n = 23 | |
| Evaluación al ingreso: | |||
| Edad (años) | 59 [45-63] | 59 [50,7-67] | 64 [57-74]* |
| Sexo masculino | 76,3 | 83 | 78,3 |
| IMC (kg/m2) | 28 [25-30] | 29 [27-31] | 28 [25-31] |
| Perímetro abdominal (cm) | 97 [93-107] | 104 [97-109]* | 105 [102-110]* |
| Antecedente de hipertensión arterial | 39 | 56 | 63 |
| Antecedente de hipercolesterolemia | 58 | 45,5 | 45 |
| Enfermedad vascular no coronaria | 5,3 | 3,9 | 13 |
| Fracción de eyección del VI | 54,5 [45-56] | 55 [45-60] | 53 [43-58] |
| HbA1c | 5,6 [5,4-6] | 5,9 [5,6-6,2]* | 6,2 [5,8-6,3]*,† |
| Glucemia (mg/dl) | 120 [108-139] | 118 [109-146] | 134 [130-169]*,† |
| 12 meses: | |||
| Tratamiento con β-bloqueantes | 69 | 87* | 87 |
| Tratamiento con IECA | 50 | 67 | 69 |
| Tratamiento con ACA | 5,5 | 4 | 13 |
| IMC (kg/m m2) | 29 [25-31] | 30 [27-33] | 31 [28-33] |
| Insulina (μU/L) | 14 [10-21] | 16 [12-24]* | 17 [11-31] |
| Triglicéridos (mg/dL) | 103 [70-153] | 105 [83-134] | 106 [86-154] |
| LDL-colesterol (mg/dL) | 87 [78-107] | 90 [68-100] | 85 [59-117] |
| HDL-colesterol (mg/dL) | 48 [41-58] | 44 [37-53]* | 47 [39-57] |
| Lp A (mg/dL) | 32 [9-67] | 21 [6-57] | 44 [9-94] |
| PCR (mg/dL) | 0,2 [0,1-0,4] | 0,2 [0,1-0,5] | 0,4 [0,2-0,9]* |
| Fibrinógeno (mg/dL) | 344 [313-380] | 352 [305-398] | 371 [320-430]*,† |
| Leucocitos x 109/l | 6,31 [4,8-7,5] | 6,76 [5,6-7,9]* | 7,08 [6,22-8,91]* |
| Glucemia basal (mg/dL) | 93 [89-97] | 110 [104-112]* | 127 [118-136]*,† |
| Glucemia TSOG (mg/dL) | 102 [87-118] | 112 [88-126]* | 215 [210-233]*,† |
| HbA1c (%) | 5,7 [5,4-6,1] | 5,9 [5,7-6,2]* | 6,5 [6,3-6,7]*,† |
Datos expresados en porcentajes excepto las variables cuantitativas en mediana y rango intercuartílico.
ACA: antagonista de los canales del calcio; DM: diabetes mellitus; HbA1c: hemoglobina A1c; HDL: lipoproteína de alta densidad; IECA: inhibidores de la enzima convertidora de angiotensina; IMC: índice de masa corporal; LDL: lipoproteína de baja densidad; Lp A: lipoproteína A; MHC: metabolismo hidrocarbonado; PCR: proteína C reactiva; TSOG: test de sobrecarga oral de glucosa; VI: ventrículo izquierdo.
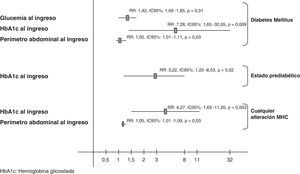
En la figura 3 se representa la capacidad de los valores al ingreso de la glucosa, de la HbA1c y del perímetro abdominal para detectar una alteración del MHC, incluida la diabetes de novo, al año del evento coronario. La HbA1c se mostró como la variable con mejor área bajo la curva (ABC) para la DM (ABC: 0,81, IC 95%: 0,69-0,92, p < 0,001), mientras que para el conjunto de alteraciones del MHC consideradas como estado prediabético o para el conjunto de todas ellas el ABC de las diferentes variables fue menos marcada.
Análisis de regresión logísticaSe realizaron 3 análisis de regresión logística distintos para estudiar las variables que al ingreso se relacionaban con un diagnóstico posterior de una alteración del MHC. Se incluyeron las variables que presentaron diferencias significativas en el análisis univariado y aquellas con relevancia clínica, atendiendo a evidencias previas, aunque no se apreciaran diferencias. La HbA1c se asocia independientemente con el diagnóstico de DM (RR: 7,28, IC 95%: 1,65-32,05, p = 0,009) y prevaleció como el único valor asociado con el diagnóstico posterior de los 3 grupos de alteraciones del MHC. Los resultados de los distintos análisis se presentan en la figura 4.
DiscusiónNuestro estudio confirma la alta prevalencia de las alteraciones del MHC entre las personas que han sufrido un IAM5,21,22. Prácticamente el 75% de la población presenta diferentes grados de alteración del MHC, incluido un 17% de DM. Nuestros hallazgos son similares a los de otros autores3,5,23, como Bartnik et al.6, quienes encuentran una prevalencia de un 22% de pacientes con DM en 923 pacientes con síndrome coronario agudo y sin disglicemia conocida.
De acuerdo con la repetida observación en los últimos años en la que los pacientes que presentan un primer IAM asocian un aumento de DM5,22, no debería perderse la oportunidad de realizar un cribado durante el ingreso dirigido a detectar la posible alteración del MHC para, de esta forma, poder establecer las recomendaciones farmacológicas y/o de estilo de vida lo más precozmente posible y mejorar así el pronóstico. De esta forma, se podría evitar la progresión a DM o, en el caso de estar instaurada, intentar optimizar el control glucometabólico13. La estrategia óptima para identificar estas alteraciones en el contexto de un evento coronario no está totalmente establecida. Las guías europeas en diabetes, prediabetes y enfermedad cardiovascular recomiendan realizar una SOG a las personas con enfermedad cardiovascular17. A pesar de que la SOG es considerada como el «gold standard» para el diagnóstico de las alteraciones del MHC, su utilidad se ve, en parte, limitada por su coste y los inconvenientes ocasionados al paciente comparada con la determinación de la glucosa en ayunas15,16. Por estas razones, determinados autores sugieren tener en cuenta los valores de la glucosa al ingreso y en ayunas. De esta forma, «The Joint British Societies» en su Guía de Práctica Clínica de 2005 sugieren que la medición de la glucemia en ayunas podría ser una alternativa a la SOG en pacientes que han presentado un IAM24. Okosieme et al.25 encuentran que la combinación de la glucosa plasmática en ayunas y la glucosa al ingreso son altamente sensibles para identificar pacientes con DM, sugiriendo esto como un método de «screening» que permita disminuir el número de SOG que habría que realizar.
Otro aspecto relevante es el que actualmente no está determinado cuál es el momento ideal para la realización de la SOG tras el IAM (durante la hospitalización, en una fase precoz o en una tardía tras el IAM). En la fase aguda existe con frecuencia una situación subyacente de estrés que puede determinar una hiperglucemia y una mayor resistencia a la insulina que podría artefactar los resultados, aunque autores como Norhammar et al.5 sugieren que las alteraciones en el MHC diagnosticadas con base en la glucosa en ayunas y una SOG en la fase aguda están relacionadas con la disfunción de las células beta más que con la hiperglucemia de estrés. Apoyando estos datos, los investigadores del estudio GAMI15 confirman que la SOG realizada en pacientes con IAM al alta hospitalaria aporta información relevante sobre la situación glucometabólica a largo plazo. Del mismo modo, Lankisch et al.26 encuentran que la SOG realizada antes del alta es un test fiable para identificar a aquellos pacientes con alteraciones del MHC ya que todos los sujetos que presentaron alteraciones de la glucemia durante la hospitalización y tras la normalización de la CPK presentaron DM tras ser sometidos a una nueva SOG a los 3 meses. De forma contraria, existen autores que indican que la fase de hospitalización es un periodo muy precoz para la realización de este test con una elevada prevalencia de las alteraciones del MHC (46,9%) y que en la mitad de estos pacientes el MHC fue considerado normal cuando se les repitió el test a los 3 meses (24,9%)27.
En nuestro estudio la determinación de la glucemia al ingreso, aunque no sea en ayunas, es buen marcador para sugerir posteriores alteraciones del MHC ya que en el análisis de regresión logística esta variable fue una de las que se asoció al diagnóstico al año de DM con un ABC no despreciable. De esta forma, en el estudio de Knudsen et al.27 la glucemia al ingreso, después de ajustar por los factores de confusión, es el único marcador que predice la presencia de alteraciones del MHC a los 3 meses. Estos hallazgos son, en parte, contrarios a otros estudios que han demostrado que el estado glucémico en un síndrome coronario agudo no puede ser definido por la glucemia plasmática en ayunas5 o por la glucemia plasmática al ingreso28. De esta forma, Bartnik et al. observan que usando únicamente una glucemia en ayunas no se identificaría a más de 2 tercios de las anomalías del MHC en pacientes con DM4.
La SOG es considerada como el «gold standard» para el diagnóstico de DM pero su laboriosidad, los inconvenientes que se le ocasionan al paciente y, a menudo, la pobre reproductibilidad de sus resultados15,16 ha permitido que se introduzca a la HbA1c en los criterios para el diagnóstico de la DM20,29. La ventajas de la HbA1c frente a la prueba de SOG es que su determinación precisa de una sola muestra sanguínea y no requiere que el sujeto esté en ayunas. En los últimos años, la validez de la HbA1c como método de «screening» también ha sido estudiada. Aunque algunos estudios sugieren que la HbA1c podría no ser adecuada30,31, otros sugieren lo contrario32,33. En nuestro trabajo, la HbA1c presenta la mayor capacidad de diagnóstico de DM según las curvas ROC. Además, la HbA1c es la única variable que se asocia de forma independiente con el diagnóstico de los distintos estados metabólicos (DM, estado prediabético o en cualquier alteración del MHC). Hasta el momento no hemos encontrado ningún estudio que valore el papel de la HbA1c en el «screening» de DM tras un IAM. En algunos trabajos de poblaciones sin IAM la HbA1c no presenta una adecuada capacidad para identificar de forma sensible a los pacientes con alteraciones del MHC11. Es quizá en poblaciones de mayor riesgo, como la de nuestro trabajo, donde la HbA1c puede tener una mayor relevancia. De este modo, de la Hera et al.16 en un reciente estudio en pacientes con coronariopatía han observado que la determinación de la HbA1c solo permitía diagnosticar algunos casos adicionales de DM de novo confirmados por la SOG, aunque su inclusión aporta valor en un modelo de riesgo de DM y, por tanto, la considera como un marcador útil para optimizar el uso de la SOG. Por otra parte, nuestros resultados son similares al trabajo de Knudsen et al.27 quienes encontraron que la glucemia al ingreso, la HbA1c y la glucemia en ayunas medidas en el hospital parecen ser marcadores tempranos de alteraciones posteriores del MHC (medido a los 3 meses tras la SOG).
Limitaciones del presente estudioAunque las guías de práctica clínica sobre el diagnóstico de alteraciones del MHC aconsejan la confirmación de los resultados mediante una segunda SOG, en nuestro estudio, al igual que muchos publicados hasta la fecha, no se repitió por dificultades logísticas. En cualquier caso, parecería conveniente repetir la SOG en todos los pacientes con estado prediabético un tiempo después para estudiar su posible evolución o no a DM. Esto quizás podría ayudar a determinar cuál es el momento ideal de la realización de la SOG.
Debido a las limitaciones derivadas del tamaño muestral y, consiguientemente, del número de pacientes diagnosticados de algún tipo de alteración del MHC la cantidad de de variables incluidas en el análisis multivariable fue restringida a un máximo de una por cada 10 casos de la variable dependiente. Esta limitación puede explicar el relativo amplio margen en el intervalo de confianza.
Aunque no hemos podido establecer un punto de corte en la HbA1c que permita delimitar el riesgo de la población de una forma más exacta, la ausencia de un nivel crítico desde el punto de vista diagnóstico coincide con la recomendación de Tabák et al. en cuanto a considerar estas variables como continuas más que como categóricas12.
Por todo ello, a pesar de estas limitaciones, creemos que los resultados obtenidos deben ser tenidos en consideración ya que son coherentes con los datos de que disponemos de otros estudios.
ConclusionesLas alteraciones del MHC, incluida la DM, son frecuentes entre los pacientes que presentan un primer IAM. La determinación sistemática de la HbA1c al ingreso constituye una práctica que orientaría obligadamente a la identificación de una alteración subyacente del MHC, especialmente en aquellos centros sin una estrategia generalizada protocolizada de evaluación del MHC en los pacientes ingresados por eventos cardiovasculares. De este modo, un valor elevado de HbA1c puede advertir de una DM no previamente conocida, mientras que valores moderadamente elevados contribuirían a seleccionar a aquella población subsidiaria de un estudio más detenido, incluida la SOG. La sensibilización de los facultativos responsables de la atención de los pacientes con IAM en la Unidad Coronaria debe incluir en sus protocolos medidas para identificar las alteraciones del MHC, reducir así lo frecuentemente que pasan desapercibidas y no dejar pasar una oportunidad para iniciar el tratamiento y mejorar el pronóstico a medio y largo plazo.
Conflictos de interesesLos autores declaran no tener ningún conflicto de intereses.